Médico especialista do artigo
Novas publicações
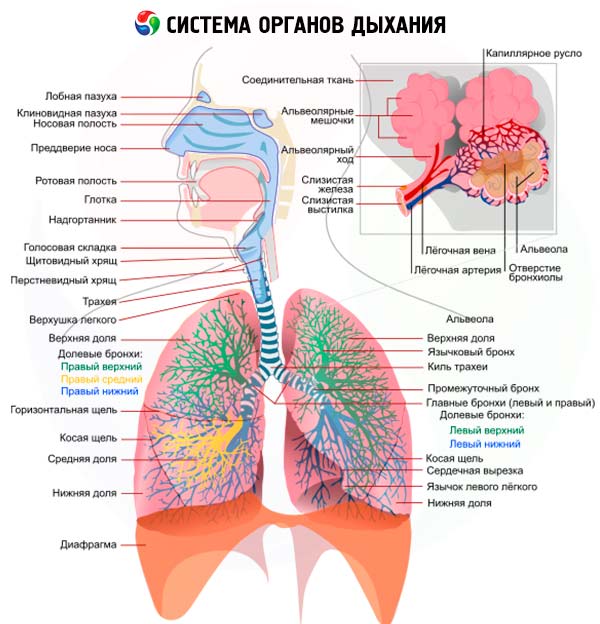
Exame respiratório
Última revisão: 05.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
Apesar dos grandes sucessos no desenvolvimento de métodos especiais para estudar a condição dos órgãos respiratórios, muitos métodos de exame físico descritos por R. Laennec ainda são de suma importância. É verdade que agora tentamos identificar apenas os sintomas que realmente têm um valor diagnóstico importante, entendendo que, em algumas doenças pulmonares (por exemplo, câncer brônquico ou tuberculose), a ocorrência desses sintomas frequentemente indica um estágio bastante avançado da doença, e para um diagnóstico precoce é necessário o uso de métodos mais sutis.
Outra diferença do estágio moderno da pesquisa do sistema respiratório é uma atenção significativamente maior à fisiologia da respiração, à relação entre sinais clínicos e distúrbios da função respiratória externa e às alterações funcionais, e não apenas anatômicas.
O estágio atual de compreensão dos processos patológicos que ocorrem nos órgãos respiratórios é impossível sem o conhecimento dos mecanismos de proteção que impedem a penetração de microrganismos, partículas de poeira, substâncias tóxicas, pólen de plantas, etc. Além das barreiras anatômicas (laringe, epiglote, numerosas divisões e estreitamento da árvore brônquica), rica vascularização da membrana mucosa do trato respiratório, reflexo da tosse, um papel muito importante na proteção dos órgãos respiratórios é desempenhado pelo transporte mucociliar realizado pelo epitélio ciliado dos brônquios, bem como a formação de secreção traqueobrônquica contendo substâncias biologicamente ativas (lisozima, lactoferrina, α1-antitripsina) e imunoglobulinas de todas as classes sintetizadas por células plasmáticas, mas principalmente IgA. Ao nível dos brônquios terminais, ductos alveolares e alvéolos, a função protetora é desempenhada principalmente por macrófagos alveolares e granulócitos neutrofílicos, com sua quimiotaxia e fagocitose pronunciadas, bem como por linfócitos que secretam linfocinas que ativam os macrófagos. O tecido linfoide associado aos brônquios (BALT), bem como as reações da imunidade humoral (imunoglobulinas das classes A e G), são de particular importância nos mecanismos de proteção dos órgãos respiratórios. Um lugar importante na proteção dos pulmões é ocupado por sua ventilação completa.
Todos esses mecanismos de proteção respiratória podem e devem agora ser estudados em cada paciente individualmente, o que permite uma apresentação mais detalhada das características da doença em desenvolvimento e, portanto, a escolha de um tratamento mais racional.
Ao examinar os órgãos respiratórios (que, como em todos os outros casos, começa com questionamento, seguido de inspeção, palpação, percussão e ausculta ), a principal questão que precisa ser respondida é determinar a localização predominante do processo: o trato respiratório, o parênquima pulmonar ou a pleura. Muitas vezes, várias partes do sistema respiratório estão envolvidas ao mesmo tempo: por exemplo, com a inflamação de um lobo pulmonar ( pneumonia lobar ou cruposa ), quase sempre há inflamação das lâminas pleurais ( pleurisia ), com pneumonia focal, o processo geralmente começa com inflamação dos brônquios ( bronquite ) e, em seguida, desenvolve-se inflamação peribrônquica. Isso torna o quadro clínico de uma série de doenças pulmonares diverso e nos obriga a avaliar os sinais detectados de diferentes posições.
Histórico médico de doenças respiratórias
O questionamento contínuo permite identificar as características do desenvolvimento da patologia pulmonar – a anamnese da doença. O princípio geral de "não perder tempo se familiarizando com a anamnese" deve ser plenamente utilizado no estudo de doenças do aparelho respiratório. Especifica-se a sequência temporal do aparecimento de certos sinais da doença, as características do seu período inicial, as recidivas, a sua frequência e a presença de fatores desencadeantes, a natureza e a eficácia do tratamento e a ocorrência de complicações.
Assim, em doenças pulmonares agudas, sintomas gerais como mal-estar, calafrios e febre podem ser detectados vários dias antes dos sinais pulmonares (pneumonia viral) ou quase simultaneamente com eles ( pneumonia pneumocócica ), e a dispneia grave de ocorrência aguda é um sinal muito importante de asma brônquica, insuficiência respiratória aguda e pneumotórax. É necessário avaliar os resultados obtidos usando métodos de pesquisa especiais (exames de escarro e sangue, radiografia, etc.). De particular importância são as indicações da presença de reações alérgicas (urticária, rinite vasomotora, edema de Quincke, broncoespasmo) em resposta à ação de fatores como produtos alimentares, odores, medicamentos (principalmente antibióticos, vitaminas); recentemente, muita atenção tem sido dada à possibilidade de agravamento do curso da asma brônquica ao usar aspirina e outros anti-inflamatórios não esteroidais ("asma por aspirina").
Uma etapa importante do questionamento é a tentativa de estabelecer a etiologia da doença (infecciosa, ocupacional, medicinal).
Várias doenças pulmonares graves estão associadas ao contato mais ou menos prolongado com vários fatores industriais (profissionais), como poeira contendo dióxido de silício, amianto, talco, ferro, alumínio, etc. Além das conhecidas doenças pulmonares causadas por poeira profissional ( pneumoconiose ), uma conexão está sendo cada vez mais encontrada entre uma doença pulmonar como alveolite alérgica exógena e vários fatores ambientais, como feno podre, grãos crus, etc. ("pulmão do fazendeiro", "pulmão do queijeiro", "pulmão do avicultor", etc.). Não é incomum que alterações pulmonares difusas ocorram em pacientes que recebem medicamentos como citostáticos, nitrofuranos, cordarona e seus análogos, bem como radioterapia de longo prazo para várias doenças não pulmonares.
Todas as características identificadas do curso da doença devem ser apresentadas na forma de uma imagem gráfica apropriada, um exemplo da qual pode ser a observação de um paciente com pneumonia lobar.
Finalmente, informações importantes podem ser obtidas estudando a história familiar (predisposição familiar para doenças broncopulmonares, como asma brônquica, tuberculose ou presença de deficiência de a1-antitripsina, fibrose cística ), bem como maus hábitos: fumar é um fator de risco geralmente reconhecido para câncer de pulmão, o abuso de álcool contribui para o curso desfavorável da pneumonia (supuração, formação de abscessos).
O tabagismo (especialmente o tabagismo) desempenha um papel especial no histórico de doenças pulmonares de cada paciente, pois causa ou agrava a doença. Portanto, é importante que o médico saiba (registre) tanto o número de cigarros fumados por dia quanto o tempo que o paciente fuma (os chamados "anos-maço de cigarro"). Bronquite crônica e enfisema pulmonar, formas graves de doença pulmonar obstrutiva crônica, são as mais comuns em fumantes pesados;o câncer brônquico, um dos tumores malignos mais comuns em homens e cada vez mais comum em mulheres, está diretamente relacionado ao tabagismo.
Exame do trato respiratório superior
O exame direto dos órgãos respiratórios geralmente começa com um exame do tórax. No entanto, um exame preliminar do trato respiratório superior é mais adequado, devido ao importante papel que diversas alterações patológicas no trato respiratório superior podem desempenhar no desenvolvimento de doenças pulmonares. É evidente que um exame detalhado do trato respiratório superior é de responsabilidade de um otorrinolaringologista. No entanto, um médico de qualquer especialidade (e especialmente um terapeuta) deve conhecer os principais sintomas das doenças mais comuns do nariz, faringe e laringe, além de dominar os métodos mais simples de exame do trato respiratório superior.
Primeiramente, é determinada a liberdade de respiração nasal do paciente. Para melhor avaliar a respiração nasal, pede-se ao paciente que feche as passagens nasais alternadamente, pressionando as asas nasais esquerda e direita sucessivamente contra o septo nasal. A dificuldade para respirar pelo nariz é uma queixa comum dos pacientes e ocorre, por exemplo, com desvio de septo nasal, rinite aguda e crônica e sinusite.
Eles esclarecem se o paciente tem uma sensação de secura no nariz, que pode aparecer no estágio inicial da rinite aguda ou ser observada constantemente em pacientes com rinite atrófica crônica. Os pacientes frequentemente se queixam do aparecimento de secreção nasal. Nesses casos, sua quantidade é determinada (secreção abundante na rinite aguda, escassa, com formação de crostas - na rinite atrófica), natureza (secreção serosa ou mucosa - na rinite catarral aguda, aquosa - na rinite vasomotora, espessa e purulenta - na sinusite, serosa - na gripe, etc.), e também observam se a quantidade de secreção das passagens nasais direita e esquerda é a mesma.
Deve-se prestar muita atenção às queixas dos pacientes sobre sangramentos nasais, que podem estar associados a causas locais (traumas, tumores, lesões ulcerativas da mucosa nasal) ou causados por algumas doenças gerais (por exemplo, hipertensão, diátese hemorrágica, leucemia, deficiência de vitaminas, etc.). Se houver sangramentos nasais, é determinado com que frequência eles ocorrem no paciente (episódica ou regularmente), se são escassos ou abundantes. Sangramentos nasais escassos geralmente param por conta própria. Sangramentos nasais profusos (mais de 200 ml por dia) podem ser acompanhados por sintomas gerais característicos de todo sangramento profuso (fraqueza geral, queda da pressão arterial, taquicardia) e exigir medidas de emergência para estancá-los (tamponamento nasal). Deve-se ter em mente que nem sempre é possível determinar corretamente o volume dos sangramentos nasais, uma vez que o sangue que flui pela parede posterior da nasofaringe é frequentemente engolido pelos pacientes.
Às vezes, os pacientes também se queixam de deterioração do olfato ( hiposmia ) ou de sua ausência completa. Os distúrbios olfativos podem estar associados tanto à dificuldade de respirar pelo nariz quanto a danos no nervo olfatório.
Quando os seios paranasais (frontal, maxilar, etc.) ficam inflamados, pode surgir dor na região da raiz do nariz, testa, maçãs do rosto, às vezes irradiando para a região temporal.
Um exame completo da cavidade nasal é realizado por um otorrinolaringologista usando rinoscopia, que envolve o uso de espelhos nasais especiais. No entanto, a parte anterior da cavidade nasal pode ser examinada muito bem sem recorrer a técnicas especiais. Para fazer isso, o paciente joga a cabeça um pouco para trás, quatro dedos (II-V) da mão direita são colocados na testa do paciente e o polegar da mesma mão é pressionado levemente (de baixo para cima) na ponta do nariz. Preste atenção também à presença de dor ao palpar e bater na área da raiz do nariz, seu dorso e os locais de projeção dos seios paranasais frontal e maxilar. Dor, bem como inchaço dos tecidos moles e hiperemia da pele nessas áreas podem aparecer com danos aos ossos nasais, doenças inflamatórias dos seios paranasais.
Um exame completo da laringe só é possível com o uso da laringoscopia, realizada por um otorrinolaringologista. Nos casos em que o paciente é examinado por um médico de outra especialidade, são analisadas as queixas do paciente, que indicam uma possível doença da laringe (por exemplo, dor ao falar e engolir,latido característico ou, inversamente, tosse silenciosa), são identificadas alterações na voz ( rouquidão, afonia), são observados distúrbios respiratórios (altos, tensos, com dificuldade para inspirar), que aparecem, por exemplo, com estenose da laringe.
Ao examinar a laringe, são avaliadas possíveis alterações na forma (por exemplo, devido a trauma); ao palpar a área da laringe, é determinada a presença de inchaço ou dor (devido a lesões traumáticas, condropericondrite, etc.).
Métodos adicionais de exame dos órgãos respiratórios
Para esclarecer o diagnóstico, o grau de atividade do processo pulmonar (exacerbação, remissão), o estado funcional do sistema respiratório, métodos adicionais de exame clínico são de grande importância, como exames de sangue (incluindo indicadores imunológicos), urina, mas especialmente análise de escarro, fluido de lavagem broncoalveolar, fluido pleural, bem como métodos radiológicos, que nos últimos anos foram complementados por estudos tomográficos e tomográficos computadorizados, métodos de radiocontraste (broncografia, angiopulmonografia), métodos radionuclídeos e endoscópicos (broncoscopia, toracoscopia, mediastinoscopia), biópsia por punção dos pulmões, linfonodos mediastinais, estudos citológicos especiais. É dada atenção especial ao estudo da função da respiração externa.
A necessidade de utilizar métodos de pesquisa adicionais também está relacionada ao fato de que, em algumas observações, o exame geral não revela alterações, especialmente nos estágios iniciais da doença, que não se manifestam clinicamente (por exemplo, câncer brônquico, pequeno infiltrado tuberculoso). Nesses casos, o diagnóstico depende da capacidade de utilizar métodos adicionais.
Exame de escarro
O exame macroscópico do escarro foi discutido anteriormente. O exame microscópico do escarro (esfregaços corados) pode revelar uma predominância de neutrófilos, o que está associado a uma infecção bacteriana (pneumonia, bronquiectasia, etc.), que em alguns pacientes é posteriormente confirmada pela detecção de crescimento microbiano durante a cultura do escarro, ou eosinófilos, o que é considerado característico de asma brônquica e outras doenças pulmonares alérgicas. Na asma brônquica, espirais de Curschmann (cilindros contendo muco de brônquios estreitados espasmodicamente) e cristais de Charcot-Leyden (supostos remanescentes de eosinófilos) podem ser detectados no escarro. A presença de eritrócitos no esfregaço indica uma mistura de sangue como um sinal de hemorragia brônquica ou pulmonar. Macrófagos alveolares podem ser detectados, o que indica que o material foi obtido de secções profundas do trato respiratório. Se contiverem derivados da hemoglobina (siderófagos, células de defeitos cardíacos), pode-se pensar na presença de estagnação sanguínea na circulação pulmonar (defeito cardíaco mitral descompensado, outras causas de insuficiência cardíaca). A microscopia geral do escarro pode revelar fibras elásticas – um sinal de destruição do tecido pulmonar (abscesso e gangrena pulmonar, tuberculose), bem como drusas fúngicas. O método mais importante para o estudo do escarro é a identificação de bactérias em esfregaços corados pelo Gram, que fornece informações valiosas sobre a causa do processo inflamatório, principalmente pneumonia, e permite um tratamento etiológico mais direcionado.
Exame de fluido de lavagem
Nos últimos anos, o exame microscópico do fluido obtido pela lavagem (do inglês lavage - lavagem) das paredes dos brônquios subsegmentares com uma solução isotônica - fluido de lavagem broncoalveolar (LBA), que é aspirado com o mesmo broncofibroscópio usado para instilar a solução, tornou-se difundido. A composição celular normal do BALF em não fumantes por 100-300 ml de fluido é representada principalmente por macrófagos alveolares (até 90%), neutrófilos em bastonetes (1-2%), linfócitos (7-12%) e células epiteliais brônquicas (1-5%). Conclusões diagnósticas importantes são feitas com base em alterações na composição celular do BALF, na atividade dos macrófagos alveolares e em vários outros indicadores imunológicos e bioquímicos. Por exemplo, em uma lesão pulmonar difusa comum como a sarcoidose, os linfócitos predominam sobre os neutrófilos no BALF; a detecção de fungos e pneumocistos permite o diagnóstico de variantes raras de infecção broncopulmonar.
Punção pleural
O exame do líquido obtido por punção pleural tem certo valor diagnóstico. Determina-se o tipo (claro, transparente, turvo, purulento, sanguinolento, quiloso), o odor e a densidade relativa do conteúdo proteico. Na presença de exsudato (em oposição ao transudato), a densidade relativa e o conteúdo proteico no líquido obtido são elevados, respectivamente, superiores a 1,015 e 2,5%; atualmente, em vez do teste de Rivolt, determina-se a relação entre o conteúdo proteico no líquido pleural e o conteúdo proteico no plasma (na presença de exsudato, é superior a 0,5).
Métodos de exame de raios X
De particular importância no diagnóstico de doenças respiratórias são os métodos radiológicos, que confirmam as suposições diagnósticas que surgem em estágios anteriores do exame, são confiáveis durante a observação dinâmica e, em alguns casos, ajudam a esclarecer a etiologia da doença antes mesmo de receber os resultados de estudos bacteriológicos e citológicos. A importância dos métodos radiológicos na determinação da localização de alterações pulmonares e na compreensão da essência do processo é incondicional. Por exemplo, broncopneumonia e lesões fúngicas podem ser determinadas em qualquer parte dos pulmões; alterações lobares e segmentares são principalmente características de pneumonia, infarto pulmonar e crescimento de tumor endobrônquico.
Atualmente, a fluoroscopia é utilizada com muito menos frequência, pois envolve uma carga de radiação maior, a interpretação das alterações é amplamente subjetiva e a observação dinâmica comparativa é difícil, embora o uso de uma tela de televisão e a gravação em vídeo da imagem permitam evitar alguns aspectos negativos. A vantagem desse método é a capacidade de estudar os pulmões durante a respiração, em particular os movimentos do diafragma, o estado dos seios da face e a posição do esôfago.
O exame radiográfico ( fluorográfico ) é o método mais objetivo, difundido e essencialmente o principal de exame adicional, permitindo obter dados precisos e avaliá-los em dinâmica. O uso de posições oblíquas, laterais, a posição da lordose (para identificar localizações apicais), etc. ajuda a esclarecer o diagnóstico. Neste caso, as características do parênquima pulmonar, estrutura vascular e intersticial (padrão pulmonar) são analisadas, as raízes dos pulmões e uma série de outras partes do sistema respiratório são avaliadas. As alterações são especificadas em mais detalhes durante a tomografia e a tomografia computadorizada. Esses métodos permitem identificar patologias dos brônquios, traqueia (em particular, suas bifurcações), selos localizados em diferentes profundidades. Particularmente informativa a esse respeito é a tomografia computadorizada, que, graças ao uso de um computador, processando simultaneamente em um curto espaço de tempo dados de centenas de transiluminações de uma determinada camada de tecido, permite obter informações sobre formações muito pequenas e de difícil acesso para o exame de raios X convencional.
Os métodos radiológicos também incluem a angiopulmonografia contrastada com a introdução de substâncias contendo iodo (urotrast, verografina), que ajuda a identificar as características dos vasos da circulação pulmonar, bem como das artérias da árvore brônquica.
De certo valor diagnóstico são os dados obtidos usando métodos de radionuclídeos: introdução de isótopos radioativos e subsequente avaliação de sua distribuição nos órgãos do tórax usando dispositivos especiais (scanners, câmeras gama, etc.). Na prática de pneumologia, isótopos radioativos de tecnécio ( 99 Tc), em particular albumina marcada com tecnécio, gálio ( 67 Ga), xenônio ( 133 Xe), índio ( 133 In), fósforo ( 32 P) são geralmente usados. Os métodos de radionuclídeos permitem avaliar propriedades de perfusão (tecnécio), ventilação regional (xenônio), atividade celular proliferativa do interstício, linfonodos (gálio). Por exemplo, este estudo revela de forma confiável distúrbios de perfusão em embolia pulmonar, acúmulo de isótopo de gálio nos linfonodos mediastinais em sarcoidose ativa.
Métodos de pesquisa endoscópica
Um lugar especial no exame de um paciente com doença pulmonar pertence aos métodos endoscópicos, entre os quais a broncoscopia é de fundamental importância. Utilizando um broncofibroscópio moderno, é possível avaliar visualmente as características do trato respiratório, desde a glote até os brônquios subsegmentares, a função da escada rolante mucociliar, coletar o conteúdo dos tubos respiratórios em diferentes níveis para exame citológico e bacteriológico, realizar lavagem broncoalveolar com posterior estudo do lavado obtido, realizar biópsia por punção da mucosa brônquica, bem como biópsia transbrônquica de tecidos adjacentes (linfonodo, pulmão). O broncoscópio também é utilizado para fins terapêuticos, às vezes para lavagem brônquica e administração local de agentes antibacterianos em bronquiectasias (higienização brônquica), mas especialmente para liquefazer e aspirar muco do lúmen de brônquios bloqueados durante uma crise incontrolável de asma brônquica, especialmente na presença de um quadro de "pulmão silencioso" e remoção de corpo estranho.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Indicações para broncoscopia
Indicações |
Notas |
Hemoptise. |
Para estabelecer a fonte (de preferência no período próximo ao fim do sangramento) e para estancar o sangramento. |
Tosse crônica sem causa aparente. |
Pode haver um tumor endobrônquico que não é visível na radiografia. |
Resolução tardia da pneumonia. |
Para excluir obstrução brônquica local. |
Atelectasia. |
Para estabelecer a causa. |
Câncer de pulmão. |
Para biópsia, avaliação da operabilidade. |
Abscesso pulmonar. |
Para excluir obstrução brônquica, obter material para exame bacteriológico e melhorar a drenagem. |
Corpo estranho. |
Para apagar. |
A broncoscopia é obrigatória em pacientes com hemoptise (especialmente repetida) ou hemorragia pulmonar; ela permite determinar a origem (traqueia, brônquios, parênquima) e a causa (bronquiectasia, tumor, tuberculose) do sangramento.
Entre outros métodos endoscópicos, embora pouco utilizados, estão a toracoscopia (exame das camadas pleurais) e a mediastinoscopia (exame do mediastino anterior), que têm como uma das principais finalidades a biópsia das áreas correspondentes.
Exame de ultrassom (ultrassom)
Em pneumologia, a ultrassonografia ainda não é muito informativa; ela pode ser usada para identificar pequenas áreas de exsudato e realizar punção pleural.
Testes intradérmicos
No diagnóstico de algumas doenças pulmonares, são utilizados testes intradérmicos, que ajudam a estabelecer a presença de atopia (por exemplo, rinite alérgica, alguns tipos de asma brônquica), a causa da eosinofilia pulmonar;o teste tuberculínico (especialmente na prática pediátrica e adolescente), o teste de Kveim (no diagnóstico de sarcoidose) são de valor diagnóstico.
Estudo da função respiratória externa
A avaliação do estado funcional dos órgãos respiratórios é a etapa mais importante do exame do paciente. As funções dos pulmões são muito diversas: trocas gasosas, regulação do equilíbrio ácido-base, troca de calor, troca de água, síntese de produtos biologicamente ativos, mas uma das principais funções dos órgãos respiratórios é a troca gasosa, que inclui o fluxo de ar para os alvéolos (ventilação), a troca gasosa nos alvéolos (difusão) e o transporte de oxigênio pelo sangue pelos capilares pulmonares (perfusão). Portanto, um lugar especial no estudo dos órgãos respiratórios é ocupado pelo estudo da função do aparelho respiratório externo. O funcionamento normal deste sistema garante as trocas gasosas entre os ambientes externo e interno e, portanto, determina a integralidade da respiração tecidual, razão pela qual é importante compreender o papel de todos os componentes do mecanismo respiratório externo. O clínico deve estabelecer a capacidade funcional deste sistema, ou seja, identificar o grau de insuficiência respiratória.
O método mais importante para determinar a função da respiração externa, principalmente a função ventilatória, é a espirografia. Os principais indicadores espirográficos (volumes pulmonares) são divididos em estáticos e dinâmicos. O primeiro grupo inclui parâmetros volumétricos. Em primeiro lugar, esta é a capacidade vital dos pulmões (CV), ou seja, o volume de ar durante a expiração máxima produzido após a inspiração máxima. Dos indicadores dinâmicos, a capacidade vital forçada dos pulmões (CVF) é de particular importância - o volume de ar durante a expiração mais intensa e rápida, que é de 80-85% da CV no primeiro segundo da expiração (VEF1) (teste de Tiffeneau). A CVF é afetada pelo estado de permeabilidade brônquica: quanto menor o lúmen dos brônquios, mais difícil a expiração, menor o volume de expiração forçada.
Outro indicador dinâmico é a velocidade volumétrica da inspiração e expiração forçadas (normalmente 5-7 l/s) e durante a respiração calma (normalmente 300-500 ml/s) - ela é determinada por um dispositivo especial, um pneumotacômetro, e reflete o estado de permeabilidade brônquica: uma diminuição na velocidade de expiração é um sinal de obstrução brônquica.
Os parâmetros da frequência respiratória são representados graficamente pela plotagem das curvas fluxo-volume, nas quais cada ponto corresponde a uma determinada porcentagem da CVF: a vazão de ar (em litros por 1 s) é plotada ao longo do eixo das ordenadas, o volume expiratório forçado (em porcentagem ou litros) é plotado ao longo do eixo das abcissas, e as taxas de fluxo volumétrico (FVM) de pico e instantânea são determinadas no momento da expiração forçada. Em caso de obstrução brônquica, a curva é deslocada para a esquerda e possui uma parte terminal plana; em caso de restrição pulmonar, é deslocada para a direita e não difere em formato do normal.
A capacidade de difusão dos pulmões pode ser determinada usando o monóxido de carbono (CO) que flui através da membrana (como o O2): quando o CO é inalado, a taxa de difusão é calculada, que diminui (às vezes significativamente) em lesões graves da membrana alveolar e do interstício dos pulmões.
Na avaliação da função respiratória, a determinação da pressão parcial de oxigênio e dióxido de carbono, bem como o pH do sangue arterial, são de grande importância clínica.
O estado do leito capilar (perfusão ou transporte de oxigênio pelo sangue) é avaliado pela inalação de oxigênio puro: um aumento insuficiente de PO2 no sangue arterial após a inalação indica baixa capacidade de perfusão dos pulmões.
Quem contactar?

