Médico especialista do artigo
Novas publicações
Hipertensão pulmonar
Última revisão: 12.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
A hipertensão pulmonar (hipertensão arterial pulmonar) é um aumento da pressão no sistema arterial pulmonar, que pode ser devido a um aumento da resistência do leito vascular pulmonar ou a um aumento significativo do volume do fluxo sanguíneo pulmonar. Essa patologia é secundária na maioria dos casos; quando a causa é desconhecida, é chamada de primária. Na hipertensão pulmonar primária, os vasos pulmonares se estreitam, hipertrofiam e fibrosam.
A hipertensão pulmonar resulta em sobrecarga e insuficiência ventricular direita. Os sintomas da hipertensão pulmonar incluem fadiga, falta de ar aos esforços e, às vezes, desconforto no peito e desmaios. O diagnóstico é feito pela medição da pressão arterial pulmonar. O tratamento da hipertensão pulmonar inclui vasodilatadores e, em alguns casos graves, transplante de pulmão. O prognóstico geralmente é ruim, a menos que uma causa tratável seja identificada.
Normalmente, a pressão na artéria pulmonar é:
- sistólica - 23-26 mm Hg
- diastólica - 7-9 mm Hg
- média -12-15 mm Hg
De acordo com as recomendações da OMS, o limite superior da norma para pressão sistólica na artéria pulmonar é 30 mm Hg, diastólica - 15 mm Hg.
Causas hipertensão pulmonar
A hipertensão pulmonar ocorre quando a pressão arterial pulmonar média é > 25 mmHg em repouso ou > 35 mmHg durante o exercício. Muitas condições e medicamentos causam hipertensão pulmonar. A hipertensão pulmonar primária é a hipertensão pulmonar na ausência dessas causas. No entanto, o desfecho pode ser semelhante. A hipertensão pulmonar primária é rara, com uma incidência de 1 a 2 pessoas por milhão.
A hipertensão pulmonar primária afeta mulheres duas vezes mais frequentemente do que homens. A idade média no diagnóstico é de 35 anos. A doença pode ser familiar ou esporádica; casos esporádicos são aproximadamente 10 vezes mais comuns. A maioria dos casos familiares apresenta mutações no gene do receptor de proteína morfogenética óssea tipo 2 (BMPR2), um membro da família do receptor beta do fator de crescimento transformador (TGF). Aproximadamente 20% dos casos esporádicos também apresentam mutações no BMPR2. Muitas pessoas com hipertensão pulmonar primária apresentam níveis elevados de angioproteína 1; a angioproteína 1 parece regular negativamente o BMPR1A, uma proteína relacionada ao BMPR2, e pode estimular a produção de serotonina e a proliferação de células musculares lisas endoteliais. Outros possíveis fatores associados incluem distúrbios do transporte de serotonina e infecção pelo herpesvírus humano 8.
A hipertensão pulmonar primária é caracterizada por vasoconstrição variável, hipertrofia do músculo liso e remodelamento da parede vascular. Acredita-se que a vasoconstrição seja devida ao aumento da atividade do tromboxano e da endotelina 1 (vasoconstritores), por um lado, e à diminuição da atividade da prostaciclina e do óxido nítrico (vasodilatadores), por outro. O aumento da pressão vascular pulmonar, que ocorre devido à obstrução vascular, piora o dano endotelial. O dano ativa a coagulação na superfície íntima, o que pode piorar a hipertensão. Isso também pode ser facilitado pela coagulopatia trombótica devido ao aumento dos níveis do inibidor do ativador do plasminogênio tipo 1 e do fibrinopeptídeo A e à diminuição da atividade do ativador do plasminogênio tecidual. A coagulação focal na superfície endotelial não deve ser confundida com a hipertensão arterial pulmonar tromboembólica crônica, que é causada por tromboembolia pulmonar organizada.
Em última análise, na maioria dos pacientes, a hipertensão pulmonar primária leva à hipertrofia ventricular direita com dilatação e insuficiência ventricular direita.
As causas da hipertensão pulmonar são apresentadas na classificação.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Classificação etiológica da hipertensão pulmonar
Insuficiência ventricular esquerda
- Doença cardíaca isquêmica.
- Hipertensão arterial.
- Defeitos da válvula aórtica, coarctação da aorta.
- Regurgitação mitral.
- Cardiomiopatia.
- Miocardite.
Aumento da pressão no átrio esquerdo
- Estenose mitral.
- Tumor ou trombose do átrio esquerdo.
- Coração triatrial, anel mitral supravalvar.
Obstrução da veia pulmonar
- Fibrose mediastinal.
- Trombose venosa pulmonar.
Doenças pulmonares parenquimatosas
- Doenças pulmonares obstrutivas crônicas.
- Doenças pulmonares intersticiais (processos disseminados nos pulmões).
- Lesão pulmonar aguda grave:
- síndrome do desconforto respiratório do adulto;
- pneumonite difusa grave.
Doenças do sistema arterial pulmonar
- Hipertensão pulmonar primária.
- Embolia pulmonar recorrente ou maciça.
- Trombose in situ da artéria pulmonar.
- Vasculite sistêmica.
- Estenose da artéria pulmonar distal.
- Aumento do fluxo sanguíneo pulmonar:
- defeito cardíaco congênito com derivação da esquerda para a direita (defeito do septo ventricular, defeito do septo atrial);
- persistência do canal arterial.
- Hipertensão pulmonar induzida por medicamentos e alimentos.
Hipertensão pulmonar em recém-nascidos
- Circulação fetal preservada.
- Doença da membrana hialina.
- Hérnia diafragmática.
- Aspiração de mecônio.
Hipóxia e/ou hipercapnia
- Viver em áreas de alta montanha.
- Obstrução das vias aéreas superiores:
- amígdalas aumentadas;
- síndrome da apneia obstrutiva do sono.
- Síndrome de hipoventilação obesa (síndrome de Pickwick).
- Hipoventilação alveolar primária.
Muitos autores consideram apropriado classificar a hipertensão pulmonar dependendo do tempo de seu desenvolvimento e distinguir entre formas agudas e crônicas.
Causas da Hipertensão Pulmonar Aguda
- EP ou trombose in situ no sistema arterial pulmonar.
- Insuficiência ventricular esquerda aguda de qualquer origem.
- Estado asmático.
- Síndrome do desconforto respiratório.
Causas da Hipertensão Pulmonar Crônica
- Aumento do fluxo sanguíneo pulmonar.
- Defeito do septo ventricular.
- Defeito do septo atrial.
- Persistência do canal arterial.
- Aumento da pressão no átrio esquerdo.
- Defeitos da válvula mitral.
- Mixoma ou trombo do átrio esquerdo.
- Insuficiência ventricular esquerda crônica de qualquer origem.
- Aumento da resistência no sistema arterial pulmonar.
- Gênese hipóxica (doenças pulmonares obstrutivas crônicas, hipóxia em altitudes elevadas, síndrome de hipoventilação).
- Gênese obstrutiva (embolia pulmonar recorrente, influência de agentes farmacológicos, hipertensão pulmonar primária, doenças difusas do tecido conjuntivo, vasculite sistêmica, doença veno-oclusiva).
Sintomas hipertensão pulmonar
Os primeiros sintomas clínicos da hipertensão pulmonar aparecem quando a pressão arterial na artéria pulmonar aumenta 2 vezes ou mais em comparação ao normal.
As principais manifestações subjetivas da hipertensão pulmonar são praticamente as mesmas em todas as formas etiológicas desta síndrome. Os pacientes se preocupam com:
- falta de ar (a queixa mais comum e precoce dos pacientes), inicialmente durante esforço físico e posteriormente em repouso;
- fraqueza, aumento da fadiga;
- desmaios (causados por hipóxia cerebral, mais típicos de hipertensão pulmonar primária);
- dor na região do coração de natureza constante (em 10-50% dos pacientes, independentemente da etiologia da hipertensão pulmonar); causada por insuficiência coronariana relativa devido à hipertrofia grave do miocárdio do ventrículo direito;
- hemoptise é um sintoma comum de hipertensão pulmonar, especialmente com aumento significativo da pressão na artéria pulmonar;
- rouquidão (observada em 6-8% dos pacientes e causada pela compressão do nervo recorrente esquerdo por uma artéria pulmonar significativamente dilatada);
- dor na região do fígado e inchaço nos pés e canelas (esses sintomas aparecem com o desenvolvimento de insuficiência cardíaca pulmonar em pacientes com hipertensão pulmonar).
Dispneia progressiva aos esforços e fadiga fácil estão presentes em quase todos os casos. A dispneia pode ser acompanhada por desconforto torácico atípico e tontura ou sensação de cabeça vazia aos esforços. Esses sintomas de hipertensão pulmonar são causados principalmente por débito cardíaco inadequado. O fenômeno de Raynaud ocorre em aproximadamente 10% dos pacientes com hipertensão pulmonar primária, dos quais 99% são mulheres. Hemoptise é rara, mas pode ser fatal; disfonia devido à compressão do nervo laríngeo recorrente por uma artéria pulmonar dilatada (síndrome de Ortner) também é rara.
Em casos avançados, os sintomas de hipertensão pulmonar podem incluir elevação do ventrículo direito, segunda bulha cardíaca difusa (B2) com componente pulmonar acentuado de S (P), clique de ejeção pulmonar, terceira bulha cardíaca (B3) do ventrículo direito e distensão venosa jugular. Congestão hepática e edema periférico são comuns em estágios avançados.
Hipertensão portopulmonar
Hipertensão portopulmonar é hipertensão arterial pulmonar grave com hipertensão portal em pacientes sem causas secundárias.
A hipertensão pulmonar ocorre em pacientes com uma variedade de condições que resultam em hipertensão portal com ou sem cirrose. A hipertensão portopulmonar é menos comum que a síndrome hepatopulmonar em pacientes com doença hepática crônica (3,5-12%).
Os primeiros sintomas são falta de ar e fadiga, podendo também ocorrer dor torácica e hemoptise. Os pacientes apresentam achados físicos e alterações no ECG característicos de hipertensão pulmonar; podem desenvolver sinais de cor pulmonale (pulsação venosa jugular, edema). A regurgitação tricúspide é comum. O diagnóstico é suspeitado com base na ecocardiografia e confirmado por cateterismo cardíaco direito.
Tratamento - terapia da hipertensão pulmonar primária, excluindo medicamentos hepatotóxicos. Em alguns pacientes, a terapia vasodilatadora é eficaz. O resultado é determinado pela patologia hepática subjacente. A hipertensão portopulmonar é uma contraindicação relativa ao transplante hepático devido ao risco aumentado de complicações e mortalidade. Após o transplante, alguns pacientes com hipertensão pulmonar moderada apresentam reversão da patologia.
Aonde dói?
O que está incomodando você?
Diagnósticos hipertensão pulmonar
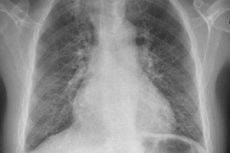
Um exame objetivo revela cianose e, com hipertensão pulmonar prolongada, as falanges distais dos dedos adquirem a forma de “baquetas” e as unhas assumem a aparência de “vidros de relógio”.
A ausculta do coração revela sinais característicos de hipertensão pulmonar - acentuação (frequentemente divisão) do segundo tom sobre a.pulmonalis; sopro sistólico sobre a região do processo xifoide, aumentando na inspiração (sintoma de Rivero-Corvallo) - um sinal de insuficiência relativa da válvula tricúspide, formada em conexão com hipertrofia pronunciada do miocárdio do ventrículo direito; em estágios posteriores da hipertensão pulmonar, o sopro diastólico pode ser detectado no segundo espaço intercostal à esquerda (sobre a.pulmonalis), causado por insuficiência relativa da válvula da artéria pulmonar com sua expansão significativa (sopro de Graham-Still).
A percussão cardíaca geralmente não revela sintomas patognomônicos de hipertensão pulmonar. Raramente, é possível detectar uma expansão da borda de macicez vascular no 2º espaço intercostal à esquerda (devido à expansão da artéria pulmonar) e um desvio da borda direita do coração para fora da linha paraesternal direita devido à hipertrofia do miocárdio do ventrículo direito.
São patognomônicos para hipertensão pulmonar: hipertrofia do ventrículo direito e do átrio direito, bem como sinais que indiquem aumento da pressão na artéria pulmonar.
Para detectar esses sintomas, são utilizados: radiografia de tórax, ECG, ecocardiograma e cateterismo cardíaco direito com aferição da pressão no átrio direito, ventrículo direito e tronco da artéria pulmonar. Ao realizar o cateterismo cardíaco direito, também é aconselhável determinar a pressão capilar pulmonar ou a pressão de cunha da artéria pulmonar, que reflete o nível de pressão no átrio esquerdo. A pressão de cunha da artéria pulmonar aumenta em pacientes com cardiopatia e insuficiência ventricular esquerda.
Para identificar as causas da hipertensão pulmonar, muitas vezes é necessário utilizar outros métodos de exame, como radiografia e tomografia computadorizada dos pulmões, cintilografia pulmonar com radionuclídeos de ventilação-perfusão e angiopulmonografia. O uso desses métodos permite determinar a patologia do parênquima e do sistema vascular pulmonar. Em alguns casos, é necessário recorrer à biópsia pulmonar (para diagnosticar doenças pulmonares intersticiais difusas, doença veno-oclusiva pulmonar, granulomatose capilar pulmonar, etc.).
No quadro clínico da cardiopatia pulmonar, podem ser observadas crises hipertensivas no sistema arterial pulmonar. As principais manifestações clínicas da crise são:
- sufocação repentina (ocorre mais frequentemente à noite ou à noite);
- tosse intensa, às vezes com expectoração misturada com sangue;
- ortopneia;
- cianose geral grave;
- a excitação é possível;
- o pulso é frequente e fraco;
- pulsação pronunciada do a.pulmonalis no 2º espaço intercostal;
- abaulamento do cone a.pulmonalis (à percussão manifesta-se pela expansão do embotamento vascular no 2º espaço intercostal à esquerda);
- pulsação do ventrículo direito no epigástrio;
- acento do segundo tom em a.pulmonalis;
- inchaço e pulsação das veias jugulares;
- o aparecimento de reações vegetativas na forma de espástica urinária (liberação de grande quantidade de urina leve e de baixa densidade), defecação involuntária após o término da crise;
- o aparecimento do reflexo de Plesh (reflexo hepatojugular).
O diagnóstico de hipertensão pulmonar primária é suspeitado em pacientes com dispneia significativa aos esforços, na ausência de história de outras doenças que possam causar hipertensão pulmonar.
Os pacientes inicialmente são submetidos a radiografia de tórax, espirometria e ECG para identificar causas mais comuns de dispneia, seguidos por ecocardiografia Doppler para medir as pressões do ventrículo direito e da artéria pulmonar e para identificar possíveis anormalidades anatômicas que causam hipertensão pulmonar secundária.
O achado radiográfico mais comum na hipertensão pulmonar primária é o alargamento dos hilares com estreitamento periférico acentuado ('clipped'). A espirometria e os volumes pulmonares podem ser normais ou apresentar restrição leve, mas a capacidade de difusão do monóxido de carbono (DL) geralmente está diminuída. Alterações comuns no ECG incluem desvio do eixo para a direita, R > S em V; ondas T SQ e ondas P apiculadas.
Investigações adicionais são realizadas para diagnosticar causas secundárias que não são clinicamente aparentes. Estas incluem cintilografia de ventilação-perfusão para detectar doença tromboembólica; testes de função pulmonar para identificar doenças pulmonares obstrutivas ou restritivas; e testes sorológicos para confirmar ou descartar doenças reumáticas. A hipertensão arterial pulmonar tromboembólica crônica é sugerida por TC ou cintilografia pulmonar e diagnosticada por arteriografia. Outros exames, como teste de HIV, testes de função hepática e polissonografia, são realizados em situações clínicas apropriadas.
Se a avaliação inicial não revelar quaisquer condições associadas à hipertensão pulmonar secundária, deve-se realizar cateterismo da artéria pulmonar para medir as pressões do coração direito e da artéria pulmonar, a pressão capilar pulmonar e o débito cardíaco. A comunicação interatrial direita deve ser descartada pela medição da saturação de O₂ . A hipertensão pulmonar primária é definida como uma pressão média da artéria pulmonar superior a 25 mmHg na ausência de possíveis causas. No entanto, a maioria dos pacientes com hipertensão pulmonar primária apresenta pressões significativamente mais altas (p. ex., 60 mmHg). Vasodilatadores (p. ex., óxido nítrico inalatório, epoprostenol intravenoso, adenosina) são frequentemente usados durante o procedimento; a diminuição da pressão ventricular direita em resposta a esses fármacos ajuda a orientar a seleção do fármaco. A biópsia já foi amplamente utilizada, mas não é mais recomendada devido à sua alta morbidade e mortalidade.
Se um paciente for diagnosticado com hipertensão pulmonar primária, o histórico familiar é examinado para identificar possível transmissão genética, o que é indicado por casos de morte prematura de pessoas relativamente saudáveis na família. Na hipertensão pulmonar primária familiar, o aconselhamento genético é necessário para informar os familiares sobre o risco da doença (aproximadamente 20%) e recomendar a realização de triagem (ecocardiografia). No futuro, a detecção de mutações no gene BMPR2 na hipertensão pulmonar primária familiar pode ser valiosa.
O que precisa examinar?
Quais testes são necessários?
Quem contactar?
Tratamento hipertensão pulmonar
O tratamento da hipertensão pulmonar secundária visa tratar a patologia subjacente. Pacientes com hipertensão arterial pulmonar grave devido a tromboembolismo crônico devem ser submetidos à tromboendarterectomia pulmonar. Esta é uma operação mais complexa do que a embolectomia cirúrgica de emergência. Na circulação extrapulmonar, o trombo vascularizado organizado é excisado ao longo do tronco pulmonar. Este procedimento cura a hipertensão arterial pulmonar em uma porcentagem significativa dos casos e restaura a função extrapulmonar; em centros especializados, a mortalidade operatória é inferior a 10%.
O tratamento da hipertensão pulmonar primária está evoluindo rapidamente. Inicia-se com bloqueadores dos canais de cálcio orais, que podem reduzir a pressão arterial pulmonar ou a resistência vascular pulmonar em aproximadamente 10% a 15% dos pacientes. Não há diferença na eficácia entre os diferentes tipos de bloqueadores dos canais de cálcio, embora a maioria dos especialistas evite o verapamil devido aos seus efeitos inotrópicos negativos. A resposta a essa terapia é um sinal prognóstico favorável, e os pacientes devem continuar o tratamento. Se não houver resposta, outros medicamentos são iniciados.
O epoprostenol intravenoso (um análogo da prostaciclina) melhora a função e prolonga a sobrevida mesmo em pacientes resistentes a vasodilatadores no momento do cateterismo. As desvantagens do tratamento incluem a necessidade de um cateter central de longa permanência e efeitos adversos significativos, como rubor, diarreia e bacteremia devido à permanência prolongada do cateter central. Agentes alternativos — análogos da prostaciclina inalatórios (iloprosta), orais (beraprosta) e subcutâneos (treprostinil) — estão em estudo.
O antagonista oral do receptor de endotelina, bosentana, também é eficaz em alguns pacientes, geralmente aqueles com doença mais branda e que não respondem a vasodilatadores. O sildenafil oral e a L-arginina também estão sob investigação.
Previsão
O transplante de pulmão oferece a única esperança de cura, mas apresenta alto risco de complicações devido a problemas de rejeição e infecção. A taxa de sobrevida em cinco anos é de 60% devido à bronquiolite obliterante. O transplante de pulmão é reservado para pacientes com insuficiência cardíaca estágio IV da New York Heart Association (definida como falta de ar com atividade mínima, exigindo confinamento ao leito ou cadeira) que não responderam aos análogos da prostaciclina.
Muitos pacientes necessitam de medicamentos adicionais para tratar a insuficiência cardíaca, incluindo diuréticos, e também devem receber varfarina para prevenir tromboembolismo.
A sobrevida mediana de pacientes sem tratamento é de 2,5 anos. A causa geralmente é morte súbita por insuficiência ventricular direita. A sobrevida em cinco anos com epoprostenol é de 54%, enquanto na minoria de pacientes que respondem a bloqueadores dos canais de cálcio, ela ultrapassa 90%.
A hipertensão pulmonar tem um prognóstico ruim se sintomas como baixo débito cardíaco, pressões mais altas na artéria pulmonar e no átrio direito, falta de resposta a vasodilatadores, insuficiência cardíaca, hipoxemia e deterioração do estado funcional geral estiverem presentes.

