Médico especialista do artigo
Novas publicações
Estenose mitral
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
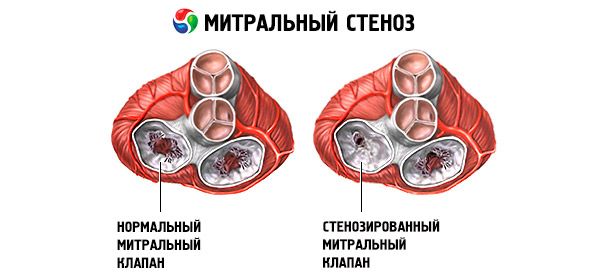
A estenose mitral é um estreitamento do orifício mitral que impede o fluxo sanguíneo do átrio esquerdo para o ventrículo esquerdo. A causa mais comum é a febre reumática. Os sintomas são os mesmos da insuficiência cardíaca. O tom de abertura e o sopro diastólico são determinados objetivamente. O diagnóstico é estabelecido por exame físico e ecocardiografia. O prognóstico é favorável. O tratamento medicamentoso da estenose mitral inclui diuréticos, betabloqueadores ou bloqueadores dos canais de cálcio que diminuem a frequência cardíaca e anticoagulantes. O tratamento cirúrgico dos casos mais graves de estenose mitral consiste em valvulotomia por balão, comissurotomia ou troca valvar.
Epidemiologia
Quase sempre, a estenose mitral é consequência de febre reumática aguda. A incidência varia significativamente: em países desenvolvidos, observam-se 1 a 2 casos por 100.000 habitantes, enquanto em países em desenvolvimento (por exemplo, na Índia), defeitos reumáticos da válvula mitral são observados em 100 a 150 casos por 100.000 habitantes.
Causas estenose mitral
A estenose mitral é quase sempre consequência de febre reumática (FR) aguda. A estenose mitral isolada, "pura", ocorre em 40% dos casos entre todos os pacientes com cardiopatia reumática; em outros casos, está associada à insuficiência e à lesão de outras valvas. Causas raras de estenose mitral incluem doenças reumáticas (artrite reumatoide, lúpus eritematoso sistêmico) e calcificação do anel mitral.
Patogênese
Na estenose mitral reumática, há compactação, fibrose e calcificação das cúspides valvares, fusão ao longo das comissuras com envolvimento frequente das cordas. Normalmente, a área do orifício mitral é de 4-6 cm² , e a pressão no átrio esquerdo não excede 5 mm Hg. Quando o orifício atrioventricular esquerdo se estreita para 2,5 cm² , ocorre um obstáculo ao fluxo sanguíneo normal do átrio esquerdo para o ventrículo esquerdo e o gradiente de pressão da válvula começa a aumentar. Como resultado, a pressão no átrio esquerdo aumenta para 20-25 mm Hg. O gradiente de pressão resultante entre o átrio esquerdo e o ventrículo esquerdo promove o movimento do sangue através do orifício estreitado.
À medida que a estenose progride, o gradiente de pressão transmitral aumenta, o que ajuda a manter o fluxo sanguíneo diastólico através da válvula. De acordo com a fórmula de Gorlin, a área da válvula mitral (5MC) é determinada pelos valores do gradiente transmitral (MG) e do fluxo sanguíneo mitral (FSM):
BMK - MK/37,7 • ∆DM
A principal consequência hemodinâmica dos defeitos da valva mitral é a congestão da circulação pulmonar (CP). Com um aumento moderado da pressão no átrio esquerdo (não superior a 25-30 mm Hg), o fluxo sanguíneo na CP é prejudicado. A pressão nas veias pulmonares aumenta e é transmitida através dos capilares para a artéria pulmonar, resultando no desenvolvimento de hipertensão pulmonar venosa (ou passiva). Com um aumento da pressão no átrio esquerdo superior a 25-30 mm Hg, aumenta o risco de ruptura dos capilares pulmonares e o desenvolvimento de edema pulmonar alveolar. Para prevenir essas complicações, ocorre um espasmo reflexo protetor das arteríolas pulmonares. Como resultado, o fluxo sanguíneo do ventrículo direito para os capilares celulares diminui, mas a pressão na artéria pulmonar aumenta acentuadamente (desenvolve-se hipertensão pulmonar arterial ou ativa).
Nos estágios iniciais da doença, a pressão na artéria pulmonar aumenta apenas durante o estresse físico ou emocional, quando o fluxo sanguíneo na CCI deveria aumentar. Os estágios finais da doença são caracterizados por altos valores de pressão na artéria pulmonar, mesmo em repouso, e um aumento ainda maior sob estresse. A existência prolongada de hipertensão pulmonar é acompanhada pelo desenvolvimento de processos proliferativos e escleróticos na parede das arteríolas da CCI, que gradualmente se obliteram. Embora a ocorrência de hipertensão pulmonar arterial possa ser considerada um mecanismo compensatório, devido à diminuição do fluxo sanguíneo capilar, a capacidade de difusão dos pulmões também cai drasticamente, especialmente sob estresse, ou seja, o mecanismo de progressão da hipertensão pulmonar devido à hipoxemia é ativado. A hipóxia alveolar causa vasoconstrição pulmonar por mecanismos diretos e indiretos. O efeito direto da hipóxia está associado à despolarização das células musculares lisas vasculares (mediada por uma alteração na função dos canais de potássio nas membranas celulares) e sua contração. O mecanismo indireto envolve a ação de mediadores endógenos (como leucotrienos, histamina, serotonina, angiotensina II e catecolaminas) na parede vascular. A hipoxemia crônica leva à disfunção endotelial, que é acompanhada por uma diminuição na produção de fatores relaxantes endógenos, incluindo prostaciclina, prostaglandina E2 e óxido nítrico. A disfunção endotelial a longo prazo leva à obliteração dos vasos pulmonares e dano endotelial, o que, por sua vez, leva ao aumento da coagulação sanguínea, proliferação de células musculares lisas com tendência à formação de trombos in situ e a um risco aumentado de complicações trombóticas com o desenvolvimento subsequente de hipertensão pulmonar pós-trombótica crônica.
As causas da hipertensão pulmonar em defeitos da válvula mitral, incluindo estenose mitral, são:
- transmissão passiva de pressão do átrio esquerdo para o sistema venoso pulmonar;
- espasmo das arteríolas pulmonares em resposta ao aumento da pressão nas veias pulmonares;
- inchaço das paredes dos pequenos vasos pulmonares;
- obliteração dos vasos pulmonares com dano endotelial.
O mecanismo de progressão da estenose mitral permanece obscuro até os dias de hoje. Vários autores consideram a valvulite atual (frequentemente subclínica) como o principal fator, enquanto outros atribuem o papel principal à traumatização das estruturas valvares por fluxo sanguíneo turbulento com massas trombóticas depositadas nas valvas, o que está por trás do estreitamento do orifício mitral.
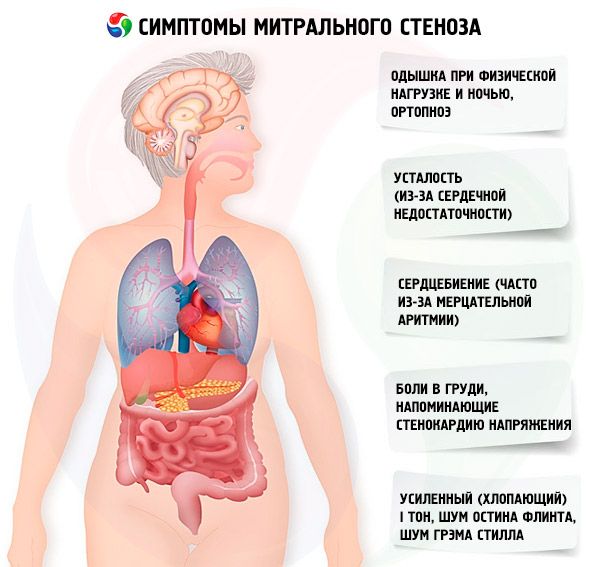
Sintomas estenose mitral
Os sintomas da estenose mitral correlacionam-se mal com a gravidade da doença, visto que, na maioria dos casos, a patologia progride lentamente e os pacientes reduzem sua atividade sem perceber. Muitos pacientes não apresentam manifestações clínicas até a gravidez ou o desenvolvimento de fibrilação atrial. Os sintomas iniciais geralmente são os de insuficiência cardíaca (dispneia aos esforços, ortopneia, dispneia paroxística noturna, fadiga). Geralmente aparecem 15 a 40 anos após o episódio de febre reumática, mas em países em desenvolvimento os sintomas podem aparecer até mesmo em crianças. A fibrilação atrial paroxística ou persistente agrava a disfunção diastólica existente, causando edema pulmonar e dispneia aguda se a frequência ventricular for mal controlada.
A fibrilação atrial também pode se apresentar com palpitações; em 15% dos pacientes que não recebem anticoagulantes, isso causa embolia sistêmica com isquemia de membros ou acidente vascular cerebral.
Sintomas menos comuns incluem hemoptise devido à ruptura de pequenos vasos pulmonares e edema pulmonar (especialmente durante a gravidez, quando o volume sanguíneo aumenta); disfonia devido à compressão do nervo laríngeo recorrente esquerdo por um átrio esquerdo dilatado ou artéria pulmonar (síndrome de Ortner); sintomas de hipertensão arterial pulmonar e insuficiência ventricular direita.
Os primeiros sintomas da estenose mitral
Com uma área do orifício mitral > 1,5 cm² , os sintomas podem estar ausentes, mas um aumento no fluxo sanguíneo transmitral ou uma diminuição no tempo de enchimento diastólico levam a um aumento acentuado da pressão no átrio esquerdo e ao aparecimento de sintomas. Fatores desencadeantes para descompensação: esforço físico, estresse emocional, fibrilação atrial, gravidez.
O primeiro sintoma da estenose mitral (em aproximadamente 20% dos casos) pode ser um evento embólico, mais frequentemente um acidente vascular cerebral (AVC), com desenvolvimento de déficit neurológico persistente em 30 a 40% dos pacientes. Um terço dos tromboembolismos se desenvolve dentro de 1 mês após o desenvolvimento da fibrilação atrial, dois terços - dentro do primeiro ano. A fonte da embolia geralmente são trombos localizados no átrio esquerdo, especialmente em seu apêndice. Além dos AVCs, são possíveis embolias no baço, rins e artérias periféricas.
No ritmo sinusal, o risco de embolia é determinado por:
- idade;
- trombose atrial esquerda;
- área do orifício mitral;
- insuficiência aórtica concomitante.
Em caso de fibrilação atrial permanente, o risco de embolia aumenta significativamente, especialmente se o paciente tiver histórico de complicações semelhantes. O realce espontâneo do átrio esquerdo pelo contraste durante a ecocardiografia transesofágica também é considerado um fator de risco para embolia sistêmica.
Com o aumento da pressão na CCI (especialmente na fase de hipertensão pulmonar passiva), surgem queixas de falta de ar durante o esforço físico. À medida que a estenose progride, a falta de ar ocorre com cargas menores. Deve-se lembrar que as queixas de falta de ar podem estar ausentes mesmo com hipertensão pulmonar inquestionável, uma vez que o paciente pode levar um estilo de vida sedentário ou limitar inconscientemente a atividade física diária. A dispneia paroxística noturna ocorre como resultado da estagnação do sangue na CCI quando o paciente está deitado como uma manifestação de edema pulmonar intersticial e um aumento acentuado da pressão arterial nos vasos da CCI. Devido ao aumento da pressão nos capilares pulmonares e à exsudação de plasma e eritrócitos para o lúmen dos alvéolos, pode ocorrer hemoptise.
Os pacientes frequentemente se queixam de aumento da fadiga, palpitações e batimentos cardíacos irregulares. Pode ser observada rouquidão transitória da voz (síndrome de Ortner). Essa síndrome ocorre como resultado da compressão do nervo recorrente pelo átrio esquerdo dilatado.
Pacientes com estenose mitral frequentemente apresentam dores no peito semelhantes a angina. As causas mais prováveis são hipertensão pulmonar e hipertrofia ventricular direita.
Na descompensação grave, podem ser observados fácies mitralis (rubor rosa-azulado nas bochechas associado à diminuição da fração de ejeção, vasoconstrição sistêmica e insuficiência cardíaca direita), pulsação epigástrica e sinais de insuficiência cardíaca ventricular direita.
 [ 21 ]
[ 21 ]
Inspeção e ausculta
À inspeção e palpação, podem ser detectadas bulhas cardíacas distintas I (S1) e II (S2). A bulha S1 é melhor palpada no ápice e a bulha S2 na borda esternal superior esquerda. O componente pulmonar da bulha S3 (P) é responsável pelo impulso e é resultado da hipertensão arterial pulmonar. A pulsação visível do VD, palpada na borda esternal esquerda, pode acompanhar a distensão venosa jugular se houver hipertensão arterial pulmonar e disfunção diastólica do ventrículo direito.
O impulso apical na estenose mitral é frequentemente normal ou diminuído, o que reflete a função normal do ventrículo esquerdo e uma diminuição do seu volume. O primeiro tom palpável na região precordial indica mobilidade preservada do folheto anterior da valva mitral. Na posição fulvo, o tremor diastólico pode ser palpado. Com o desenvolvimento de hipertensão pulmonar, um impulso cardíaco é notado ao longo da borda direita do esterno.
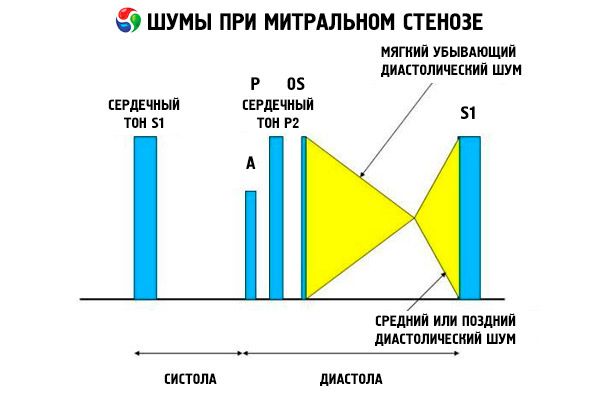
O quadro auscultatório da estenose mitral é bastante característico e inclui os seguintes sinais:
- 1º tom amplificado (palmas), cuja intensidade diminui à medida que a estenose progride;
- o tom de abertura da válvula mitral após o segundo tom, que desaparece com a calcificação da válvula;
- sopro diastólico com máximo no ápice (mesodiastólico, pré-sistólico, pandiastólico), que deve ser auscultado em decúbito lateral esquerdo.
A ausculta revela um S1 alto, causado pelo fechamento abrupto das cúspides da valva mitral estenótica, como uma vela "inflando"; esse fenômeno é mais bem audível no ápice. Um S dividido com um P aumentado devido à hipertensão arterial pulmonar também é comumente audível. O mais proeminente é o estalo diastólico precoce das cúspides que se abrem para o ventrículo esquerdo (VE), que é mais alto na borda esternal inferior esquerda. É acompanhado por um sopro diastólico baixo, em crescendo-ressonante, que é melhor audível com um estetoscópio em forma de funil no ápice do coração (ou sobre o impulso apical palpável) ao final da expiração, quando o paciente está deitado sobre o lado esquerdo. O som de abertura pode ser suave ou ausente se a valva mitral estiver esclerótica, fibrótica ou espessada. O estalo se aproxima do P (aumentando a duração do sopro) à medida que a gravidade da estenose mitral aumenta e a pressão atrial esquerda aumenta. O sopro diastólico aumenta com a manobra de Valsalva (quando o sangue flui para o átrio esquerdo), após exercícios e com agachamentos e apertos de mão. Pode ser menos pronunciado se o ventrículo direito dilatado deslocar o ventrículo esquerdo posteriormente e quando outras doenças (hipertensão arterial pulmonar, doença da valva direita, fibrilação atrial com frequência ventricular rápida) reduzem o fluxo sanguíneo através da valva mitral. O aumento pré-sistólico é devido ao estreitamento do orifício da valva mitral durante a contração ventricular esquerda, o que também ocorre na fibrilação atrial, mas apenas no final da curta diástole, quando a pressão atrial esquerda ainda está alta.
Os seguintes sopros diastólicos podem estar associados ao sopro da estenose mitral:
- Sopro de Graham Still (um sopro diastólico suave e decrescendo, melhor auscultado na borda esternal esquerda e causado por regurgitação da valva pulmonar devido à hipertensão pulmonar grave);
- Sopro de Austin-Flint (um sopro diastólico médio a tardio ouvido no ápice do coração e causado pelo efeito do fluxo regurgitante aórtico nos folhetos da valva mitral) quando a cardite reumática afeta as valvas mitral e aórtica.
Os distúrbios que causam sopros diastólicos que imitam o sopro da estenose mitral incluem regurgitação mitral (devido ao grande fluxo através do orifício mitral), regurgitação aórtica (causando um sopro de Austin-Flint) e mixoma atrial (que causa um sopro que normalmente muda de intensidade e posição a cada batimento cardíaco).
A estenose mitral pode causar sintomas de doença cardíaca pulmonar. O sinal clássico da fácies mitral (rubor cutâneo na região do osso malar) ocorre apenas quando a função cardíaca está baixa e a hipertensão pulmonar é grave. As causas da fácies mitral incluem dilatação dos vasos cutâneos e hipoxemia crônica.
Às vezes, os primeiros sintomas da estenose mitral são manifestações de acidente vascular cerebral embólico ou endocardite. Esta última raramente ocorre em estenose mitral não acompanhada de regurgitação mitral.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Manifestações clínicas da hipertensão pulmonar na estenose mitral
Os primeiros sintomas da hipertensão pulmonar são inespecíficos, o que torna seu diagnóstico precoce muito mais difícil.
A dispneia é causada tanto pela presença de hipertensão pulmonar quanto pela incapacidade do coração de aumentar o débito cardíaco durante o exercício. A dispneia geralmente é de natureza inspiratória, é inconstante no início da doença e ocorre apenas durante esforços físicos moderados. Posteriormente, à medida que a pressão na artéria pulmonar aumenta, ela surge durante esforços físicos mínimos e pode estar presente em repouso. Com hipertensão pulmonar elevada, pode ocorrer tosse seca. Deve-se lembrar que os pacientes podem limitar inconscientemente a atividade física, adaptando-se a um determinado estilo de vida, de modo que as queixas de dispneia às vezes estão ausentes, mesmo com hipertensão pulmonar inquestionável.
Fraqueza, aumento da fadiga - as causas dessas queixas podem ser um débito cardíaco fixo (a quantidade de sangue ejetada na aorta não aumenta em resposta ao esforço físico), aumento da resistência vascular pulmonar, bem como diminuição da perfusão de órgãos periféricos e músculos esqueléticos devido à circulação periférica prejudicada.
Tonturas e desmaios são causados por encefalopatia hipóxica e geralmente são provocados por esforço físico.
Dor persistente atrás do esterno e à esquerda dele é causada pelo estiramento excessivo da artéria pulmonar, bem como pelo suprimento sanguíneo insuficiente para o miocárdio hipertrofiado (insuficiência coronariana relativa).
Palpitações cardíacas e batimentos cardíacos irregulares. Esses sintomas estão associados à ocorrência frequente de fibrilação atrial.
A hemoptise ocorre como resultado da ruptura das anastomoses pulmonares-brônquicas sob a influência da hipertensão pulmonar venosa alta e também pode ser consequência do aumento da pressão nos capilares pulmonares e do vazamento de plasma e eritrócitos para o lúmen dos alvéolos. A hemoptise também pode ser um sintoma de embolia pulmonar e infarto pulmonar.
Para caracterizar a gravidade da hipertensão pulmonar, utiliza-se a classificação funcional proposta pela OMS para pacientes com insuficiência circulatória:
- classe I - pacientes com hipertensão pulmonar, mas sem limitação da atividade física. A atividade física normal não causa falta de ar, fraqueza, dor no peito, tontura;
- classe II - pacientes com hipertensão pulmonar, levando a alguma redução na atividade física. Em repouso, sentem-se confortáveis, mas a atividade física normal é acompanhada pelo aparecimento de falta de ar, fraqueza, dor no peito e tontura;
- classe III - pacientes com hipertensão pulmonar, levando a uma limitação acentuada da atividade física. Em repouso, sentem-se confortáveis, mas a atividade física leve causa falta de ar, fraqueza, dor no peito e tontura;
- Classe IV - pacientes com hipertensão pulmonar que não conseguem realizar nenhuma atividade física sem os sintomas listados. Falta de ar ou fraqueza às vezes estão presentes mesmo em repouso, e o desconforto aumenta com a atividade física mínima.
Aonde dói?
Formulários
A estenose mitral é classificada de acordo com a gravidade (atualização das diretrizes ACC/AHA/ASE 2003 para a aplicação clínica da ecocardiografia).
Classificação da estenose mitral por grau
Grau de estenose |
Área do orifício mitral, cm2 |
Gradiente transmitral, mmHg |
Pressão sistólica na artéria pulmonar, mm Hg |
Fácil |
>1,5 |
<5 |
<30 |
Moderado |
1,0-1,5 |
5-10 |
30-50 |
Pesado |
<1 0 |
>10 |
>50 |
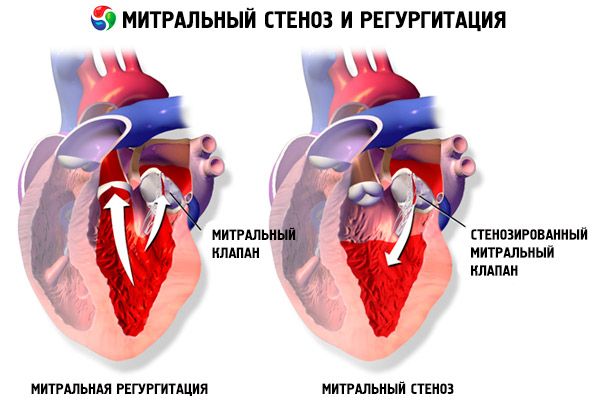
Na estenose mitral, os folhetos da valva mitral tornam-se espessados e imóveis, e o orifício mitral estreita-se devido à fusão das comissuras. A causa mais comum é a febre reumática, embora a maioria dos pacientes não se lembre de ter tido a doença. Causas mais raras incluem estenose mitral congênita, endocardite infecciosa, lúpus eritematoso sistêmico, mixoma atrial, artrite reumatoide e síndrome carcinoide maligna com derivação atrial da direita para a esquerda. A regurgitação mitral (RM) pode coexistir com a estenose mitral se a valva não fechar completamente. Muitos pacientes com estenose mitral devido à febre reumática também apresentam regurgitação aórtica.
A área normal do orifício da válvula mitral é de 4 a 6 cm² . Uma área de 1 a 2 cm² indica estenose mitral moderada a grave e frequentemente causa sintomas clínicos durante o exercício. Uma área < 1 cm² representa estenose crítica e pode causar sintomas em repouso. O tamanho e a pressão do átrio esquerdo aumentam progressivamente para compensar a estenose mitral. As pressões venosas e capilares pulmonares também aumentam e podem causar hipertensão pulmonar secundária, levando à insuficiência ventricular direita e regurgitação tricúspide e pulmonar. A taxa de progressão da patologia varia.
Patologia das válvulas com dilatação do átrio esquerdo predispõe ao desenvolvimento de fibrilação atrial (FA) e tromboembolismo.
Diagnósticos estenose mitral
O diagnóstico preliminar é feito clinicamente e confirmado pela ecocardiografia. A ecocardiografia bidimensional fornece informações sobre o grau de calcificação valvar, o tamanho do átrio esquerdo e a estenose. A ecocardiografia Doppler fornece informações sobre o gradiente transvalvar e a pressão da artéria pulmonar. A ecocardiografia transesofágica pode ser usada para detectar ou descartar pequenos trombos no átrio esquerdo, especialmente no apêndice atrial esquerdo, que frequentemente são indetectáveis pelo exame transtorácico.
A radiografia de tórax tipicamente mostra apagamento da borda cardíaca esquerda devido à dilatação do apêndice atrial esquerdo. O tronco principal da artéria pulmonar pode ser visível; o diâmetro da artéria pulmonar direita descendente excede 16 mm se a hipertensão pulmonar for grave. As veias pulmonares dos lobos superiores podem estar dilatadas devido à compressão das veias dos lobos inferiores, causando congestão do lobo superior. Uma dupla sombra de um átrio esquerdo dilatado pode ser vista ao longo do contorno cardíaco direito. Linhas horizontais nos campos pulmonares posteriores inferiores (linhas de Kerley) indicam edema intersticial associado à alta pressão atrial esquerda.
O cateterismo cardíaco é prescrito apenas para detecção pré-operatória de doença coronariana: é possível avaliar o aumento do átrio esquerdo, a pressão nas artérias pulmonares e a área valvar.
O ECG do paciente é caracterizado pelo aparecimento de uma P-mitral (ampla, com entalhe PQ), um desvio do eixo elétrico do coração para a direita, especialmente com o desenvolvimento de hipertensão pulmonar, bem como hipertrofia dos ventrículos direito (com estenose mitral isolada) e esquerdo (com combinação com insuficiência mitral).
A gravidade da estenose é avaliada por ultrassom Doppler. O gradiente médio de pressão transmitral e a área da valva mitral podem ser determinados com bastante precisão usando a tecnologia de ondas contínuas. De grande importância é a avaliação do grau de hipertensão pulmonar, bem como da regurgitação mitral e aórtica concomitantes.
Informações adicionais podem ser obtidas por meio de um teste de estresse (ecocardiografia de estresse) com registro do fluxo sanguíneo transmitral e tricúspide. Se a área da valva mitral for < 1,5 cm² e o gradiente de pressão for > 50 mmHg (após o estresse), a valvoplastia mitral com balão deve ser considerada.
Além disso, o contraste de eco espontâneo durante a ecocardiografia transesofágica é um preditor independente de complicações embólicas em pacientes com estenose mitral.
A ecocardiografia transesofágica permite esclarecer a presença ou ausência de trombo atrial esquerdo e o grau de regurgitação mitral em valvoplastia mitral por balão planejada. Além disso, o exame transesofágico permite avaliar com precisão o estado do aparelho valvar e a gravidade das alterações nas estruturas subvalvares, bem como a probabilidade de reestenose.
O cateterismo cardíaco e de grandes vasos é realizado quando há planejamento cirúrgico e os dados de exames não invasivos não fornecem um resultado definitivo. A mensuração direta da pressão atrial e ventricular esquerda requer cateterismo transeptal, que está associado a risco injustificado. Um método indireto para mensurar a pressão atrial esquerda é a pressão em cunha da artéria pulmonar.
O que precisa examinar?
Diagnóstico diferencial
Com um exame cuidadoso, o diagnóstico de doença da valva mitral geralmente fica fora de dúvida.
A estenose mitral também é diferenciada do mixoma atrial esquerdo, outros defeitos da válvula (insuficiência mitral, estenose tricúspide), defeito do septo atrial, estenose da veia pulmonar e estenose mitral congênita.
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Exemplos de formulação de diagnóstico
- Cardiopatia reumática. Valvopatia mitral combinada com estenose predominante do orifício atrioventricular esquerdo grau III. Fibrilação atrial, forma permanente, taquissistolia. Hipertensão pulmonar moderada. Estágio NK PB, FC III.
- Cardiopatia reumática. Defeito combinado da valva mitral. Substituição da valva mitral (Medinzh - 23) de DD/MM/GG. NK estágio IIA, II FC.
Quem contactar?
Tratamento estenose mitral
Os principais objetivos do tratamento de pacientes com estenose mitral são melhorar o prognóstico e aumentar a expectativa de vida, além de aliviar os sintomas da doença.
Pacientes assintomáticos são orientados a limitar a atividade física intensa. Em casos de descompensação e insuficiência cardíaca crônica, recomenda-se a restrição de sódio na alimentação.
Tratamento medicamentoso da estenose mitral
A terapia medicamentosa pode ser usada para controlar os sintomas da estenose mitral, por exemplo, na preparação para uma cirurgia. Os diuréticos reduzem a pressão atrial esquerda e aliviam os sintomas associados à estenose mitral. No entanto, os diuréticos devem ser usados com cautela, pois podem reduzir o débito cardíaco. Betabloqueadores e bloqueadores dos canais de cálcio (verapamil e diltiazem) reduzem a frequência cardíaca em repouso e durante o exercício, melhorando o enchimento ventricular esquerdo ao prolongar a diástole. Esses medicamentos podem aliviar os sintomas associados à atividade física e são especialmente indicados em casos de taquicardia sinusal e fibrilação atrial.
A fibrilação atrial é uma complicação comum da estenose mitral, especialmente em idosos. O risco de tromboembolismo na presença de fibrilação atrial aumenta significativamente (a sobrevida em 10 anos é de 25% dos pacientes, em comparação com 46% em pacientes com ritmo sinusal).
Anticoagulantes indiretos (varfarina, dose inicial de 2,5-5,0 mg, sob controle do INR) são indicados;
- todos os pacientes com estenose mitral complicada por fibrilação atrial (forma paroxística, persistente ou permanente);
- pacientes com história de eventos embólicos, mesmo com ritmo sinusal preservado;
- pacientes com trombo no átrio esquerdo;
- pacientes com estenose mitral grave e aqueles cujo tamanho do átrio esquerdo é >55 mm.
O tratamento é realizado sob controle do INR, cujos níveis-alvo são de 2 a 3. Caso o paciente desenvolva complicações embólicas apesar do tratamento anticoagulante, recomenda-se a adição de ácido acetilsalicílico na dose de 75-100 mg/dia (as alternativas são dipiridamol ou clopidogrel). Deve-se observar que não foram realizados ensaios clínicos randomizados sobre o uso de anticoagulantes em pacientes com estenose mitral; as recomendações baseiam-se na extrapolação de dados obtidos em coortes de pacientes com fibrilação atrial.
Como o desenvolvimento de fibrilação atrial em um paciente com estenose mitral é acompanhado de descompensação, o tratamento que visa desacelerar o ritmo ventricular é de fundamental importância. Como já mencionado, betabloqueadores, verapamil ou diltiazem podem ser os medicamentos de escolha. A digoxina também pode ser usada, mas seu intervalo terapêutico estreito e sua menor capacidade de prevenir a aceleração da frequência cardíaca durante o exercício limitam seu uso em comparação aos betabloqueadores. A cardioversão elétrica também tem uso limitado na fibrilação atrial persistente, visto que, sem tratamento cirúrgico, a probabilidade de recidiva é muito alta.
Tratamento cirúrgico da estenose mitral
O principal método de tratamento da estenose mitral é o cirúrgico, pois hoje não existe tratamento medicamentoso que consiga retardar a progressão da estenose.
Pacientes com sintomas mais graves ou evidências de hipertensão arterial pulmonar necessitam de valvotomia, comissurotomia ou substituição de válvula.
O procedimento de escolha é a valvoplastia mitral percutânea por balão. Este é o principal método de tratamento cirúrgico da estenose mitral. Além disso, são utilizadas a comissurotomia aberta e a substituição da valva mitral.
A valvotomia percutânea por balão é a técnica preferida para pacientes mais jovens, idosos que não toleram procedimentos mais invasivos e pacientes sem calcificação valvar significativa, deformidade subvalvar, trombos atriais esquerdos ou regurgitação mitral significativa. Neste procedimento, sob orientação ecocardiográfica, um balão é passado através do septo atrial do átrio direito para o esquerdo e inflado para separar os folhetos da valva mitral fundidos. Os resultados são comparáveis aos de procedimentos mais invasivos. As complicações são raras e incluem regurgitação mitral, embolia, perfuração ventricular esquerda e defeito do septo atrial, que provavelmente persistirá se a diferença de pressão interatrial for grande.
A valvoplastia mitral percutânea por balão é indicada para os seguintes grupos de pacientes com área de orifício mitral menor que 1,5 cm 2:
- pacientes descompensados com características favoráveis para valvoplastia mitral percutânea (classe I, nível de evidência B);
- pacientes descompensados com contraindicações ao tratamento cirúrgico ou alto risco cirúrgico (classe I, nível de evidência! IC);
- em caso de correção cirúrgica primária planejada do defeito em pacientes com morfologia valvar inadequada, mas com características clínicas satisfatórias (classe IIa, nível de evidência C);
- pacientes “assintomáticos” com características morfológicas e clínicas adequadas, alto risco de complicações tromboembólicas ou alto risco de descompensação dos parâmetros hemodinâmicos;
- com histórico de complicações embólicas (classe IIa, nível de evidência C);
- com fenômeno de contraste eco espontâneo no átrio esquerdo (classe IIa, nível de evidência C);
- com fibrilação atrial permanente ou paroxística (classe IIa, nível de evidência C);
- com pressão sistólica da artéria pulmonar maior que 50 mmHg (classe IIa, nível de evidência C);
- quando são necessárias cirurgias não cardíacas de grande porte (classe IIa, nível de evidência C);
- em caso de planejamento de gravidez (classe IIa, nível de evidência C).
As características adequadas para a valvoplastia mitral percutânea são a ausência das seguintes características:
- clínico: idade avançada, história de comissurotomia, insuficiência cardíaca classe funcional IV, fibrilação atrial, hipertensão pulmonar grave;
- Morfológica: calcificação da valva mitral de qualquer grau, avaliada por fluorografia, área valvar mitral muito pequena, regurgitação tricúspide grave.
Pacientes com doença subvalvar grave, calcificação valvar ou trombos no átrio esquerdo podem ser candidatos à comissurotomia, na qual os folhetos da valva mitral fundidos são separados usando um dilatador passado através do átrio e ventrículo esquerdos (comissurotomia fechada) ou manualmente (comissurotomia aberta). Ambos os procedimentos requerem uma toracotomia. A escolha depende da situação cirúrgica e do grau de fibrose e calcificação.
A cirurgia plástica da válvula mitral (comissurotomia aberta) ou sua substituição é realizada para as seguintes indicações de classe I.
Na presença de insuficiência cardíaca III-IV FC e estenose mitral moderada ou grave nos casos em que:
- não é possível realizar valvoplastia mitral por balão;
- A valvoplastia mitral por balão é contraindicada devido à presença de trombo no átrio esquerdo apesar do uso de anticoagulantes, ou devido à regurgitação mitral moderada ou grave concomitante;
- a morfologia da válvula não é adequada para valvoplastia mitral por balão.
Na estenose mitral moderada a grave e regurgitação mitral moderada a grave concomitante (a substituição da válvula é indicada se o reparo da válvula não for possível).
A substituição valvar é o último recurso. É prescrita para pacientes com área valvar mitral < 1,5 cm² , sintomas moderados a graves e patologia valvar (por exemplo, fibrose) que impeça o uso de outros métodos.
A substituição da valva mitral é aconselhável (indicações de classe IIa) em casos de estenose mitral grave e hipertensão pulmonar grave (pressão sistólica da artéria pulmonar acima de 60 mm Hg), sintomas de insuficiência cardíaca classe I-II, a menos que valvoplastia mitral por balão ou substituição da valva mitral sejam sugeridas. Pacientes com estenose mitral que não apresentam sintomas de descompensação devem ser examinados anualmente. O exame inclui coleta de queixas, anamnese, exame físico, radiografia de tórax e ECG. Se a condição do paciente tiver mudado em relação ao período anterior ou os resultados do exame anterior indicarem estenose mitral grave, a ecocardiografia é indicada. Em todos os outros casos, a ecocardiografia anual não é necessária. Se o paciente se queixar de palpitações, recomenda-se o monitoramento por ECG (Holter) de 24 horas para detectar paroxismos de fibrilação atrial.
Durante a gravidez, pacientes com estenose leve a moderada podem receber apenas tratamento medicamentoso. O uso de diuréticos e betabloqueadores é seguro. Se for necessário tratamento anticoagulante, as pacientes recebem injeções de heparina, já que a varfarina é contraindicada.
Prevenção
A questão mais importante das táticas de tratamento posterior de pacientes com estenose mitral é a prevenção de recidivas de febre reumática com penicilinas de liberação prolongada prescritas para toda a vida, bem como para todos os pacientes após a correção cirúrgica do defeito (inclusive para a prevenção de endocardite infecciosa). A benzilpenicilina benzatina é prescrita na dose de 2,4 milhões de U para adultos e 1,2 milhões de U para crianças, por via intramuscular, uma vez por mês.
Todos os pacientes com estenose mitral têm indicação para prevenção secundária de recidivas de febre reumática. Além disso, todos os pacientes têm indicação para prevenção de endocardite infecciosa.
Pacientes assintomáticos necessitam apenas de profilaxia contra febre reumática recorrente [por exemplo, injeções intramusculares de benzilpenicilina (sal sódico de penicilina G estéril) 1,2 milhão de unidades a cada 3 ou 4 semanas] até os 25–30 anos de idade e profilaxia de endocardite antes de procedimentos de risco.
Previsão
A história natural da estenose mitral varia, mas o tempo entre o início dos sintomas e a incapacidade grave é de aproximadamente 7 a 9 anos. O resultado do tratamento depende da idade do paciente, do estado funcional, da hipertensão arterial pulmonar e do grau de fibrilação atrial. Os resultados da valvotomia e da comissurotomia são equivalentes, com ambos os métodos restaurando a função valvar em 95% dos pacientes. No entanto, a função se deteriora com o tempo na maioria dos pacientes, e muitos requerem um novo procedimento. Os fatores de risco para morte incluem fibrilação atrial e hipertensão pulmonar. A causa da morte geralmente é insuficiência cardíaca ou embolia pulmonar ou cerebrovascular.
A estenose mitral geralmente progride lentamente e tem um longo período de compensação. Mais de 80% dos pacientes sobrevivem por 10 anos sem sintomas ou sinais moderados de ICC (CF I-II de acordo com a NUHA). A taxa de sobrevida em 10 anos de pacientes descompensados e não operados é significativamente pior, não ultrapassando 15%. Com o desenvolvimento de hipertensão pulmonar grave, a sobrevida média não ultrapassa 3 anos.
 [ 74 ]
[ 74 ]

