Médico especialista do artigo
Novas publicações
Nefrocalcinose em adultos e crianças
Última revisão: 12.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
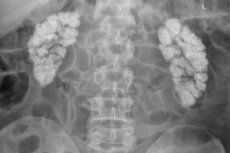
Nefropatia hipercalcêmica, nefrocalcinose, calcificação ou calcificação dos rins é uma deposição generalizada de cálcio nos tecidos renais na forma de seus sais insolúveis (oxalato e fosfato).
Epidemiologia
A nefrocalcinose detectável por microscopia é um achado incidental, mas bastante comum, entre patologistas, e as estatísticas clínicas para detecção de nefrocalcinose ao longo da vida são de 0,1-6%. [ 1 ] A nefrocalcinose foi relatada em até 22% dos casos de hiperparatireoidismo primário. [ 2 ]
Segundo alguns dados, a prevalência de nefrocalcinose em prematuros chega a 15-16%.
Em adultos, 95-98% dos casos são nefrocalcinose medular e 2-5% são corticais.
Causas nefrocalcinose
A principal causa da nefrocalcinose, que ocorre em diversas patologias e é um dos seus sinais visualizados, é um distúrbio sistêmico do metabolismo do cálcio e do equilíbrio fósforo-cálcio, levando à deposição de calcificações teciduais (calcificações). Na maioria dos casos, quando esses processos complexos são interrompidos com a participação de vários fatores, observa-se calcificação bilateral, ou seja, desenvolve-se nefrocalcinose de ambos os rins. [ 3 ]
Portanto, a deposição de cálcio no tecido renal pode ser causada por:
- hipercalcemia – nível elevado de cátions divalentes de cálcio no sangue, que é possível, inclusive com seu consumo excessivo; [ 4 ]
- hiperparatireoidismo primário, no qual a produção excessiva de hormônio da paratireoide (um hormônio das glândulas paratireoides) leva à reabsorção óssea; [ 5 ]
- acidose tubular renal tipo I, que ocorre devido à incapacidade dos rins de manter níveis normais de pH fisiológico no sangue e na urina;
- necrose do córtex renal (necrose cortical), que pode se desenvolver com infecções graves, pancreatite, parto complicado, queimaduras, etc.;
- a presença de uma anomalia congênita - rim esponjoso medular; [ 6 ]
- MEN I – síndrome neoplásica endócrina múltipla tipo I;
- hipomagnesemia idiopática, bem como perda de magnésio devido a diabetes ou níveis elevados de hormônio tireoidiano (tireotoxicose);
- destruição (reabsorção, osteólise) do tecido ósseo na osteoporose, tumores primários ou metástases;
- insuficiência funcional do córtex adrenal - hipoaldosteronismo; [ 7 ]
Leia também:
A nefrocalcinose em crianças pode ser:
- nos casos de parto prematuro (com idade gestacional inferior a 34 semanas);
- na hipercalcemia em recém-nascidos;
- no hiperparatireoidismo neonatal grave;
- devido a disfunções tubulares congênitas, principalmente acidose tubular proximal e síndrome de Bartter; [ 8 ]
- uma consequência da síndrome hemolítico-urêmica;
- na síndrome de Williams ou síndrome de Albright;
- devido ao desequilíbrio de vitamina D e fosfatos durante a alimentação artificial do lactente; [ 9 ], [ 10 ]
- nos casos de hipofosfatase perinatal, infantil ou juvenil (distúrbio do metabolismo do fósforo ligado ao cromossomo X) e raquitismo hipofosfatêmico autossômico dominante;
- devido à cistinose (incapacidade de quebrar o aminoácido L-cisteína) com síndrome de Fanconi;
- na presença de oxalose hereditária (hiperoxalúria primária);
- se houver intolerância hereditária (má absorção) à frutose. [ 11 ]
Leia mais na publicação – Nefropatia hereditária e metabólica em crianças.
Fatores de risco
Os especialistas consideram os seguintes fatores de risco para nefrocalcinose:
- - história de glomerulonefrite crônica de qualquer etiologia, pielonefrite crônica, doença renal policística;
- diminuição da densidade óssea – osteoporose, que pode ser consequência de imobilização em pacientes com repouso prolongado no leito, alterações degenerativas em idosos, diminuição dos níveis de hormônios sexuais em mulheres na menopausa, excesso de vitamina A no organismo, tratamento prolongado com corticoides sistêmicos ou uso de medicamentos para azia à base de compostos de alumínio;
- sarcoidose;
- neoplasias malignas, mieloma de células plasmáticas ou múltiplo, leucemia linfoblástica, etc.;
- síndrome de Alport hereditária;
- hipervitaminose de vitamina D;
- uso prolongado de suplementos de cálcio, diuréticos tiazídicos, laxantes. [ 12 ]
Patogênese
O cálcio está presente no tecido ósseo, e o Ca extraesquelético representa apenas 1% desse macroelemento no corpo. Os níveis de cálcio são controlados por mecanismos reguladores do trato gastrointestinal, rins e células osteogênicas (osteoclastos).
Durante o dia, os glomérulos dos rins filtram 250 mmol de íons Ca e aproximadamente 2% do cálcio filtrado é excretado na urina.
Na nefropatia hipercalcêmica, a patogênese dos depósitos de calcificação nos tecidos renais reside na interrupção dos mecanismos de regulação bioquímica dos níveis de cálcio e fósforo, bem como distúrbios do metabolismo do tecido ósseo causados pelo hormônio da paratireoide (PTH), vitamina D, hormônio estimulante da tireoide calcitonina (que afeta a síntese de PTH) e o hormônio peptídico FGF23, um fator de crescimento de fibroblastos 23 produzido por células do tecido ósseo.
Assim, a excreção de cálcio diminui com o aumento da síntese de PTH e, devido à falta de calcitonina, a reabsorção óssea aumenta,
Além disso, no plasma sanguíneo e nos fluidos extracelulares, o nível de Ca ionizado aumenta se o conteúdo de íons de fósforo for insuficiente – devido à sua excreção aumentada pelo corpo. E sua excreção pode ser excessiva devido à função tubular renal prejudicada ou ao aumento da produção do hormônio FGF23.
Além disso, um papel importante no aumento da concentração de cálcio no plasma – com subsequente cristalização e deposição de seus sais nos rins – é desempenhado pela hiperatividade da enzima intracelular 1-α-hidroxilase, que garante a transformação da vitamina D em calcitriol (1,25-di-hidroxivitamina D3). Em combinação com um alto nível de hormônio da paratireoide, o calcitriol estimula a reabsorção de cálcio no intestino. [ 13 ]
Sintomas nefrocalcinose
Segundo os nefrologistas, o próprio processo de calcificação renal ocorre de forma assintomática, e os primeiros sinais de nefrocalcinose estão ausentes, exceto nos casos em que as consequências de fatores causais que causam deterioração da filtração glomerular dos rins e diminuição de sua velocidade começam a se manifestar.
Os sintomas variam dependendo da etiologia e podem incluir: hipertensão; aumento da produção de urina – poliúria e micção frequente; polidipsia (sede insaciável).
Em casos de nefrocalcinose medular, depósitos focais de cálcio podem se formar nos cálices renais, resultando em cálculos urinários, que levam a infecções recorrentes do trato urinário; dor abdominal e lombar (até mesmo cólica renal); náuseas e vômitos; e aparecimento de sangue na urina (hematúria).
Em crianças no primeiro ano de vida, a nefrocalcinose – além de distúrbios urinários e tendência à inflamação infecciosa do trato urinário – inibe o desenvolvimento físico e psicomotor.
Consequências e complicações
Entre as consequências da nefrocalcinose, é necessário destacar o desenvolvimento de distrofia calcária focal dos rins, levando à insuficiência renal aguda e crônica com possível intoxicação do organismo (uremia) com compostos químicos contidos no sangue (ureia e creatinina).
Uma complicação na forma de uropatia obstrutiva é possível, levando a edema renal e hidronefrose.
A calcificação dos ápices das pirâmides renais (papilas) leva à nefrite tubulointersticial crônica.
A nefrocalcinose medular, especialmente em pacientes com hiperparatireoidismo, é frequentemente complicada por urolitíase, que começa com a deposição de cristais microscópicos de oxalato de cálcio nos cálices renais. [ 14 ]
Formulários
A precipitação e o acúmulo de cálcio na nefrocalcinose podem ser de três tipos:
- nefrocalcinose molecular (ou química) é um aumento de cálcio intracelular nos rins sem formação de cristais e não pode ser visualizada;
- nefrocalcinose microscópica, na qual cristais de sais de cálcio podem ser vistos na microscopia óptica, mas não são visualizados na radiografia dos rins;
- A nefrocalcinose macroscópica é visível em raios X e ultrassom.
Depósitos podem se acumular no interstício medular interno, nas membranas basais e nas curvas das alças de Henle, no córtex e até mesmo nos lúmens dos túbulos. E, dependendo da localização, a nefrocalcinose é dividida em medular e cortical.
A nefrocalcinose medular é caracterizada pela deposição intersticial (intercelular) de oxalato de cálcio e fosfato na medula renal - ao redor das pirâmides renais.
Se os tecidos da camada cortical do parênquima renal sofrerem calcificação - na forma de uma ou duas faixas de sais de Ca depositados ao longo da zona de tecido cortical danificado ou muitos pequenos depósitos espalhados no córtex renal - então a nefrocalcinose cortical é determinada.
Diagnósticos nefrocalcinose
O diagnóstico da nefrocalcinose requer um exame completo dos rins. A patologia geralmente é diagnosticada por meio de métodos de visualização, uma vez que apenas o diagnóstico instrumental pode detectar depósitos de Ca usando: ultrassom dos rins e ureteres; [ 15 ] ultrassom Dopplerografia dos rins, TC ou RM.
Se os resultados dos métodos radiológicos no diagnóstico dos rins não forem suficientemente convincentes,uma biópsia renal pode ser necessária para confirmar a nefrocalcinose.
Os exames laboratoriais necessários incluem exames de urina: geral, teste de Zimnitsky, cálcio total na urina, bem como excreção de fosfato, oxalato, citrato e creatinina. São realizados exames para cálcio total e ionizado no sangue, para o conteúdo de fosfatase alcalina, hormônio da paratireoide e calcitonina no plasma sanguíneo.
Dada a etiologia multifatorial da calcificação renal, a gama de testes diagnósticos pode ser muito mais ampla. Por exemplo, para detectar osteoporose, são realizadas TC de tecido ósseo esponjoso, absorciometria de raios-X e densitometria ultrassonográfica; mais testes são necessários para determinar a síndrome MEN tipo I, etc. [ 16 ]
Diagnóstico diferencial
O diagnóstico diferencial é obrigatório: com necrose papilar do rim, tuberculose renal, pneumocystis ou infecção extrapulmonar micobacteriana em pacientes com AIDS, etc.
A nefrocalcinose não deve ser confundida com a nefrolitíase, ou seja, a formação de cálculos renais, embora em alguns pacientes ambas as patologias estejam presentes simultaneamente.
Quem contactar?
Tratamento nefrocalcinose
No caso da nefrocalcinose, o tratamento visa não apenas a patologia etiologicamente relacionada e a redução dos sintomas existentes, mas também a redução do teor de cálcio no sangue.
O tratamento da hipercalcemia requer aumento da ingestão de líquidos e hidratação com solução isotônica de cloreto de sódio, sendo também administrados calcimiméticos (Cinacalcet, etc.).
A terapia para nefrocalcinose macroscópica pode incluir diuréticos tiazídicos e medicamentos citratos (citrato de potássio, etc.) que promovem melhor solubilidade do cálcio na urina.
Se a nefrocalcinose estiver associada à osteoporose e ao aumento da reabsorção óssea, são utilizados agentes antirreabsortivos (inibidores da reabsorção óssea) – bifosfonatos e outros medicamentos para o tratamento e prevenção da osteoporose.
Medicamentos quelantes de fosfato (Sevelamer ou Renvela) são prescritos para o tratamento da hiperfosfatemia. A terapia medicamentosa para hipoaldosteronismo é realizada com mineralocorticoides (Trimetilacetato, Florinef, etc.).
Pacientes com hipoparatireoidismo crônico podem receber hormônio da paratireoide humana recombinante (Teriparatida).
A nefrocalcinose, que ocorre no córtex renal durante sua necrose, requer terapia antibiótica sistêmica, restauração do equilíbrio hídrico e eletrolítico pela administração de fluidos intravenosos e hemodiálise.
Para limitar a ingestão de certos macronutrientes, é prescrita uma dieta para nefrocalcinose, mais detalhes:
O tratamento cirúrgico não envolve a remoção de depósitos de cálcio do tecido renal: apenas cálculos formados podem ser removidos. A intervenção cirúrgica é possível no hiperparatireoidismo primário, pois a remoção da glândula paratireoide permite interromper o impacto negativo de seu hormônio nos rins. [ 17 ]
Prevenção
Entre as medidas que podem prevenir o desenvolvimento da nefropatia hipercalcêmica, os especialistas citam beber bastante água e reduzir o consumo de sal e alimentos ricos em cálcio e oxalatos.
E, claro, tratamento oportuno de doenças que levam à nefrocalcinose.
Previsão
A etiologia da deposição de cálcio nos rins e a natureza das complicações desse processo determinarão o prognóstico da nefrocalcinose em cada caso específico. Causas específicas de nefrocalcinose, como doença de Dent, hiperoxalúria primária e nefrocalcinose hipercalciúrica hipomagnesêmica, na ausência de tratamento eficaz podem progredir para insuficiência renal crônica, [ 18 ] insuficiência renal terminal. A nefrocalcinose detectada radiologicamente raramente é reversível. A patologia raramente progride, mas a medicina ainda não é capaz de reduzir o grau de calcificação.

