Médico especialista do artigo
Novas publicações
Neuroretinite
Última revisão: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
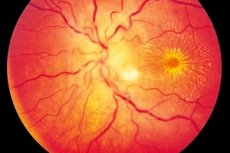
A neurorretinite é mais frequentemente um processo inflamatório unilateral (menos frequentemente bilateral), caracterizado por danos ao nervo óptico e à camada de fibras nervosas da retina, comprometimento visual, danos à retina externa e ao epitélio pigmentar da retina. A origem exata da doença é desconhecida, embora se aceite que a intoxicação esteja implicada no desenvolvimento da inflamação. A neurorretinite é uma forma de neurite óptica, caracterizada por um curso lentamente progressivo e que requer terapia de longo prazo. [ 1 ]
Epidemiologia
A neurorretinite é detectada com uma frequência aproximada de 1 a 5 pacientes por cem mil habitantes. Entre todas as doenças oftalmológicas, a patologia é registrada em menos de 3% dos casos.
Em muitos casos, a neurorretinite resulta na restauração da função visual, mas 25% dos pacientes apresentam consequências irreversíveis na forma de perda ou deterioração da visão. Alguns pacientes ficam incapacitados.
A doença afeta homens e mulheres de todas as idades igualmente. A idade média dos doentes é de 25 a 35 anos. Na maioria dos casos, a neurorretinite se desenvolve no contexto de outro processo infeccioso e inflamatório no corpo. [ 2 ]
Causas neuroretinite
A neurorretinite por citomegalovírus se desenvolve em pacientes com anormalidades imunológicas – como o HIV. A reação inflamatória se desenvolve na área do fundo do olho, disseminando-se para a retina. Se a doença não for detectada a tempo, existe o risco de descolamento de retina no futuro.
A neurorretinite sifilítica é uma consequência do terceiro estágio da sífilis, quando o patógeno penetra na estrutura interna do olho. Às vezes, a patologia se desenvolve em bebês: neste caso, a neurorretinite é resultado de uma patologia hereditária.
A toxoplasmose também pode ser transmitida à criança ainda no útero. A neurorretinite é uma consequência dessa lesão e ocorre em uma pessoa vários anos após o nascimento.
A neurorretinite séptica é uma complicação de processos inflamatórios purulentos em órgãos internos.
Uma lesão viral ocorre como resultado de um curso grave de gripe, herpes e outras doenças. Nessa situação, geralmente se desenvolve uma forma leve de neurorretinite, que desaparece à medida que a doença subjacente regride.
Às vezes, as causas são patologias vasculares congênitas - por exemplo, retinite hemorrágica (doença de Coates, retinite pigmentosa ). Essas doenças são causadas por alterações patológicas nos genes. [ 3 ]
Causas adicionais podem incluir:
- Infecção de outros locais do corpo;
- Trauma no olho;
- Exposição prolongada à radiação ionizante;
- Exposição regular à luz ultravioleta.
Fatores de risco
Os fatores exatos no desenvolvimento da neurorretinite ainda não foram determinados. No entanto, na maioria das vezes, estamos falando de processos inflamatórios rinogênicos infecciosos, e a inflamação pode ter diferentes origens: bacteriana, viral, fúngica, parasitária e tóxica. Em geral, qualquer doença infecciosa aguda ou crônica pode, teoricamente, causar neurorretinite.
Além disso, a patologia pode se desenvolver como parte de uma reação autoimune — em particular, em pacientes com doenças reumatológicas. O problema é, com menos frequência, causado por danos traumáticos aos órgãos da visão.
Fatores adicionais:
- Idade - os riscos de neurorretinite aumentam com a idade (a doença é mais comum em idosos).
- Predisposição hereditária - algumas patologias provocadoras são herdadas.
- Hábitos nocivos, má alimentação, neuropatologias.
- Doença vascular, hipertensão, aterosclerose.
- Doenças específicas (HIV, sífilis, etc.).
- Diabetes mellitus, anemia perniciosa, oftalmopatia.
Patogênese
A neurorretinite é um processo inflamatório que envolve o nervo óptico e a camada de fibras nervosas da retina. O nervo óptico é um segmento do neurônio periférico da via óptica. Seu início é definido na região do fundo do olho e sua conclusão - na fossa craniana média. É formado pelos cilindros axiais dos gânglios da retina e é representado por aproximadamente 1 milhão de fibras nervosas. O nervo sai da órbita através do orifício óptico, após o qual ambos os nervos são direcionados para a sela túrcica. [ 4 ]
O desenvolvimento da neurorretinite pode ser causado por infecção aguda e crônica. Especialmente frequentemente as fontes primárias são doenças otorrinolaringológicas ( sinusite maxilar, sinusite e amigdalite ), patologias dentárias (periodontite ou dentes cariados), inflamações do cérebro e das membranas cerebrais ( meningite - serosa, sifilítica ou tuberculosa, encefalite - viral, rickettsial, bacteriana ou protozoária), bem como gripe, tuberculose, sífilis, centeio, etc.). [ 5 ]
Das doenças dos órgãos internos, as fontes patológicas são frequentemente doenças renais e sanguíneas, processos alérgicos, diabetes mellitus, gota, colagenoses e deficiências de vitaminas. A intoxicação – por exemplo, álcool-tabaco, chumbo, metanol – também é de considerável importância. Uma grande porcentagem dos casos de neurorretinite é de origem inexplicada. [ 6 ]
Sintomas neuroretinite
A neurorretinite por citomegalovírus é caracterizada por sinais como:
- Aparecimento de pequenas manchas, moscas na frente dos olhos;
- O aparecimento de flashes brilhantes (que são especialmente perceptíveis à noite);
- Queda da acuidade visual, formação de pontos cegos;
- Deterioração da função visual periférica.
Na neurorretinite sifilítica, observa-se opacidade vítrea, edema da retina e do nervo óptico. Hemorragias retinianas são possíveis.
Em complicações sépticas, desenvolve-se opacidade do corpo vítreo, edema do nervo óptico e, em casos avançados, inflamação purulenta pronunciada.
A neurorretinite associada a alterações patológicas nos genes é frequentemente acompanhada por percepção de cores prejudicada, desfoque da imagem visível, estreitamento acentuado do campo visual e orientação espacial prejudicada.
Em geral, os pacientes costumam reclamar de deterioração acentuada da função visual, estreitamento e perda dos campos visuais e percepção de cores prejudicada (especialmente do espectro azul-esverdeado). Muitos pacientes apresentam flashes de luz e dor no globo ocular. [ 7 ]
Complicações e consequências
A neurorretinite pode levar à perda visual, que varia do agravamento à perda completa da função visual em um ou ambos os olhos. A visão pode se deteriorar drasticamente ao longo de vários dias. Às vezes, 1 a 2 dias são suficientes para que o paciente perca mais de 50% da função visual.
A percepção de cores é particularmente afetada, mas o paciente pode não perceber ou prestar atenção a isso por um longo período. A maioria dos pacientes com neurorretinite apresenta dor intraocular, que aumenta durante os movimentos do globo ocular. Além disso, a doença é propensa à recorrência.
No processo de compressão ou dano aos axônios do nervo óptico, o transporte axoplasmático é interrompido. Desenvolve-se edema do nervo óptico, a fibra é danificada e a capacidade de enxergar é prejudicada, o que pode causar atrofia óptica parcial ou completa se tratada incorretamente ou tardiamente. [ 8 ]
Diagnósticos neuroretinite
O diagnóstico de neurorretinite é estabelecido com base em um exame oftalmológico. Na primeira etapa do diagnóstico, o médico entrevista o paciente, analisa o histórico da doença, esclarece os resultados dos exames de outros especialistas (neurologista, endocrinologista, neurocirurgião), realiza um exame oftalmológico completo e avalia a probabilidade de possíveis sintomas de diversas neuropatologias. Se necessário, prescreve uma série de exames complementares e determina o regime de tratamento.
Exames obrigatórios para o diagnóstico de neurorretinite:
- Exame geral de sangue (para excluir inflamação crônica e processo autoimune sistêmico);
- Análise de urina;
- Exame bioquímico de sangue com dosagem de glicose, AST, ALT;
- Semeadura bacteriológica da cavidade conjuntival com determinação do agente causador e sua sensibilidade à antibioticoterapia;
- Exames de sangue para sífilis (SR) e HIV por ELISA;
- Análise ELISA de marcadores de hepatite B e C;
- Análise de Ig A, M, G para vírus herpes simplex, clamídia, citomegalovírus e toxoplasmose.
Recomendações adicionais podem incluir:
- Exame de sangue de proteína C-reativa;
- Exame de sangue para testes reumáticos.
O diagnóstico instrumental é frequentemente representado por procedimentos diagnósticos básicos, como:
- A visometria é um método tradicional de avaliação da acuidade visual;
- Biomicroscopia - técnica para detecção de opacidade do cristalino, opacidade vítrea focal ou difusa, hemorragias vítreas, células, exsudato, hipópio;
- Tonometria é um método de determinação da pressão intraocular;
- Oftalmoscopia - investigação de alterações no segmento ocular posterior, focos inflamatórios, membranas ao longo dos vasos, hemorragias intrarretinianas, depósitos duros, edema macular, neuropatia, alterações atróficas do nervo óptico características de inflamação coriorretiniana;
- Perimetria - avaliação de possível estreitamento do campo visual, detecção de escotomas, diagnóstico de disfunções da visão central e periférica;
- Refratometria - detecção de distúrbios refrativos oculares;
- Radiografia dos seios da face e do tórax - para excluir processos patológicos que possam causar o desenvolvimento de neurorretinite.
Biomicroscopia do fundo do olho, gonioscopia, exame da periferia do fundo do olho, oftalmocromoscopia, eletrorretinograma, exame ultrassonográfico do globo ocular e dos vasos cerebrais, retinotomografia de coerência óptica, angiografia por fluorescência, raio X da órbita e do crânio em diferentes projeções podem ser prescritos, se indicado.
O registro de potenciais visuais evocados é frequentemente utilizado, sendo necessário para avaliar o estado do nervo óptico e o diagnóstico diferencial da neurorretinite de distúrbios visuais funcionais e orgânicos. [ 9 ]
Diagnóstico diferencial
Patologia |
Base para diagnóstico diferencial de neurorretinite |
Processo distrófico coriorretiniano central secundário |
Há evidências de inflamação ocular pregressa. Há um escotoma central no campo visual. |
Processo degenerativo relacionado à idade na mácula |
Há um escotoma central no campo visual, nota-se uma queda na acuidade visual. |
Retinite pigmentosa |
Há defeitos no campo visual, queda na acuidade visual. A oftalmoscopia revela vários focos patológicos na área da retina. |
Tumores corioides |
Há uma queda na acuidade visual, e a oftalmoscopia revela uma área focal com contornos indistintos, indentação. |
Coriorretinopatia, de natureza serosa central |
Há uma deterioração acentuada da visão, às vezes associada a uma doença viral. |
Epiteliopatia, tipo multifocal placóide aguda |
A visão diminui após uma doença viral, sendo observados escotomas paracentrais ou centrais. Fotopsia e metamorfopsia podem ser detectadas. |
Hemorragias subretinianas e subcoroidais |
A visão diminui acentuadamente, surge um escotoma no campo visual. A oftalmoscopia revela um foco com contornos indistintos. |
Descolamento hemorrágico da retina |
A visão diminui acentuadamente, surge um escotoma no campo visual. A oftalmoscopia revela um foco patológico na área da retina. |
Quem contactar?
Tratamento neuroretinite
A terapia conservadora pode incluir vários medicamentos, dependendo da causa da neurorretinite.
Se for necessária a dilatação da pupila, são prescritos medicamentos cicloplégicos e midriáticos:
- 1% de tropicamida - 2 gotas duas vezes ao dia, durante uma semana;
- Fenilefrina 1%, 2 gotas duas vezes ao dia durante uma semana.
Os glicocorticosteroides são usados para bloquear a resposta inflamatória na neurorretinite, reduzir a permeabilidade capilar, inibir a produção de prostaglandinas, retardando os processos de proliferação:
- 0,1% dexametasona 2 gotas. 4-5 vezes ao dia;
- 0,4% de dexametasona uma vez ao dia 1,2-2 mg sob a conjuntiva ou 2-2,8 mg parabulbarmente;
- Prednisolona 5 30-80 mg por via oral diariamente (pela manhã) com posterior redução gradual da dose por 10 dias (indicada em neurorretinites regularmente recorrentes, patologias sistêmicas);
- Metilprednisolona 250-1000 mg por dia, via intravenosa, por 4-5 dias (se o tratamento local for ineficaz, ou se houver inflamação coriorretiniana grave com risco crescente de perda da função visual, ou em neurorretinite bilateral associada a patologias sistêmicas).
Na neurorretinite por processos infecciosos, a antibioticoterapia é indicada:
- 0,3% Tobramicina 2 gotas. 5 vezes ao dia;
- Ciprofloxacino 0,3% 2 gotas. 5 vezes ao dia durante uma semana;
- Levofloxacino ou Moxifloxacino 2 gotas, 5 vezes ao dia durante uma semana;
- Ciprofloxacino 250-500 mg por via oral diariamente durante uma semana;
- Amoxicilina 250-500 mg diariamente por via oral durante duas semanas;
- Clindamicina 150 mg por via oral 4 vezes ao dia durante 1-2 semanas;
- Ceftriaxona 1 g diariamente como injeções intramusculares, um curso de 1-2 semanas;
- 30% Lincomicina 600 mg duas vezes ao dia em injeções intramusculares, durante 1 semana.
Se a neurorretinite for provocada por uma doença viral, a terapia antiviral é prescrita:
- Aciclovir 200 mg 5 vezes ao dia durante uma semana;
- Valaciclovir 500 mg três vezes ao dia durante uma semana.
Se a neurorretinite for causada por um patógeno fúngico, a terapia antifúngica é apropriada:
- Cetoconazol 200 mg duas vezes ao dia por via oral, durante 1-2 semanas;
- Fluconazol 150 mg duas vezes ao dia por 10 dias.
Quando a neurorretinite é combinada com aumento da pressão intraocular, são prescritos diuréticos:
- Furosemida 40 mg diariamente por três dias consecutivos;
- Furosemida 1% por 2 ml em injeções intramusculares diariamente por 2-3 dias.
Os anti-inflamatórios não esteroidais são indicados para bloquear a resposta inflamatória:
- Diclofenaco de sódio 25-75 mg por dia por via intramuscular durante um período de 5 dias;
- Meloxicam 15 mg diariamente como injeções intramusculares por um período de 5 dias;
- Indometacina 25 mg três vezes ao dia por via oral durante 2 semanas.
Em casos complicados de neurorretinite, patologias sistêmicas e frequentemente recorrentes, ausência de resposta positiva aos glicocorticoides é possível prescrever antimetabólitos (Metotrexato, 5-fluorouracil no espaço subtenoniano). [ 10 ]
A eficácia do tratamento é avaliada pelos seguintes indicadores:
- Visão melhorada;
- Eliminando a resposta inflamatória;
- Reabsorção do infiltrado;
- Diminuição da gravidade da distorção do objeto, fotopsia e escotoma.
A cirurgia não é indicada para neurorretinite.
Prevenção
Medidas preventivas devem ser tomadas para todas as pessoas que têm tendência a desenvolver neurorretinite (incluindo predisposição genética à patologia):
- Faça exames e consultas regulares com especialistas em olhos;
- Evite ferimentos na cabeça e nos olhos;
- Não se automedique para nenhuma doença infecciosa (incluindo o resfriado comum);
- Mantenha-se fisicamente ativo, evite a hipodinâmica;
- Abandone os maus hábitos;
- Coma uma dieta variada e equilibrada;
- Não sobrecarregue os olhos, evite passar longos períodos de tempo em frente à tela do computador ou de aparelhos eletrônicos;
- Descanse o suficiente, dormindo pelo menos 7 a 8 horas por noite;
- Faça exames regulares de sangue e urina para avaliar o desempenho;
- Faça caminhadas frequentes ao ar livre;
- Evite atividades que envolvam esforço visual excessivo;
- Visite o dentista regularmente, previna o desenvolvimento de cáries dentárias e periodontite.
Além disso, para prevenir a neurorretinite, é recomendado o uso de óculos escuros para proteger a retina da luz ultravioleta, consultar periodicamente especialistas para eliminar fatores de risco.
Previsão
O prognóstico depende principalmente da causa subjacente da neurorretinite, ou seja, da evolução da patologia subjacente. Alguns processos inflamatórios leves se resolvem espontaneamente e a visão retorna em poucas semanas (meses). Na ausência de doenças sistêmicas e dinamicamente instáveis (patologias do tecido conjuntivo), a função visual pode ser restaurada, mas frequentemente o problema se torna recorrente, afetando o mesmo olho ou outro.
Para otimizar o prognóstico, é necessário tratar oportunamente os processos patológicos agudos e recorrentes, eliminar maus hábitos, visitar regularmente especialistas especializados e realizar exames preventivos. [ 11 ]
Se a neurorretinite progredir para uma forma crônica, o risco de complicações e efeitos adversos aumenta drasticamente.

