Médico especialista do artigo
Novas publicações
Vermelhidão das gengivas em adultos e crianças
Última revisão: 12.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
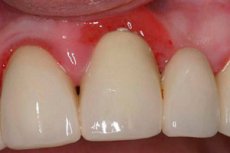
A vermelhidão gengival é bastante comum e acompanha a maioria das doenças do nosso corpo, sem mencionar a cavidade oral. Quando ocorrem infecções virais respiratórias agudas, infecções nos órgãos otorrinolaringológicos, doenças do sistema cardiovascular e do trato gastrointestinal, a vermelhidão gengival se manifesta. E em cada caso individual, o mecanismo de formação dessa vermelhidão ou hiperemia é diferente. Assim como na cavidade oral, podem ocorrer inflamação, trauma e reações alérgicas. Todos os processos, tanto no corpo quanto na cavidade oral, estão interligados, portanto, a vermelhidão gengival deve ser considerada não apenas localmente, mas também do ponto de vista da conexão com o corpo.
Vale ressaltar que a infância tem características próprias em relação à cor das gengivas. Em uma criança, a cor das gengivas varia do vermelho vivo ao carmesim claro, e essa cor é absolutamente fisiológica. Embora, quando surgem doenças da mucosa em bebês, toda a cavidade oral adquira uma coloração vermelho-escura com bolhas ou placa branca, tudo depende da patologia.
No entanto, para evitar esse sintoma e as doenças a ele associadas, é importante entender os fatores de risco que podem levar à hiperemia gengival. Antes de tudo, vale a pena considerar a saúde e a higiene da cavidade oral em geral. Na presença de dentes cariados, má higiene bucal e doenças somáticas em geral, o número de agentes infecciosos aumenta e a resistência da mucosa oral diminui. Esses fatores criam condições para o surgimento de doenças e, em combinação com as causas, levam a elas. Portanto, visitas regulares ao dentista e uma boa higiene podem reduzir o risco de doenças.
Causas vermelhidão das gengivas
Para entender melhor as causas da hiperemia gengival, é necessário dividir as causas em vários grupos.
O primeiro grupo de causas que vale a pena mencionar são as doenças inflamatórias gengivais e a periodontite. Este grupo é muito extenso, uma vez que as causas que levam a ele são na maioria das vezes banais e simples. Estamos falando de má higiene bucal, o desenvolvimento de uma grande quantidade de placa bacteriana, que inicialmente causa inflamação gengival. Sem tratamento, o processo piora, a fixação da gengiva ao dente é lesada e ocorre a periodontite. Com esta doença, a inflamação se espalha para o tecido periodontal (aparelho ligamentar do dente), ocorre secreção purulenta, reabsorção do osso ao redor do dente, mobilidade dentária e, finalmente, sua perda. Segundo as estatísticas, a hiperemia gengival como resultado da gengivite e periodontite é responsável por 69% do número total de causas.
Traumas gengivais são uma das causas comuns de vermelhidão gengival. Fatores traumáticos incluem dentição, cirurgia, trauma químico, mecânico, térmico e outros. Qualquer trauma pode ser agudo ou crônico. Depende da duração do agente traumático. Se uma pessoa pega um copo de água fervente e bebe, esse trauma será considerado agudo, e se ela bebe uma bebida muito quente todos os dias durante várias semanas, esse trauma será considerado crônico.
Durante a dentição, em qualquer idade, as gengivas nessa região ficam vermelhas e brilhantes. Este é um processo fisiológico acompanhado por fenômenos inflamatórios, incluindo uma mudança na cor das gengivas. Na maioria das vezes, essa vermelhidão desaparece após alguns dias e não causa muito desconforto.
Após a extração dentária ou outra cirurgia oral, a mucosa ao redor da ferida fica profundamente vermelha. Devido ao trauma na margem gengival durante o procedimento, ocorrem dor e vermelhidão na gengiva.
Traumas químicos na gengiva ocorrem com ácidos, álcalis e outros tipos de substâncias que afetam agressivamente o tecido gengival. Isso pode ocorrer como resultado da ingestão acidental de uma solução alcalina ou ácida, bem como durante intervenções médicas. Lesões térmicas são possíveis ao beber bebidas quentes e crioterapia. Danos mecânicos ocorrem quando o paciente é ferido por objetos ásperos e afiados, como ossos, ou bordas afiadas de dentes ou dentaduras. Além disso, se houver vários tipos de dentaduras metálicas na boca, pode ocorrer galvanismo, no qual a membrana mucosa e a gengiva ficam vermelhas.
Uma das causas da vermelhidão gengival é uma reação alérgica. Trata-se de um amplo grupo de doenças que se desenvolvem por meio de um mecanismo alérgico, incluindo alergias a medicamentos e doenças como pênfigo acantolítico e líquen plano. As alergias mais comuns são a anestésicos, antibacterianos, plásticos de próteses dentárias e placas.
Quando os cistos se tornam purulentos, o câncer gengival também pode causar vermelhidão na gengiva. Até que o cisto se torne purulento, ele pode crescer completamente assintomático e não incomodar ninguém, mas se isso acontecer, ocorrerão dor e vermelhidão na gengiva.
A vermelhidão gengival frequentemente acompanha procedimentos odontológicos e erros médicos. O efeito do ácido ortofosfórico na gengiva, a diatermocoagulação, a retração gengival e muitas outras causas costumam causar hiperemia gengival. Portanto, não pense que, se a gengiva ficar vermelha após uma intervenção médica, isso significa que o médico fez algo errado. Existem vários procedimentos em que a lesão gengival é inevitável e, se você seguir as recomendações do médico, essa condição passará rapidamente.
Patogênese
Em doenças periodontais inflamatórias, como gengivite e periodontite, a vermelhidão gengival aparece como um dos primeiros sintomas. Isso ocorre como resultado do impacto da placa bacteriana na gengiva, o que leva a inchaço, hiperemia, sangramento e dor. Se o tratamento odontológico for realizado nesta fase, na fase da gengivite, a gengiva pode ser restaurada em sua totalidade. No entanto, se nenhuma intervenção for realizada, pode ocorrer periodontite, uma doença inflamatória destrutiva na qual a infecção da placa danifica a fixação da gengiva ao dente - o epitélio de fixação. Após esse dano, os agentes infecciosos se movem mais profundamente na fenda periodontal ao longo do dente e destroem o periodonto. Como resultado do dano ao aparelho ligamentar, o tecido ósseo ao qual o dente está fixado por meio de ligamentos também é absorvido. Com o tempo, na ausência de tratamento, esses dentes caem.
A periodontite pode ser generalizada e localizada. A periodontite generalizada se espalha para os dentes dos maxilares, enquanto a periodontite localizada ocorre entre dois dentes. A causa da periodontite localizada pode ser uma obturação de má qualidade na área do ponto de contato dos dentes ou uma coroa malformada.
O trauma gengival tem um mecanismo diferente dependendo do agente traumático. Se o trauma for mecânico, então, devido à ruptura da integridade do epitélio e dos tecidos subjacentes, ocorre um processo inflamatório. Se o trauma for térmico, o epitélio gengival é exposto a altas temperaturas, o que leva à desnaturação ou degradação de proteínas. Se o trauma for químico, então álcalis ou ácidos causam necrose gengival. Em caso de trauma gengival após a cirurgia, o mecanismo é o mesmo do trauma mecânico. A peculiaridade é que, durante uma operação purulenta, agentes infecciosos poderosos entram na área da lesão gengival, o que pode levar não apenas à inflamação, mas também ao aparecimento de exsudato purulento. Nesse caso, o tratamento e a restauração da superfície da ferida podem aumentar com o tempo.
Os processos alérgicos que ocorrem na cavidade oral ocorrem pelos mesmos mecanismos que em outros órgãos e sistemas. Por exemplo, ao usar uma prótese plástica, pode ocorrer uma reação alérgica. Quando o plástico entra em contato com a mucosa da gengiva, uma cascata de reações é desencadeada, e um grande número de células imunológicas são produzidas contra o irritante, neste caso, o plástico. Em seguida, os imunocomplexos concentram-se na área de contato com o irritante e danificam a mucosa, causando coceira, queimação e vermelhidão na mucosa da gengiva, palato e outras áreas no local de contato com a prótese.
Sintomas
Ao considerar a vermelhidão das gengivas como um sintoma de muitas doenças e condições na cavidade oral, deve-se distinguir entre manifestações de hiperemia gengival em doenças da cavidade oral e doenças de outros órgãos e sistemas.
Como mencionado acima, a vermelhidão gengival é mais frequentemente observada em doenças periodontais – gengivite e periodontite. O quadro clínico da gengivite é acompanhado por dor, sangramento gengival, inchaço e vermelhidão. Na gengivite hipertrófica, a gengiva também pode aumentar de volume; em graus mais severos, a gengiva pode sobrepor-se ao dente em toda a sua altura. Na maioria das vezes, os dentes do maxilar oposto lesionam essa gengiva vermelha e crescida, causando sangramento.
Na periodontite, os primeiros sinais podem ser sangramento nas gengivas, vermelhidão, alimentos presos entre os dentes e mau hálito. No entanto, posteriormente, na ausência de tratamento, as raízes dos dentes ficam expostas e sua mobilidade se manifesta. O resultado é a remoção de dentes saudáveis da cavidade oral. Esse quadro clínico é observado devido a danos na inserção epitelial e à consequente destruição do tecido ósseo ao redor do dente.
A hiperemia gengival ocorre com efeitos traumáticos na cavidade oral. Em todos os tipos de lesões, surge uma área vermelha brilhante, inchada e dolorosa. Em lesões químicas, essa área é coberta por uma camada esbranquiçada; em lesões mecânicas de longa duração, a camada é cinza-suja. Lesões na gengiva com um pequeno objeto pontiagudo causam vermelhidão em um ponto; em lesões por agentes térmicos ou químicos, a área de vermelhidão pode atingir toda a cavidade oral. Se ocorrer galvanose (com a presença de vários tipos de metal na dentadura), além de todos os sintomas acima, acrescenta-se um gosto metálico na boca e uma sensação de queimação.
Lesões orais também podem ocorrer devido a tratamento ou manipulação inadequada. No caso de uma coroa de má qualidade, uma borda vermelha aparece na gengiva ao redor do dente, podendo ocorrer primeiro gengivite e, em seguida, periodontite localizada. Nesse caso, os espaços interdentais próximos ao dente com a coroa sofrem, nos quais os alimentos se acumulam com o tempo. Além disso, lesões gengivais podem ser causadas por uma restauração de má qualidade, que está em contato com dois dentes. Se o processamento e o polimento finais forem violados, permanece material residual, que pressiona a papila interdental. Assim, a gengivite ocorre primeiro, e depois o processo se move para os tecidos periodontais.
Na maioria das vezes, é claro, a causa da vermelhidão das gengivas serão doenças na cavidade oral. No entanto, existe outro grupo de doenças que se manifesta como hiperemia das gengivas. Estas são lesões de órgãos e sistemas internos. Nas infecções respiratórias agudas, mesmo antes do aparecimento dos sinais clínicos do corpo como um todo, a vermelhidão das gengivas pode aparecer em adultos e especialmente em crianças. Bolhas, aftas, úlceras, bolhas na boca aparecem, os órgãos otorrinolaringológicos são afetados. Isso diz respeito especialmente à parede posterior da faringe e às amígdalas. Em doenças graves como diabetes, hepatite, infecção pelo HIV, as manifestações na cavidade oral também começam com vermelhidão das gengivas, após o que podem formar-se inchaços nas gengivas e neoplasias. Com tais doenças sistêmicas, a membrana mucosa torna-se mais fina, torna-se vermelha estagnada e surgem erosões e úlceras de longo prazo que não cicatrizam. Na leucemia aguda, as gengivas vermelhas incham e aumentam de tamanho, essas alterações são especialmente pronunciadas na gengiva do lado da língua.
Quem contactar?
Diagnósticos vermelhidão das gengivas
Para entender qual doença a vermelhidão gengival é um sintoma, você precisa coletar e analisar informações de um caso específico. Todos os tipos de lesões traumáticas afetam diretamente a gengiva. Ou seja, se houver evidências de que você se queimou com chá quente ou se machucou com um garfo enquanto comia, você pode dizer com segurança que se trata de gengivite ou estomatite traumática. Se sentir dor, sangramento nas gengivas, odor desagradável ou comida presa na boca, você deve pensar em gengivite ou periodontite. Normalmente, para determinar a doença, o médico encaminha você para um exame de raio-X dos maxilares. Ortopantomografia ou tomografia computadorizada. Um dos tipos de diagnóstico instrumental propostos ajudará na determinação da doença. Se os sintomas descritos forem acompanhados por uma aparência lenta, diminuição do turgor da pele, uma camada cinza suja na membrana mucosa da cavidade oral, você deve passar pelos seguintes testes:
Esses exames ajudarão a diferenciar diabetes, leucemia, infecção por HIV e hepatite. Se houver suspeita de neoplasias, recomenda-se a realização de tomografia computadorizada ou ressonância magnética da área de interesse, bem como um exame histológico.
Em crianças pequenas, a vermelhidão gengival ocorre mais frequentemente com doenças virais ou bacterianas. A ocorrência de uma infecção e o aparecimento de vermelhidão, erupções cutâneas e bolhas na cavidade oral da criança indicam que esses sintomas são causados por um patógeno e não há necessidade de métodos diagnósticos adicionais.
Tratamento vermelhidão das gengivas
As gengivas vermelhas precisam ser tratadas levando-se em consideração as características da doença subjacente. Se ocorrer um mecanismo inflamatório de vermelhidão gengival, é necessário aderir a certos princípios. Primeiro, o médico precisa realizar a higiene bucal profissional, que inclui a remoção da placa bacteriana, o lixamento e o polimento das superfícies dos dentes. Em seguida, são aplicados medicamentos antibacterianos (Levosin, Levomekol, Metrogil, etc.), antissépticos ( clorexidina, peróxido de hidrogênio, Rotokan), substâncias anti-inflamatórias (pomada de heparina), ceratoplásticos (Solcoseryl, Metiluracil). Curativos de parafina com preparações vitamínicas também são aplicados, a fototerapia é realizada e as gengivas e os espaços interdentais são irrigados com diversas soluções antissépticas.
Leia também: Tratamento da periodontite
O tratamento é potencializado pela prescrição de medicamentos orais – antibióticos, anti-inflamatórios, antifúngicos, ceratoplásticos, imunomoduladores, vitaminas e microelementos. Para fortalecer o sistema imunológico, são prescritos Immudon, Proteflazid e medicamentos homeopáticos como Lymphomyazot.
As vitaminas A, E e D, assim como os minerais cálcio, são especialmente importantes para os tecidos periodontais. Na fase de remissão, são realizados procedimentos fisioterapêuticos como crioterapia, darsonvalização e flutuação. O tratamento a laser com espectro vermelho e amarelo também apresenta efeitos benéficos.
Na presença de bolsas periodontais, são realizadas manipulações cirúrgicas que visam eliminar bolsas patológicas. Estas incluem curetagem, cirurgias de retalho e cirurgia plástica da gengiva e do rebordo alveolar. A curetagem consiste na raspagem de tecidos patológicos das bolsas periodontais com instrumentos especiais – curetas. Há também a curetagem a vácuo e a curetagem aberta, nas quais uma bolsa é cortada e a raiz e a gengiva são limpas dos tecidos patológicos.
As cirurgias de retalho apresentam bons resultados com o uso de métodos de regeneração direcionada. Sua essência reside no fato de que, quando osso e gengiva artificiais são implantados, os tecidos implantados são revestidos em todos os lados por membranas que impedem o crescimento do epitélio para dentro. Assim, ao realizar essas intervenções cirúrgicas, é possível restaurar um certo nível de tecido ósseo e fortalecer os dentes nele contidos.
Em caso de pequena lesão mecânica, é necessário enxaguar a boca com decocções de ervas medicinais - camomila, sálvia, casca de carvalho, urtiga, tília, etc. Em caso de lesões químicas - aplicações de antídotos, tratamento antisséptico da área danificada da gengiva, reduzindo a carga sobre ela.
Complicações e consequências
A ocorrência de complicações depende da doença subjacente, cujo sintoma é a vermelhidão gengival. No caso da gengivite, que será tratada por um médico, a recuperação será tranquila. Se a gengivite não for tratada, existe o risco de periodontite. E esta doença, infelizmente, não tem cura completa. No entanto, a terapia de manutenção regular pode interromper o processo e estabilizar a saúde da cavidade oral.
Doenças periodontais não tratadas podem levar a extensas bolsas periodontais, abscessos e, como focos de sepse crônica, podem causar doenças em outros órgãos e sistemas.
Lesões por qualquer tipo de agente nocivo têm um desfecho que depende do grau de dano. Se o impacto for mecânico, por exemplo, uma picada no osso, e apenas o epitélio for danificado, em 3 a 4 dias tudo cicatrizará sem deixar vestígios. No entanto, se o dano for por agentes químicos e a profundidade do dano afetar camadas mais profundas do que o epitélio, haverá necrose tecidual e formação de cicatrizes.
Doenças alérgicas sempre terão consequências associadas à restrição do uso de substâncias que causam alergias. Sejam próteses, alimentos, medicamentos ou materiais de preenchimento. Se todas as medidas para eliminar os alérgenos não forem tomadas, complicações graves como edema de Quincke e choque anafilático podem se desenvolver.
Prevenção
A prevenção da vermelhidão gengival deve ser abrangente e multidirecional. Isso se deve ao fato de que esse sintoma pode ocorrer com um grande número de doenças. Portanto, as medidas preventivas devem ter como objetivo a prevenção das doenças mencionadas acima. Por exemplo, para prevenir gengivite e periodontite, é necessário, antes de tudo, manter um bom nível de higiene bucal. Você também deve visitar seu dentista regularmente para avaliar a condição de restaurações, coroas e dentaduras. Se a restauração na parte gengival do dente apresentar encaixe inadequado ou lascas, ela deverá ser restaurada ou substituída. O mesmo se aplica a coroas e pontes. Sua viabilidade é determinada não apenas pela firmeza com que estão fixadas aos dentes, mas também pela estabilidade do osso e dos tecidos moles na área da estrutura ortopédica. Infelizmente, existe uma opinião na sociedade de que os médicos podem remover intencionalmente restaurações em boas condições e remover coroas que funcionam normalmente para seu próprio benefício. No entanto, esses casos são extremamente raros, pois, para cometer tais ações, o médico deve ser muito míope e inescrupuloso. A remoção de coroas é sempre um risco tanto para o médico quanto para o paciente. Em alguns casos, próteses dentárias repetidas são até impossíveis. Portanto, você deve confiar no médico e substituir a restauração a tempo, cuja vida útil já expirou há muito tempo. O mesmo se aplica às próteses removíveis. Elas também têm seu próprio limite de uso. Mudanças constantes na condição do tecido ósseo maxilar levam à violação do ajuste da prótese. Como resultado, ocorrem vermelhidão nas gengivas, escaras e inflamação. Portanto, vale sempre a pena prestar atenção às mudanças na cavidade oral ao longo do tempo e priorizar sua saúde.


 [
[