Médico especialista do artigo
Novas publicações
Poliosteoartrite das articulações
Última revisão: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
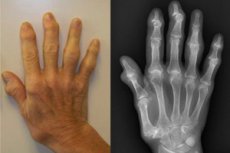
A osteoartrite, ou poliosteoartrite das articulações, é uma lesão de múltiplas articulações móveis – tanto intervertebrais quanto periféricas, pequenas e grandes. A base para o desenvolvimento da patologia é o processo de condropatia generalizada. No contexto de alterações na resistência mecânica do tecido cartilaginoso, desenvolvem-se múltiplas lesões dos elementos articulares. Os riscos de patologia aumentam com a idade, bem como com cargas excessivas, lesões, cirurgias e patologias de base (incluindo endócrinas e hormonais). [ 1 ]
Epidemiologia
A poliosteoartrite refere-se a patologias heterogêneas com etiologias diferentes, mas com características biomorfológicas e clínicas semelhantes. A base da doença é a lesão de todos os componentes articulares, cartilagem de diversas articulações, bem como osso subcondral, aparelho ligamentar, membrana sinovial, bursa e músculos periarticulares.
A patologia é estudada ativamente, mas sua prevalência não está claramente definida. Acredita-se que a doença afete até 20% da população mundial, com um aumento estatístico de pelo menos 30-35% nas últimas décadas.
Os sintomas clínicos são encontrados predominantemente em idosos com mais de 60 anos (segundo diferentes fontes, de 55 a 70 anos). Um quadro radiológico característico é detectado em 35-45% dos homens e 25-30% das mulheres com 60 anos, e em 80% dos pacientes com mais de 75 anos. [ 2 ], [ 3 ]
Nas mulheres, as articulações do joelho, a coluna torácica e cervical, a articulação da base do dedão do pé e as articulações dos dedos das mãos e dos pés são mais comumente afetadas. Nos homens, as articulações do quadril, punho e tornozelo são predominantemente afetadas, assim como a articulação temporomandibular e a coluna lombar.
A poliosteoartrite é frequentemente uma indicação para endoprótese e, na maioria dos casos, leva à perda prematura de função e incapacidade. [ 4 ]
Causas poliosteoartrite das articulações
A poliosteoartrite é considerada uma doença polietiológica, ou seja, não possui uma, mas várias causas possíveis para seu desenvolvimento. Nesse caso, a causa real é considerada uma alteração nas características biológicas do tecido cartilaginoso, que também é causada pelos seguintes fatores:
- Falha geral dos processos de regeneração, ativação de reações destrutivas da cartilagem, que em muitos casos é de origem idiopática (a causa é desconhecida);
- Outras patologias e condições patológicas do corpo;
- Pressão excessiva no sistema músculo-esquelético, sobrecarga regular (por exemplo, se a pessoa for obesa);
- Desequilíbrios hormonais (por exemplo, mulheres na menopausa);
- Traumas e lesões articulares;
- Cirurgia articular (independentemente do sucesso inicial da cirurgia).
O fator etiológico pode ser tanto o envelhecimento natural dos tecidos quanto o aparecimento de alterações correspondentes em jovens (o chamado envelhecimento precoce do organismo) como resultado de distúrbios do trofismo da cartilagem. Esses processos levam ao rápido desgaste do tecido cartilaginoso. Com o desenvolvimento da poliosteoartrite, ocorre acúmulo de sais nas estruturas periarticulares, distorção articular e reação inflamatória da bursa articular.
A poliosteoartrite, na maioria dos casos, está associada a outras patologias degenerativas do sistema musculoesquelético – em particular, à osteocondrose e à espondilose deformante. A etiologia não é totalmente compreendida, mas os fatores que levam ao desenvolvimento da poliosteoartrite são divididos em hereditários e adquiridos. [ 5 ]
Fatores de risco
É feita uma distinção entre poliosteoartrite primária e secundária. Os principais fatores que provocam o desenvolvimento da patologia primária incluem:
- Esforço excessivo ou repetitivo que excede significativamente a capacidade física da cartilagem (em particular, isso inclui esportes intensos ou trabalho físico pesado);
- Sobrepeso.
Patologia congênita que leva a um distúrbio da biomecânica articular e à distribuição inadequada prejudicada dos vetores de carga na cartilagem articular pode ser apresentada:
- Displasia congênita;
- Com doenças deformantes da coluna vertebral;
- Com defeitos de desenvolvimento esquelético;
- Com subdesenvolvimento e aumento da mobilidade do aparelho ligamentar.
Além disso, a estrutura do tecido cartilaginoso pode mudar em decorrência de microtraumas, microcirculação prejudicada, lesões traumáticas (fraturas intra-articulares, subluxações e luxações, hemartrose).
A poliosteoartrite secundária é frequentemente provocada:
- Doenças inflamatórias (infecções ou inflamações traumáticas);
- Displasia articular congênita e comprometimento do desenvolvimento articular;
- Instabilidade (incluindo instabilidade pós-traumática);
- Patologias endócrinas (ex.: Diabetes mellitus);
- Distúrbios metabólicos (gota, hematomatose);
- Necrose óssea;
- Intoxicações graves ou patologias reumatológicas.
Por exemplo, a poliosteoartrite é frequentemente encontrada em pacientes com artrite reumatoide, lúpus eritematoso sistêmico e doenças hematológicas (hemofilia).
Patogênese
Na poliosteoartrite, a cartilagem articular é a lesão primária. As articulações são formadas por superfícies ósseas articulares cobertas por tecido cartilaginoso. Durante a atividade motora, a cartilagem atua como uma espécie de amortecedor, o que reduz a pressão sobre as articulações ósseas e garante seu movimento suave entre si. [ 6 ]
A estrutura da cartilagem é representada por fibras de tecido conjuntivo localizadas frouxamente na matriz. Esta é uma substância gelatinosa formada por glicosaminoglicanos. Graças à matriz, a cartilagem é nutrida e as fibras danificadas são restauradas.
Em sua estrutura, a cartilagem se assemelha a uma substância esponjosa: em repouso, ela absorve fluido e, no processo de carga, retira umidade para a cavidade articular, como se a lubrificasse.
Ao longo dos anos de vida, a cartilagem precisa reagir e suportar uma enorme quantidade de estresse, o que gradualmente leva a alterações e destruição de fibras individuais. Se a articulação estiver saudável, as estruturas danificadas são substituídas na mesma proporção por novas fibras. Se o equilíbrio entre a formação de novo material de construção e os processos destrutivos no tecido cartilaginoso for perturbado, desenvolve-se a poliosteoartrite. A cartilagem danificada perde sua capacidade de absorção, e a articulação fica mais seca. Há também alterações patológicas no tecido ósseo: osteófitos são formados em reação ao afinamento da cartilagem, aumentando as superfícies articulares. Como resultado desses processos, a deformidade da articulação aumenta.
Na poliosteoartrite, várias articulações são afetadas simultaneamente. Podem ser pequenas articulações das mãos e dos pés, articulações de suporte (coxartrose, gonartrose). [ 7 ]
Sintomas poliosteoartrite das articulações
A doença é caracterizada por uma progressão lenta. Períodos agudos de inchaço articular são atípicos. Na maioria das vezes, os primeiros sinais aparecem gradualmente, progredindo lentamente após o tratamento.
A sintomatologia clínica da poliosteoartrite é representada pela frequência mecânica da dor articular – ou seja, a síndrome dolorosa ocorre durante os movimentos devido ao atrito entre as superfícies articulares. A dor torna-se mais intensa ao final do dia de trabalho, próximo ao anoitecer, às vezes na primeira metade da noite (impede o sono e causa insônia). Pela manhã, após o repouso, os sinais dolorosos praticamente "desaparecem", reaparecendo após a atividade física.
A poliosteoartrite de pequenas articulações e algumas articulações grandes pode ser acompanhada pela entrada de fragmentos de cartilagem doente ou partes de crescimentos marginais nas cavidades articulares, o que leva ao aparecimento da chamada dor em bloqueio - ou seja, uma sensação de "fixação", especialmente durante movimentos repetitivos dos membros.
Ocasionalmente, os pacientes relatam a presença de estalos durante a atividade motora, embora este não seja um sinal específico. Pode haver rigidez após o repouso, mas essa condição não é prolongada (não mais do que meia hora) e é localizada (em uma articulação ou em um grupo articular limitado), o que é um sinal característico de processos patológicos inflamatórios.
Durante o exame, uma violação da forma e do contorno das articulações (deformidades dos membros) pode chamar a atenção. Por exemplo, a poliosteoartrite da articulação do joelho é frequentemente acompanhada pela formação de pernas em formato de "O", o que é explicado pelo estreitamento do espaço articular da parte medial. A poliosteoartrite das articulações das mãos pode ocorrer com crescimentos nodulares nas superfícies anterolaterais das articulações interfalângicas proximais e distais (nódulos de Bouchard e Geberden).
Ao determinar o volume das habilidades motoras passivas e ativas, detecta-se uma limitação pronunciada, que se agrava com o tempo. Ao palpar as articulações, pode-se detectar crepitação (estalo doloroso). A palpação dos tecidos moles próximos às articulações afetadas permite encontrar locais dolorosos na área de inserção do aparelho ligamentar, bursa e tendões. Esse sintoma é explicado pela tensão excessiva de alguns elementos dos tecidos moles devido à configuração articular alterada.
Em alguns casos, a poliosteoartrite de grandes articulações pode ser acompanhada de sinovite – formação de derrame articular – embora não haja síndrome dolorosa difusa típica da artrite. Ao analisar o líquido sinovial, podem ser detectados sinais de inflamação (na poliosteoartrite, o líquido é límpido e o número de leucócitos é inferior a 2.000 por 1 mm³).
A poliosteoartrite do quadril ou de outras articulações sobrecarregadas é predominantemente simétrica. A assimetria é mais frequentemente detectada em pacientes com osteoartrite de outra etiologia ou em poliosteoartrite secundária.
A lesão geralmente afeta os seguintes grupos articulares:
- Articulação do quadril - em cerca de 40% dos casos;
- Articulação do joelho - em 30-35% dos casos;
- Menos frequentemente, articulações interfalângicas, carpo-carpais, acrômio-claviculares, metatarsofalângicas e intervertebrais.
A poliosteoartrite dos dedos é caracterizada pelas seguintes manifestações clínicas:
- Formação de nódulos compactados nas superfícies laterais das articulações interfalângicas distais (chamados nódulos de Heberden) e na superfície lateral externa das articulações interfalângicas proximais (nódulos de Bouchard). Quando os nódulos aparecem, há sensação de queimação, formigamento e dormência, e esses sintomas desaparecem após a formação dos elementos nodulares.
- Síndrome dolorosa e rigidez intra-articular relativa, volume motor insuficiente.
Se a formação dos nódulos acima for observada no paciente, então nessa situação fala-se de um curso desfavorável da patologia.
Na maioria dos casos, a articulação metacarpal é encontrada em pacientes na menopausa. Nesse caso, a poliosteoartrose bilateral é mais frequentemente diagnosticada, acompanhada de dor na área de conexão dos ossos metacarpo e trapézio ao realizar movimentos com o polegar. Além da dor, o volume motor costuma ser limitado, e surgem estalos. Com um processo patológico grave e negligenciado, a mão fica curvada.
Quanto aos pés dos membros inferiores, muitas pequenas articulações, ligamentos subtalares, articulação cuboide-femoral, articulação metatarsiana e ligamentos podem ser afetados. A poliosteoartrite dos pés "se revela" pelos seguintes sintomas:
- Dor que ocorre após caminhada prolongada, ficar em pé, após sobrecarga;
- Inchaço e vermelhidão da pele nas áreas articulares afetadas;
- Reação dolorosa das articulações a uma mudança repentina nas condições climáticas, à exposição ao ar frio ou à água;
- Estalos nos pés durante o movimento;
- Fadiga rápida nas pernas, rigidez matinal;
- Aparecimento de calos no pé.
Como resultado da deformidade articular, uma pessoa pode apresentar alterações na marcha, espessamento dos dedos e crescimento ósseo excessivo.
A poliosteoartrite do pé tarsal manifesta-se por dor e limitação dos movimentos do dedão do pé. Além disso, a articulação frequentemente se deforma e fica suscetível a lesões (inclusive ao usar calçados). Processos inflamatórios (bursite) ocorrem com frequência.
A poliosteoartrite do tornozelo é propensa a uma progressão lenta e gradual, com sintomas crescentes ao longo de vários anos:
- A dor aparece, puxando, doendo, com aumento gradual de intensidade;
- Alterações na marcha, claudicação;
- Os movimentos ficam rígidos (especialmente pela manhã);
- A junta está empenada.
Não é difícil perceber que as principais manifestações da poliosteoartrite de qualquer localização ocorrem aproximadamente da mesma forma. Há dor na articulação, sentida profundamente na estrutura, aumentando com a carga, durante o treinamento esportivo ou outra atividade física, e diminuindo durante o repouso. Pela manhã, as articulações são pouco extensíveis, sentindo-se um estalo. Gradualmente, a dor aumenta e os movimentos tornam-se cada vez mais limitados. [ 8 ]
Estágios
O desenvolvimento da poliosteoartrite passa por fases como estas:
- A poliosteoartrite de grau 1 é caracterizada pela presença de pequenas alterações morfológicas intra-articulares, em particular, na estrutura do tecido fibroso. Há dor durante a atividade física e as radiografias mostram estreitamento do espaço articular.
- A poliosteoartrite de 2º grau se manifesta por uma síndrome de dor constante na área das articulações afetadas. A radiografia mostra um estreitamento claro do espaço articular e o aparecimento de osteófitos. A superfície da cartilagem torna-se irregular.
- A poliosteoartrite articular de 3º grau se manifesta não apenas pela síndrome dolorosa, mas também pela disfunção articular. A cartilagem se afina e pode haver uma diminuição acentuada do volume do líquido sinovial.
- No quarto grau da doença, os osteófitos bloqueiam as articulações afetadas e os movimentos se tornam impossíveis.
Formulários
A poliosteoartrite primária é diagnosticada se alterações patológicas na estrutura da cartilagem articular ocorrerem sem uma causa específica - ou seja, a patologia em si é um "gatilho".
A poliosteoartrite secundária se desenvolve como resultado de lesão ou doença traumática (artrite reumatoide, necrose asséptica, patologias metabólicas, etc.).
A poliosteoartrite deformante é uma doença que cursa com deformidade articular dolorosa ou indolor, em um contexto de função articular satisfatória ou gravemente comprometida. A deformidade geralmente é pronunciada, determinada visualmente e, nos estágios iniciais, é detectada durante o diagnóstico radiológico.
A poliosteoartrite nodosa é acompanhada pela formação de nódulos densos – os chamados nódulos de Heberden. São crescimentos ósseos nas bordas das articulações e podem ser dolorosos nos estágios iniciais. À medida que crescem, a dor diminui, mas a deformidade permanece.
A poliosteoartrite generalizada é a forma mais complexa e grave da doença, que é acompanhada pela lesão de muitas articulações pequenas e de suporte. Esta patologia é caracterizada pelo prognóstico mais desfavorável. [ 9 ]
Complicações e consequências
Na ausência de atendimento médico oportuno, a poliosteoartrite pode se tornar uma causa de incapacidade e invalidez. Os pacientes sofrem de:
- De distorções articulares severas;
- Da perda da mobilidade articular;
- Por encurtamento de membros (particularmente na gonartrose e coxartrose).
Muitas vezes, os pacientes apresentam alterações na postura e na marcha, há problemas na coluna vertebral, há dores na região lombar, no pescoço, atrás do esterno.
O atraso no tratamento pode levar ao desenvolvimento de:
- Periartrite (inflamação dos tecidos que circundam a articulação afetada);
- Sinovite (inflamação da membrana sinovial);
- Coxartrose (dano permanente à articulação do quadril).
Com o aparecimento da inflamação, o risco de imobilização completa da articulação aumenta significativamente, o que pode ser o primeiro passo para o desenvolvimento de incapacidade grave. O paciente perde a capacidade de se movimentar sem auxílio (andadores, muletas) e, às vezes, até fica imobilizado.
A poliosteoartrite, que afeta articulações médias e grandes, piora significativamente a qualidade de vida e frequentemente leva à incapacidade. O processo destrutivo ocorre muito rapidamente, as articulações se desgastam sem chance de recuperação. Para prevenir isso e interromper a destruição em tempo hábil, não se deve adiar a consulta com um especialista. Para o sucesso do tratamento, é necessário identificar a doença o mais precocemente possível, o que retardará o desgaste das estruturas articulares e adiará a necessidade de intervenção cirúrgica. [ 10 ]
Diagnósticos poliosteoartrite das articulações
O diagnóstico de poliosteoartrite é estabelecido por um traumatologista ortopédico quando sintomas clínicos típicos são detectados em conjunto com achados radiográficos. As imagens radiográficas revelam alterações distróficas na cartilagem das articulações e ossos adjacentes. O espaço articular é estreitado, a superfície óssea é deformada (pode ser achatada) e surgem crescimentos semelhantes a cistos. Osteoesclerose subcondral e osteófitos (formações de tecido ósseo) são observados. Instabilidade articular é possível: os eixos dos membros são distorcidos e subluxações são formadas.
Se o exame radiológico não demonstrar um quadro completo da doença, o paciente será submetido a tomografia computadorizada e ressonância magnética. Se houver suspeita de poliosteoartrite secundária, são indicadas consultas com outros especialistas, como endocrinologista, hematologista, cirurgião e reumatologista.
As análises em laboratório são representadas pelos seguintes testes:
- Exame de sangue geral com determinação do nível de eritrócitos, leucócitos, plaquetas, hemoglobina para diagnóstico do processo inflamatório;
- Velocidade de hemossedimentação - demonstra a atividade da reação inflamatória no corpo;
- Determinação do fator reumatoide - para diferenciação com patologias autoimunes;
- Proteína C-reativa e fibrinogênio - para diagnosticar inflamação do tecido.
O diagnóstico instrumental na poliosteoartrite é representado principalmente pela radiografia: o grau de deformidade articular e o estreitamento do espaço são visualizados. Além disso, a ressonância magnética ou a artroscopia podem ser prescritas, mas apenas em situações diagnósticas complexas e ambíguas. [ 11 ]
Diagnóstico diferencial
As diferenças entre poliosteoartrite e patologias inflamatórias articulares estão resumidas na tabela a seguir:
Poliosteoartrite |
Patologias inflamatórias |
A dor ocorre apenas com o esforço, podendo haver dor inicial (nos primeiros movimentos). |
A síndrome dolorosa é incômoda em repouso e diminui gradualmente durante os movimentos ("andar"). |
A dor diminui pela manhã. |
A síndrome da dor ocorre pela manhã, às vezes se torna a causa do despertar precoce do paciente. |
As articulações que suportam carga (joelhos, quadris) são mais frequentemente afetadas. |
As articulações sinoviais (cotovelos, pés, mãos, etc.) podem ser afetadas. |
A dor é estritamente localizada. |
A dor é difusa, difusa. |
A deterioração aumenta gradualmente. |
O curso é agudo, tipo ataque. |
A melhora ocorre após tomar analgésicos regularmente. |
A melhora ocorre após o uso de medicamentos anti-inflamatórios. |
A rigidez matinal está ausente ou é breve (até meia hora). |
A rigidez matinal está presente e varia em duração (cerca de uma hora em média). |
Há estalos nas articulações, aparecimento de crescimentos ósseos, com saúde geral normal. |
Edema de tecidos moles, inchaço e bem-estar geral são observados. |
A sinovite não é intensa. Radiologicamente, há sinais de osteoesclerose periarticular e crescimento ósseo marginal, com estreitamento do espaço articular. |
Há sinovite, alterações laboratoriais significativas nos parâmetros da fase aguda são observadas. Osteoporose e erosões articulares são determinadas radiologicamente. O espaço articular está estreitado ou alargado. |
Quem contactar?
Tratamento poliosteoartrite das articulações
O tratamento da poliosteoartrite é longo e complexo. No estágio inicial do processo patológico, muitas vezes é possível retardar sua progressão com a ajuda de medicamentos e fisioterapia. Patologias avançadas geralmente não são passíveis de tratamento conservador, portanto, a intervenção cirúrgica é utilizada para resolver o problema.
Em geral, entre as possíveis intervenções terapêuticas utilizam-se:
- Medicamentos;
- Fisioterapia, fisioterapia;
- Método cirúrgico.
O tratamento medicamentoso visa aliviar a dor e restaurar a cartilagem afetada pela poliosteoartrite. Sabe-se que a síndrome dolorosa piora significativamente a qualidade de vida do paciente, limitando sua atividade motora. Portanto, analgésicos e anti-inflamatórios são prescritos universalmente aos pacientes, em particular:
- Anti-inflamatórios não esteroidais (inibem o desenvolvimento da reação inflamatória, reduzem a dor);
- Corticosteroides (medicamentos hormonais que interrompem a inflamação);
- Antiespasmódicos (alivia espasmos musculares).
Os medicamentos são prescritos para uso tópico e geral. Em caso de dor intensa, é permitida a injeção intra-articular de soluções medicamentosas. A dosagem, a duração do tratamento e a frequência de uso são selecionadas individualmente pelo médico.
Além disso, a poliosteoartrite é tratada com medicamentos que ajudam a restaurar e retardar a destruição do tecido cartilaginoso. Em particular, medicamentos contendo condroitina e glucosamina são usados em tratamentos longos, de vários meses. [ 12 ]
Além disso, a terapia complexa geralmente inclui procedimentos não medicamentosos:
- Cuidados quiropráticos;
- Fisioterapia, mecanoterapia;
- Tração articular;
- Fisioterapia (terapia por ondas de choque, ozonioterapia, aplicações de medicamentos, eletroforese, ultrafonoforese, etc.).
Intervenções cirúrgicas são realizadas quando há fortes indicações, principalmente quando o tratamento conservador da poliosteoartrite é ineficaz. Nesses casos, o tratamento mais indicado é a endoprótese. A articulação afetada é removida e substituída por um implante que desempenha a função articular. Este método é aplicado com frequência, principalmente, nas articulações do quadril e do joelho.
Outras operações possíveis incluem:
- Osteotomia corretiva (remoção de um elemento ósseo com posterior fixação dos elementos restantes em um ângulo diferente, o que reduz a carga na articulação doente);
- Artrodese (fixação dos ossos entre si, que elimina a mobilidade subsequente da articulação, mas permite apoiar-se no membro).
Medicamentos
A terapia medicamentosa para poliosteoartrite é prescrita durante uma recidiva da patologia e visa controlar os sintomas, interrompendo a reação dolorosa nos tecidos articulares ou periarticulares. Via de regra, os anti-inflamatórios não esteroides – em particular, diclofenaco, indometacina, ibuprofeno, etc. – atendem bem a esses objetivos. Como esses medicamentos afetam negativamente o sistema digestivo, são tomados após as refeições, em doses curtas, em conjunto com outros medicamentos que protegem o trato gastrointestinal (Omez).
Medicamentos mais modernos que têm um efeito um pouco mais suave nos órgãos digestivos são Movalis, Tinoktil, Arthrotec.
Na poliosteoartrite, é administrado por via intramuscular na dose de 75 mg por dia ou por via oral na dose de 100 mg por dia (em 2 a 3 doses). Possíveis efeitos colaterais: dor abdominal, dor de cabeça, azia, náusea, vertigem. |
|
É administrado por via oral na dose de 7,5 mg por dia, com uma dose diária máxima de 15 mg. Possíveis efeitos colaterais: trombose vascular, úlcera péptica, náusea, diarreia, dor abdominal, exacerbação de colite. |
É obrigatório realizar terapia local. Indometacina, pomada de butadiona, bem como Fastum-gel, pomada de diclofenaco, creme Dolgit e Revmagel são ideais para pacientes com poliosteoartrite. Preparações externas são aplicadas nas articulações afetadas 2 a 3 vezes ao dia, por um longo período.
A pomada é esfregada levemente na área das articulações afetadas até 4 vezes ao dia. Duração do tratamento: até 10 dias. Intervalo entre as aplicações da pomada: pelo menos 6 horas. |
|
Gel de diclofenaco |
Aplique levemente 3 a 4 vezes ao dia. Não é recomendável usar por mais de 14 dias consecutivos. Durante o tratamento, podem ocorrer reações cutâneas leves e temporárias, que desaparecem após o término do tratamento. Raramente são detectadas alergias. |
Compressas com dimexide têm um bom efeito terapêutico: o medicamento pode ser adquirido em farmácias e, em seguida, deve ser diluído em água fervente na proporção de 1:2 ou 1:3. A solução pode ser complementada com novocaína ou analgin com hidrocortisona. A compressa é aplicada sobre a articulação afetada pela poliosteoartrite por cerca de 40 minutos antes de dormir. O tratamento consiste em 25 procedimentos. A terapia não deve ser realizada sem consulta prévia com um especialista (artrologista, reumatologista).
Com sintomas pronunciados de poliosteoartrite, o médico pode prescrever injeções intra-articulares - em particular, é possível injetar Celeston, Diprospan, Kenalog, Flosterone, Depomedrol nas articulações, um curso curto de 1-2 injeções.
Outra categoria de medicamentos frequentemente utilizados são os condroprotetores. São medicamentos específicos que ajudam a melhorar e fortalecer a estrutura da cartilagem. Os condroprotetores não aliviam a inflamação, agem cumulativamente e requerem uso prolongado (pelo menos 6 a 8 semanas). Os principais componentes desses medicamentos são a glicosamina e o sulfato de condroitina – os blocos de construção básicos do tecido cartilaginoso.
Existem também condroprotetores que não são administrados por via oral, mas sim por via intramuscular. Esses medicamentos incluem Mucartrin, Rumalon, Alflutop e Arteparon. O tratamento para poliosteoartrite consiste em 20 a 25 injeções (a cada 48 horas).
Além disso, pode ser prescrito tratamento com medicamentos homeopáticos Traumel, alvo T - cursos longos, repetidos duas vezes por ano.
Tratamento de fisioterapia
Os seguintes tratamentos de fisioterapia são indicados para poliosteoartrite:
- Eletroforese - permite administrar o medicamento diretamente nos tecidos afetados, combinando o efeito da galvanização e a ação do medicamento.
- Galvanização - promove a ativação do fluxo sanguíneo local, potencializa a síntese de substâncias bioativas. Proporciona efeito anti-inflamatório, analgésico e antiedematoso.
- Estimulação elétrica - ajuda a restaurar a sensibilidade das fibras nervosas e a atividade contrátil dos músculos, aumenta a taxa de captação de oxigênio pelos tecidos, o que leva à ativação de processos metabólicos, melhora a circulação sanguínea na área afetada.
- Terapia diadinâmica - ajuda a eliminar a síndrome dolorosa, reduzir a tensão muscular.
- Magnetoterapia (constante, pulsada) - aumenta o metabolismo dos tecidos, tem efeito trófico, vasodilatador e imunomodulador.
- Aplicações térmicas (meios para estimular a regeneração da cartilagem, parafina, lamas terapêuticas)
Os esquemas de fisioterapia são selecionados por um especialista, levando em consideração o estágio do processo patológico, o principal sintoma expresso, a idade do paciente, a presença de outras doenças, exceto a poliosteoartrite.
A maioria das fisioterapias oferecidas por médicos tem eficácia comprovada e é utilizada na prática há muitas décadas, preservando a qualidade de vida, a amplitude de movimento e a capacidade de trabalho dos pacientes. Algumas técnicas foram aprimoradas ao longo do tempo: em particular, especialistas criaram dispositivos que podem ser usados em casa (por exemplo, para magnetoterapia).
Além disso, os pacientes são orientados a realizar climatoterapia:
- Hidroterapia (banhos minerais, de sulfeto de hidrogênio);
- Tratamento de lama, tratamento com naftalina;
- Terapia manual, cinesioterapia.
Esses métodos desempenham um papel auxiliar na poliosteoartrite e, em combinação com outros efeitos, retardam as reações patológicas nas articulações, preservando a mobilidade e o desempenho.
Tratamento à base de ervas
A poliosteoartrite requer um tratamento medicamentoso abrangente. No entanto, remédios populares podem frequentemente ser um complemento eficaz, sendo especialmente eficazes em um estágio inicial do desenvolvimento da patologia. Existe uma lista completa de remédios à base de ervas, como decocções, pomadas e tinturas, recomendados para uso em poliosteoartrite.
- Prepare uma infusão à base de calêndula, casca de árvore e casca de salgueiro, além de sabugueiro, urtiga, cavalinha e bagas de zimbro. Todos os ingredientes são tomados em quantidades iguais e bem misturados (é conveniente usar um moedor de café ou um moedor de carne). Adicione 2 colheres de sopa da mistura, despeje 1 litro de água fervente e deixe em uma garrafa térmica por várias horas. Filtre a bebida resultante e tome 100 ml várias vezes ao dia (3 a 4 vezes) durante 2 a 3 meses. Após a conclusão do tratamento, o paciente deve sentir alívio constante e redução da dor.
- Prepare uma infusão com 4 partes de folhas de mirtilo, a mesma quantidade de brotos, 3 partes de brotos de alecrim selvagem, a mesma quantidade de grama e a mesma quantidade de grama de gramado, 3 partes de violeta tricolor. Adicione também 2 partes de erva-de-são-joão, folhas de hortelã, brotos de álamo e linhaça. Moa bem a mistura (pode ser moída em um moedor de carne ou de café). Despeje duas colheres de sopa da massa resultante em 1 litro de água fervente e deixe em uma garrafa térmica por 3 a 4 horas. Em seguida, filtre o remédio e tome 100 ml de 3 a 4 vezes ao dia. O período de uso é de 2 a 3 meses.
- Prepare uma pomada à base de flores de meliloto, cones de lúpulo, flores de erva-de-são-joão e manteiga. Os componentes da planta são triturados, bem misturados, selecionando-se 2 colheres de sopa. Adicione 50 g de manteiga e misture bem novamente, deixando agir por algumas horas para "ligar". Em seguida, a pomada resultante é aplicada em uma gaze limpa ou pano de algodão, aplicada nas articulações afetadas, envolvida com um pedaço de celofane e um lenço quente. É aconselhável realizar esses procedimentos à noite e remover o curativo pela manhã.
- Prepare uma tintura à base de plantas como orelha-de-urso, lilás, absinto e valeriana. Misture todos os ingredientes em quantidades iguais. Despeje três colheres de sopa em um frasco, adicione 0,5 litro de vodca e tampe. Deixe em infusão por um mês, agitando periodicamente. Em seguida, com base na tintura resultante, faça compressas nas articulações afetadas.
- Faça uma compressa de água: prepare uma mistura de quantidades iguais de folhas de bardana, coltsfoot, repolho branco e raiz-forte. A massa da planta é triturada e misturada com água até formar uma pasta espessa, que é espalhada sobre um pedaço de gaze ou pano e aplicada na articulação afetada (de preferência durante a noite). O tratamento é realizado diariamente durante 2 semanas.
Além do tratamento tradicional, é importante seguir todas as recomendações médicas: em nenhum caso se deve negligenciar a medicação, a realização de exercícios terapêuticos e a correção da dieta e do estilo de vida. Somente com uma abordagem integrada, as manifestações da doença serão significativamente reduzidas e o processo de inibição do processo patológico será mais rápido.
Tratamento cirúrgico
As intervenções cirúrgicas são realizadas quando indicadas, utilizando técnicas suaves em diferentes estágios da doença - mas apenas se o tratamento medicamentoso não levar ao resultado desejado. [ 13 ]
Os principais métodos de tratamento cirúrgico da poliosteoartrite são considerados:
- A artroscopia é uma cirurgia para remover a camada superior afetada (desgastada) da articulação. A qualificação adequada do cirurgião é importante: a operação é realizada com precisão impecável para evitar danos ao tecido saudável normal. A cabeça da articulação é parcialmente protetizada, o que elimina as limitações motoras e permite que o paciente leve uma vida normal sem dor.
- A endoprótese (substituição articular) é indicada em casos de destruição óssea grave. As articulações artificiais reproduzem exatamente as configurações anatômicas das articulações reais e são fabricadas com materiais seguros e resistentes.
Fisioterapia para poliosteoartrite
Recomenda-se aos pacientes que prestem atenção à realização de exercícios suaves e suaves que melhorem o fluxo sanguíneo na área das articulações afetadas, aumentem sua mobilidade e eliminem a rigidez. Com exercícios regulares, é possível manter o volume e a amplitude motores adequados por um longo período.
Os exercícios aeróbicos mais recomendados incluem corrida leve, caminhada, natação e ciclismo. A seleção dos exercícios deve ser feita por um médico com base nos grupos articulares lesionados e no grau da patologia. Por exemplo, o ciclismo é mais indicado para pacientes com gonartrose, e a natação será útil para pessoas com osteoartrite do quadril.
Importante: durante o período agudo da doença, não se deve realizar exercícios. Retorne à ginástica somente após a eliminação da reação inflamatória e o desaparecimento da síndrome dolorosa (cerca de 4 dias após o alívio da dor).
O conjunto padrão de exercícios para pacientes com poliosteoartrite inclui exercícios para as articulações, fortalecimento dos músculos periarticulares e treinamento do aparelho vestibular.
Para um efeito terapêutico ideal, uma massagem leve deve ser realizada antes de cada treino para ajudar a tonificar os músculos, eliminar espasmos e melhorar a nutrição dos tecidos. Cada exercício deve ser repetido de 5 a 6 vezes.
- O paciente deita-se de costas no chão, estica os braços e as pernas. Alternadamente, levante os membros 15 cm do chão e mantenha a posição por 5 segundos. Os membros não devem estar flexionados: os músculos devem estar em um estado de tensão confortável.
- O paciente deita-se sobre o lado direito, alongando-se o máximo possível. Traciona os membros esquerdos em direções opostas, sem dobrar os joelhos e cotovelos. Repete o exercício virando-se para o lado esquerdo.
- O paciente senta-se em uma cadeira e tenta puxar o cotovelo esquerdo em direção ao ombro oposto, à frente do peito. Repete o exercício com o braço direito.
- O paciente entrelaça os dedos em um "fecho", levanta sem esforço os membros superiores acima da cabeça, virando as palmas das mãos para cima. É normal sentir tensão nos ombros e na parte superior das costas.
- O paciente deita-se de costas com as pernas esticadas. Dobre o joelho, envolva-o com os braços e puxe-o em direção ao peito. As costas e a cabeça não devem sair do chão.
- O paciente fica em pé atrás da cadeira, segurando o encosto com as mãos. Dobre lentamente a perna direita na articulação do joelho e traga a perna esquerda para trás, mantendo-a reta. O calcanhar não deve sair do chão. Dobre o joelho direito, mantendo as costas retas.
- Segura o encosto da cadeira com a mão esquerda e apoia-se no pé direito. Envolve o pé da perna esquerda com a mão direita. Traz lentamente o calcanhar esquerdo em direção à região glútea e repete o exercício com a outra perna.
- O paciente senta-se em um colchonete com as pernas esticadas à frente. Coloque um longo cachecol ou pluma sobre os pés, dobre os braços na altura dos cotovelos e puxe o corpo em direção aos pés. O exercício deve ser realizado lentamente, enfatizando a tensão na parte interna das coxas.
- Com as mãos no encosto da cadeira, o paciente afasta os pés na largura dos ombros, flexiona o joelho da perna direita e o mantém paralelo ao chão. Tenta agachar com a perna esquerda, mantendo-se nessa posição por um segundo. Em seguida, retorna suavemente à posição inicial e repete o exercício com a outra perna.
- Segurando o encosto da cadeira com as mãos, abra as pernas na largura dos ombros. Mantenha as costas retas e os ombros afastados. Tire os calcanhares do chão, mantendo-se na ponta dos pés por um segundo.
- O paciente senta-se em uma cadeira (costas retas). Levanta a perna direita e tenta segurá-la sem dobrá-la no joelho por um segundo. Repete o exercício com a outra perna.
Para aumentar o efeito do tratamento, é recomendável ajustar a dieta e beber bastante água limpa ao longo do dia.
Nutrição na poliosteoartrite
A correção nutricional não é o principal, mas é um fator bastante significativo que contribui para o fortalecimento e a manutenção da saúde do sistema musculoesquelético. Na poliosteoartrite, os nutricionistas recomendam:
- Equilibrar a dieta em termos de vitaminas e minerais;
- Elimine alimentos não saudáveis, alimentos de conveniência e bebidas alcoólicas;
- Normalizar a quantidade de sal nos pratos;
- Garantir a ingestão adequada de líquidos ao longo do dia;
- Reduza a quantidade de carboidratos simples na sua dieta.
O colágeno e os ácidos graxos ômega-3 têm um efeito positivo na condição das articulações móveis e, em particular, do tecido cartilaginoso. Para garantir sua absorção residual pelo corpo, é necessário incluir na dieta os seguintes produtos:
- Caldo de ossos, caldo de carne e caldo de galinha (a porção diária ideal para pacientes com poliosteoartrite é de 200-300 ml);
- Salmão (recomenda-se 150 g por semana);
- Verduras (previne a degradação prematura do colágeno no organismo, recomenda-se consumir de 100 a 150 g de verduras frescas diariamente);
- Cítricos (2-3 frutas por dia);
- Tomates (como opção - 200 ml de suco de tomate diariamente);
- Abacate (ou óleo de abacate);
- Frutas vermelhas (morangos, groselhas, framboesas, cranberries - até 100 g por dia);
- Ovos (não mais que dois ovos por dia);
- Sementes de abóbora (2 colheres de sopa. Diariamente, podem ser adicionadas a saladas, assados, mingaus).
Além disso, recomenda-se incluir repolho, peixes e mariscos, vegetais e frutas vermelhas, banana, feijão e alho, linhaça, soja e nozes no cardápio semanal. Pacientes com poliosteoartrite devem eliminar completamente o açúcar da dieta, que contribui para a perda gradual da elasticidade do tecido cartilaginoso.
Prevenção
A poliosteoartrite pode ser prevenida e prevenida prestando atenção à saúde das articulações e à condição do corpo como um todo desde a infância.
- É importante ser fisicamente ativo, praticar exercícios, excluindo dois extremos: hipodinâmica e atividade física excessiva.
- É importante cuidar do seu peso. A obesidade sobrecarrega o sistema musculoesquelético: as articulações do joelho, quadril e tornozelo são particularmente afetadas.
- Você deve minimizar a chance de ferimentos evitando levantar e carregar objetos pesados, ficar em pé ou caminhar por muito tempo e evitar vibrações.
- É necessário aprender a distribuição correta da carga nas articulações, bem como consultar especialistas em tempo hábil para quaisquer lesões e doenças inflamatórias que possam causar o desenvolvimento de poliosteoartrite secundária.
- É necessário ter uma dieta adequada e nutritiva, não permitir a deficiência de vitaminas e minerais vitais no corpo e beber bastante água limpa ao longo do dia.
Previsão
A poliosteoartrite é uma doença complexa, com sintomas bastante específicos e tratamento complexo. O sucesso do tratamento depende de muitos fatores — tanto da idade da doença quanto da manutenção de um estilo de vida saudável e da adesão a todas as recomendações médicas por parte do paciente.
Para melhorar o prognóstico, você deve eliminar o uso de bebidas alcoólicas e produtos nocivos, além de parar de fumar. É igualmente importante beber bastante água por dia. Todos os dias, você deve reservar um tempo para exercícios simples que fortaleçam o sistema musculoesquelético.
Em geral, a poliosteoartrite, embora progressiva, responde bem à maioria dos tratamentos. A incapacidade completa raramente é prescrita, visto que a maioria dos pacientes apresenta exacerbações apenas ocasionalmente, esporadicamente. É claro que as alterações intra-articulares não podem ser revertidas, mas é perfeitamente possível interromper a progressão da doença. É importante seguir todas as recomendações de reabilitação, evitar movimentos que exerçam carga excessiva na articulação afetada e reduzir certos tipos de atividade física (pular, carregar pesos pesados, agachar, etc.). Períodos de carga moderada devem ser alternados com períodos de descanso, aliviando regularmente o sistema musculoesquelético. A ausência completa de atividade física não é bem-vinda: a inatividade mecânica da articulação leva ao enfraquecimento do espartilho muscular já afetado, o que, com o tempo, se torna a causa de circulação sanguínea lenta, deterioração do trofismo e perda de mobilidade.
Inabilidade
A poliosteoartrite é uma patologia progressiva grave que pode afetar negativamente muitos dos planos de vida do paciente. No entanto, a incapacidade nem sempre é atribuída aos pacientes, mas apenas em certas condições, como:
- Se a doença estiver progredindo por três anos ou mais e as exacerbações ocorrerem pelo menos três vezes por ano;
- Se o paciente já foi submetido a uma cirurgia de poliosteoartrite e há alguma limitação em termos de capacidade de trabalho ao final do tratamento;
- Se, como resultado de processos intra-articulares patológicos, o suporte e a mobilidade se tornaram severamente limitados.
Durante a avaliação pericial, os especialistas analisam cuidadosamente o histórico médico, ouvem as queixas e avaliam as manifestações clínicas. O paciente pode ser solicitado a demonstrar sua mobilidade e capacidade de autocuidado. Também é dada atenção ao grau de capacidade de trabalho e aos indicadores de adaptação social. Se forem encontrados indícios apropriados, o paciente será alocado a um grupo de deficiência:
- O grupo 3 pode ser prescrito se houver limitação motora moderada ou leve nas articulações afetadas;
- O grupo 2 é atribuído quando uma pessoa é capaz de se mover parcialmente de forma independente, às vezes necessitando da ajuda de estranhos;
- O grupo 1 é designado para pessoas que perderam completamente a mobilidade articular e não conseguem se manter no futuro.
O aumento da poliosteoartrite das articulações com recorrências frequentes, combinado com outros distúrbios musculoesqueléticos (por exemplo, osteocondrose), é uma indicação imediata de incapacidade.

