Médico especialista do artigo
Novas publicações
Osteomielite odontogénica aguda
Última revisão: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
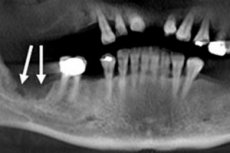
O processo inflamatório agudo de natureza purulento-necrótica nos tecidos ósseos dos maxilares, que se desenvolve devido à infecção dos dentes ou dos tecidos circundantes (a chamada infecção odontogênica), é definido como osteomielite odontogênica aguda. [ 1 ]
Epidemiologia
A incidência geral de osteomielite em adultos é de aproximadamente 90 casos por 100.000 pessoas por ano. A osteomielite odontogênica aguda do esqueleto facial é atualmente raramente detectada, mas uma estimativa de sua prevalência em adultos não está disponível na literatura especializada. No entanto, a osteomielite odontogênica aguda em crianças, segundo alguns dados, é detectada em um caso a cada 5 mil pacientes odontológicos pediátricos.
Causas osteomielite odontogénica aguda.
A osteomielite odontogênica da mandíbula é causada pela disseminação de uma infecção oportunista polimicrobiana (microbiota oral obrigatória), a principal causa da inflamação intraóssea.
Seus agentes causadores são cocos gram-positivos anaeróbios dos grupos Streptococcus milleri e Peptostreptococcus, Streptococcus mitis, Streptococcus sanguinis, Streptococcus salivarius e Streptococcus anginosus, além dos bacilos gram-negativos Bacteroides (Prevotella) e Fusobacterium nuckatum, que causam doenças dos dentes e das estruturas peridentais — periodonto e periodonto.
Na verdade, essa inflamação óssea se desenvolve como uma complicação maxilofacial de cárie dentária não tratada (especialmente cárie dentária); infecção do canal radicular de um dente com o desenvolvimento de pulpite (inflamação do tecido que preenche a cavidade do dente); periodontite crônica; pericoronite (que se desenvolve durante a erupção dos dentes, especialmente terceiros molares - dentes do siso); periodontite crônica. A infecção direta do alvéolo do dente extraído com o desenvolvimento de alveolite e, em seguida, sua complicação na forma de inflamação do tecido ósseo da mandíbula não é excluída.
Via de regra, o estágio agudo da osteomielite odontogênica dura duas semanas após o início da doença. Embora, como observado por especialistas, a divisão da osteomielite de qualquer origem em aguda ou crônica não se baseie na duração da doença, mas sim nos dados histológicos. Considera-se osteomielite aguda aquela que não atinge o estágio de separação das áreas de osteonecrose - sequestros do osso intacto e aparecimento de fístulas purulentas. [ 2 ]
Fatores de risco
Os fatores de risco para o desenvolvimento de osteomielite odontogênica aguda são condições com imunidade enfraquecida, incluindo síndrome da imunodeficiência adquirida, quimioterapia e radioterapia, bem como diabetes; doença vascular periférica (com perfusão regional ou local prejudicada); doenças autoimunes, diminuição do nível de leucócitos no sangue na forma de agranulocitose.
Há um risco aumentado de inflamação purulento-necrótica dos tecidos ósseos da região maxilofacial em pacientes com sífilis, leucemia, anemia falciforme, uso prolongado de corticoides, bem como em idosos, fumantes e alcoólatras. [ 3 ]
Patogênese
A forma aguda da osteomielite odontogênica começa com a disseminação de bactérias do foco inicial para estruturas ósseas vizinhas - a camada cortical e o osso esponjoso dos maxilares.
A patogênese da doença se deve à resposta à invasão bacteriana da substância óssea esponjosa (tecido ósseo trabecular), cujo início está associado à ativação do principal mediador da inflamação do tecido ósseo - a citocina pró-inflamatória RANKL (ligante do receptor ativador do fator nuclear kappa-B), que pertence à superfamília TNF (fator de necrose tumoral). Essa proteína transmembrana produzida por macrófagos, por sua vez, sinaliza para células ósseas multinucleadas de origem mieloide - osteoclastos, que são considerados um componente do sistema fagocitário mononuclear (parte do sistema imunológico). Como resultado do aumento da atividade reabsortiva dos osteoclastos (aumento da secreção de íons hidrogênio, enzimas colagenase e catepsina K, bem como enzimas hidrolíticas), ocorre a destruição do tecido ósseo - osteólise patológica (osteonecrose).
Além disso, a reação inflamatória leva à formação de exsudato purulento que se acumula nos espaços intertrabeculares do osso, o que aumenta a pressão e leva à estase venosa e isquemia. O pus também pode se espalhar para a camada subóstea, separando-a da superfície óssea e, assim, agravando a isquemia óssea, levando à necrose óssea. [ 4 ]
Sintomas osteomielite odontogénica aguda.
Na forma aguda da osteomielite odontogênica, os primeiros sinais se manifestam por inchaço, vermelhidão da mucosa e aumento da dor no maxilar afetado.
A osteomielite odontogênica aguda da mandíbula (processo alveolar mandibular) é a mais comum, enquanto a osteomielite odontogênica aguda da maxila é menos comum. Especialistas explicam isso pelo fato de que o maxilar superior – devido ao seu melhor suprimento sanguíneo, lâminas corticais mais finas da substância compacta do processo alveolar maxilar e menor espaço medular no tecido ósseo – é mais resistente a infecções.
Também os sinais locais de osteomielite odontogênica aguda da mandíbula incluem inchaço (edema externo) no lado afetado (decorrente de edema inflamatório interno), hiperemia da gengiva e da mucosa da prega transicional da bochecha, aumento da mobilidade dos dentes na área infectada, espessamento da parte afetada do processo alveolar.
O quadro clínico também inclui febre e dor de cabeça ou dor facial, mal-estar geral, limitação da mobilidade da mandíbula com dificuldade para abrir a boca e hálito fétido (devido ao acúmulo de pus). Se a inflamação localizada na mandíbula causar alteração ou compressão do feixe neurovascular alveolar inferior que passa por seu canal interno, observa-se distúrbio sensorial (dormência) na zona de inervação do nervo mentual.
É feita uma distinção entre os tipos limitado (focal) e difuso de osteomielite odontogênica de forma aguda. A inflamação limitada é caracterizada pela lesão de uma área relativamente pequena da mandíbula (abaixo do processo alveolar), o aparecimento de um infiltrado na mucosa gengival (doloroso quando pressionado), a dor é intensa e a temperatura corporal não excede +37,5 ° C. Na osteomielite difusa (que ocorre frequentemente em crianças), a lesão é mais extensa - com um tamanho significativo do infiltrado inflamatório dos tecidos moles da gengiva e da prega de transição, a temperatura sobe para +39 ° C ou mais (com calafrios), dor intensa de natureza pulsante, irradiando para a órbita ocular, seios da face, lóbulo da orelha, têmpora ou pescoço. O aumento dos linfonodos regionais é comum. [ 5 ]
Complicações e consequências
Possíveis complicações e consequências desse processo inflamatório se manifestam:
- Com um abscesso subgengival;
- Com fusão celular purulenta derramada-- flegmona perimandibular:
- Sinusite odontogênica (sinusite maxilar);
- Cronicidade e disseminação da infecção para as regiões fasciais cervicais profundas;
- Flebite das veias faciais;
- Fratura patológica da mandíbula - devido a uma diminuição significativa na densidade óssea.
A ameaça de meningite, meningoencefalite e envenenamento geral do sangue não pode ser descartada.
Diagnósticos osteomielite odontogénica aguda.
O diagnóstico da osteomielite começa com o histórico e o exame dos dentes do paciente e de toda a cavidade oral.
Serão realizados exames de sangue gerais e bioquímicos. Uma cultura do exsudato pode ser realizada para determinar infecção bacteriana.
Os diagnósticos instrumentais incluem:
- Radiografias da região maxilofacial (radiografias dentárias);
- Ortopantomografia - radiografia panorâmica da região maxilofacial;
- Cintilografia do osso maxilar.
Diagnóstico diferencial
É necessário um diagnóstico diferencial com periostite purulenta do dente; osteorradionecrose (osteomielite que afeta o osso após radioterapia); osteonecrose dos maxilares causada pelo tratamento da osteoporose com bifosfonatos; cisto maxilofacial. [ 6 ]
Tratamento osteomielite odontogénica aguda.
O tratamento medicamentoso da osteomielite dos maxilares é realizado com antibióticos de amplo espectro como Clindamicina, Metronidazol, Amoxicilina, Flucloxacilina, Lincomicina, bem como medicamentos antibacterianos do grupo das cefalosporinas.
Além disso, os fatores ou condições predisponentes subjacentes devem ser adequadamente abordados e tratados. O dente causador da osteomielite odontogênica aguda passa por tratamento endodôntico (tratamento do seu canal) ou extração; o tratamento cirúrgico também consiste na higienização da área afetada - remoção de tecidos moles e ósseos necróticos. [ 7 ]
Prevenção
A base da prevenção desta doença é o cuidado regular dos dentes e da cavidade oral, a remoção da placa bacteriana, bem como o tratamento oportuno das doenças dentárias.
Previsão
Com a detecção oportuna da doença, seu tratamento adequado e a ausência de complicações, o resultado da osteomielite odontogênica aguda pode ser considerado positivo.

