Médico especialista do artigo
Novas publicações
Acinesia do miocárdio
Última revisão: 12.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
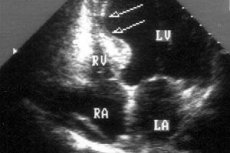
No diagnóstico de doenças cardíacas pode ser detectada acinesia miocárdica, ou seja, a sua imobilidade ou incapacidade de contração de determinadas áreas do tecido muscular cardíaco.
Portanto, a acinesia miocárdica não é uma doença, mas uma condição patológica, um distúrbio da função motora normal do músculo cardíaco, que é determinado pelo diagnóstico de ultrassom do coração e é um dos sinais estruturais e funcionais de uma série de doenças do sistema cardiovascular.
Causas acinesia do miocárdio
Por que o músculo cardíaco para de se contrair, ou seja, quais são as causas da acinesia miocárdica?
Na prática cardiológica, a patogênese da perda da função contrátil normal do miocárdio (que, como se sabe, é realizada automaticamente por um coração saudável) está mais frequentemente associada ao infarto do miocárdio e à consequente necrose de parte dos cardiomiócitos funcionais. As alterações reparadoras (remodelação) pós-infarto do miocárdio levam inicialmente a um aumento da zona de infarto e, em seguida, a forma do ventrículo é distorcida e expandida, com a zona de necrose dos cardiomiócitos transformando-se em uma cicatriz e formando uma região de acinesia miocárdica. Alterações fibrosas também podem afetar o septo que separa os ventrículos, e então o exame ultrassonográfico mostra acinesia na área do septo interventricular.
O infarto do miocárdio é uma condição aguda de isquemia cardíaca ou doença cardíaca isquêmica (DIC), que se desenvolve quando a circulação sanguínea no sistema arterial coronário é interrompida, o que leva à hipóxia miocárdica e à morte de suas células.
Em caso de afinamento pós-infarto da área da membrana muscular do coração e sua protrusão – aneurisma – a ultrassonografia cardiográfica revela acinesia do ventrículo esquerdo. Em quase dois terços dos pacientes, a formação do aneurisma ocorre no ventrículo esquerdo – em sua parede anterior ou no ápice, e aqui também se observa acinesia do ápice cardíaco.
Além disso, há correlação entre os resultados ecocardiográficos que visualizam acinesia miocárdica e síndrome miocárdica pós-infarto – cardioesclerose pós-infarto focal ou difusa com substituição característica de cardiomiócitos danificados por tecido fibroso, bem como com danos ao sistema de condução cardíaco (condução prejudicada de impulsos bioelétricos por células dos nós sinoatriais ou atrioventriculares).
Nos casos de degeneração ou distrofia miocárdica, que apresentam quadro histomorfológico semelhante à cardioesclerose, alterações na estrutura do tecido muscular cardíaco também demonstram acinesia miocárdica focal.
Frequentemente, há danos às células do nó sinoatrial com diminuição da amplitude de movimento da parede muscular e ausência de sua contração, ou seja, uma combinação de hipocinesia e acinesia em pacientes com miocardite infecciosa. Essa doença pode ser acompanhada pela formação de infiltrados inflamatórios no interstício e miocitólise localizada devido à inflamação causada por vírus (adeno e enterovírus, Picornaviridae, vírus Coxsackie, Parvovírus B, vírus da rubéola, HSV-6), bactérias (Corynebacterium diphtheriae, Haemophilus influenzae, Borrelia burgdorferi, Mycoplasma pneumoniae), bem como protozoários (Trypanosoma cruzi, Toxoplasma gondii), fungos (Aspergillus) ou parasitas (Ascaris, Echinococcus granulosus, Paragonimus westermani, etc.). Como mostram as estatísticas clínicas, a maioria dos casos de miocardite infecciosa é causada por difteria, gripe, enterovírus e toxoplasma.
E com miocardite de etiologia autoimune (associada ao lúpus eritematoso sistêmico, esclerodermia, artrite reumatoide, doença de Whipple, etc.), pode ocorrer acinesia do ventrículo esquerdo e sua disfunção, repleta de arritmias com risco de vida.
Separadamente, os cardiologistas distinguem a cardiomiopatia de estresse (cardiomiopatia de Takotsubo), que os especialistas domésticos chamam de síndrome do coração partido. Essa disfunção sistólica transitória e súbita dos segmentos apicais médios do ventrículo esquerdo ocorre frequentemente em situações estressantes em mulheres idosas sem histórico de doença coronariana. Em particular, uma zona de hipercinesia é detectada na base do ventrículo esquerdo e, acima dela, acinesia do ápice do coração. Além disso, na ultrassonografia do coração, os diagnosticadores podem detectar a ausência de movimento na área do septo interventricular.
Fatores de risco
Os principais fatores de risco para distúrbios da função motora normal das áreas musculares cardíacas, na forma de acinesia miocárdica, são o desenvolvimento de doença cardíaca isquêmica. E os fatores de risco para o seu desenvolvimento, por sua vez, são considerados:
- idade superior a 45 anos para homens e superior a 55 anos para mulheres;
- histórico familiar de doença cardíaca precoce;
- níveis reduzidos de HDL (lipoproteína de alta densidade) transportadora de colesterol no sangue e níveis aumentados de lipoproteína de baixa densidade (LDL), que contribuem para a deposição de colesterol nas paredes dos vasos sanguíneos – aterosclerose;
- níveis elevados de triglicerídeos no sangue (relacionados à dieta);
- pressão alta;
- distúrbio metabólico (síndrome metabólica) que contribui para o aumento da pressão arterial e deposição de colesterol nos vasos coronários;
- tabagismo (incluindo fumo passivo), obesidade, falta de atividade física, estresse psicológico e depressão.
Infecções virais e bacterianas que afetam o miocárdio, bem como patologias autoimunes, desencadeiam um fator de risco para isquemia miocárdica, como o aumento dos níveis de proteína C reativa (PCR) no sangue. E o estado normal dos vasos cardíacos é interrompido por um desequilíbrio dos ativadores do plasminogênio tecidual (tPA) e seus inibidores (PAI), o que representa um risco de trombose das veias coronárias com sua oclusão completa.
Patogênese
Sugere-se que a patogênese desta cardiomiopatia esteja na resposta inadequada dos vasos cardíacos (artérias coronárias e/ou arteríolas e capilares) à liberação de neurotransmissores catecolaminas no sangue, e que anormalidades de curto prazo na contração miocárdica surgem devido ao vasoespasmo que provocam.
Sintomas acinesia do miocárdio
No caso de acinesia miocárdica – um sinal ecocardiográfico de doenças cardiovasculares – o quadro clínico é determinado pelos sintomas dessas patologias. Entre eles estão: falta de ar, dor de intensidade variável na região do coração, arritmia (atrial ou ventricular), flutter ventricular e desmaios.
Assim, com a cardiomiopatia de takotsubo, os pacientes geralmente se queixam de dor atrás do esterno (de natureza opressiva) que irradia para a escápula esquerda e uma sensação de falta de ar ao inspirar.
E as dores na miocardite podem ser agudas e prolongadas (sem efeito com o uso de nitroglicerina) e abafadas (compressivas). Além disso, os sintomas cardíacos nesta doença de origem infecciosa incluem falta de ar, febre, aumento da frequência cardíaca, palpitação; distúrbios hemodinâmicos extremamente rápidos (queda na velocidade do fluxo sanguíneo), perda de consciência e morte cardíaca súbita são possíveis.
Complicações e consequências
Certamente, a acinesia miocárdica, comparada à discinesia da área cicatricial pós-infarto, representa um risco mais grave para a vida de pacientes com infarto do miocárdio. Estudos demonstraram que, em aproximadamente 40% dos casos de infarto com obstrução dos vasos coronários, com o restabelecimento oportuno do fluxo sanguíneo no segmento isquêmico (reperfusão), a contratilidade miocárdica será restaurada dentro de duas a seis semanas após o infarto. No entanto, suas consequências e complicações incluem tamponamento cardíaco súbito, dissociação eletromecânica e morte.
As consequências e complicações das alterações distróficas no miocárdio com sua acinesia parcial levam à atrofia quase inevitável das fibras musculares, que pode se manifestar não apenas como arritmia e diminuição da ejeção sistólica, mas também como expansão das câmaras cardíacas com insuficiência circulatória crônica.
A acinesia ventricular esquerda com sua disfunção sistólica e insuficiência cardíaca estão entre os preditores mais fortes do risco de morte cardíaca súbita.
 [ 23 ]
[ 23 ]
Diagnósticos acinesia do miocárdio
Somente o diagnóstico instrumental do miocárdio por meio do exame ultrassonográfico do coração – ecocardiografia – permite identificar áreas de sua acinesia.
Um método especial de análise segmentar automática das contrações cardíacas permite rastrear e registrar todos os movimentos da parede cardíaca.
O que precisa examinar?
Diagnóstico diferencial
O diagnóstico diferencial da dor torácica – em pacientes com quadro clínico atípico ou resultados de eletrocardiograma diagnosticamente indeterminados – também envolve o uso da ecocardiografia.
Em pacientes sem distúrbio de movimento miocárdico, a ecocardiografia pode ser usada para detectar outras condições fatais com quadro clínico semelhante: embolia pulmonar maciça ou dissecção aórtica.
Além disso, o diagnóstico do miocárdio, inclusive em casos de distúrbios da função contrátil, inclui exames de sangue para VHS, níveis de proteína C-reativa, anticorpos (análise sorológica do soro para níveis de IgM), níveis de eletrólitos e determinação de marcadores de dano miocárdico (isoenzimas da troponina I e T, creatina quinase).
Os pacientes são submetidos a eletrocardiograma (ECG), angiografia coronária com contraste de raios-X, cintilografia tomográfica (com substâncias radioisotópicas), Doppler tecidual colorido e ressonância magnética. O diagnóstico de aneurismas cardíacos requer o uso de ventriculografia com contraste de raios-X.
Em alguns casos, o diagnóstico diferencial do miocárdio só é possível com o auxílio da biópsia endomiocárdica seguida da histologia da amostra obtida.
Quem contactar?
Tratamento acinesia do miocárdio
O tratamento do miocárdio visa restaurar o suprimento sanguíneo para suas áreas danificadas (perfusão) e sua função de condução, limitando a área de necrose localizada dos cardiomiócitos e ativando o metabolismo celular.
Na prática clínica, são utilizados medicamentos de diversos grupos farmacológicos. Nas síndromes coronárias agudas e na trombose oclusiva da artéria coronária epicárdica, a terapia de reperfusão é realizada com trombolíticos (Estreptoquinase, Prouroquinase, Alteplase) e antiplaquetários (Ticlopidina, Sulfato de Clopidogrel ou Plavix).
Na insuficiência cardíaca crônica, são utilizados medicamentos que inibem a enzima conversora de angiotensina (ECA), que regula a pressão arterial: Captopril, Enalapril, Ramipril, Fosinopril. A dosagem é determinada por um cardiologista, dependendo da doença específica e dos resultados do ECG. Por exemplo, o Captopril (Capril, Alopresin, Tensiomin) pode ser prescrito na dose de 12,5 a 25 mg, três vezes ao dia, antes das refeições (por via oral ou sublingual). Os efeitos colaterais deste medicamento e da maioria dos medicamentos deste grupo incluem taquicardia, queda da pressão arterial, disfunção renal, insuficiência hepática, náuseas e vômitos, diarreia, urticária, aumento da ansiedade, insônia, parestesia e tremor, alterações na composição bioquímica do sangue (incluindo leucopenia). Deve-se ter em mente que os inibidores da ECA não são utilizados em casos de patologias miocárdicas idiopáticas, hipertensão arterial, estenose da aorta e dos vasos renais, alterações hiperplásicas do córtex adrenal, ascite, gravidez e infância.
Em caso de doença coronariana e miocardiopatia, podem ser prescritos medicamentos anti-isquêmicos do grupo dos vasodilatadores periféricos, por exemplo, Molsidomina (Motazomine, Corvaton, Sidnofarm) ou Advocard. A molsidomina é administrada por via oral - um comprimido (2 mg) três vezes ao dia; contraindicada em caso de pressão arterial baixa e choque cardiogênico; efeito colateral - dor de cabeça.
O medicamento antiarrítmico e hipotensor Verapamil (Veracard, Lekoptin) é usado para tratar doenças coronárias com taquicardia e angina: um comprimido (80 mg) três vezes ao dia. Podem ocorrer efeitos colaterais na forma de náuseas, boca seca, problemas intestinais, dores de cabeça e musculares, insônia, urticária e distúrbios da frequência cardíaca. Este medicamento é contraindicado em casos de insuficiência cardíaca grave, fibrilação atrial e bradicardia, e pressão arterial baixa.
O medicamento Mildronato (Meldonium, Angiocardil, Vasonate, Cardionate e outros nomes comerciais) tem efeito cardiotônico e anti-hipóxico. Recomenda-se tomar uma cápsula (250 mg) duas vezes ao dia. Este medicamento só pode ser usado por pacientes adultos e é contraindicado em casos de distúrbios da circulação cerebral e patologias estruturais do cérebro. O uso de Mildronato pode causar efeitos colaterais como dores de cabeça, tontura, arritmia cardíaca, falta de ar, boca seca e tosse, náuseas e distúrbios intestinais.
Os medicamentos do grupo dos β1-adrenobloqueadores para doença coronariana (Metoprolol, Propranolol, Atenolol, Acebutolol, etc.) reduzem principalmente a pressão arterial e, ao reduzir a estimulação simpática dos receptores nas membranas celulares do miocárdio, reduzem a frequência cardíaca e o débito cardíaco, aumentando o consumo de oxigênio pelos cardiomiócitos e aliviando a dor. Por exemplo, o Metoprolol é prescrito um comprimido duas vezes ao dia; o Atenolol é suficiente para tomar um comprimido por dia. No entanto, os medicamentos desse grupo aumentam o risco de insuficiência cardíaca aguda e bloqueio atrial e ventricular, sendo seu uso contraindicado na presença de insuficiência cardíaca congestiva e descompensada, bradicardia e distúrbios circulatórios. Portanto, muitos especialistas questionam atualmente o efeito antiarrítmico desses medicamentos.
Aliviar a dor cardíaca é de suma importância, pois a ativação simpática durante a dor causa constrição dos vasos sanguíneos e aumenta a carga sobre o coração. A nitroglicerina é comumente usada para aliviar a dor. Informações detalhadas no artigo - Pílulas Eficazes para Aliviar a Dor Cardíaca
Os médicos recomendam tomar vitaminas B6, B9, E e, para dar suporte ao sistema de condução cardíaca, medicamentos que contenham potássio e manganês (Panangin, Asparkam, etc.).
Tratamento cirúrgico
Em casos de infartos com lesão das artérias coronárias (levando à formação de área de isquemia miocárdica e sua acinesia com expansão das câmaras cardíacas), é indicado o tratamento cirúrgico para restabelecer o fluxo sanguíneo para o coração - bypass aortocoronário.
Em caso de doença cardíaca isquêmica, utiliza-se a dilatação coronária (expansão do lúmen) – colocação de stent.
O tratamento cirúrgico é mais frequentemente usado para aneurisma discinético: seja por aneurismectomia (ressecção), seja pela sutura da cavidade aneurismática (aneurismoplastia), ou pelo reforço de sua parede.
Foi desenvolvido um método de cardiomioplastia dinâmica, que envolve a restauração ou o aumento da contratilidade miocárdica utilizando músculo esquelético eletricamente estimulado (geralmente um retalho da borda do músculo grande dorsal) enrolado em torno de parte do coração (com ressecção parcial da segunda costela). O retalho muscular é suturado ao redor dos ventrículos, e sua estimulação sincronizada com as contrações cardíacas é realizada utilizando eletrodos intramusculares de um marcapasso cardíaco implantável.
Prevenção
Volte à seção Fatores de Risco e os métodos pelos quais as patologias cardiovasculares podem ser prevenidas se tornarão óbvios. O principal é não ganhar peso, movimentar-se mais e não deixar o colesterol se acumular na forma de placas nas paredes dos vasos sanguíneos. Para isso, é útil após os 40 anos (e na presença de patologias cardíacas em parentes consanguíneos) seguir a Dieta para Aterosclerose.
E, claro, os cardiologistas consideram parar de fumar a condição mais importante para prevenir danos isquêmicos ao miocárdio. O fato é que, ao fumar, as proteínas da hemoglobina dos glóbulos vermelhos se combinam com os gases da fumaça do tabaco inalada, formando um composto muito prejudicial ao coração: a carboxiemoglobina. Essa substância impede que as células sanguíneas transportem oxigênio, o que leva à hipóxia dos cardiomiócitos do músculo cardíaco e ao desenvolvimento de isquemia miocárdica.
Leia também – Prevenção da cardioesclerose pós-infarto
Previsão
Os cardiologistas relutam em fornecer informações prognósticas: é difícil fazer um prognóstico preciso de discinesia, hipocinesia e acinesia pós-infarto.
Para avaliar o prognóstico de mortalidade após infarto agudo do miocárdio, especialistas da Sociedade Americana de Ecocardiografia introduziram o Índice de Movimento de Parede (WMI). No entanto, ele não tem um valor prognóstico completo a longo prazo.
Quanto à miocardite, segundo as estatísticas, quase 30% dos casos terminam em recuperação e, no restante, a disfunção crônica do ventrículo esquerdo se torna uma complicação. Além disso, cerca de 10% dos casos de miocardite viral e microbiana levam à morte dos pacientes. A acinesia total do miocárdio leva à parada cardíaca.

