Médico especialista do artigo
Novas publicações
Torção testicular
Última revisão: 12.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
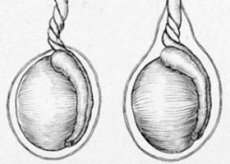
Torção testicular é uma torção anormal do cordão espermático causada pela rotação do mesórquio (a dobra entre o testículo e seu apêndice), que leva ao estrangulamento ou necrose do tecido testicular.
Epidemiologia
A torção testicular ocorre com uma frequência de 1 em 500 pacientes em clínicas urológicas.
Nos primeiros 10 anos de vida, a torção testicular é observada em 20% dos casos, e após 10 anos e antes da puberdade - em 50%. Assim, o principal papel na etiopatogenia das doenças testiculares agudas em crianças é ocupado por fatores mecânicos, como a torção testicular.
Causas torção testicular
Traumas e contusões no escroto, movimentos bruscos e tensão abdominal podem ser fatores desencadeantes da torção testicular, o que leva a uma contração reflexa do músculo que levanta o testículo. A ausência de fixação normal do testículo à base do escroto – uma anomalia que ocorre durante o período de fixação do epidídimo ao testículo – leva a uma violação da fixação mútua, o que acarreta a separação dessas duas formações. O testículo está sujeito à torção em caso de defeitos de desenvolvimento associados à violação de sua migração para o escroto (criptorquidia).
Patogênese
O testículo gira em torno do eixo vertical. Se a rotação do testículo, juntamente com o cordão espermático, exceder 180°, a circulação sanguínea no testículo é interrompida, ocorrem numerosas hemorragias, ocorre trombose das veias do cordão espermático, ocorre transudato seroso-hemorrágico na cavidade da membrana própria do testículo; a pele do escroto torna-se edemaciada.
A torção extravaginal ou supratesticular do testículo ocorre juntamente com suas membranas. O testículo está localizado mesoperitonealmente em relação ao processo vaginal do peritônio e sua fixação não é prejudicada. O papel decisivo no desenvolvimento dessa forma de torção testicular não é desempenhado por seu defeito de desenvolvimento, mas pela imaturidade morfológica do cordão espermático e dos tecidos circundantes – hipertonicidade do músculo que levanta o testículo, adesão frouxa das membranas entre si e um canal inguinal curto e largo, com direção quase reta.
A torção testicular intravaginal, ou intratúnica, (forma intravaginal) ocorre na cavidade da membrana vaginal. É observada em crianças com mais de 3 anos de idade, especialmente entre 10 e 16 anos. Nesse caso, a torção testicular ocorre da seguinte forma: quando o músculo que levanta o testículo se contrai, ele, juntamente com as membranas circundantes, é puxado para cima e realiza um movimento de rotação. A rigidez e a densidade da adesão das membranas, bem como o canal inguinal, que envolve intimamente o cordão espermático em forma de tubo (em crianças mais velhas), não permitem que o testículo faça uma rotação completa em torno do eixo, de modo que, em algum momento, a rotação cessa.
O testículo, que possui um mesentério longo e, portanto, alta mobilidade dentro da cavidade do processo vaginal do peritônio, continua a girar por inércia. Em seguida, as fibras musculares relaxam. O testículo, elevado à parte superior da cavidade escrotal, é fixado e mantido horizontalmente por suas partes convexas. Com a contração adicional do músculo que levanta o testículo, a torção continua. Quanto mais longo o mesentério, maior a força de contração do músculo que levanta o testículo e maior a massa do testículo, mais pronunciado é o grau de torção.
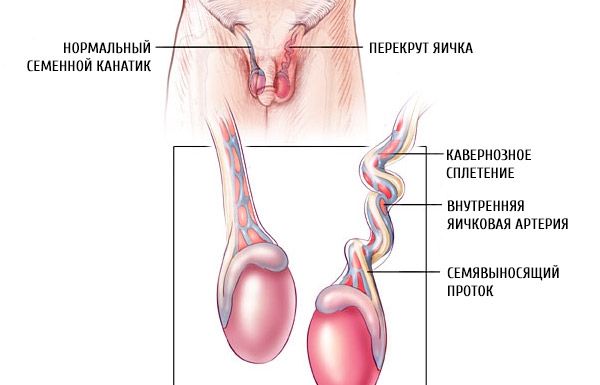
Os autores explicam o aumento da frequência de torções intravaginais nos períodos pré-púbere e puberal pelo aumento desproporcional da massa testicular nessa idade. Isso indica que, no mecanismo de torção testicular intravaginal, juntamente com outros fatores, a desproporção no crescimento do sistema reprodutor desempenha um certo papel.
Sintomas torção testicular
A torção testicular apresenta sintomas agudos. Manifestam-se como dores agudas no testículo, na metade correspondente do escroto, irradiando-se para a região da virilha; às vezes acompanhadas de náuseas, vômitos e colapso.
Os sintomas da torção testicular dependem da duração da doença e da idade da criança. Em recém-nascidos, a torção testicular é mais frequentemente detectada durante o exame físico inicial como um aumento indolor de metade do escroto. Hiperemia ou branqueamento da pele do escroto, bem como hidrocele, são frequentemente observados. Os bebês ficam inquietos, choram e se recusam a mamar. Crianças mais velhas queixam-se de sintomas de torção testicular como: dor na parte inferior do abdômen e na região da virilha. Uma formação dolorosa semelhante a um tumor aparece no anel inguinal externo ou no terço superior do escroto. Posteriormente, o testículo torcido parece elevado e, ao tentar elevá-lo ainda mais, a dor se intensifica (sintoma de Prehn).
Complicações da torção testicular e sua hidátide
A prevenção, o diagnóstico oportuno e o tratamento de doenças agudas dos órgãos escrotais são de grande importância. Em primeiro lugar, 77 a 87,3% dos pacientes são pessoas em idade produtiva, entre 20 e 40 anos; em segundo lugar, 40 a 80% dos pacientes que sofreram doenças agudas dos órgãos escrotais apresentam atrofia do epitélio espermatogênico e, consequentemente, infertilidade. O tratamento conservador da torção testicular resulta em atrofia testicular e, posteriormente, o tratamento cirúrgico remove o testículo ou apêndice, ou também sua atrofia.
Causas de atrofia testicular após orquiepididimite:
- efeito danoso direto do fator etiológico sobre o parênquima;
- violação da barreira hematotesticular com desenvolvimento de agressão autoimune;
- desenvolvimento de necrose isquêmica.
Estudos clínicos e morfológicos revelaram que, em todas as formas de doenças agudas dos órgãos escrotais, ocorrem processos praticamente idênticos, manifestados por um quadro clínico característico e alterações neurodistróficas no tecido. As doenças agudas dos órgãos escrotais causam distúrbios da espermatogênese basicamente idênticos, expressos em patospermia, violação do conteúdo de oligoelementos no ejaculado, diminuição da área do núcleo e da cabeça dos espermatozoides e diminuição do conteúdo de DNA neles.
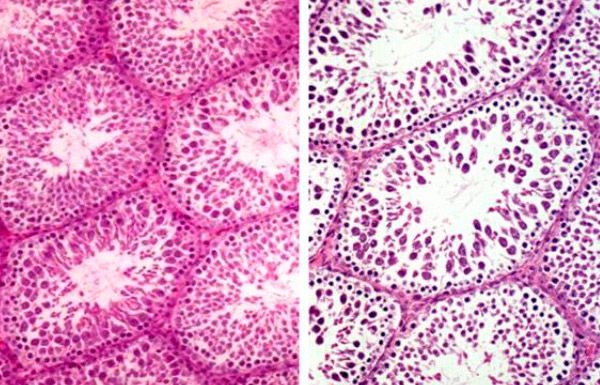
A necrose isquêmica é consequência do edema do parênquima e de sua capa proteica. Tudo isso justifica a tendência, que surgiu nos últimos anos, de tratamento cirúrgico precoce de doenças agudas dos órgãos escrotais, pois permite a rápida eliminação da isquemia e a detecção precoce da doença, preservando assim a capacidade funcional do testículo. O tratamento cirúrgico precoce é indicado para dor intensa, desenvolvimento de hidrocele reativa do testículo, inflamação purulenta e suspeita de ruptura dos órgãos escrotais, torção dos testículos, hidátide e seu anexo.
Formulários
Existem duas formas de torção testicular.
- Torção testicular extravaginal (acima da inserção da camada parietal do processo vaginal do peritônio) é observada em crianças menores de 1 ano de idade;
- Torção testicular intravaginal - ocorre mais frequentemente em crianças do que em adultos.
Diagnósticos torção testicular
Um histórico médico completo deve ser obtido. Trauma escrotal recente, disúria, hematúria, corrimento uretral, atividade sexual e tempo desde o início das manifestações clínicas devem ser anotados.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ]
Diagnóstico clínico de torção testicular
É necessário examinar a cavidade abdominal, os genitais e realizar um exame retal. Atenção especial deve ser dada à presença ou ausência de secreção uretral, à posição do testículo afetado e seu eixo, à presença ou ausência de hidrocele no lado oposto, à presença de endurecimento ou excesso de tecido no testículo ou em seu apêndice e a alterações na coloração do escroto.
O testículo é geralmente palpado na borda superior do escroto, o que está associado ao encurtamento do cordão espermático. O escroto é levemente doloroso à palpação. Às vezes, com torção, o apêndice fica localizado na frente do testículo. O cordão espermático fica espessado devido à torção. Subsequentemente, observa-se edema e hiperemia do escroto. Devido à drenagem linfática prejudicada, ocorre hidrocele secundária.
 [ 26 ]
[ 26 ]
Diagnóstico laboratorial da torção testicular
Para descartar infecção, é necessário fazer um exame de urina.
Diagnóstico instrumental da torção testicular
Com o ultrassom Doppler, a arquitetura do testículo e seu apêndice são claramente visíveis; um médico experiente pode obter evidências da presença ou ausência de fluxo sanguíneo no testículo.
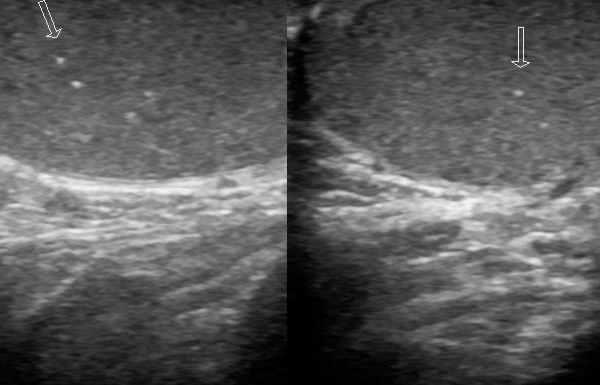
Ecograficamente, a torção testicular é caracterizada pela não homogeneidade da imagem do parênquima, com alternância aleatória de áreas hiper e hipoecogênicas, espessamento dos tecidos tegumentares escrotais, apêndice hiperecogênico edematoso e hidrocele de pequeno volume. Em um estágio inicial, as alterações podem não ser detectadas ecograficamente ao escanear em escala de cinza ou podem ser inespecíficas (alteração na densidade do eco). Posteriormente, uma alteração na estrutura é registrada (infarto e sangramento). Estudos comparativos demonstraram que um testículo com densidade de eco inalterada durante a cirurgia é viável, enquanto testículos hipoecogênicos ou com ecogenicidade heterogênea são inviáveis.
Todos os outros sinais ecográficos (tamanho, suprimento sanguíneo e espessura da pele escrotal, presença de hidrocele reativa) são prognósticos insignificantes. É necessário o uso de mapeamento Doppler tecidual (energético). O estudo deve ser realizado simetricamente para identificar alterações mínimas, como torção incompleta ou resolução espontânea. No órgão afetado, o fluxo sanguíneo é reduzido e nem mesmo completamente determinado (com inflamação, o fluxo sanguíneo aumenta). A eliminação espontânea da torção leva a um aumento reativo do fluxo sanguíneo, claramente visível em comparação com exames anteriores.
Para determinar a natureza do conteúdo das membranas (sangue, exsudato), são realizadas diafanoscopia e punção diagnóstica.
 [ 30 ]
[ 30 ]
O que precisa examinar?
Diagnóstico diferencial
O diagnóstico diferencial da torção testicular é feito com orquite (inflamação testicular), que complica a caxumba infecciosa, e edema de Quincke alérgico. Neste último, via de regra, todo o escroto está dilatado, o fluido encharca todas as suas camadas, formando uma bolha de água sob a pele afinada.
Quem contactar?
Tratamento torção testicular
Tratamento não medicamentoso para torção testicular
Em 2-3% dos pacientes, a torção pode ser eliminada nas primeiras horas da doença através da realização de destorção manual externa.
Detorção testicular manual externa
O paciente é colocado de costas; a destorção é realizada na direção oposta à inversão testicular. Deve-se lembrar que o testículo direito gira no sentido horário, o esquerdo no sentido anti-horário. Um ponto de referência conveniente para escolher a direção da destorção testicular é a sutura mediana do escroto. O testículo com os tecidos escrotais é agarrado e girado 180° na direção oposta à sutura mediana da pele escrotal. Ao mesmo tempo, é realizada uma leve tração para baixo do testículo. Em seguida, ele é abaixado e a manipulação é repetida várias vezes.
Se a destorção for bem-sucedida, a dor no testículo desaparece ou é significativamente reduzida. Ele se torna mais móvel e retorna à sua posição normal no escroto. Se a destorção conservadora for ineficaz em 1 a 2 minutos, a manipulação é interrompida e o paciente é operado. Quanto mais precoce a destorção for realizada e quanto mais velha a criança, melhor será o resultado da operação.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
Tratamento cirúrgico da torção testicular
Se o ultrassom não puder ser realizado ou os resultados não forem claros, a intervenção cirúrgica será indicada.
Em caso de síndrome do escroto inchado, é necessária uma cirurgia urgente, pois o testículo é muito sensível à isquemia e pode morrer rapidamente (alterações irreversíveis ocorrem em 6 horas).
A escolha do acesso depende da forma de torção e da idade da criança. Em recém-nascidos e lactentes, o acesso inguinal é utilizado, visto que apresentam uma forma de torção predominantemente extravaginal. Em crianças maiores e adultos, a forma intravaginal predomina, sendo o acesso pelo escroto mais conveniente.
Técnica de cirurgia para torção testicular
Em todos os casos, o testículo é exposto à túnica albugínea, o que permite uma ampla ressecção, e a forma da torção é determinada. O testículo é deslocado para dentro da ferida, a destorção é realizada e sua viabilidade é avaliada. Para melhorar a microcirculação e determinar a segurança do testículo, recomenda-se injetar 10-20 ml de solução de procaína (novocaína) a 0,25-0,5% com heparina sódica no cordão espermático. Se a circulação sanguínea não melhorar em 15 minutos, a orquiectomia é indicada. Para melhorar a circulação sanguínea, compressas quentes com solução isotônica de cloreto de sódio são usadas por 20 a 30 minutos. Quando a circulação sanguínea é restaurada, o testículo adquire sua cor normal.
O testículo é removido apenas em caso de necrose completa. Se for difícil determinar a viabilidade do testículo afetado, Ya.B. Yudin e AF Sakhovsky recomendam o exame de transiluminação do testículo na mesa cirúrgica. A transiluminação do testículo indica sua viabilidade. Na ausência do sintoma de transiluminação, os autores recomendam a realização de uma incisão na capa proteica do testículo, no polo inferior; o sangramento dos vasos dessa capa indica a viabilidade do órgão.
O testículo necrótico, apesar das medidas para melhorar sua vascularização, não muda de cor. Não há pulsação dos vasos abaixo do local do estrangulamento, e os vasos da capa proteica não sangram. O testículo preservado é suturado ao septo escrotal com dois ou três pontos atrás do ligamento inferior do apêndice, sem tensionar os elementos do cordão espermático.
Um dreno é inserido na ferida como na orquiepilidimite aguda e irrigação constante com antibióticos é estabelecida por 2 a 3 dias, dependendo da gravidade das alterações destrutivas e do processo inflamatório.
Em caso de torção testicular na criptorquidia, as medidas descritas acima são realizadas após a destorção. O testículo atrofiado é removido, o testículo viável é abaixado no escroto e fixado.
Gestão adicional
No pós-operatório, os pacientes recebem prescrição de agentes sensibilizadores, fisioterapia e medicamentos que normalizam a microcirculação no órgão lesionado (bloqueio diário do cordão espermático com novocaína, administração intramuscular de heparina sódica, reopoliglucina, etc.). Para reduzir a permeabilidade da barreira hemotesticular no pós-operatório, os pacientes recebem prescrição de ácido acetilsalicílico (0,3-1,5 g por dia) por 6 a 7 dias.
Se necessário, a orquidopexia preventiva do lado oposto pode ser usada na prática futura para evitar a torção testicular.
Foi comprovado que se um testículo morto for preservado no estágio avançado da doença, anticorpos contra o esperma aparecem no corpo do paciente, a torção testicular se espalha para o testículo contralateral, o que acaba levando à infertilidade.

