Médico especialista do artigo
Novas publicações
Apendicite
Última revisão: 12.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
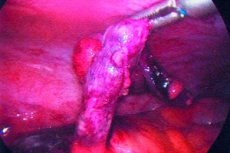
Apendicite é uma inflamação aguda do apêndice, geralmente caracterizada por dor abdominal, anorexia e sensibilidade abdominal.
O diagnóstico é estabelecido clinicamente, muitas vezes complementado por TC ou ultrassonografia. [ 1 ]
O tratamento da apendicite envolve a remoção cirúrgica do apêndice. [ 2 ], [ 3 ]
Anatomia do apêndice
O nome oficial do apêndice é "Appendix Vermiformis". O apêndice é um divertículo verdadeiro que surge da margem posteromedial do ceco, localizado próximo à válvula ileocecal. A base do apêndice pode ser localizada com segurança perto da convergência das tênias do cólon no ápice do ceco. O termo "vermiforme" é latim para "em forma de verme" [ 4 ] e é explicado por sua longa arquitetura tubular. Ao contrário do divertículo adquirido, é um divertículo verdadeiro do cólon, contendo todas as camadas do cólon: mucosa, submucosa, túnica muscular longitudinal e circular e serosa. A distinção histológica entre o cólon e o apêndice depende da presença de células linfoides B e T na mucosa e na submucosa do apêndice. [ 5 ]
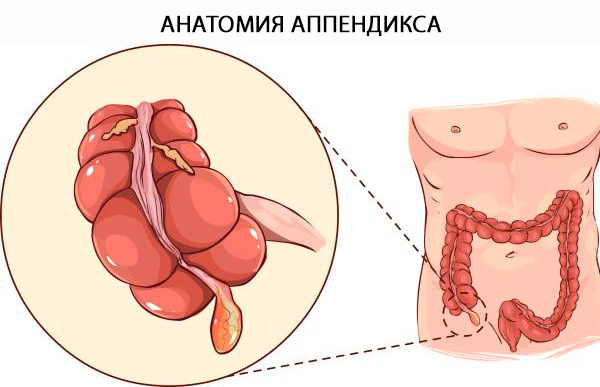
Estrutura e funções
O apêndice pode ter um comprimento variável de 5 a 35 cm, com uma média de 9 cm. [ 6 ] A função do apêndice tem sido tradicionalmente um assunto de debate. As células neuroendócrinas da mucosa produzem aminas e hormônios que ajudam a realizar vários mecanismos de controle biológico, enquanto o tecido linfoide está envolvido na maturação dos linfócitos B e na produção de anticorpos IgA. Não há evidências claras de sua função em humanos. A presença de tecido linfoide associado ao intestino na lâmina própria levou à crença de que ele tem uma função imunológica, embora a natureza exata disso nunca tenha sido estabelecida. Como resultado, o órgão manteve em grande parte sua reputação como um órgão vestigial. No entanto, como a compreensão da imunidade intestinal melhorou nos últimos anos, surgiu uma teoria de que o apêndice é um "santuário" para micróbios intestinais simbióticos. [ 7 ] Episódios graves de diarreia que podem limpar os intestinos de bactérias comensais podem ser substituídos por medicamentos contidos no apêndice. Isso sugere uma vantagem evolutiva na retenção do apêndice e enfraquece a teoria de que o órgão é vestigial. [ 8 ]
Variantes fisiológicas
Embora a localização do orifício apendicular na base do ceco seja uma característica anatômica estável, a posição de sua ponta não o é. Variações na posição incluem retrocecal (mas intraperitoneal), subcecal, pré e pós-ileal, pélvica e até a bolsa hepatorrenal. Além disso, fatores como postura, respiração e distensão do intestino adjacente podem influenciar a posição do apêndice. A posição retrocecal é a mais comum. Isso pode causar confusão clínica no diagnóstico de apendicite, uma vez que mudanças na posição podem causar sintomas diferentes. Agenesia do apêndice, bem como duplicação ou triplicação, raramente são descritas na literatura. À medida que a gravidez progride, o útero em crescimento desloca o apêndice cranialmente, de modo que, ao final do terceiro trimestre, a dor com apendicite pode ser sentida no quadrante superior direito.
Significado clínico
A patogênese da apendicite aguda é semelhante à de outros órgãos viscosos ocos e acredita-se que seja mais frequentemente causada por obstrução. Um cálculo biliar, ou às vezes um cálculo biliar, tumor ou verme, oclui o orifício do apêndice, causando aumento da pressão intraluminal e comprometimento do fluxo venoso. Em adultos jovens, a obstrução é mais frequentemente devido à hiperplasia linfoide. O apêndice recebe seu suprimento sanguíneo da artéria apendicular, que é a artéria terminal. Como a pressão intraluminal excede a pressão de perfusão, ocorre lesão isquêmica, promovendo o crescimento excessivo de bactérias e causando uma resposta inflamatória. Isso requer atendimento cirúrgico de emergência, pois a perfuração do apêndice inflamado pode resultar em vazamento de conteúdo bacteriano para a cavidade peritoneal. [ 9 ]
Quando a parede do apêndice inflama, as fibras aferentes viscerais são estimuladas. Essas fibras entram na medula espinhal em T8-T10, causando a clássica dor periumbilical difusa e náuseas observadas na apendicite inicial. À medida que a inflamação progride, o peritônio parietal fica irritado, estimulando as fibras nervosas somáticas e causando dor mais localizada. A localização depende da posição do ápice do apêndice. Por exemplo, um apêndice retrocecal pode causar dor no flanco direito. A extensão do quadril direito do paciente pode causar essa dor. A dor que ocorre quando o músculo iliopsoas é alongado pela extensão do quadril em decúbito lateral esquerdo é conhecida como "sinal do psoas". Outro sinal clássico de apendicite aguda é o sinal de McBurney. Este é obtido pela palpação da parede abdominal no ponto de McBurney (dois terços da distância do umbigo à espinha ilíaca anterossuperior direita) quando ocorre dor. Infelizmente, esses sinais e sintomas nem sempre estão presentes, dificultando o diagnóstico clínico. O quadro clínico frequentemente inclui náuseas, vômitos, febre baixa e contagem de glóbulos brancos ligeiramente elevada.
Epidemiologia
A dor abdominal aguda é responsável por 7 a 10% de todas as visitas ao pronto-socorro. [ 10 ] A apendicite aguda é uma das causas mais comuns de dor abdominal inferior pela qual os pacientes se apresentam no pronto-socorro e é o diagnóstico mais comum dado a pacientes jovens internados no hospital com abdome agudo.
A incidência de apendicite aguda tem diminuído constantemente desde o final da década de 1940. Nos países desenvolvidos, a apendicite aguda ocorre a uma taxa de 5,7–50 pacientes por 100.000 habitantes por ano, com um pico entre as idades de 10 e 30 anos.[ 11 ],[ 12 ]
Diferenças geográficas foram relatadas, com o risco ao longo da vida de desenvolver apendicite aguda sendo de 9% nos Estados Unidos, 8% na Europa e 2% na África. [ 13 ] Além disso, existem grandes diferenças na apresentação, gravidade da doença, exame radiológico e tratamento cirúrgico de pacientes com apendicite aguda, o que está relacionado à renda do país. [ 14 ]
A incidência de perfurações varia de 16% a 40%, com incidências mais elevadas ocorrendo em faixas etárias mais jovens (40–57%) e em pacientes com mais de 50 anos (55–70%).[ 15 ]
Alguns autores relatam uma predisposição de gênero em todas as idades, ligeiramente maior entre os homens, com uma incidência ao longo da vida de 8,6% para homens e 6,7% para mulheres.[ 16 ] No entanto, as mulheres tendem a ter uma taxa maior de apendicectomia devido a várias doenças ginecológicas que imitam apendicite.[ 17 ]
De acordo com estatísticas étnicas baseadas na população, a apendicite é mais comum em grupos brancos, não hispânicos e hispânicos e menos comum em negros e outros grupos raciais-étnicos.[ 18 ] No entanto, os dados mostram que os grupos minoritários apresentam maior risco de perfuração e complicações.[ 19 ],[ 20 ]
Causas apendicite
Acredita-se que a apendicite se desenvolva devido à obstrução do lúmen do apêndice, geralmente como resultado de hiperplasia do tecido linfoide, mas às vezes por cálculos fecais, corpos estranhos ou até mesmo helmintos. A obstrução leva à expansão do apêndice, ao rápido desenvolvimento de infecção, isquemia e inflamação.
Se não for tratada, podem ocorrer necrose, gangrena e perfuração. Se a perfuração for coberta pelo omento, forma-se um abscesso apendicular.
Nos Estados Unidos, a apendicite aguda é a causa mais comum de dor abdominal aguda que requer tratamento cirúrgico.
Tumores do apêndice, como tumores carcinoides, adenocarcinoma apendicular, parasitas intestinais e tecido linfático hipertrófico, são causas conhecidas de obstrução apendicular e apendicite. O apêndice também pode ser afetado pela doença de Crohn ou colite ulcerativa com pancolite.
Um dos equívocos mais populares é a história da morte de Harry Houdini. Após um golpe inesperado no abdômen, há rumores de que seu apêndice se rompeu, levando à sepse e morte imediatas. Os fatos são que Houdini morreu de sepse e peritonite devido a um apêndice rompido, mas não teve nada a ver com o golpe no abdômen. Teve mais a ver com peritonite generalizada e a disponibilidade limitada de antibióticos eficazes. [ 21 ], [ 22 ] O apêndice contém bactérias aeróbicas e anaeróbicas, incluindo Escherichia coli e Bacteroides spp. No entanto, estudos recentes usando sequenciamento de última geração identificaram significativamente mais tipos de bactérias em pacientes com apendicite perfurada complicada.
Outras causas incluem pedras, sementes, parasitas como Enterobius vermcularis (oxiúros) e alguns tumores raros, tanto benignos (tumores mucinosos) quanto malignos (adenocarcinoma, tumores neuroendócrinos).[ 23 ]
Fatores de risco
A pesquisa sobre os fatores de risco associados à apendicite aguda é limitada. No entanto, alguns fatores que podem potencialmente influenciar a probabilidade de desenvolver esta doença incluem fatores demográficos, como idade, sexo, histórico familiar e fatores ambientais e dietéticos. A pesquisa sugere que a apendicite aguda pode afetar pessoas de todas as idades, embora pareça ser mais comum entre adolescentes e adultos jovens, com maior incidência observada em homens. [ 24 ], [ 25 ] Como em muitas outras doenças, o histórico familiar desempenha um papel significativo na apendicite aguda; as evidências sugerem que pessoas com histórico familiar positivo de apendicite aguda apresentam maior risco de desenvolver a doença. [ 26 ] Vários fatores de risco dietéticos foram associados à apendicite, como uma dieta pobre em fibras, aumento da ingestão de açúcar e diminuição da ingestão de água. [ 27 ] Os fatores ambientais envolvidos no desenvolvimento da apendicite incluem exposição à poluição do ar, alérgenos, fumaça de cigarro e infecções gastrointestinais. [ 28 ], [ 29 ], [ 30 ]
Novas evidências sugerem uma correlação potencial entre temperatura elevada e apendicite aguda, sugerindo que altas temperaturas podem aumentar a probabilidade de desenvolver a condição devido à desidratação.[ 31 ]
Estudos também demonstraram que pacientes com transtornos mentais aos quais são prescritas altas doses de medicamentos antipsicóticos diariamente apresentam maior risco de desenvolver apendicite complicada.[ 32 ]
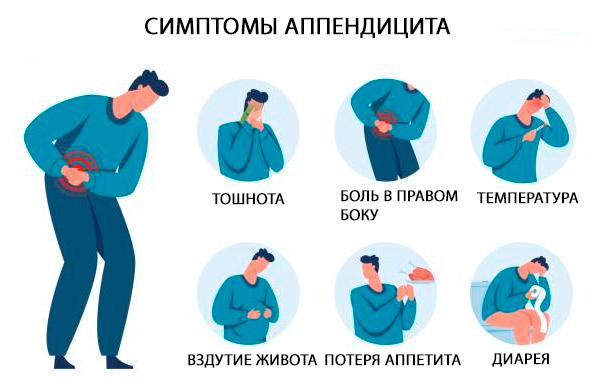
Sintomas apendicite
Os sintomas clássicos da apendicite aguda são dor na região epigástrica ou periumbilical, acompanhada de náuseas, vômitos e anorexia de curta duração; após algumas horas, a dor desloca-se para o quadrante inferior direito do abdome. A dor é agravada pela tosse e pelo movimento. [ 33 ]
Os sinais clássicos de apendicite estão localizados diretamente no quadrante inferior direito do abdômen e no ponto de McBurney (um ponto localizado para fora em 1/3 da linha que conecta o umbigo e a espinha ilíaca anterossuperior), onde a dor é detectada com uma diminuição repentina da pressão durante a palpação (por exemplo, sintoma de Shchetkin-Blumberg). [ 34 ]
Sinais adicionais incluem dor que ocorre no quadrante inferior direito à palpação do quadrante inferior esquerdo (sinal de Rovsing), aumento da dor com a flexão passiva da articulação do quadril direito, que contrai o músculo iliopsoas (sinal do psoas), ou dor que ocorre com a rotação interna passiva do quadril flexionado (sinal do obturador). Febre baixa é comum [temperatura retal de 37,7 a 38,3°C (100 a 101°F)]. [ 35 ]
Infelizmente, esses sinais clássicos são observados em pouco mais de 50% dos pacientes. Existem diferentes variações de sintomas e sinais.
A dor da apendicite pode não ser localizada, especialmente em bebês e crianças. A sensibilidade pode ser difusa ou, raramente, ausente. As fezes geralmente são infrequentes ou ausentes; se houver diarreia, deve-se suspeitar de localização retrocecal do apêndice. Hemácias ou leucócitos podem estar presentes na urina. Sintomas atípicos são comuns em pacientes idosos e gestantes; em particular, a dor e a sensibilidade local podem ser leves. [ 36 ]
Aspectos anatômicos da manifestação da apendicite aguda
O apêndice é uma estrutura tubular que se fixa à base do ceco, no ponto de entrada das tênias do colo. Em adultos, mede aproximadamente 8 a 10 cm de comprimento e representa a extremidade distal subdesenvolvida do grande ceco, observado em outros animais. Em humanos, é considerado um órgão vestigial, e a inflamação aguda dessa estrutura é chamada de apendicite aguda.
Retrocecal/retrocólico (75%) - frequentemente se apresenta com dor lombar direita e sensibilidade ao exame. Rigidez muscular e sensibilidade à palpação profunda frequentemente estão ausentes devido à proteção do ceco sobrejacente. Nessa posição, o músculo psoas pode ficar irritado, causando flexão do quadril e aumento da dor na extensão do quadril (sinal de distensão do psoas).
Subceco e região pélvica (20%) - dor suprapúbica e frequência urinária podem predominar. Diarreia pode resultar de irritação retal. Dor abdominal pode estar ausente, mas dor retal ou vaginal pode estar presente no lado direito. Hematúria microscópica e leucócitos podem estar presentes no exame de urina.
Pré e pós-ileal (5%) - sinais e sintomas podem estar ausentes. Vômitos podem ser mais intensos e diarreia pode resultar da irritação do íleo distal.
Sintomas de apendicite em crianças
Em crianças, a apendicite tem uma variabilidade na apresentação dependendo das faixas etárias. [ 37 ] É rara e difícil de diagnosticar em neonatos e bebês. [ 38 ] Eles geralmente apresentam distensão abdominal, vômito, diarreia, massa abdominal palpável e irritabilidade. [ 39 ] No exame físico, eles frequentemente revelam desidratação, hipotermia e dificuldade respiratória, tornando o diagnóstico de apendicite improvável para o médico. Crianças em idade pré-escolar até 3 anos de idade geralmente apresentam vômito, dor abdominal, febre predominantemente difusa, diarreia, dificuldade para caminhar e rigidez na virilha direita. [ 40 ] A avaliação pode revelar distensão abdominal, rigidez ou uma massa no exame retal. [ 41 ] Crianças com 5 anos ou mais têm maior probabilidade de apresentar sintomas clássicos, incluindo dor abdominal migratória, anorexia, náusea e vômito. A avaliação clínica revela febre e taquicardia, diminuição dos ruídos intestinais e sensibilidade no quadrante inferior direito, o que aumenta a probabilidade de diagnóstico nessa faixa etária.[ 42 ] A apresentação da apendicite aguda em crianças pequenas é geralmente atípica, com sintomas sobrepostos que mimetizam outras doenças sistêmicas, frequentemente levando a diagnósticos incorretos e complicações que levam à morbidade. Além disso, a idade mais jovem é um fator de risco bem conhecido para desfechos adversos devido à apendicite complicada.[ 43 ]
A apresentação típica da apendicite em adultos inclui dor migratória na fossa ilíaca direita, anorexia, náusea com ou sem vômito, febre e rigidez localizada/rigidez generalizada.[ 44 ],[ 45 ] A sequência clássica de sintomas inclui dor umbilical vaga, anorexia/náusea/vômito transitório, dor migratória no quadrante inferior direito e febre baixa.
Sinais e sintomas atípicos de apendicite
Além da apresentação típica da apendicite, sinais e sintomas atípicos também podem ser observados. Estes podem incluir dor abdominal do lado esquerdo localizada no quadrante superior esquerdo. Embora a apendicite do lado esquerdo seja relativamente rara, ocorrendo em aproximadamente 0,02% da população adulta, é mais comum em pessoas com má rotação intestinal ou intestino invertido.[ 46 ] A apendicite também está associada à diarreia como um sintoma atípico na apendicite disseminada, especialmente em pacientes com abscessos interintestinais.[ 47 ]
Em crianças, os sintomas são geralmente vagos, dificultando o diagnóstico com base na história e no exame. A apresentação atípica de apendicite em crianças pode incluir dor e sensibilidade em todo o flanco direito, estendendo-se do quadrante superior direito até a fossa ilíaca direita. Isso pode resultar da parada da descida cecal do apêndice, com o ceco em uma posição sub-hepática. [ 48 ] Homens adultos podem apresentar sintomas atípicos de apendicite, como dor hemiplégica direita intensa, que posteriormente se torna dor abdominal difusa leve. Em contraste, as mulheres podem apresentar queixas geniturinárias, como sensibilidade na coxa com massa e diarreia. [ 49 ], [ 50 ] Em idosos, a apendicite pode se apresentar atipicamente como uma hérnia inguinal encarcerada com sintomas inespecíficos. [ 51 ]
Pacientes grávidas são mais propensas a apresentar queixas atípicas, como refluxo gastroesofágico, mal-estar, dor pélvica, desconforto epigástrico, indigestão, flatulência, disúria e alteração dos hábitos intestinais. [ 52 ] Além disso, os achados do exame físico são desafiadores e anormais porque o abdômen está distendido, aumentando a distância entre o apêndice inflamado e o peritônio, resultando no mascaramento da rigidez e diminuição da sensibilidade. No final da gravidez, o apêndice pode deslocar-se cranialmente para o abdômen superior devido ao aumento do útero, resultando em dor no quadrante superior direito. [ 53 ] No entanto, independentemente da idade gestacional, a dor no quadrante inferior direito continua sendo a manifestação clínica mais comum de apendicite aguda durante a gravidez. [ 54 ] A leucocitose pode não ser um indicador confiável de apendicite aguda em mulheres grávidas devido à leucocitose fisiológica durante a gravidez. Estudos mostraram que mulheres grávidas têm menor incidência de apendicite do que mulheres não grávidas. No entanto, há um risco maior de desenvolver apendicite aguda no segundo trimestre. [ 55 ]
Complicações e consequências
A flora microbiana predominante associada à apendicite aguda é E. Coli, Kleibciella, Proteus e Bacteroides (Altemeier 1938 [ 56 ]; Leigh 1974 [ 57 ]; Bennion 1990 [ 58 ]; Blewett 1995 [ 59 ]). Esses micróbios podem causar infecção pós-operatória dependendo do grau de inflamação do apêndice, da técnica cirúrgica e da duração da cirurgia. [ 60 ]
Perfuração do apêndice
A perfuração do apêndice está associada a um aumento da morbidade e mortalidade em comparação com a apendicite aguda não perfurante. O risco de mortalidade na apendicite aguda, mas não gangrenosa, é inferior a 0,1%, mas na apendicite aguda gangrenosa o risco aumenta para 0,6%. Por outro lado, a apendicite aguda perfurada tem uma taxa de mortalidade mais elevada, de cerca de 5%. Há agora evidências crescentes que sugerem que a perfuração não é necessariamente um resultado inevitável da obstrução apendicular, e um crescente corpo de evidências sugere agora não só que nem todos os pacientes com AA irão progredir para perfuração, mas que a resolução pode até ser comum.[ 61 ]
Infecção de ferida pós-operatória
A incidência de infecção de ferida pós-operatória é determinada pela contaminação intraoperatória da ferida. A incidência de infecção varia de < 5% na apendicite simples a 20% na perfuração e gangrena. O uso de antibióticos perioperatórios demonstrou reduzir a incidência de infecções de ferida pós-operatória.
Abscessos intra-abdominais ou pélvicos
Abscessos intra-abdominais ou pélvicos podem se formar no período pós-operatório quando a cavidade peritoneal está gravemente contaminada. O paciente está febril e o diagnóstico pode ser confirmado por ultrassonografia ou tomografia computadorizada. Os abscessos podem ser tratados radiograficamente com drenagem pigtail, embora abscessos pélvicos possam exigir drenagem aberta ou retal. O uso de antibióticos no perioperatório demonstrou reduzir a incidência de abscessos.
Peritonite
Se o apêndice se romper, o revestimento do abdômen (peritônio) fica infectado por bactérias. Essa condição é chamada de peritonite.
Os sintomas da peritonite podem incluir:
- dor abdominal intensa e constante;
- sentir-se doente ou estar doente;
- alta temperatura;
- aumento da frequência cardíaca;
- falta de ar com respiração rápida;
- inchaço.
Se a peritonite não for tratada imediatamente, pode causar problemas a longo prazo e até ser fatal.
Diagnósticos apendicite
O escore de Alvarado pode ser usado para estratificar pacientes com sintomas sugestivos de apendicite; a confiabilidade do escore em grupos específicos de pacientes e em diferentes momentos ainda não está clara. O escore de Alvarado é um escore diagnóstico útil de "descarte", com um ponto de corte de 5 para todos os grupos de pacientes. É bem calibrado em homens, inconsistente em crianças e superestima a probabilidade de apendicite em mulheres em todos os estratos de risco.[ 62 ]
O escore de Alvarado permite a estratificação de risco em pacientes com dor abdominal, relacionando a probabilidade de apendicite às recomendações de alta, observação ou cirurgia. [ 63 ] Investigações adicionais, como ultrassom e tomografia computadorizada (TC), são recomendadas quando a probabilidade de apendicite está na faixa intermediária. [ 64 ] No entanto, o lapso de tempo, o alto custo e a disponibilidade variável de procedimentos de imagem significam que o escore de Alvarado pode ser um valioso auxílio diagnóstico quando se suspeita que a apendicite seja a causa subjacente do abdome agudo, particularmente em ambientes de poucos recursos onde a imagem não está disponível.
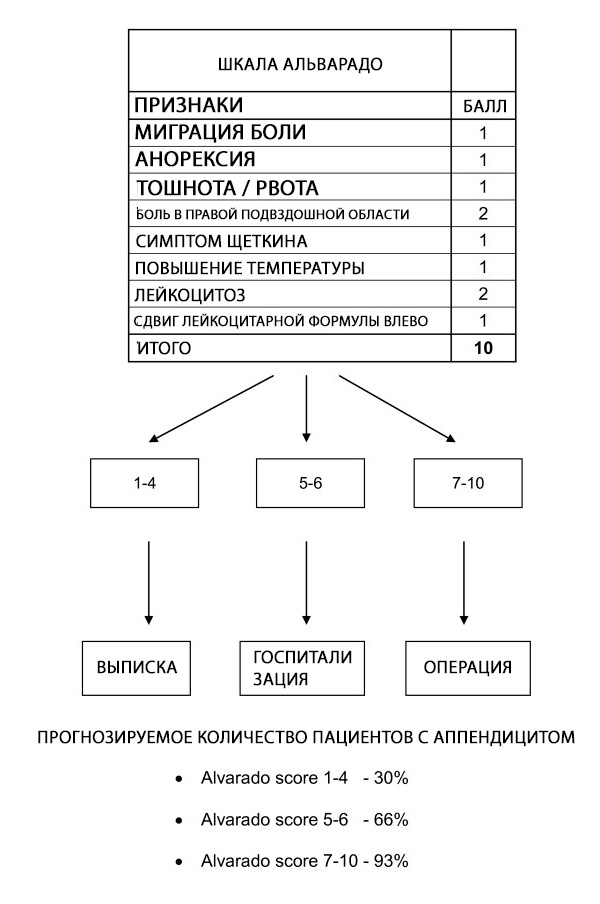
Embora o escore de Alvarado não tenha especificidade para o diagnóstico de AA, um escore de corte < 5 é sensível o suficiente para excluir apendicite aguda (sensibilidade de 99%). Assim, o escore de Alvarado pode ser usado para reduzir o tempo de internação no pronto-socorro e a exposição à radiação em pacientes com suspeita de apendicite aguda. Isso é apoiado por um grande estudo de coorte retrospectivo que descobriu que 100% dos homens com um escore de Alvarado de 9 ou mais e 100% das mulheres com um escore de Alvarado de 10 tiveram apendicite aguda confirmada por patologia cirúrgica. Por outro lado, 5% ou menos das pacientes do sexo feminino com um escore de Alvarado de 2 ou menos e 0% dos pacientes do sexo masculino com um escore de Alvarado de 1 ou menos foram diagnosticados com apendicite aguda no momento da cirurgia. [ 65 ]
Entretanto, a escala de Alvarado não diferencia apendicite aguda complicada de não complicada em pacientes idosos e parece ser menos sensível em pacientes HIV-positivos.[ 66 ],[ 67 ]
O escore RIPASA (Raja Isteri Pengiran Anak Saleh appendicitis) mostrou melhor sensibilidade e especificidade do que o escore Alvarado em populações asiáticas e do Oriente Médio. Malik et al. publicaram recentemente o primeiro estudo avaliando a utilidade do escore RIPASA na predição de apendicite aguda em uma população ocidental. Com um valor de 7,5 (um escore indicativo de apendicite aguda em uma população oriental), o RIPASA demonstrou sensibilidade razoável (85,39%), especificidade (69,86%), valor preditivo positivo (84,06%), valor preditivo negativo (72,86%) e precisão diagnóstica (80%) em pacientes irlandeses com suspeita de AA e foi mais preciso do que o escore Alvarado.[ 68 ]
O Adult Appendicitis Score (AAS) estratifica os pacientes em três grupos: alto, intermediário e baixo risco de desenvolver apendicite aguda. Este escore demonstrou ser uma ferramenta confiável para estratificar pacientes para exames de imagem seletivos, resultando em uma baixa taxa de apendicectomias negativas. Em um estudo prospectivo de 829 adultos com suspeita clínica de apendicite aguda, 58% dos pacientes com apendicite aguda confirmada histologicamente tinham um escore de pelo menos 16 e foram classificados como um grupo de alta probabilidade com uma especificidade de 93%. Pacientes com escore abaixo de 11 foram classificados como tendo baixa probabilidade de apendicite aguda. Apenas 4% dos pacientes com apendicite aguda tinham um escore abaixo de 11, e nenhum deles teve complicações de apendicite aguda. Em contraste, 54% dos pacientes não-AA tiveram uma pontuação abaixo de 11. A área sob a curva ROC foi significativamente maior com a nova pontuação de 0,882 em comparação com a AUC da pontuação Alvarado de 0,790 e AIR de 0,810.[ 69 ]
O escore de Alvarado pode ser maior em gestantes devido aos valores mais altos de leucócitos e à incidência de náuseas e vômitos, especialmente no primeiro trimestre, resultando em menor precisão em comparação à população não gestante. Estudos mostram que a sensibilidade do escore de Alvarado (ponto de corte de 7 pontos) é de 78,9% e a especificidade de 80,0% em gestantes.[ 70 ],[ 71 ] A especificidade do escore RIPASA (ponto de corte de 7,5 pontos) é de 96%, mas precisa ser verificada em estudos maiores. Não há estudos sobre o escore de Alvarado que possam diferenciar entre AA não complicada e complicada durante a gravidez.
Na presença de sinais e sintomas clássicos, o diagnóstico é clínico. Nesses pacientes, adiar a laparotomia devido a exames instrumentais adicionais apenas aumenta a probabilidade de perfuração e complicações subsequentes. Em pacientes com dados atípicos ou questionáveis, os exames instrumentais devem ser realizados sem demora.
A TC com contraste apresenta precisão razoável no diagnóstico de apendicite e também pode verificar outras causas de abdome agudo. A ultrassonografia com compressão graduada geralmente pode ser realizada mais rapidamente do que a TC, mas o estudo às vezes é limitado pela presença de gás no intestino e é menos informativo no diagnóstico diferencial de causas de dor não apendicular. O uso desses exames reduziu a porcentagem de laparotomias negativas.
A laparoscopia pode ser utilizada para o diagnóstico; o exame é particularmente útil em mulheres com dor abdominal inferior inexplicável. Os exames laboratoriais geralmente mostram leucocitose (12.000-15.000/μl), mas esses achados são altamente variáveis; a contagem de leucócitos não deve ser usada como critério para excluir apendicite.
O médico do pronto-socorro deve abster-se de prescrever qualquer medicamento para dor ao paciente até que ele seja examinado por um cirurgião. Analgésicos podem mascarar sinais peritoneais e levar a um atraso no diagnóstico ou até mesmo à ruptura do apêndice.
Testes de laboratório
Medições laboratoriais, incluindo contagem total de leucócitos (leucócitos), porcentagem de neutrófilos e concentração de proteína C-reativa (PCR), são essenciais para continuar o diagnóstico em pacientes com suspeita de apendicite aguda. [ 72 ] Classicamente, uma contagem elevada de leucócitos (leucócitos) com ou sem desvio à esquerda ou bandemia está presente, mas até um terço dos pacientes com apendicite aguda têm contagens normais de leucócitos. Cetonas são comumente detectadas na urina, e os níveis de proteína C-reativa podem estar elevados. A combinação de resultados normais de leucócitos e PCR tem uma especificidade de 98% para excluir apendicite aguda. Além disso, os resultados de leucócitos e PCR têm um valor preditivo positivo para diferenciar entre apendicite não inflamada, não complicada e complicada. Ambas as elevações nos níveis de PCR e leucócitos se correlacionam com uma probabilidade significativamente maior de apendicite complicada. A probabilidade de desenvolver apendicite em um paciente com valores normais de leucócitos e PCR é extremamente baixa. [ 73 ] Uma contagem de leucócitos de 10.000 células/mm³ é bastante previsível em pacientes com apendicite aguda; no entanto, o nível será aumentado em pacientes com apendicite complicada. Consequentemente, uma contagem de leucócitos igual ou superior a 17.000 células/mm³ está associada a complicações de apendicite aguda, incluindo apendicite perfurada e gangrenosa.
Visualização
Apendicite é tradicionalmente um diagnóstico clínico. No entanto, diversas técnicas de imagem são utilizadas para orientar as etapas diagnósticas, incluindo tomografia computadorizada abdominal, ultrassonografia e ressonância magnética.
Tomografia computadorizada
A TC abdominal tem uma precisão de >95% para o diagnóstico de apendicite e é cada vez mais utilizada. Os critérios de TC para apendicite incluem apêndice aumentado (>6 mm de diâmetro), parede apendicular espessada (>2 mm), acúmulo de gordura periapendicular, realce da parede apendicular e a presença de um apendicólito (em cerca de 25% dos pacientes). É incomum ver ar ou contraste no lúmen na apendicite devido à dilatação do lúmen e possível obstrução na maioria dos casos de apendicite. A falha em visualizar o apêndice não exclui apendicite. A ultrassonografia é menos sensível e específica que a TC, mas pode ser útil para evitar radiação ionizante em crianças e gestantes. A ressonância magnética também pode ser útil em gestantes com suspeita de apendicite e um resultado de ultrassonografia indeterminado. Classicamente, a melhor maneira de diagnosticar apendicite aguda é com uma boa história e um exame físico completo por um cirurgião experiente; no entanto, é muito fácil obter uma TC no departamento de emergência. Tornou-se prática comum confiar principalmente em tomografias computadorizadas para o diagnóstico de apendicite aguda. Ocasionalmente, apendicólitos são descobertos incidentalmente em radiografias ou tomografias computadorizadas de rotina.
A tomografia computadorizada mostra uma massa inflamatória na fossa ilíaca direita causada por apendicite aguda.
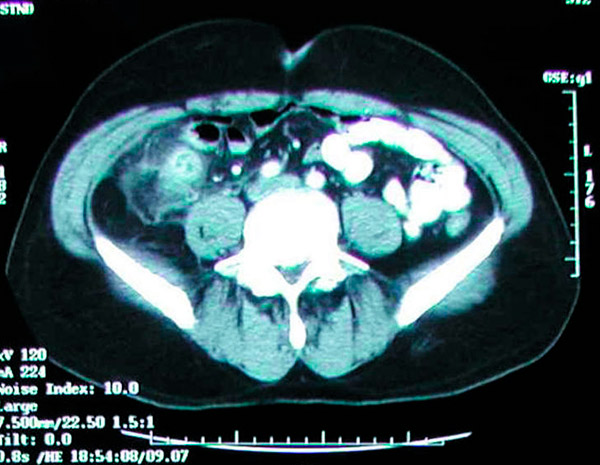
A principal preocupação com a TC abdominal e pélvica é a exposição à radiação; no entanto, a exposição média à radiação de uma tomografia computadorizada típica não excederá 4 mSv, o que é ligeiramente superior à radiação de fundo de quase 3 mSv. Apesar da maior resolução das imagens de TC obtidas com uma dose máxima de radiação de 4 mSv, doses mais baixas não afetarão os resultados clínicos. Além disso, a TC abdominal e pélvica com contraste intravenoso em pacientes com suspeita de apendicite aguda deve ser limitada a uma taxa de filtração glomerular (TFG) aceitável de 30 mL/min ou superior. Esses pacientes apresentam maior risco de desenvolver apendicite do que a população em geral. A apendicectomia profilática deve ser considerada nesses pacientes. Estudos também mostraram que a incidência de apendicólitos em espécimes de apendicectomia realizados para apendicite aguda varia de 10% a 30%. [ 74 ], [ 75 ], [ 76 ]
Ecografia ultrassonográfica
A ultrassonografia abdominal é uma avaliação inicial amplamente utilizada e acessível para pacientes com dor abdominal aguda. Um índice de compressibilidade específico de menos de 5 mm de diâmetro é usado para excluir apendicite. Em contraste, certos achados, incluindo um diâmetro anteroposterior maior que 6 mm, apendicólitos e ecogenicidade anormalmente aumentada do tecido periapendicular, sugerem apendicite aguda. As principais preocupações com o uso da ultrassonografia abdominal para avaliar um diagnóstico potencial de apendicite aguda incluem as limitações inerentes da ultrassonografia em pacientes obesos e a dependência do operador na detecção de características sugestivas. Além disso, a compressão graduada é difícil de tolerar em pacientes complicados por peritonite. [ 77 ]
Ressonância magnética
Apesar da alta sensibilidade e especificidade da RM no contexto da detecção de apendicite aguda, existem problemas significativos com a realização de RM abdominal. A realização de RM abdominal não só é cara, como também requer um alto nível de especialização para interpretar os resultados. Portanto, suas indicações são amplamente limitadas a grupos especiais de pacientes, incluindo gestantes, que apresentam um risco inaceitável de exposição à radiação. [ 78 ]
O que precisa examinar?
Diagnóstico diferencial
O diagnóstico diferencial inclui ileíte de Crohn, adenite mesentérica, inflamação do divertículo cecal, Mittelschmerz, salpingite, ruptura de cisto ovariano, gravidez ectópica, abscesso tubo-ovariano, distúrbios musculoesqueléticos, endometriose, doença inflamatória pélvica, gastroenterite, colite do lado direito, cólica renal, cálculos renais, doença do intestino irritável, torção testicular, torção ovariana, síndrome do ligamento redondo, epididimite e outros problemas gastrointestinais indefinidos. Uma história médica detalhada e um exame físico orientado para o problema são necessários para excluir diagnósticos diferenciais. Consequentemente, a infecção viral recente geralmente sugere adenite mesentérica aguda e piora da sensibilidade grave com o movimento cervical durante o exame transvaginal, o que é comumente visto na doença inflamatória pélvica. Um dos diagnósticos diferenciais difíceis é a doença de Crohn aguda. Embora uma história positiva de doença de Crohn no passado possa evitar procedimentos cirúrgicos desnecessários, a doença de Crohn pode se apresentar agudamente pela primeira vez, mimetizando apendicite aguda. A presença de íleo inflamado no momento da cirurgia deve levantar a suspeita de doença de Crohn, juntamente com outras causas bacterianas de ileíte aguda, incluindo ileíte por Yersinia ou Campylobacter. A abordagem preferencial é a apendicectomia, mesmo na ausência de sinais de apendicite aguda. No entanto, em pacientes com sinais de ileíte e inflamação cecal, a apendicectomia é contraindicada, pois complicará ainda mais o procedimento. [ 79 ]
Quem contactar?
Tratamento apendicite
O objetivo do tratamento não operatório (NOM) é permitir que os pacientes evitem a cirurgia usando antibióticos. [ 80 ] Os primeiros estudos na década de 1950 relataram o tratamento bem-sucedido da apendicite aguda apenas com antibióticos e recomendaram o tratamento para apendicite com sintomas que duram menos de 24 horas. [ 81 ], [ 82 ] Nos últimos anos, houve um interesse renovado no NOM da apendicite aguda não complicada, com vários estudos relatando o tratamento bem-sucedido de aproximadamente 65% dos casos usando apenas antibióticos. No entanto, estudos como APPAC, ACTUAA e meta-análises mostraram resultados mistos, com taxas de falha do NOM de curto e longo prazo variando de 11,9% a 39,1%. [ 83 ] Além disso, os estudos sobre o uso do NOM na apendicite complicada são limitados, mas mostraram que, embora possa ser bem-sucedido, está associado ao aumento das taxas de readmissão e internações hospitalares mais longas. [ 84 ], [ 85 ]
O tratamento da apendicite aguda consiste na remoção do apêndice inflamado; como a mortalidade aumenta com o atraso no tratamento, uma taxa de apendicectomia negativa de 10% é considerada aceitável. O cirurgião geralmente remove o apêndice mesmo se estiver perfurado. Às vezes, é difícil determinar a localização do apêndice: nesses casos, o apêndice geralmente está localizado atrás do ceco ou íleo, ou no mesentério do flanco direito do cólon.
As contraindicações à apendicectomia incluem doença inflamatória intestinal envolvendo o ceco. No entanto, em casos de ileíte terminal com ceco intacto, o apêndice deve ser removido.
A remoção do apêndice deve ser precedida por antibióticos intravenosos. Cefalosporinas de terceira geração são preferíveis. Na apendicite sem complicações, não são necessários antibióticos adicionais. Se ocorrer perfuração, a antibioticoterapia deve ser mantida até que a temperatura e a contagem de leucócitos do paciente retornem ao normal (aproximadamente 5 dias). Se a cirurgia não for possível, os antibióticos, embora não sejam um tratamento, melhoram significativamente a sobrevida. Sem cirurgia ou antibioticoterapia, a mortalidade chega a mais de 50%.
No departamento de emergência, o paciente deve ser mantido sem fluidos orais (NPO) e hidratado intravenosamente com cristaloides, e antibióticos devem ser administrados intravenosamente conforme as instruções do cirurgião. O consentimento é de responsabilidade do cirurgião. O tratamento padrão ouro para apendicite aguda é a apendicectomia. A apendicectomia laparoscópica é preferível à abordagem aberta. A maioria das apendicectomias não complicadas é realizada por laparoscopia. Vários estudos compararam os resultados de um grupo de apendicectomia laparoscópica com pacientes submetidos a apendicectomia aberta. Os resultados mostraram uma menor taxa de infecção da ferida, menor necessidade de analgésicos pós-operatórios e menor tempo de internação hospitalar pós-operatória no primeiro grupo. A principal desvantagem da apendicectomia laparoscópica é o maior tempo operatório.[ 86 ]
Tempo de operação
Um estudo retrospectivo recente não encontrou nenhuma diferença significativa nas complicações entre a apendicectomia precoce (<12 horas após a apresentação) e tardia (12–24 horas).[ 87 ] No entanto, isso não leva em consideração o tempo real do início dos sintomas até a apresentação, o que pode influenciar a taxa de perfuração.[ 88 ] Após as primeiras 36 horas do início dos sintomas, a taxa média de perfuração é de 16% a 36%, e o risco de perfuração é de 5% a cada 12 horas subsequentes.[ 89 ] Portanto, uma vez feito o diagnóstico, a apendicectomia deve ser realizada sem atrasos desnecessários.
Apendicectomia laparoscópica
Em casos de abscesso ou infecção avançada, uma abordagem aberta pode ser necessária. A abordagem laparoscópica oferece menos dor, uma recuperação mais rápida e a capacidade de explorar uma porção maior do abdômen por meio de pequenas incisões. Situações em que há um abscesso conhecido de um apêndice perfurado podem exigir um procedimento de drenagem percutânea, geralmente realizado por um radiologista intervencionista. Isso estabiliza o paciente e dá tempo para a inflamação diminuir, permitindo que uma apendicectomia laparoscópica menos complexa seja realizada posteriormente. Os médicos também prescrevem antibióticos de amplo espectro aos pacientes. Há alguma controvérsia em relação ao uso pré-operatório de antibióticos em apendicite não complicada. Alguns cirurgiões acreditam que o uso rotineiro de antibióticos é inadequado nesses casos, enquanto outros os prescrevem rotineiramente.
Em pacientes com abscesso apendicular, alguns cirurgiões continuam com antibióticos por várias semanas e então realizam uma apendicectomia eletiva. No caso de um apêndice rompido, o procedimento pode ser realizado por laparoscopia, mas é necessária uma irrigação extensa do abdômen e da pelve. Além disso, os locais dos trocartes podem ter que ser deixados abertos. Um número significativo de pacientes com suspeita de apendicite aguda pode ser tratado sem complicações usando a abordagem laparoscópica. No entanto, vários fatores predizem a demanda por conversão para uma abordagem aberta. O único fator independente pré-operatório que prediz a conversão para apendicectomia laparoscópica é a presença de comorbidades. Além disso, vários achados intraoperatórios, incluindo a presença de abscesso periapendicular e peritonite difusa, são preditores independentes não apenas de uma maior taxa de conversão, mas também de um aumento significativo nas complicações pós-operatórias. [ 90 ]
Apendicectomia aberta
Embora a apendicectomia laparoscópica seja amplamente utilizada como tratamento cirúrgico preferencial para apendicite aguda em muitos centros, a apendicectomia aberta ainda pode ser escolhida como uma opção prática, especialmente no tratamento de apendicite complicada com celulite e em pacientes que passaram por uma conversão cirúrgica da abordagem laparoscópica, principalmente devido a problemas potenciais associados à má visibilidade.
Abordagens cirúrgicas alternativas
Recentemente, várias outras abordagens cirúrgicas alternativas foram introduzidas, incluindo a cirurgia endoscópica transluminal por orifício natural (NOTES) e a cirurgia laparoscópica de incisão única (SILS). A ideia de usar um endoscópio flexível para entrar no trato gastrointestinal ou vaginal e então seccionar o referido órgão para entrar na cavidade abdominal é uma alternativa interessante para pacientes sensíveis aos aspectos estéticos dos procedimentos. Posteriormente, foi testada em uma apendicectomia transgástrica bem-sucedida em um grupo de dez pacientes indianos. As principais vantagens potenciais da apendicectomia por NOTES são a ausência de cicatrizes e a limitação da dor pós-operatória. Dado o número limitado de pacientes submetidos à apendicectomia por NOTES, uma comparação detalhada dos resultados pós-operatórios ainda não é possível. Portanto, a principal desvantagem do uso dessa técnica é a necessidade de combiná-la com uma abordagem laparoscópica para garantir a retração adequada durante o procedimento e confirmar o fechamento do local de entrada. [ 91 ], [ 92 ], [ 93 ] Como técnica cirúrgica, a SILS para apendicectomia é realizada por meio de uma incisão umbilical ou de uma cicatriz abdominal preexistente. Os benefícios potenciais da SILS incluem redução da dor pós-operatória, complicações pós-procedimento da ferida operatória e consequentes períodos mais curtos de licença médica. [ 94 ] No entanto, até 40% dos pacientes ainda recorrem à laparoscopia tradicional em algum momento do procedimento. A principal desvantagem da SILS para apendicectomia é a maior complicação a longo prazo associada à hérnia incisional.
Em caso de detecção de uma grande lesão inflamatória ocupando espaço envolvendo o apêndice, íleo distal e ceco, a ressecção de toda a lesão e a ileostomia são preferíveis.
Em casos avançados, quando um abscesso pericólico já se formou, este é drenado com um tubo inserido percutaneamente sob controle ultrassonográfico ou por cirurgia aberta (com subsequente remoção tardia do apêndice). O divertículo de Meckel é removido paralelamente à remoção do apêndice, mas somente se a inflamação ao redor do apêndice não interferir nesse procedimento.
Mais informações sobre o tratamento
Previsão
Com intervenção cirúrgica oportuna, a taxa de mortalidade é inferior a 1% e a recuperação geralmente é rápida e completa. Em caso de complicações (perfuração e desenvolvimento de abscesso ou peritonite), o prognóstico é pior: cirurgias repetidas e recuperação prolongada são possíveis.

