Médico especialista do artigo
Novas publicações
Akinesia miocárdica
Última revisão: 23.04.2024

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
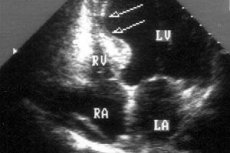
No diagnóstico de doenças cardíacas, a acinesia do miocárdio, ou seja, a imobilidade ou a incapacidade de contrair certas áreas do tecido muscular do coração, pode ser detectada.
Assim, a acinesia do miocárdio não é uma doença, mas uma condição patológica, uma desordem da função motora normal do músculo cardíaco, que é determinada pelo diagnóstico ultra-sonográfico do coração e é um dos sinais estruturais e funcionais de várias doenças do sistema cardiovascular.
Causas aquinésia do miocárdio
Por que o músculo cardíaco deixa de encolher, ou seja, quais são as causas da akinésia miocárdica?
Na prática cardiológica, a patogênese da perda da função contrátil normal do miocárdio (que, como é sabido, é realizada automaticamente por um coração saudável) é mais frequentemente associada ao infarto do miocárdio e à necrose de uma parte dos cardiomiócitos trabalhistas. O pós-infarto modificações reparadoras (remodelação) do miocárdio leva a um aumento na zona de infarto e, em seguida, o ventrículo forma distorção e sua expansão com a transformação da zona de necrose de cardiomiócitos em cicatriz com formação de uma acinesia miocárdica. Mudanças fibrosas também podem afetar o septo ventricular e, em seguida, um exame de ultra-som mostra uma acinesia na área do septo interventricular.
O infarto do miocárdio é uma condição aguda de isquemia cardíaca ou doença cardíaca isquêmica (CHD) que se desenvolve quando a circulação sanguínea no sistema da artéria coronária é interrompida, o que leva à hipoxia miocárdica e à morte de suas células.
Com o desbaste pós-infarto do coração muscular e seu aneurisma abaulamento - a cardiografia ultra-sonográfica revela a acinesia do ventrículo esquerdo. Quase dois terços dos pacientes têm formação de aneurisma no ventrículo esquerdo - em sua parede anterior ou no ápice, e aqui é notada a acinesia do ápice do coração.
Além disso, não é um resultado de correlação ecocardiográfica visualizando enfarte acinesia, síndrome pós-infarto do miocárdio - focal ou difusa cardiosclerosis pós-infarto com substituição típica de cardiomiócitos danificadas de tecido fibroso, mas também para danificar o sistema de condução cardíaco (violação de células de nódulo sino-auricular ou atrioventricular pulso bioeltrica).
Em casos de degeneração ou distrofia do miocárdio, que tem um padrão histomorfológico semelhante à cardiosclerose, uma alteração na estrutura do tecido do músculo cardíaco também demonstra a acinesia focal do miocardio.
Muitas vezes marcada danos sinoatrial células de nódulos com redução de amplitude de movimento da parede muscular e a ausência da sua redução, isto é, uma combinação de hipocinesia e acinesia em pacientes com infecciosa miocardite. A doença pode ser acompanhada pela formação de infiltrado inflamatório no interstício e localizada miotsitolizisom devido à inflamação, que é causada por vírus (adeno e enterovírus, Picornaviridae, vírus Soxsackie, parvovírus B, vírus da rubéola, HSV- 6), bactérias (Corynebacterium diphtheriae, Haemophilus influenzae, Borrelia burgdorferi, Mycoplasma pneumoniae), e protozoários (por Trypanosoma cruzi, Toxoplasma gondii), fungos (Aspergillus) ou parasitas (Ascaris, Echinococcus granulosus, Paragonimus westermani et al.). Conforme demonstrado pelas estatísticas clínicas, a maioria dos casos de miocardite infecciosa é causada por difteria, influenza, enterovírus e toxoplasma.
E, se a etiologia da miocardite auto-imune (associadas com o lúpus eritematoso sistémico, esclerodermia, artrite reumatóide, doença de Whipple, etc.) podem ocorrer disfunção ventricular esquerda acinesia e cheio com arritmias que ameaçam a vida.
Separadamente, os cardiologistas distinguem estresse-cardiomiopatia (cardiomiopatia de Takotsubo), que os especialistas domésticos chamam de síndrome de coração quebrado. Esta repentina disfunção sistólica transitória dos segmentos mediana-apical do ventrículo esquerdo freqüentemente ocorre em situações estressantes em mulheres idosas que não possuem doença cardíaca isquêmica. Em particular, na base do ventrículo esquerdo, a zona de hipercinesia é revelada e acima dela - aquinésia do ápice do coração. Também no ultra-som do coração, os diagnósticos podem detectar uma falta de movimento na área do septo interventricular.
Fatores de risco
Os principais fatores de risco para distúrbios da função motora normal das regiões do músculo cardíaco na forma de acinesia miocárdica são o desenvolvimento de doença cardíaca coronária. E, por sua vez, os fatores de risco de seu desenvolvimento são:
- idade acima de 45 anos em homens e mais de 55 anos em mulheres;
- história familiar de doença cardíaca precoce;
- um nível mais baixo de colesterol HDL (lipoproteínas de alta densidade) no sangue e um nível elevado de lipoproteína de baixa densidade (LDL), contribuindo para a deposição de colesterol nas paredes dos vasos - aterosclerose;
- alto nível de triglicerídeos no sangue (associado à natureza da nutrição);
- hipertensão arterial;
- distúrbios metabólicos (síndrome metabólica), promoção da pressão arterial e deposição de colesterol nos vasos coronários;
- Fumar (incluindo passivo), obesidade, falta de atividade física, estresse psicológico e depressão.
Infecções virais e bacterianas infectantes do miocárdio, bem como patologias auto-imunes, desencadeiam esse fator de risco para a isquemia miocárdica como um aumento no nível de proteína C-reativa (PCR) no sangue. E o estado normal dos vasos do coração é perturbado pelo desequilíbrio de ativadores de plasminogênio tecidual (TPA) e seus inibidores (PAI), que ameaçam a trombose das veias coronárias com sua oclusão completa.
Patogênese
Acredita-se que a patogénese da cardiomiopatia reside na resposta inadequada dos vasos sanguíneos do coração (artérias coronárias e / ou das arteríolas e vasos capilares) sobre a libertação no neyromediatov de catecolaminas no sangue, e que as anomalias de curta duração em contracção do miocárdio ocorrem devido a vasoespasmo provocou-los.
 [21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
[21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Sintomas aquinésia do miocárdio
Com a acinesia do miocárdio - uma indicação ecocardiográfica de doenças do sistema cardiovascular - o quadro clínico é determinado pelos sintomas dessas patologias. Estes incluem: falta de ar, dor de intensidade variável no coração, arritmia (ciliada ou ventricular), flutter ventricular, desmaie.
Assim, com a cardiomiopatia takotsubo, os pacientes geralmente se queixam da dor no ombro esquerdo atrás do esterno (natureza compressiva) e da sensação de falta de ar durante a inspiração.
E a dor na miocardite pode ser aguda e prolongada (sem efeito ao usar nitroglicerina) e abafada (espremendo). Além disso, os sintomas cardíacos nesta doença de origem infecciosa incluem falta de ar, febre, aumento da freqüência cardíaca, flutter do coração; um comprometimento do relâmpago da hemodinâmica (uma queda na velocidade do volume do fluxo sanguíneo), perda de consciência e morte cardíaca súbita são possíveis .
Complicações e consequências
Certamente, a acinesia do miocardio em comparação com a discinesia da cicatriz postinfarto apresenta um perigo mais grave para a vida de pacientes com infarto do miocárdio. Estudos têm mostrado que em cerca de 40% dos casos de infarto do miocárdio com restauração oportuna do fluxo sanguíneo no segmento isquêmico (reperfusão), a contratilidade miocárdica retomará dentro de duas a seis semanas após o infarto. No entanto, suas conseqüências e complicações são o tapumemento cardíaco repentino, a dissociação eletromecânica e a morte.
As conseqüências e complicações das alterações distróficas do miocárdio com a acinesia parcial levam à atrofia praticamente inevitável das fibras musculares, que pode se manifestar não só na arritmia e na diminuição da ejeção sistólica, mas também na expansão das câmaras do coração com insuficiência circulatória crônica.
Aquinesia ventricular esquerda com disfunção sistólica e insuficiência cardíaca estão entre os preditores mais fortes do risco de morte súbita cardíaca.
Diagnósticos aquinésia do miocárdio
Apenas o diagnóstico instrumental do miocárdio com a ajuda do ultra-som do coração - ecocardiografia - permite identificar as zonas da sua acinesia.
Rastrear e corrigir todos os movimentos da parede do coração permite uma técnica especial para análise segmentar automática de contrações cardíacas.
O que precisa examinar?
Diagnóstico diferencial
O diagnóstico diferencial de dor torácica - em pacientes com quadro clínico atípico ou resultado eletrocardiograma com diagnóstico diagnóstico - também envolve o uso de ecocardiografia.
Em pacientes sem perturbação do movimento do miocárdio, a ecocardiografia pode ser usada para identificar outras condições que ameaçam a vida com quadro clínico similar: embolia pulmonar maciça ou dissecção aórtica.
Além disso, o diagnóstico do miocardio, inclusive com violações de sua função contrátil, inclui exames de sangue para ESR, nível de proteína C-reativa, anticorpos (análise sérica do soro para o nível de IgM), nível de eletrólitos, marcadores de dano miocárdico (isoenzimas troponina I e T, creatina quinase).
Os pacientes são feitos eletrocardiograma (ECG), eles realizam angiografia coronária radiopaca, cintilografia tomográfica (com substâncias radioisótopos), dopplerografia de tecido colorido, ressonância magnética. O diagnóstico de aneurismas cardíacos requer o uso de ventriculografia radiopaca.
Em alguns casos, o diagnóstico diferencial do miocárdio é possível apenas com a ajuda da biópsia endomiocárdica seguida de uma histologia da amostra obtida.
Quem contactar?
Tratamento aquinésia do miocárdio
O tratamento do miocardio visa restaurar o suprimento de sangue para as áreas danificadas (perfusão) e a função de sua condutividade, limitando a zona de necrose localizada de cardiomiócitos e ativando o metabolismo celular.
Na prática clínica, são utilizadas drogas de diversos grupos farmacológicos. Em síndromes coronárias agudas e terapia de reperfusão da artéria coronária epicárdica trombose oclusiva é conduzida com a terapia trombolítica (com estreptoquinase, pro-uroquinase, alteplase), agentes antiplaquetas, e (ticlopidina, clopidogrel ou Plavix).
Na insuficiência cardíaca crônica, são utilizados medicamentos que inibem a enzima de conversão da angiotensina reguladora da pressão arterial (inibidores da ECA): captopril, enalapril, ramipril, fosinopril. Sua dosagem é determinada pelo cardiologista, dependendo da doença específica e das leituras de ECG. Por exemplo, Captopril (Capril, Alopresin, Tenziomin) pode ser administrado a 12,5-25 mg três vezes por dia antes das refeições (dentro ou abaixo da língua). Como um efeito colateral do fármaco, e a maioria das drogas neste grupo nota taquicardia, queda da pressão sanguínea, desordens dos rins, insuficiência hepática, náuseas e vómitos, diarreia, urticária, o aumento da ansiedade, insónia, parestesia e tremor na composição bioquímica dos deslocamentos de sangue (em incluindo leucopenia). Deve-se ter em mente que os inibidores da ECA não são utilizados para patologias ideopáticas do miocárdio, aumento da pressão sanguínea, estenose da aorta e vasos dos rins, alterações hiperlásticas no córtex adrenal, ascite, gravidez e infância dos pacientes.
Com IHD e cardiomiopatias, medicamentos anti-isquêmicos do grupo de vasodilatadores periféricos, por exemplo, Molsidomine (Motazomin, Corvaton, Sidnofarm) ou Advokard podem ser prescritos. Molsidomin é tomado por via oral - um comprimido (2 mg) três vezes ao dia; contra-indicado com baixa pressão arterial e estado de choque cardiogênico; O efeito colateral é uma dor de cabeça.
Medicamento antiarrítmico e hipotensivo Verapamil (Verakard, Lekoptin) é usado em IHD com taquicardia e com angina de peito: em um comprimido (80 mg) três vezes ao dia. Pode haver efeitos colaterais na forma de náuseas, boca seca, problemas intestinais, dor de cabeça e dor muscular, insônia, urticária, distúrbios da frequência cardíaca. Este remédio está contra-indicado para insuficiência cardíaca grave, fibrilação atrial e bradicardia, baixa pressão arterial.
A ação cardiotônica e anti-tóxica é medicada pelo Mildronato (Meldonium, Angiocardil, Vasonat, Cardionate e outros nomes comerciais). Recomenda-se que tome uma cápsula (250 mg) duas vezes ao dia. Esta ferramenta pode ser usada apenas para pacientes adultos e está contra-indicada nos casos de distúrbios da circulação cerebral e na presença de patologias estruturais do cérebro. Ao usar Mildronate, são possíveis efeitos colaterais como dores de cabeça, tonturas, arritmia cardíaca, falta de ar, boca seca e tosse, náuseas e distúrbios intestinais.
Grupo formulações antagonistas β1-adrenoceptor na doença isquémica do coração (metoprolol, propranolol, atenolol, acebutolol, etc), principalmente, reduzir a pressão sanguínea, e devido à acção sobre a redução dos receptores de estimulação simpática sobre as membranas das células do miocárdio diminuição na taxa de coração, diminui o débito cardíaco, o aumento do consumo cardiomiócitos de oxigênio e alívio da dor. Por exemplo, Metoprolol é prescrito um comprimido duas vezes ao dia, Atenolol é suficiente para tomar um comprimido por dia. No entanto, este grupo de drogas aumentam o risco de insuficiência cardíaca aguda e bloqueio atrial e ventricular, e seu uso é contra-indicada na presença de insuficiência cardíaca congestiva e descompensada, bradicardia, má circulação. Portanto, no presente, muitos especialistas questionam o efeito antiarrítmico dessas drogas.
Aliviar a dor no coração é de suma importância, uma vez que a ativação simpática durante a dor causa diminuição dos vasos sanguíneos e aumenta a carga sobre o coração. Para parar a dor, é costume usar Nitroglycerin. Detalhes no artigo - Comprimidos eficazes que aliviam a dor no coração
Os médicos recomendam tomar vitaminas B6, B9, E e manter o sistema condutor do coração - drogas contendo potássio e mania (Panangin, Asparcum, etc.).
Tratamento cirúrgico
Em infartos com lesões das artérias coronárias (levando à formação de um sítio de isquemia miocárdica e sua acinesia com a expansão das câmaras cardíacas), o tratamento cirúrgico revela a restauração do fluxo sanguíneo no coração - circulação aortocoronariana.
Na doença cardíaca coronária, dilatação coronária (dilatação do lúmen) - stenting.
O tratamento cirúrgico é mais frequentemente utilizado para um aneurisma discinético: por aneurismectomia (ressecção), ou por sutura da cavidade aneurismática (aneurismoplastia) ou pelo fortalecimento da parede.
Um método Cardiomioplastia dinâmico, que envolve a restabelecer ou melhorar a contractilidade do miocárdio usando o músculo esquelético estimulado electricamente (usualmente o bordo da pala da grande dorsal) a ser enrolado em torno de uma porção do coração (com ressecção parcial do segundo reforço). A aba muscular é costurada ao redor dos ventrículos e sua estimulação síncrona com contrações cardíacas é realizada com a ajuda de eletrodos intramusculares de um cardiomiostimulador implantável.
Prevenção
Volte para a seção sobre Fatores de Risco, e os métodos pelos quais as patologias cardiovasculares podem ser prevenidas serão evidentes. O principal não é adicionar peso, se mover mais e evitar que o colesterol se assente na forma de placas nas paredes dos vasos sanguíneos e, para este fim, é útil após 40 anos (e a presença de patologias cardíacas em parentes do sangue) para observar a dieta na aterosclerose
E, é claro, os cardiologistas consideram a cessação do tabagismo como a condição mais importante para a prevenção de danos isquêmicos ao miocardio. O fato é que, ao fumar proteínas de hemoglobina de glóbulos vermelhos, são combinados com gases do fumo de tabaco inalado, formando um composto muito prejudicial para o coração - a carboxihemoglobina. Esta substância impede que as células do sangue transportem oxigênio, o que leva à hipoxia dos cardiomiócitos do músculo cardíaco e ao desenvolvimento de isquemia miocárdica.
Leia também - Prevenção da cardiosclerose pós-infarto
Previsão
Informação de prontidão cardiologistas voz relutantemente: um prognóstico preciso da discinesia postinfarto, hipocinesia e acinesia é difícil.
Para avaliar o prognóstico da mortalidade após o infarto agudo do miocárdio, a Sociedade Americana de especialistas em ecocardiografia entrou no índice Wall Motion (WMI). No entanto, não possui um valor prognóstico de longo prazo.
Quanto à miocardite, então, de acordo com as estatísticas, quase 30% dos casos culminam na recuperação, e em outros, a disfunção crônica do ventrículo esquerdo torna-se uma complicação. Além disso, cerca de 10% dos casos de miocardite de natureza viral e microbiana levam à morte de pacientes. Akininesia total do miocárdio leva à parada cardíaca.

