Médico especialista do artigo
Novas publicações
Eletromiografia com agulha
Última revisão: 06.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
A eletromiografia de agulha inclui os seguintes métodos principais:
- EMG de agulha padrão;
- EMG de fibra muscular única;
- macroEMG;
- varredura EMG.
Eletromiografia de agulha padrão
A eletromiografia de agulha é um método invasivo de exame, realizado com o auxílio de um eletrodo de agulha concêntrico inserido no músculo. A eletromiografia de agulha permite avaliar o aparelho neuromotor periférico: a organização morfofuncional das unidades motoras do músculo esquelético, o estado das fibras musculares (sua atividade espontânea) e, em caso de observação dinâmica, avaliar a eficácia do tratamento, a dinâmica do processo patológico e o prognóstico da doença.
Valor diagnóstico
A eletromiografia de agulha padrão ocupa um lugar central entre os métodos de pesquisa eletrofisiológica em várias doenças neuromusculares e é de importância decisiva no diagnóstico diferencial de doenças musculares neurogênicas e primárias.
Este método é usado para determinar a gravidade da desnervação no músculo inervado pelo nervo afetado, o grau de sua recuperação e a eficácia da reinervação.
A eletromiografia de agulha encontrou aplicação não apenas em neurologia, mas também em reumatologia, endocrinologia, medicina esportiva e ocupacional, pediatria, urologia, ginecologia, cirurgia e neurocirurgia, oftalmologia, odontologia e cirurgia maxilofacial, ortopedia e vários outros campos médicos.
Indicações para o procedimento
Doenças dos neurônios motores da medula espinhal ( ELA, amiotrofias espinhais, poliomielite e síndrome pós-pólio, siringomielia, etc.), mielopatias, radiculopatias, várias neuropatias (axonais e desmielinizantes), miopatias, doenças musculares inflamatórias ( polimiosite e dermatomiosite ), distúrbios do movimento central, distúrbios esfincterianos e uma série de outras situações em que é necessário objetivar o estado das funções motoras e do sistema de controle do movimento, para avaliar o envolvimento de várias estruturas do aparelho neuromotor periférico no processo.
 [ 6 ]
[ 6 ]
Preparação
O paciente não precisa de nenhuma preparação especial para o exame. A eletromiografia por agulha requer o relaxamento completo dos músculos examinados, por isso é realizada com o paciente deitado. O paciente é exposto aos músculos examinados, deitado de costas (ou de bruços) em uma maca macia e confortável com apoio de cabeça ajustável, informado sobre o exame e explicado como deve tensionar e relaxar o músculo.
 [ 7 ]
[ 7 ]
Técnica eletromiografia de agulha
O estudo é realizado utilizando um eletrodo de agulha concêntrica inserido no ponto motor do músculo (o raio permitido é de no máximo 1 cm para músculos grandes e 0,5 cm para músculos pequenos). Os potenciais da UM (UM) são registrados. Ao escolher a UM para análise, é necessário seguir certas regras para sua seleção.
Eletrodos de agulha reutilizáveis são pré-esterilizados em autoclave ou por outros métodos de esterilização. Eletrodos de agulha estéreis descartáveis são abertos imediatamente antes do exame muscular.
Após a inserção do eletrodo em um músculo completamente relaxado e cada vez que ele é movimentado, a possível ocorrência de atividade espontânea é monitorada. A UPM é registrada com tensão muscular voluntária mínima, permitindo a identificação individual da UPM. São selecionadas 20 UPM diferentes, observando-se uma sequência específica de movimento do eletrodo no músculo.
Ao avaliar a condição muscular, é realizada uma análise quantitativa da atividade espontânea detectada, o que é especialmente importante para monitorar a condição do paciente ao longo do tempo, bem como para determinar a eficácia da terapia. Os parâmetros dos potenciais registrados de várias unidades motoras são analisados.
Eletromiografia de agulha em doenças sinápticas
Em doenças sinápticas, a eletromiografia por agulha é considerada um método adicional de exame. Na miastenia, permite avaliar o grau de "bloqueio" das fibras musculares na MU, determinado pelo grau de diminuição da duração média da MU nos músculos examinados. No entanto, o principal objetivo da eletromiografia por agulha na miastenia é excluir possíveis patologias concomitantes (polimiosite, miopatia, distúrbios endócrinos, diversas polineuropatias, etc.). A eletromiografia por agulha em pacientes com miastenia também é utilizada para determinar o grau de resposta à administração de anticolinesterásicos, ou seja, para avaliar a alteração dos parâmetros da MU quando se administra metilsulfato de neostigmina (proserina). Após a administração do fármaco, a duração da MU aumenta na maioria dos casos. A ausência de reação pode indicar a chamada miopatia miastênica.
Os principais critérios eletromiográficos das doenças sinápticas:
- redução da duração média da PDE;
- diminuição na amplitude de PMUs individuais (pode estar ausente);
- polifasia moderada da PDE (pode estar ausente);
- ausência de atividade espontânea ou presença apenas de PF isolado.
Na miastenia, a duração média da MUAP costuma ser ligeiramente reduzida (em 10-35%). A maioria das MUAPs tem amplitude normal, mas em cada músculo são registradas várias MUAPs com amplitude e duração reduzidas. O número de MUAPs polifásicos não excede 15-20%. A atividade espontânea está ausente. Se for detectada FP pronunciada em um paciente, deve-se considerar uma combinação de miastenia com hipotireoidismo, polimiosite ou outras doenças.
Eletromiografia de agulha em doenças musculares primárias
A eletromiografia por agulha é o principal método eletrofisiológico para o diagnóstico de doenças musculares primárias (diversas miopatias). Devido à capacidade reduzida das unidades motoras de desenvolver força suficiente para manter até mesmo um esforço mínimo, um paciente com qualquer patologia muscular primária precisa recrutar um grande número de unidades motoras. Isso determina a peculiaridade da eletromiografia nesses pacientes. Com tensão muscular voluntária mínima, é difícil isolar unidades motoras individuais; uma quantidade tão grande de pequenos potenciais aparece na tela que torna sua identificação impossível. Esse é o chamado padrão miopático da eletromiografia.
Nas miopatias inflamatórias (polimiosite), ocorre um processo de reinervação, que pode causar um aumento nos parâmetros do MUAP.
Os principais critérios eletromiográficos das doenças musculares primárias:
- redução na duração média da EDP em mais de 12%;
- diminuição na amplitude de PMUs individuais (a amplitude média pode ser reduzida ou normal e, às vezes, aumentada);
- polifasia da PDE;
- atividade espontânea pronunciada das fibras musculares na miopatia inflamatória (polimiosite) ou PMD (em outros casos é mínima ou ausente).
Uma diminuição na duração média da MUAP é um sinal cardinal de qualquer doença muscular primária. A razão para essa alteração é que, nas miopatias, as fibras musculares sofrem atrofia, algumas delas se desprendem da composição da MU devido à necrose, o que leva a uma diminuição nos parâmetros da MUAP. Uma diminuição na duração da maioria das MUAPs é detectada em quase todos os músculos de pacientes com miopatias, embora seja mais pronunciada nos músculos proximais clinicamente mais afetados.
O histograma da distribuição da PMU por duração desloca-se para valores menores (estágio I ou II). A exceção é a PMD: devido à polifasia acentuada da PMU, às vezes chegando a 100%, a duração média pode aumentar significativamente.
Eletromiografia de fibra muscular única
A eletromiografia de fibra muscular única permite o estudo da atividade elétrica de fibras musculares individuais, incluindo a determinação de sua densidade em unidades motoras musculares e a confiabilidade da transmissão neuromuscular usando o método de jitter.
Para realizar o estudo, é necessário um eletrodo especial com uma superfície de descarga muito pequena, de 25 µm de diâmetro, localizada em sua superfície lateral a 3 mm da extremidade. A pequena superfície de descarga permite registrar os potenciais de uma única fibra muscular em uma zona com raio de 300 µm.
Estudo de densidade de fibras musculares
A determinação da densidade de fibras musculares na UM baseia-se no fato de que a zona do microeletrodo para registrar a atividade de uma única fibra muscular é estritamente definida. A medida da densidade de fibras musculares na UM é o número médio de potenciais de fibras musculares individuais registrados na zona de seu registro durante o estudo de 20 UM diferentes em diferentes zonas do músculo. Normalmente, essa zona pode conter apenas uma (raramente duas) fibra muscular pertencente à mesma UM. Utilizando uma técnica metódica especial (dispositivo de disparo), é possível evitar o aparecimento na tela de potenciais de fibras musculares individuais pertencentes a outras UM.
A densidade média das fibras é medida em unidades convencionais, calculando-se o número médio de potenciais de fibras musculares individuais pertencentes a diferentes unidades musculares musculares (UMs). Em pessoas saudáveis, esse valor varia de 1,2 a 1,8, dependendo do músculo e da idade. Um aumento na densidade das fibras musculares nas UMs reflete uma mudança na estrutura das UMs no músculo.
Pesquisa sobre o fenômeno do jitter
Normalmente, é sempre possível posicionar o eletrodo para registrar uma única fibra muscular em um músculo de forma que os potenciais de duas fibras musculares adjacentes pertencentes à mesma unidade motora sejam registrados. Se o potencial da primeira fibra for ativado pelo dispositivo de disparo, o potencial da segunda fibra apresentará uma ligeira discrepância temporal, visto que o impulso leva tempos diferentes para passar por dois terminais nervosos de comprimentos diferentes. Isso se reflete na variabilidade do intervalo interpico, ou seja, o tempo de registro do segundo potencial flutua em relação ao primeiro, definido como a "dança" ou "jitter" do potencial, cujo valor normalmente é de 5 a 50 μs.
O jitter reflete a variabilidade do tempo de transmissão neuromuscular em duas placas motoras terminais, portanto, este método nos permite estudar a estabilidade da transmissão neuromuscular. Quando interrompido por qualquer patologia, o jitter aumenta. Seu aumento mais pronunciado é observado em doenças sinápticas, principalmente na miastenia.
Com uma deterioração significativa na transmissão neuromuscular, ocorre uma condição em que um impulso nervoso não consegue excitar uma das duas fibras adjacentes e ocorre o chamado bloqueio do impulso.
Um aumento significativo no jitter e na instabilidade de componentes individuais da PMU também é observado na ELA. Isso se explica pelo fato de que os terminais e as sinapses imaturas recém-formados como resultado do brotamento operam com um grau insuficiente de confiabilidade. Nesse caso, o jitter e o bloqueio de impulsos mais pronunciados são observados em pacientes com progressão rápida do processo.
Macroeletromiografia
A macroeletromiografia nos permite avaliar o tamanho das unidades motoras nos músculos esqueléticos. Dois eletrodos de agulha são utilizados simultaneamente durante o estudo: um macroeletrodo especial inserido profundamente no músculo, de modo que a superfície lateral abdutora do eletrodo fique na espessura do músculo, e um eletrodo concêntrico regular inserido sob a pele. O método de macroeletromiografia baseia-se no estudo do potencial registrado por um macroeletrodo com uma grande superfície abdutora.
Um eletrodo concêntrico convencional serve como eletrodo de referência, inserido sob a pele a uma distância de pelo menos 30 cm do macroeletrodo principal na zona de atividade mínima do músculo em estudo, ou seja, o mais longe possível do ponto motor do músculo.
Outro eletrodo para registrar potenciais de fibras musculares individuais, montado na cânula, registra o potencial da fibra muscular da UM estudada, que serve como um gatilho para o cálculo da média do macropotencial. O sinal da cânula do eletrodo principal também entra no medidor de média. 130-200 pulsos são calculados (época de 80 ms, um período de 60 ms é usado para análise) até que uma isolinha estável e um macropotencial de amplitude estável da UM apareçam. O registro é realizado em dois canais: em um, um sinal de uma fibra muscular da UM estudada é registrado, o que dispara o cálculo da média; no outro, o sinal entre os eletrodos principal e de referência é reproduzido.
O principal parâmetro utilizado para avaliar o macropotencial da unidade motora é a sua amplitude, medida de pico a pico. A duração do potencial não é importante ao utilizar este método. É possível avaliar a área dos macropotenciais da unidade motora. Normalmente, existe uma ampla faixa de valores para sua amplitude, que aumenta um pouco com a idade. Em doenças neurogênicas, a amplitude dos macropotenciais da unidade motora aumenta dependendo do grau de reinervação do músculo. Em doenças neuronais, é a mais alta.
Nos estágios finais da doença, a amplitude dos macropotenciais da MU diminui, especialmente com uma diminuição significativa na força muscular, o que coincide com uma diminuição nos parâmetros da MU registrados pela eletromiografia de agulha padrão.
Nas miopatias, observa-se uma diminuição na amplitude dos macropotenciais das unidades motoras; no entanto, em alguns pacientes, seus valores médios são normais, mas, ainda assim, um certo número de potenciais de amplitude reduzida ainda é observado. Nenhum dos estudos que examinaram os músculos de pacientes com miopatia revelou aumento na amplitude média dos macropotenciais das unidades motoras.
O método de macroeletromiografia é muito trabalhoso e, por isso, não é amplamente utilizado na prática de rotina.
Eletromiografia de varredura
O método permite estudar a distribuição temporal e espacial da atividade elétrica da unidade motora por meio de varredura, ou seja, o movimento gradual do eletrodo na área de localização das fibras da unidade motora em estudo. A eletromiografia de varredura fornece informações sobre a localização espacial das fibras musculares em todo o espaço da unidade motora e pode indicar indiretamente a presença de grupos musculares formados como resultado do processo de desnervação das fibras musculares e sua reinervação repetida.
Na tensão voluntária mínima do músculo, o eletrodo inserido para registrar uma única fibra muscular é usado como um gatilho e, com a ajuda do eletrodo de agulha concêntrica de saída (varredura), a UPM é registrada de todos os lados em um diâmetro de 50 mm. O método baseia-se na imersão lenta e gradual de um eletrodo de agulha padrão no músculo, no acúmulo de informações sobre a mudança nos parâmetros do potencial de uma determinada UPM e na construção de uma imagem correspondente na tela do monitor. A eletromiografia de varredura é uma série de oscilogramas localizados um abaixo do outro, cada um dos quais reflete as oscilações do biopotencial registradas em um determinado ponto e capturadas pela superfície de saída do eletrodo de agulha concêntrica.
A análise computacional subsequente de todos esses MUAPs e a análise de sua distribuição tridimensional fornecem informações sobre o perfil eletrofisiológico dos neurônios motores.
Ao analisar dados de eletromiografia de varredura, o número de picos principais do MUAP, sua mudança no tempo de aparecimento, a duração dos intervalos entre o aparecimento de frações individuais do potencial de uma determinada MU são avaliados e o diâmetro da zona de distribuição de fibras em cada uma das MUs examinadas é calculado.
No DRP, a amplitude e a duração, bem como a área de oscilações potenciais na eletromiografia de varredura, aumentam. No entanto, a seção transversal da zona de distribuição de fibras de cada DE não se altera significativamente. O número de frações características de um determinado músculo também não se altera.
Contra-indicações para o procedimento
Praticamente não há contraindicações à eletromiografia por agulha. Uma limitação é o estado inconsciente do paciente, quando ele não consegue tensionar o músculo voluntariamente. No entanto, mesmo neste caso, é possível determinar a presença ou ausência do processo de corrente nos músculos (pela presença ou ausência de atividade espontânea das fibras musculares). A eletromiografia por agulha deve ser realizada com cautela em músculos com feridas purulentas pronunciadas, úlceras que não cicatrizam e queimaduras profundas.
Desempenho normal
O DE é um elemento estrutural e funcional do músculo esquelético. É formado por um neurônio motor localizado no corno anterior da substância cinzenta da medula espinhal, cujo axônio emerge como uma fibra nervosa mielinizada como parte da raiz motora, e um grupo de fibras musculares que estabelecem contato com os numerosos ramos desse axônio, desprovidos da bainha de mielina - terminais - por meio de uma sinapse.
Cada fibra muscular possui seu próprio terminal, faz parte de apenas uma unidade motora e possui sua própria sinapse. Os axônios começam a se ramificar intensamente a vários centímetros do músculo para fornecer inervação a cada fibra muscular que faz parte dessa unidade motora. O neurônio motor gera um impulso nervoso que é transmitido ao longo do axônio, amplificado na sinapse e causa a contração de todas as fibras musculares pertencentes a essa unidade motora. O potencial bioelétrico total registrado durante essa contração das fibras musculares é chamado de potencial da unidade motora.
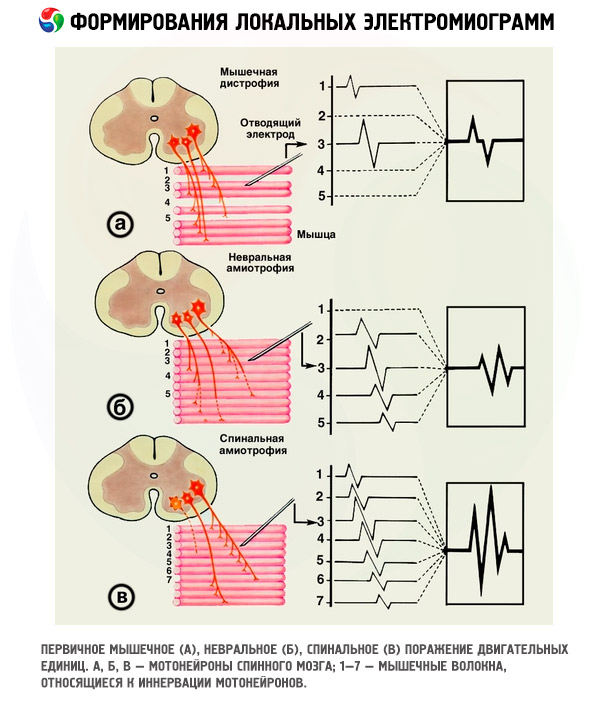
Potenciais da unidade motora
A avaliação do estado das unidades motoras do músculo esquelético humano é feita com base na análise dos parâmetros dos potenciais que elas geram: duração, amplitude e forma. Cada unidade motora é formada pela soma algébrica dos potenciais de todas as fibras musculares que a compõem, que funcionam como uma entidade única.
Quando a onda de excitação se propaga ao longo das fibras musculares em direção ao eletrodo, um potencial trifásico aparece na tela do monitor: o primeiro desvio é positivo, seguido por um pico negativo rápido e o potencial termina com um terceiro desvio, também positivo. Essas fases podem ter diferentes amplitudes, durações e áreas, que dependem da localização da superfície de saída do eletrodo em relação à parte central do DE registrado.
Os parâmetros da PMU refletem o tamanho do DE, a quantidade, o arranjo mútuo das fibras musculares e a densidade de sua distribuição em cada DE específico.
Duração do potencial da unidade motora normal
O principal parâmetro da PDE é sua duração, ou comprimento, medido como o tempo em milissegundos desde o início do desvio do sinal da linha central até seu retorno completo a ela.
A duração da UPM em uma pessoa saudável depende do músculo e da idade. Com a idade, a duração da UPM aumenta. A fim de criar critérios unificados para a norma no estudo da UPM, foram desenvolvidas tabelas especiais de valores médios normais de duração para diferentes músculos de pessoas de diferentes idades. Um fragmento dessas tabelas é apresentado a seguir.
A medida da avaliação do estado da MU no músculo é a duração média de 20 MUAPs diferentes registrados em diferentes pontos do músculo em estudo. O valor médio obtido durante o estudo é comparado com o indicador correspondente apresentado na tabela, e o desvio da norma é calculado (em porcentagem). A duração média da MUAP é considerada normal se estiver dentro dos limites de ±12% do valor fornecido na tabela (no exterior, a duração média da MUAP é considerada normal se estiver dentro dos limites de ±20%).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ]
Duração dos potenciais da unidade motora em patologia
O principal padrão de alterações na duração da PDE em condições patológicas é que ela aumenta em doenças neurogênicas e diminui em patologias sinápticas e musculares primárias.
Para avaliar mais detalhadamente o grau de alteração da UPM em músculos com diversas lesões do aparelho neuromotor periférico, utiliza-se um histograma da distribuição da UPM por duração para cada músculo, visto que seu valor médio pode estar dentro dos limites dos desvios normais em caso de patologia muscular evidente. Normalmente, o histograma apresenta a forma de uma distribuição normal, cujo máximo coincide com a duração média da UPM para um determinado músculo. Em qualquer patologia do aparelho neuromotor periférico, o formato do histograma muda significativamente.
Estágios eletromiográficos do processo patológico
Com base na alteração na duração da MU em doenças dos neurônios motores da medula espinhal, quando todas as alterações que ocorrem nos músculos podem ser rastreadas em um período de tempo relativamente curto, foram identificados seis estágios de EMG que refletem os padrões gerais da reestruturação da MU durante o processo de desnervação-reinervação (DRP), desde o início da doença até a morte quase completa do músculo.
Todas as doenças neurogênicas são caracterizadas pela morte de um número maior ou menor de neurônios motores ou seus axônios. Os neurônios motores sobreviventes inervam as fibras musculares "estranhas" privadas de controle nervoso, aumentando assim seu número em sua UM. Na eletromiografia, esse processo se manifesta por um aumento gradual nos parâmetros dos potenciais de tais UM. Todo o ciclo de mudanças no histograma da distribuição de UM por duração em doenças neuronais é convencionalmente dividido em cinco estágios EMG, refletindo o processo de inervação compensatória nos músculos. Embora tal divisão seja convencional, ela ajuda a entender e rastrear todos os estágios do desenvolvimento do PRM em cada músculo específico, uma vez que cada estágio reflete uma determinada fase de reinervação e o grau de sua gravidade. É inadequado apresentar o estágio VI como um histograma, uma vez que reflete o ponto final do processo "reverso", ou seja, o processo de descompensação e destruição da UM muscular.
Entre os especialistas em nosso país, esses estágios se tornaram amplamente utilizados no diagnóstico de diversas doenças neuromusculares. Eles estão incluídos no programa de computador dos eletromiógrafos domésticos, o que permite a construção automática de histogramas que indicam o estágio do processo. Uma mudança no estágio em uma direção ou outra durante um exame repetido do paciente indica quais são as perspectivas futuras para o desenvolvimento de PRM.
- Estágio I: a duração média do MUAP é reduzida em 13-20%. Este estágio reflete a fase inicial da doença, quando a desnervação já começou e o processo de reinervação ainda não se manifesta eletromiograficamente. Algumas fibras musculares desnervadas, privadas da influência do impulso devido à patologia do neurônio motor ou de seu axônio, saem da composição de algumas MU. O número de fibras musculares em tais MUAPs diminui, o que leva a uma diminuição na duração dos potenciais individuais. No estágio I, surge um certo número de potenciais mais estreitos do que no músculo saudável, o que causa uma ligeira diminuição na duração média. O histograma da distribuição do MUAP começa a se deslocar para a esquerda, em direção a valores menores.
- Estágio II: a duração média da MUAP é reduzida em 21% ou mais. Na DRP, esse estágio é observado extremamente raramente e apenas em casos em que, por algum motivo, a reinervação não ocorre ou é suprimida por algum fator (por exemplo, álcool, radiação, etc.), enquanto a desnervação, ao contrário, aumenta e ocorre morte maciça de fibras musculares na MUAP. Isso leva ao fato de que a maioria ou quase todas as MUAPs se tornam mais curtas em duração do que o normal, devido ao qual a duração média continua a diminuir. O histograma de distribuição da MUAP muda significativamente para valores menores. Os estágios I-II refletem alterações nas MUAPs causadas por uma diminuição no número de fibras musculares funcionais nelas.
- Estágio III: a duração média do MUAP está dentro de ±20% da norma para um determinado músculo. Este estágio é caracterizado pelo aparecimento de um certo número de potenciais de duração aumentada, normalmente indetectáveis. O aparecimento desses MUAPs indica o início da reinervação, ou seja, fibras musculares desnervadas começam a ser incluídas em outros MUAPs, devido ao qual os parâmetros de seus potenciais aumentam. No músculo, MUAPs de duração diminuída e normal, bem como aumentada, são registrados simultaneamente, o número de MUAPs aumentados no músculo varia de um a vários. A duração média do MUAP no estágio III pode ser normal, mas a aparência do histograma difere da norma. Ele não tem o formato de uma distribuição normal, mas é "achatado", esticado e começa a se deslocar para a direita, em direção a valores maiores. Propõe-se dividir o estágio III em dois subgrupos - IIIA e IIIB. A única diferença é que, no estágio IIIA, a duração média do MUAP é reduzida em 1 a 20%, enquanto no estágio IIIB ela coincide completamente com o valor médio da norma ou é aumentada em 1 a 20%. No estágio IIIB, registra-se um número ligeiramente maior de MUAPs com duração aumentada do que no estágio IIIA. A prática demonstrou que essa divisão do terceiro estágio em dois subgrupos não tem muita importância. Na verdade, o estágio III significa simplesmente o aparecimento dos primeiros sinais eletromiográficos de reinervação no músculo.
- Estágio IV: a duração média do MUAP aumenta em 21-40%. Este estágio é caracterizado por um aumento na duração média do MUAP devido ao aparecimento, juntamente com MUAPs normais, de um grande número de potenciais de duração aumentada. MUAPs de duração reduzida são registrados extremamente raramente neste estágio. O histograma é deslocado para a direita, em direção a valores maiores, sua forma é diferente e depende da proporção de MUAPs de duração normal e aumentada.
- Estágio V: a duração média do MUAP aumenta em 41% ou mais. Este estágio é caracterizado pela presença de MUAPs predominantemente grandes e "gigantes", enquanto MUAPs de duração normal estão praticamente ausentes. O histograma está significativamente deslocado para a direita, alongado e, via de regra, aberto. Este estágio reflete o volume máximo de reinervação no músculo, bem como sua eficácia: quanto mais MUAPs gigantes, mais eficaz é a reinervação.
- Estágio VI: a duração média do MUAP está dentro dos limites normais ou é reduzida em mais de 12%. Este estágio é caracterizado pela presença de MUAPs (potenciais de deterioração de MUs) com forma alterada. Seus parâmetros podem ser formalmente normais ou reduzidos, mas a forma dos MUAPs é alterada: os potenciais não têm picos agudos, são alongados, arredondados, o tempo de subida do potencial é acentuadamente aumentado. Este estágio é observado no último estágio de descompensação do DRP, quando a maioria dos neurônios motores da medula espinhal já morreu e o restante está morrendo intensamente. A descompensação do processo começa a partir do momento em que o processo de desnervação aumenta e as fontes de inervação se tornam cada vez menos. No EMG, o estágio de descompensação é caracterizado pelos seguintes sinais: os parâmetros do MUAP começam a diminuir, os MUAPs gigantes desaparecem gradualmente, a intensidade do FP aumenta acentuadamente, os POWs gigantes aparecem, o que indica a morte de muitas fibras musculares adjacentes. Esses sinais indicam que, nesse músculo, os neurônios motores esgotaram sua capacidade de brotamento devido à inadequação funcional e não são mais capazes de controlar totalmente suas fibras. Como resultado, o número de fibras musculares na unidade motora diminui progressivamente, os mecanismos de condução do impulso são interrompidos, os potenciais dessas unidades motoras são arredondados, sua amplitude diminui e sua duração diminui. Traçar um histograma neste estágio do processo é inadequado, pois ele, assim como a duração média da UPM, não reflete mais o verdadeiro estado do músculo. O principal sinal do estágio VI é uma alteração na forma de todas as UPM.
Os estágios EMG são utilizados não apenas em doenças neurogênicas, mas também em diversas doenças musculares primárias, para caracterizar a profundidade da patologia muscular. Nesse caso, o estágio EMG não reflete o DRP, mas sim a gravidade da patologia, sendo denominado "estágio EMG do processo patológico". Nas distrofias musculares primárias, podem surgir PMUs acentuadamente polifásicas com satélites que aumentam sua duração, o que aumenta significativamente seu valor médio, correspondendo ao estágio EMG III ou mesmo IV do processo patológico.
Significado diagnóstico dos estágios EMG
- Em doenças neuronais, diferentes estágios de EMG são frequentemente detectados em diferentes músculos do mesmo paciente - os estágios III a VI são detectados muito raramente - logo no início da doença e apenas em músculos individuais.
- Em doenças axonais e desmielinizantes, os estágios III e IV são os mais frequentemente detectados, sendo os estágios I e II menos comuns. O estágio V é detectado quando um número significativo de axônios morre nos músculos individuais mais afetados.
- Nas doenças musculares primárias, ocorre uma perda de fibras musculares da composição da MU devido a alguma patologia muscular: diminuição do diâmetro das fibras musculares, sua divisão, fragmentação ou outro dano que reduz o número de fibras musculares na MU ou reduz o volume do músculo. Tudo isso leva a uma diminuição (encurtamento) da duração da MU. Portanto, na maioria das doenças musculares primárias e miastenia, os estágios I e II são detectados; na polimiosite, inicialmente apenas os estágios I e I, e após a recuperação, os estágios III e até IV.
Amplitude potencial da unidade motora
A amplitude é um parâmetro auxiliar, mas muito importante, na análise da PAMU. Ela é medida "de pico a pico", ou seja, do ponto mais baixo do pico positivo ao ponto mais alto do pico negativo. Ao registrar a PAMU na tela, sua amplitude é determinada automaticamente. São determinadas tanto a amplitude média quanto a máxima da PAMU detectada no músculo em estudo.
Os valores médios da amplitude da PAMU nos músculos proximais de pessoas saudáveis, na maioria dos casos, são de 500 a 600 μV, nos músculos distais - 600 a 800 μV, enquanto a amplitude máxima não excede 1500 a 1700 μV. Esses indicadores são muito condicionais e podem variar um pouco. Em crianças de 8 a 12 anos, a amplitude média da PAMU, via de regra, fica na faixa de 300 a 400 μV, e a máxima não excede 800 μV; em crianças mais velhas, esses indicadores são de 500 e 1000 μV, respectivamente. Nos músculos faciais, a amplitude da PAMU é significativamente menor.
Em atletas, um aumento na amplitude da MUAP é registrado em músculos treinados. Consequentemente, um aumento na amplitude média da MUAP nos músculos de indivíduos saudáveis envolvidos em esportes não pode ser considerado uma patologia, pois ocorre como resultado da reestruturação da MU devido à carga prolongada sobre os músculos.
Em todas as doenças neurogênicas, a amplitude do PMU, via de regra, aumenta de acordo com o aumento da duração: quanto maior a duração do potencial, maior sua amplitude.
O aumento mais significativo na amplitude do MUAP é observado em doenças neuronais, como amiotrofia espinhal e as consequências da poliomielite. Serve como um critério adicional para o diagnóstico da natureza neurogênica da patologia muscular. O aumento na amplitude do MUAP é causado pela reorganização do MU no músculo, pelo aumento do número de fibras musculares na zona do eletrodo, pela sincronização de sua atividade e pelo aumento do diâmetro das fibras musculares.
Um aumento na amplitude média e máxima do MUAP às vezes é observado em algumas doenças musculares primárias, como polimiosite, distrofia muscular primária, miotonia distrófica, etc.
Forma de onda potencial da unidade motora
O formato da EDP depende da estrutura da DE, do grau de sincronização dos potenciais de suas fibras musculares, da posição do eletrodo em relação às fibras musculares da DE analisada e de suas zonas de inervação. O formato do potencial não tem valor diagnóstico.
Na prática clínica, a forma do MUAP é analisada em termos do número de fases e/ou espiras no potencial. Cada desvio de potencial positivo-negativo que atinge a isolinha e a atravessa é chamado de fase, e um desvio de potencial positivo-negativo que não atinge a isolinha é chamado de espira.
Um potencial é considerado polifásico se tiver cinco ou mais fases e cruzar a linha axial pelo menos quatro vezes. O potencial pode ter espiras adicionais que não cruzam a linha axial. As espiras podem estar tanto na parte negativa quanto na positiva do potencial.
Nos músculos de pessoas saudáveis, os MUAPs geralmente são representados por oscilações potenciais trifásicas, porém, ao registrar o MUAP na zona da placa terminal, ele pode apresentar duas fases, perdendo sua parte positiva inicial.
Normalmente, o número de MUAPs polifásicos não excede 5-15%. Um aumento no número de MUAPs polifásicos é considerado um sinal de distúrbio na estrutura da MU devido à presença de algum processo patológico. MUAPs polifásicas e pseudopolifásicas são registradas em doenças neuronais e axonais, bem como em doenças musculares primárias.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Atividade espontânea
Em condições normais, quando o eletrodo está parado em um músculo relaxado de uma pessoa saudável, não ocorre atividade elétrica. Na patologia, ocorre atividade espontânea das fibras musculares, ou DE. A atividade espontânea não depende da vontade do paciente, ele não pode interrompê-la ou provocá-la arbitrariamente.
Atividade espontânea das fibras musculares
A atividade espontânea das fibras musculares inclui potenciais de fibrilação (PF) e ondas agudas positivas (PSW). PF e PSB são registrados exclusivamente em condições patológicas, quando um eletrodo de agulha concêntrica é inserido no músculo. PF é o potencial de uma fibra muscular, PSB é uma oscilação lenta que ocorre após uma rápida deflexão positiva, sem um pico negativo agudo. PSB reflete a participação de uma ou várias fibras adjacentes.
O estudo da atividade espontânea das fibras musculares nas condições de um exame clínico de um paciente é o método eletrofisiológico mais conveniente, permitindo julgar o grau de integridade e estabilidade das influências nervosas nas fibras musculares de um músculo esquelético em sua patologia.
A atividade espontânea das fibras musculares pode ocorrer em qualquer patologia do aparelho neuromotor periférico. Em doenças neurogênicas, bem como em patologias sinápticas (miastenia e síndromes miastênicas), a atividade espontânea das fibras musculares reflete o processo de sua desnervação. Na maioria das doenças musculares primárias, a atividade espontânea das fibras musculares reflete algum dano às fibras musculares (sua divisão, fragmentação, etc.), bem como sua patologia causada pelo processo inflamatório (em miopatias inflamatórias - polimiosite, dermatomiosite). Em ambos os casos, FP e POV indicam a presença de um processo em andamento no músculo; normalmente, nunca são registrados.
- A duração da FP é de 1 a 5 ms (sem valor diagnóstico) e a amplitude oscila dentro de limites muito amplos (em média 118 ± 114 μV). Às vezes, FP de alta amplitude (até 2.000 μV) também são detectados, geralmente em pacientes com doenças crônicas. O momento do aparecimento da FP depende da localização da lesão nervosa. Na maioria dos casos, ocorrem de 7 a 20 dias após a desnervação.
- Se, por algum motivo, a reinervação da fibra muscular desnervada não ocorrer, ela morre com o tempo, gerando POWs, que são considerados pela EMG como um sinal da morte da fibra muscular desnervada que não recebeu a inervação que havia perdido anteriormente. O número de FPs e POWs registrados em cada músculo pode ser usado para avaliar indiretamente o grau e a profundidade de sua desnervação ou o volume de fibras musculares mortas. A duração do POW varia de 1,5 a 70 ms (na maioria dos casos, até 10 ms). Os chamados POWs gigantes, com duração superior a 20 ms, são detectados com desnervação prolongada de um grande número de fibras musculares adjacentes, bem como com polimiosite. A amplitude do POW geralmente oscila entre 10 e 1800 μV. POWs de grande amplitude e duração são mais frequentemente detectados em estágios mais avançados da desnervação (POWs "gigantes"). Os POVs são registrados pela primeira vez 16 a 30 dias após o primeiro aparecimento do FP; podem persistir no músculo por vários anos após a desnervação. Via de regra, os POVs são detectados mais tardiamente em pacientes com lesões inflamatórias dos nervos periféricos do que em pacientes com lesões traumáticas.
PF e POV respondem mais rapidamente ao início da terapia: se for eficaz, a gravidade da PF e POV diminui após 2 semanas. Por outro lado, se o tratamento for ineficaz ou insuficientemente eficaz, a gravidade aumenta, o que permite usar a análise da PF e POV como um indicador da eficácia dos medicamentos utilizados.
Descargas miotônicas e pseudomiotônicas
Descargas miotônicas e pseudomiotônicas, ou descargas de alta frequência, também se referem à atividade espontânea das fibras musculares. As descargas miotônicas e pseudomiotônicas diferem em uma série de características, sendo a principal a alta repetibilidade dos elementos que as compõem, ou seja, a alta frequência dos potenciais presentes na descarga. O termo "descarga pseudomiotônica" está sendo cada vez mais substituído pelo termo "descarga de alta frequência".
- Descargas miotônicas são um fenômeno detectado em pacientes com diversas formas de miotonia. Ao ouvi-las, assemelham-se ao som de um "bombardeiro de mergulho". Na tela do monitor, essas descargas parecem potenciais repetidos de amplitude gradualmente decrescente, com intervalos progressivamente crescentes (o que causa uma diminuição na frequência do som). Descargas miotônicas são às vezes observadas em algumas formas de patologia endócrina (por exemplo, hipotireoidismo). As descargas miotônicas ocorrem espontaneamente ou após uma leve contração ou irritação mecânica do músculo com um eletrodo de agulha inserido nele ou simplesmente por meio de uma percussão no músculo.
- Descargas pseudomiotônicas (descargas de alta frequência) são registradas em algumas doenças neuromusculares, associadas ou não à desnervação das fibras musculares. São consideradas uma consequência da transmissão efática da excitação com diminuição das propriedades isolantes da membrana das fibras musculares, criando um pré-requisito para a propagação da excitação de uma fibra para a adjacente: o marcapasso de uma das fibras define o ritmo dos impulsos, que é imposto às fibras adjacentes, o que determina a forma única dos complexos. As descargas começam e param repentinamente. Sua principal diferença em relação às descargas miotônicas é a ausência de queda na amplitude dos componentes. Descargas pseudomiotônicas são observadas em várias formas de miopatia, polimiosite, síndromes de desnervação (nos estágios finais da reinervação), amiotrofias espinhais e neurais (doença de Charcot-Marie-Tooth), patologia endócrina, lesões ou compressão do nervo e algumas outras doenças.
Atividade espontânea da unidade motora
A atividade espontânea da unidade motora é representada por potenciais de fasciculação. Fasciculações são contrações espontâneas de toda a unidade motora que ocorrem em um músculo completamente relaxado. Sua ocorrência está associada a doenças do neurônio motor, sua sobrecarga com fibras musculares, irritação de qualquer uma de suas seções e reestruturação funcional e morfológica.
O aparecimento de múltiplos potenciais de fasciculação nos músculos é considerado um dos principais sinais de dano aos neurônios motores da medula espinhal. Uma exceção são os potenciais de fasciculação "benignos", às vezes detectados em pacientes que se queixam de espasmos musculares constantes, mas não notam fraqueza muscular ou outros sintomas.
Potenciais de fasciculação única também podem ser detectados em doenças musculares neurogênicas e até primárias, como miotonia, polimiosite, miopatias endócrinas, metabólicas e mitocondriais.
Potenciais de fasciculação foram descritos e ocorrem em atletas altamente qualificados após exercícios físicos exaustivos. Eles também podem ocorrer em pessoas saudáveis, mas facilmente excitáveis, em pacientes com síndromes do túnel, polineuropatias e em idosos. No entanto, diferentemente das doenças do neurônio motor, seu número no músculo é muito pequeno e os parâmetros geralmente são normais.
Os parâmetros dos potenciais de fasciculação (amplitude e duração) correspondem aos parâmetros do MUAP registrados em um determinado músculo e podem mudar paralelamente às mudanças no MUAP durante o desenvolvimento da doença.
Eletromiografia de agulha no diagnóstico de doenças dos neurônios motores da medula espinhal e nervos periféricos
Qualquer patologia neurogênica é acompanhada por PRM, cuja gravidade depende do grau de dano às fontes de inervação e do nível do aparelho neuromotor periférico – neuronal ou axonal – em que o dano ocorreu. Em ambos os casos, a função perdida é restaurada devido às fibras nervosas sobreviventes, e estas começam a se ramificar intensamente, formando numerosos brotos direcionados às fibras musculares desnervadas. Essa ramificação recebeu o nome de "brotamento" na literatura.
Existem dois tipos principais de brotamento: colateral e terminal. O brotamento colateral é a ramificação de axônios na região dos nódulos de Ranvier, enquanto o brotamento terminal é a ramificação da porção final amielínica do axônio. Foi demonstrado que a natureza do brotamento depende da natureza do fator que causou a interrupção do controle nervoso. Por exemplo, na intoxicação botulínica, a ramificação ocorre exclusivamente na zona terminal, e na denervação cirúrgica, ocorrem tanto o brotamento terminal quanto o colateral.
Na eletromiografia, esses estados da MU em vários estágios do processo de reinervação são caracterizados pelo aparecimento de PAMU de amplitude e duração aumentadas. A exceção são os estágios iniciais da forma bulbar da ELA, em que os parâmetros da PAMU permanecem dentro dos limites das variações normais por vários meses.
Critérios eletromiográficos para doenças dos neurônios motores da medula espinhal
- A presença de potenciais de fasciculação pronunciados (o principal critério para danos aos neurônios motores da medula espinhal).
- Aumento dos parâmetros da PDE e sua polifasia, refletindo a gravidade do processo de reinervação.
- O aparecimento de atividade espontânea das fibras musculares nos músculos - PF e POV, indicando a presença de um processo de desnervação em andamento.
Os potenciais de fasciculação são um sinal eletrofisiológico obrigatório de dano aos neurônios motores da medula espinhal. São detectados já nos estágios iniciais do processo patológico, mesmo antes do aparecimento de sinais de desnervação.
Como as doenças neuronais implicam um processo constante de desnervação e reinervação, quando um grande número de neurônios motores morre e um número correspondente de unidades motoras (UMs) é destruído simultaneamente, as UMs tornam-se cada vez maiores, com duração e amplitude aumentadas. O grau de aumento depende da duração e do estágio da doença.
A gravidade da FP e da VPO depende da gravidade do processo patológico e do grau de desnervação muscular. Em doenças de progressão rápida (por exemplo, ELA), a FP e a VPO são encontradas na maioria dos músculos; em doenças de progressão lenta (algumas formas de amiotrofia espinhal), em apenas metade dos músculos; e na síndrome pós-poliomielite, em menos de um terço.
Critérios eletromiográficos para doenças dos axônios dos nervos periféricos
A eletromiografia de agulha no diagnóstico de doenças dos nervos periféricos é um método de exame adicional, porém necessário, que determina o grau de dano ao músculo inervado pelo nervo afetado. O estudo permite esclarecer a presença de sinais de desnervação (DS), o grau de perda de fibras musculares no músculo (número total de MUFs e presença de MUFs gigantes), a gravidade da reinervação e sua eficácia (grau de aumento nos parâmetros da MUF, amplitude máxima da MUF no músculo).
Os principais sinais eletromiográficos do processo axonal:
- aumento do valor médio da amplitude da EDP;
- presença de PF e POV (com denervação atual);
- aumento na duração da PDE (o valor médio pode estar dentro dos limites normais, ou seja, ±12%);
- polifasia da PDE;
- potenciais de fasciculação únicos (não em cada músculo).
Em caso de dano aos axônios de nervos periféricos (várias polineuropatias), a DRP também ocorre, mas sua gravidade é muito menor do que em doenças neuronais. Consequentemente, os MUAPs são aumentados em uma extensão muito menor. No entanto, a regra básica da alteração do MUAP em doenças neurogênicas também se aplica a danos aos axônios de nervos motores (ou seja, o grau de aumento nos parâmetros do MUAP e sua polifasia dependem do grau de dano nervoso e da gravidade da reinervação). Uma exceção são as condições patológicas acompanhadas de morte rápida de axônios de nervos motores devido a trauma (ou alguma outra condição patológica que leve à morte de um grande número de axônios). Nesse caso, os mesmos MUAPs gigantes (com uma amplitude de mais de 5000 μV) aparecem como em doenças neuronais. Tais MUAPs são observados em formas de longo prazo de patologia axonal, CIDP e amiotrofias neurais.
Se nas polineuropatias axonais a amplitude do MUAP aumenta primeiro, então no processo desmielinizante com deterioração do estado funcional do músculo (diminuição de sua força) os valores médios da duração do MUAP aumentam gradualmente; significativamente mais frequentemente do que no processo axonal, MUAPs polifásicos e potenciais de fasciculação são detectados e menos frequentemente - PF e POV.
 [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Eletromiografia de agulha no diagnóstico de doenças musculares sinápticas e primárias
Doenças musculares sinápticas e primárias tipicamente apresentam uma diminuição na duração média da MUAP. O grau de diminuição na duração da MUAP correlaciona-se com a diminuição da força. Em alguns casos, os parâmetros da MUAP estão dentro da faixa normal e, na DMP, podem até estar aumentados.

