Médico especialista do artigo
Novas publicações
Hemorragia pós-parto
Última revisão: 05.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
A hemorragia pós-parto é geralmente definida como perda de sangue do trato genital de mais de 500 ml em 24 horas após o parto. É a principal causa de morte relacionada à gravidez em todo o mundo, sendo responsável por aproximadamente um quarto das mortes maternas. [ 1 ] De acordo com uma revisão sistemática, 34% das 275.000 mortes maternas estimadas globalmente em 2015 foram devido a hemorragia. [ 2 ] Isso significa que mais de 10 mortes a cada hora em todo o mundo são devido a hemorragia obstétrica excessiva. A maioria dessas mortes ocorre em países de baixa renda; 2 no entanto, mulheres em países de alta renda também continuam a morrer de hemorragia obstétrica grave. [ 3 ] Na Europa, aproximadamente 13% das pacientes obstétricas sofrerão hemorragia pós-parto (≥500 ml) e cerca de 3% sofrerão hemorragia pós-parto grave (≥1000 ml). [ 4 ] Além disso, a HPP está associada a morbidade significativa, incluindo anemia, necessidade de transfusão de sangue, coagulopatia, síndrome de Sheehan (hipopituitarismo pós-parto), insuficiência renal e morbidade psicológica, como depressão e transtorno de estresse pós-traumático. [ 5 ], [ 6 ] O manejo ativo do terceiro estágio do trabalho de parto e a administração profilática de medicamentos uterotônicos são as estratégias mais eficazes para prevenir a HPP e a mortalidade materna associada. [ 7 ]
Causas hemorragia pós-parto
A hemorragia pós-parto geralmente resulta de sangramento no local da placenta. Os fatores de risco para hemorragia incluem atonia uterina devido à distensão excessiva (causada por gestações múltiplas, polidrâmnio ou feto excessivamente grande ), trabalho de parto prolongado ou complicado, multiparidade (partos com mais de cinco fetos viáveis), uso de relaxantes musculares, trabalho de parto rápido, corioamnionite e retenção de tecido placentário (por exemplo, devido à placenta acreta).
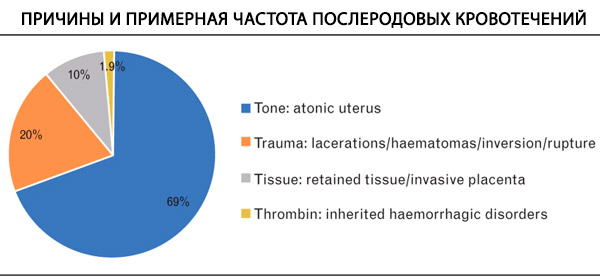
Outras possíveis causas de sangramento são rupturas vaginais, ruptura de ferida de episiotomia, ruptura uterina e tumores fibrosos do útero. A hemorragia pós-parto precoce está associada à subinvolução (involução incompleta) da área placentária, mas também pode ocorrer 1 mês após o nascimento.
A hemorragia pós-parto é definida como primária se o sangramento ocorrer antes da expulsão da placenta e dentro de 24 horas após o parto do feto, ou secundária se ocorrer mais de 24 horas após o nascimento. [ 12 ] Os fatores de risco para hemorragia pós-parto incluem hemorragia anteparto, trabalho de parto aumentado ou induzido, parto instrumental ou cesárea, corioamnionite, macrossomia fetal, polidrâmnio, anemia materna, trombocitopenia ou hipofibrinogenemia, obesidade materna, gestação múltipla, pré-eclâmpsia, trabalho de parto prolongado, anormalidades placentárias e idade avançada. [ 13 ], [ 14 ] Distúrbios hemostáticos hereditários e histórico de hemorragia pós-parto em partos anteriores também aumentam o risco. [ 15 ], [ 16 ], [ 17 ] No entanto, estima-se que aproximadamente 40% dos casos de HPP ocorram em mulheres sem quaisquer fatores de risco, destacando a importância da vigilância em todas as mulheres. [ 18 ]
As principais causas de hemorragia pós-parto podem ser classificadas em quatro Ts: tônus, trauma, tecido, trombina e atonia uterina, que está por trás da maioria dos casos. [ 19 ] A coagulopatia pode piorar o sangramento e contribuir para o desenvolvimento de hemorragia maciça. Elas representam um estado de hemostasia prejudicada e podem incluir defeitos conhecidos antes do parto ou desenvolvidos durante ou após o parto devido a outras complicações. As causas de coagulopatia em hemorragia maciça incluem hiperfibrinólise ou coagulopatia dilucional devido à ressuscitação. A coagulopatia de consumo, caracterizada pela ativação da cascata de coagulação e subsequente consumo de fatores de coagulação e plaquetas, é menos comum em hemorragia pós-parto, mas pode contribuir para casos graves de hemorragia. [ 20 ] O início e o mecanismo da coagulopatia dependem da etiologia da hemorragia pós-parto. Na maioria dos episódios de hemorragia pós-parto (causados por atonia uterina, trauma, ruptura uterina), a coagulopatia precoce é rara, enquanto a HPP diagnosticada tardiamente ou quando o volume de perda sanguínea é subestimado pode estar associada a um início aparentemente mais precoce da coagulopatia. Evidências de coagulopatia são encontradas em aproximadamente 3% dos casos de hemorragia pós-parto, com a incidência aumentando com o aumento do volume de hemorragia.[ 21 ] Descolamento prematuro da placenta e embolia de líquido amniótico (AFE) são frequentemente associados a um início precoce de coagulopatia, caracterizada por coagulação intravascular disseminada e hiperfibrinólise.[ 22 ]
Patogênese
Durante a gravidez, o fluxo sanguíneo uterino aumenta ao longo da gravidez de aproximadamente 100 ml/min pré-gestacional para 700 ml/min no termo, representando aproximadamente 10% do débito cardíaco total, aumentando o risco de sangramento maciço após o parto. Além disso, outras mudanças fisiológicas significativas ocorrem como medida preventiva para preparar a mãe para a perda de sangue e separação da placenta após o parto. Estas incluem mudanças profundas na hemostasia, como aumento das concentrações de certos fatores de coagulação, como FVIII, fator de von Willebrand (FVW) e fibrinogênio, e diminuição da atividade anticoagulante e fibrinólise, criando um estado hipercoagulável. [ 23 ], [ 24 ] Durante o trabalho de parto, a perda de sangue é controlada pela contração miometrial, fatores hemostáticos deciduais locais e fatores de coagulação sistêmicos, e desequilíbrios nesses mecanismos podem levar à hemorragia pós-parto. [ 25 ]
Diagnósticos hemorragia pós-parto
O diagnóstico é estabelecido com base em dados clínicos.
Quem contactar?
Tratamento hemorragia pós-parto
Na maioria dos casos de hemorragia pós-parto, medidas obstétricas oportunas são inicialmente interrompidas, incluindo a administração de medicamentos uterotônicos, compressão uterina bimanual, remoção da placenta retida e tamponamento com balão intrauterino, sutura cirúrgica de quaisquer lacerações, em paralelo com ressuscitação e tratamento de anemia e coagulopatia.
O volume intravascular é reabastecido com solução de cloreto de sódio a 0,9% até 2 L por via intravenosa; transfusão de sangue é realizada se esse volume de solução salina for insuficiente. A hemostasia é obtida por massagem uterina bimanual e administração intravenosa de ocitocina; o exame manual da cavidade uterina é realizado para detectar rupturas e restos de tecido placentário. O colo do útero e a vagina são examinados em espéculos para detectar rupturas; as rupturas são suturadas. Se o sangramento intenso continuar com a administração de ocitocina, 15-metil prostaglandina F2a é adicionalmente prescrita a 250 mcg por via intramuscular a cada 15-90 minutos até 8 doses ou metilergonovina 0,2 mg por via intramuscular uma vez (a administração pode ser continuada a 0,2 mg por via oral 34 vezes ao dia por 1 semana). Durante a cesariana, esses medicamentos podem ser injetados diretamente no miométrio. As prostaglandinas não são recomendadas para pacientes com asma; A metilergonovina é indesejável para mulheres com hipertensão arterial. Às vezes, misoprostol 800-1000 mcg pode ser usado por via retal para aumentar a contratilidade uterina. Se a hemostasia não puder ser alcançada, é necessária a ligadura da parede do hipogástrico ou a histerectomia.
Prevenção
Fatores de risco como miomas uterinos, polidrâmnio, gravidez múltipla, coagulopatia materna, tipo sanguíneo raro, histórico de hemorragia pós-parto em partos anteriores são levados em consideração antes do parto e, se possível, corrigidos. A abordagem correta é um parto suave e sem pressa, com o mínimo de intervenções. Após a separação da placenta, a ocitocina é administrada na dose de 10 U por via intramuscular ou são realizadas infusões de ocitocina diluída (10 ou 20 U em 1000 ml de solução de cloreto de sódio a 0,9% por via intravenosa a 125-200 ml/h por 12 h), o que ajuda a melhorar a contratilidade uterina e reduzir a perda sanguínea. Após a expulsão da placenta, ela é examinada completamente; se forem detectados defeitos placentários, é necessário realizar um exame manual da cavidade uterina com remoção do tecido placentário residual. A curetagem da cavidade uterina raramente é necessária. O monitoramento das contrações uterinas e do volume de sangramento deve ser realizado dentro de 1 hora após a conclusão do 3º estágio do trabalho de parto.
Fontes
- 1. Organização Mundial da Saúde. Recomendações da OMS para a Prevenção e Tratamento da Hemorragia Pós-Parto. Genebra, Suíça: Organização Mundial da Saúde; 2012. Disponível em: https://apps.who.int/iris/bitstream/handle/10665/75411/9789241548502_eng.pdf [Acessado em 31 de maio de 2022].
- 2. Say L, Chou D, Gemmill A, et al.. Causas globais de morte materna: uma análise sistemática da OMS. Lancet Glob Health 2014; 2:e323–e333.
- 3. Kassebaum NJ, Barber RM, Bhutta ZA, et al.. Níveis globais, regionais e nacionais de mortalidade materna, 1990-2015: uma análise sistemática para o Estudo da Carga Global de Doenças de 2015. Lancet 2016; 388:1775–1812.
- 4. Knight M, Callaghan WM, Berg C, et al.. Tendências em hemorragia pós-parto em países com altos recursos: uma revisão e recomendações do Grupo Colaborativo Internacional para Hemorragia Pós-Parto. BMC Pregnancy Childbirth 2009; 9:55.
- 5. Ford JB, Patterson JA, Seeho SKM, Roberts CL. Tendências e resultados da hemorragia pós-parto, 2003–2011. BMC Gravidez e Parto 2015; 15:334.
- 6. MBRRACE-UK. Salvando Vidas, Melhorando o Cuidado Materno. Lições aprendidas para informar o cuidado materno a partir das Investigações Confidenciais do Reino Unido e da Irlanda sobre Mortes e Morbidade Materna 2017-19 2021. Disponível em: https://www.npeu.ox.ac.uk/assets/downloads/mbrrace-uk/reports/maternal-report-2021/MBRRACE-UK_Maternal_Report_2021_-_FINAL_-_WEB_VERSION.pdf. [Acessado em 31 de maio de 2022].
- 7. Calvert C, Thomas SL, Ronsmans C, et al.. Identificando a variação regional na prevalência de hemorragia pós-parto: uma revisão sistemática e meta-análise. PLoS One 2012; 7:e41114.
- 8. Evensen A, Anderson JM, Fontaine P. Hemorragia pós-parto: prevenção e tratamento. Am Fam Physician 2017; 95:442–449.
- 9. Wormer KC JR, Bryant SB. Hemorragia pós-parto aguda. [Atualizado em 30 de novembro de 2020]. Em: StatPearls, [Internet]., Treasure Island (FL): StatPearls Publishing, jan. de 2021, disponível em: https://www.ncbi.nlm.nih.gov/books/NBK499988/. [Acessado em 31 de maio de 2022].
- 10. ACOG. Boletim de Prática nº 183: hemorragia pós-parto. Obstet Gynecol 2017; 130:e168–e186.
- 11. Begley CM, Gyte GML, Devane D, et al.. Manejo ativo versus expectante para mulheres no terceiro estágio do trabalho de parto. Cochrane Database Syst Rev 2011; 2:CD007412-CD.
- 12. Knight M, Bunch K, Tuffnell D, Shakespeare J, Kotnis R, Kenyon S, et al. Salvando vidas, melhorando o cuidado materno: Lições aprendidas para embasar o cuidado materno a partir dos inquéritos confidenciais do Reino Unido e da Irlanda sobre mortes e morbidade materna 2016-18. Oxford: Unidade Nacional de Epidemiologia Perinatal, Universidade de Oxford, 2020: p. 36-42; 2019.
- 13. Rollins MD, Rosen MA. Gleason CA, Juul SE. 16 - Analgesia e anestesia obstétrica. Doenças de Avery do Recém-Nascido (Décima Edição). Filadélfia: Elsevier; 2018. 170–179.
- 14. Cerneca F, Ricci G, Simeone R, et al. Alterações na coagulação e fibrinólise na gravidez normal. Níveis elevados de procoagulantes e níveis reduzidos de inibidores durante a gravidez induzem um estado de hipercoagulabilidade, combinado com fibrinólise reativa. Eur J Obstet Gynecol Reprod Biol 1997; 73:31–36.
- 15. Stirling Y, Woolf L, North WR, et al.. Hemostasia na gravidez normal. Thromb Haemost 1984; 52:176–182.
- 16. Bremme KA. Alterações hemostáticas na gravidez. Best Pract Res Clin Haematol 2003; 16:153–168.
- 17. Gill P, Patel A, Van Hook J. Atonia uterina. [Atualizado em 10 de julho de 2020]. Em: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; jan. de 2021. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK493238/ [Acessado em 12 de maio de 2022].
- 18. Mousa HA, Blum J, Abou El Senoun G, et al. Tratamento para hemorragia pós-parto primária. Cochrane Database Syst Rev 2014; 2014:Cd003249.
- 19. Liu CN, Yu FB, Xu YZ et al.. Prevalência e fatores de risco de hemorragia pós-parto grave: um estudo de coorte retrospectivo. BMC Pregnancy Childbirth 2021; 21:332.
- 20. Nyfløt LT, Sandven I, Stray-Pedersen B, et al.. Fatores de risco para hemorragia pós-parto grave: um estudo de caso-controle. BMC Pregnancy Childbirth 2017; 17:17.
- 21. Nakagawa K, Yamada T, Cho K. Fatores de risco independentes para hemorragia pós-parto. Crit Care Obst Gyne 2016; 2:1–7.
- 22. Wiegand SL, Beamon CJ, Chescheir NC, Stamilio D. Polidrâmnio idiopático: gravidade e morbidade perinatal. Am J Perinatol 2016; 33:658–664.
- 23. Arcudi SRA, Ossola MW, Iurlaro E, et al.. Avaliação do risco de hemorragia pós-parto entre mulheres com trombocitopenia: um estudo de coorte [resumo]. Res Pract Thromb Haemost 2020; 4:482–488.
- 24. Nyfløt LT, Stray-Pedersen B, Forsén L, Vangen S. Duração do trabalho de parto e risco de hemorragia pós-parto grave: um estudo de caso-controle. PLoS One 2017; 12:e0175306.
- 25. Kramer MS, Dahhou M, Vallerand D, et al.. Fatores de risco para hemorragia pós-parto: podemos explicar o recente aumento temporal? J Obstet Gynaecol Can 2011; 33:810–819.
- 26. Buzaglo N, Harlev A, Sergienko R, Sheiner E. Fatores de risco para hemorragia pós-parto precoce (HPP) no primeiro parto vaginal e resultados obstétricos na gravidez subsequente. J Matern Fetal Neonatal Med 2015; 28:932–937.
- 27. Majluf-Cruz K, Anguiano-Robledo L, Calzada-Mendoza CC, et al.. Doença de von Willebrand e outras deficiências hereditárias de fatores hemostáticos em mulheres com histórico de hemorragia pós-parto. Hemofilia 2020; 26:97–105.
- 28. Main EK, Goffman D, Scavone BM, et al.. Parceria nacional para a segurança materna: pacote de consenso sobre hemorragia obstétrica. Obstet Gynecol 2015; 126:155–162.
- 29. Anderson JM, Etches D. Prevenção e tratamento da hemorragia pós-parto. Am Fam Physician 2007; 75:875–882.
- 30. Collis RE, Collins PW. Tratamento hemostático da hemorragia obstétrica. Anesthesia 2015; 70: (Supl. 1): 78–86. e27-8.


 [
[