Médico especialista do artigo
Novas publicações
Eritema migratório
Última revisão: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
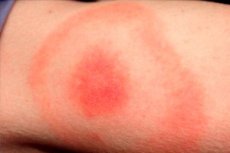
Os últimos meses da primavera, verão e outono quente são a estação de atividade de muitos insetos, incluindo carrapatos ixodídeos. Consequentemente, esta também é a época de pico de incidência de infecções transmitidas por tais carrapatos. A infecção mais comum é considerada borreliose de lyme, ou boreliose transmitida por carrapatos, ou doença de Lyme. Um sinal típico desta patologia é o eritema migratório, uma manifestação cutânea da doença que ocorre na área da picada de um carrapato infectado. O patógeno penetra na pele humana com o fluido salivar do inseto. A infecção é diagnosticada e tratada em um departamento de doenças infecciosas usando antibióticos e terapia sintomática. [ 1 ]
Epidemiologia
O eritema migratório é uma lesão cutânea infecciosa que ocorre principalmente após a picada de um inseto transmissor da borreliose. A infecção se espalha muito rapidamente, de modo que o eritema tende a aumentar rapidamente.
A doença se desenvolve independentemente da idade, raça ou sexo da pessoa. A maioria dos casos ocorre em pessoas entre 21 e 60 anos.
O local mais comum de desenvolvimento do eritema migratório é a parte superior e inferior do tronco, a cabeça e as extremidades superiores.
O eritema migratório é o estágio inicial da borreliose, endêmica nos Estados Unidos, Austrália, países europeus e Sibéria. Na grande maioria dos casos, a doença é registrada durante a estação quente.
A primeira descrição do eritema migratório foi feita há mais de um século pelo médico Afzelius e, um pouco mais tarde, pelo Dr. Lipschutz. No entanto, a essência da doença só foi esclarecida recentemente – nas décadas de 70 e 80 do século XX, quando o agente causador foi isolado e a infecção borreliose foi descrita. Até o momento, o eritema migratório está praticamente associado a essa infecção e é considerado uma espécie de indicador da doença de Lyme (o segundo nome da borreliose).
Causas eritema migratório
O agente causador mais comum do eritema migratório é uma espiroqueta do gênero Borrelia, que está diretamente relacionada aos carrapatos ixodes. Juntamente com a secreção salivar do inseto durante a picada, a espiroqueta penetra nos tecidos humanos. Sinais característicos se desenvolvem na pele da área afetada.
A partir da zona de penetração da linfa e do fluxo sanguíneo, a infecção se espalha para órgãos internos, articulações, linfonodos e sistema nervoso. As espiroquetas mortas liberam uma substância endotóxica nos tecidos, o que acarreta uma série de processos imunopatológicos.
Em geral, podemos citar duas causas básicas (mais comuns) para o desenvolvimento do eritema migratório, e todas elas são causadas pelo ataque de ácaros:
- Picada de carrapato infectado Ixodes dammini ou pacificus;
- Picada de carrapato estrela solitária, ou Amblyomma americanum.
Um carrapato pode "sugar" a pele de uma pessoa enquanto ela caminha em um parque ou floresta. Esses insetos podem viver na grama, em arbustos e árvores, bem como ser transmitidos por pássaros, roedores e outros animais. Os vetores da infecção são bastante comuns: em nosso país, eles podem ser encontrados em quase todos os lugares, especialmente no verão. [ 2 ]
Fatores de risco
O principal grupo de risco para o desenvolvimento do eritema migratório pode ser descrito como trabalhadores de organizações florestais, caçadores e pescadores, pessoas que trabalham em dachas, jardins e hortas, bem como aqueles que visitam regularmente plantações florestais para coletar frutas e ervas selvagens.
Tanto turistas quanto veranistas comuns que gostam de passar o tempo livre mais perto da natureza podem sofrer com picadas de carrapatos e o desenvolvimento de eritema migratório. Especialistas desaconselham visitar áreas com possível habitat de insetos sem necessidade especial, especialmente no período de maio a julho. Se você ainda precisar ir à floresta, é aconselhável escolher caminhos mais conhecidos, sem se aprofundar em matagais. Aliás, os carrapatos são mais visíveis em peças de roupa de cores claras.
A defesa imunológica de uma pessoa é de grande importância no desenvolvimento do eritema migratório. Num contexto de forte imunidade, o eritema muitas vezes não se manifesta: no entanto, isso não significa que a entrada do agente causador da borreliose nos tecidos não acarretará infecção e posterior desenvolvimento do processo infeccioso-inflamatório. [ 3 ]
Patogênese
O agente infeccioso do eritema migratório é mais frequentemente a bactéria gram-negativa Borrelia spirochete, que é transmitida por carrapatos infectados.
Geralmente, na natureza, esses insetos vivem em parques florestais, às margens de rios e lagos, perto de grandes plantações de grama e flores. Uma pessoa pode se infectar por meio de uma picada: é a partir desse local da pele que se inicia o desenvolvimento do eritema migratório. Não importa a rapidez com que o carrapato é removido do corpo: a infecção entra no corpo imediatamente no momento da picada, juntamente com a secreção salivar do inseto.
Durante o ataque, o ácaro pica a pele, rompendo sua integridade. Parte do patógeno se instala diretamente na ferida, enquanto o restante se espalha pela corrente sanguínea e linfática por todo o corpo, permanecendo nos gânglios linfáticos.
O eritema migratório é considerado um sinal inequívoco e típico do início da borreliose, ou doença de Lyme. O alargamento do quadro clínico com o início do envolvimento de múltiplos órgãos é observado aproximadamente quatro semanas após o início do eritema. No entanto, aproximadamente 30% dos pacientes com borreliose não apresentam eritema migratório. Especialistas atribuem isso às peculiaridades individuais da imunidade humana, bem como ao volume da infecção infiltrada e à virulência das bactérias.
O agente infeccioso penetra nos tecidos e nas camadas mais profundas, graças aos vasos linfáticos. Desenvolve-se um processo inflamatório com componente alérgico. Processos exsudativos e proliferativos ocorrem com a participação de células do sistema protetor e retículo-endotelial, linfócitos e macrófagos. O patógeno se liga, sendo percebido pelas estruturas como um agente estranho. Ao mesmo tempo, a proliferação celular é estimulada e o dano tecidual na área da picada cicatriza.
O eritema migratório direto é consequência da reação excessiva da rede vascular cutânea, da inibição da circulação sanguínea e do aumento da pressão plasmática nos vasos capilares. Como resultado, uma certa quantidade de plasma é liberada na derme, iniciando-se o edema e formando-se uma mancha saliente acima da pele sadia. Linfócitos T do sistema vascular migram para a derme: eles exercem controle sobre os "hóspedes indesejados" e destroem o patógeno remanescente. O eritema origina-se na zona central da picada. Na área da lesão original, a resposta inflamatória diminui e as bordas continuam a se expandir à custa dos linfócitos T e das estruturas celulares da derme. O eritema migratório tende a aumentar centrífugamente.
Sintomas eritema migratório
Uma pápula avermelhada se forma na pele no local da picada e aumenta de diâmetro ("espalha-se") diariamente. Esse aumento pode durar de uma a várias semanas. O diâmetro da mancha frequentemente excede 50 mm. À medida que a pápula aumenta, a parte central do eritema torna-se pálida.
Uma reação semelhante ocorre na área da picada: a parte superior do tronco, as nádegas e as extremidades são mais frequentemente afetadas. As bordas da lesão geralmente são achatadas, sem sinais de descamação. A patologia quase nunca é encontrada nas superfícies plantar e palmar.
O eritema migratório crônico é um tipo de dermatose infecciosa causada por borrélias que penetraram nos tecidos após a picada de um carrapato. Algumas vítimas, além do eritema migratório, apresentam manifestações mais graves da doença, em particular meningite.
A área da picada geralmente é uma mancha avermelhada-arroxeada, que se manifesta após um certo período após a lesão. O elemento patológico se expande rapidamente e assume uma forma oval, semicircular ou anelar. O tamanho médio da mancha é de 50 a 150 mm. Como regra, uma pessoa é picada por apenas um inseto, a mancha costuma ser única.
As sensações subjetivas estão praticamente ausentes, não havendo queixas quanto à vermelhidão da pele. Após algum tempo, o eritema migratório desaparece gradualmente, muitas vezes deixando um traço peculiar na forma de uma mancha pigmentada, que também se achata e clareia com o tempo.
Pacientes individuais podem se queixar de formigamento, coceira leve e um estado geral de desconforto. Se complicações se somarem, o quadro clínico se expande e é complementado por novos sintomas relevantes. [ 4 ]
Primeiros sinais
O eritema migratório transmitido por carrapatos geralmente aparece de 3 a 30 dias após a picada. No entanto, em alguns casos, o período de incubação pode durar até 90 dias.
A área eritematosa apresenta a aparência de uma mancha rosada ou avermelhada com uma pápula na área da picada do inseto. A formação tem uma pequena convexidade, cujo contorno aumenta e muda constantemente. Ao tocá-la, é possível sentir um leve calor. À medida que aumenta, a zona central torna-se mais clara e o eritema assume a aparência de um anel. O estágio inicial, em alguns pacientes, pode ser acompanhado por uma leve coceira e desconforto.
Outros sintomas de fundo podem incluir:
- Distúrbios do sono;
- Um ligeiro aumento de temperatura;
- Fraqueza, sensação constante de fadiga;
- Dor de cabeça, tontura.
Estágios
O eritema migratório na doença de Lyme tem 3 estágios:
- Localizado precocemente;
- Disseminado precocemente;
- Tarde.
Entre os estágios inicial e final, geralmente há um lapso de tempo sem manifestações sintomáticas óbvias.
Vamos analisar cada um dos estágios separadamente.
- O eritema migratório na borreliose é um sintoma inicial básico e é encontrado na maioria dos pacientes. O início de seu desenvolvimento é o aparecimento de uma mancha avermelhada, semelhante a uma pápula, na área da pele afetada pela picada do carrapato. O sinal aparece cerca de um mês após a picada, mas pode aparecer antes – até mesmo no terceiro ou quarto dia. É importante que nem todos os pacientes saibam que foram atacados por um inseto: muitos não percebem e, portanto, a princípio, não prestam atenção à vermelhidão. Com o tempo, a área avermelhada "se espalha", formando-se uma zona de transparência entre as partes central e periférica. O centro às vezes fica mais espesso. Se não for tratado, o eritema migratório geralmente desaparece em cerca de um mês.
- O estágio inicial disseminado mostra sinais de disseminação do patógeno por todo o corpo. Após a conclusão do primeiro estágio e o desaparecimento do eritema migratório, que não foi tratado adequadamente, numerosos elementos secundários em forma de anel aparecem na pele, sem uma parte central compactada. Além disso, aparecem neuromialgia e sinais gripais (desconforto geral, rigidez dos músculos occipitais e febre). Esses sintomas às vezes duram várias semanas. Devido à inespecificidade do quadro clínico, a doença é frequentemente diagnosticada erroneamente, de modo que o tratamento é prescrito incorretamente. Em alguns pacientes, além dos sintomas acima, há dor lombar, dispepsia, dor de garganta, aumento do baço e dos linfonodos. O quadro clínico do segundo estágio do eritema migratório é frequentemente instável e muda rapidamente, mas os sinais constantes são problemas de saúde geral e perda de força, que duram bastante tempo - mais de um mês. Em alguns pacientes, há uma síndrome fibromiálgica caracterizada por dor generalizada e fadiga. Os sinais de eritema migratório na pele podem reaparecer imediatamente, mas em uma variação mais branda. Distúrbios neurológicos se juntam (cerca de 15% dos casos), precedendo o desenvolvimento de artrite. Na maioria das vezes, esses distúrbios são representados por meningite linfocítica, neurite craniana e radiculoneuropatias. Distúrbios miocárdicos (miopericardite, bloqueios atrioventriculares) são observados em menos de 10% dos casos.
- Sem tratamento adicional, o eritema migratório e as lesões infecciosas progridem para o estágio seguinte, mais avançado, que se desenvolve vários meses ou até anos após a lesão transmitida pelo carrapato. A maioria dos pacientes desenvolve artrite, e as articulações ficam inchadas e doloridas. A formação e até mesmo a ruptura de cistos de Baker são possíveis. Entre os sinais comuns da doença estão desconforto geral, fraqueza e um leve aumento da temperatura. Na ausência de tratamento adicional, desenvolve-se atrofia na forma de acrodermatite crônica, polineuropatia e encefalopatia.
Formulários
Eritema é uma vermelhidão anormal da pele, ou erupções cutâneas avermelhadas causadas pelo aumento do fluxo sanguíneo para os capilares — e nem sempre o problema se deve à entrada de espiroquetas da Borrelia nos tecidos. O eritema migratório é categorizado em diversas variedades, e cada uma tem seus próprios sinais e causas específicos.
- O eritema migratório de Darier é uma doença rara e pouco compreendida. Manifesta-se em um contexto de sintomas de exacerbação de infecção viral latente provocada pelo vírus Epstein-Barr. A patogênese desse tipo de eritema ainda não está clara.
- O eritema nodoso migratório é um tipo específico de processo inflamatório no tecido adiposo (paniculite), caracterizado pelo aparecimento de nódulos subcutâneos dolorosos e palpáveis, de coloração avermelhada ou vermelho-púrpura, mais frequentemente na parte inferior das pernas. A patologia ocorre como resultado de doença sistêmica desencadeante com infecção estreptocócica, enterocolite e sarcoidose.
- O eritema migratório necrolítico é provocado pelo desenvolvimento de glucagonoma, que surge das células α do pâncreas em pacientes com diabetes mellitus. A patologia se manifesta por uma erupção eritematosa cíclica com bolhas superficiais nas bordas, acompanhada de sensação de coceira ou queimação. O exame histológico revela necrose das camadas epidérmicas superiores com edema e queratinócitos necrosados.
- O eritema migratório de Afzelius Lipschutz é o tipo mais comum de patologia, que é o estágio inicial no desenvolvimento da borreliose por carrapato (doença de Lyme).
- O eritema migratório de Gammel é uma erupção cutânea específica, com coceira, estrias e aspecto de guirlanda, que ocorre em decorrência de processos oncológicos no corpo. O eritema apresenta a aparência de centenas de elementos em forma de anel, semelhantes à urticária, mas espalhados por todo o tronco. Frequentemente, a mancha assemelha-se a um corte de árvore ou à pele de um tigre. A principal característica da doença é uma rápida mudança de contornos, o que justifica plenamente o nome de vermelhidão migratória (mutável).
Complicações e consequências
O eritema migratório geralmente se resolve cerca de um mês após o início (às vezes após vários meses). Manchas pigmentadas e descamativas transitórias permanecem na pele. Por algum tempo, o paciente sentirá coceira leve, dormência e diminuição da sensibilidade à dor.
Se o eritema migratório não for tratado ou for tratado incorretamente, a patologia se transforma em uma forma crônica: o processo inflamatório crescente contribui para o desenvolvimento de distúrbios atróficos e degenerativos, principalmente no sistema nervoso. Os pacientes começam a ter problemas de sono, a atenção e a memória se deterioram, há labilidade emocional e uma sensação constante de ansiedade. Como tais reações são consequência da desmielinização das fibras nervosas, o paciente progride com encefalomielite, desenvolvendo-se encefalopatia com convulsões do tipo epiléptico. Os nervos cranianos (óptico e vestibulococlear) podem ser afetados. Sintomas patológicos como zumbido, tontura, diminuição da acuidade visual e distorção da percepção visual podem ser observados. Com danos adicionais à medula espinhal, a sensibilidade é prejudicada e ocorre dormência em qualquer um dos compartimentos vertebrais.
Diagnósticos eritema migratório
O diagnóstico do eritema migratório é feito por um médico infectologista, levando em consideração as informações obtidas por meio do exame e entrevista do paciente. Na maioria dos casos, o exame visual é suficiente para o diagnóstico, especialmente em caso de picada de carrapato comprovada. Em um estágio inicial, o diagnóstico laboratorial não é tão informativo, pois o eritema migratório é detectado antes do surgimento de resultados positivos dos testes sorológicos. [ 5 ]
Para confirmar a natureza infecciosa da doença, são realizados exames de sangue (anticorpos para Borrelia, ensaio imunoenzimático ou ELISA). O estudo é considerado positivo se os seguintes indicadores forem detectados:
- IgM para Borrelia é 1:64 ou mais;
- A relação IgG para Borrelia é 1:128 ou mais.
Tais estudos nem sempre são indicativos, por isso são realizados diversas vezes, com um determinado intervalo de tempo.
Em áreas endêmicas para a doença de Lyme, muitos pacientes procuram médicos com sintomas semelhantes à doença, mas sem evidências de eritema migratório. Nesses indivíduos, um título elevado de IgG em comparação com um título normal de IgM pode indicar uma infecção anterior, mas não uma infecção aguda ou crônica. Esses casos podem levar à antibioticoterapia prolongada e desnecessária se mal interpretados.
O diagnóstico instrumental inclui microscopia de vários biomateriais: sangue, líquido cefalorraquidiano, linfa, líquido intra-articular, amostras de biópsia de tecido, etc. Os testes de cultura são relativamente raros, pois a germinação de culturas de borreliose é um processo bastante trabalhoso e demorado.
Se não houver erupção cutânea na forma de eritema migratório, torna-se mais difícil fazer um diagnóstico correto.
Diagnóstico diferencial
Dependendo das manifestações clínicas, o eritema migratório muitas vezes precisa ser diferenciado de outras doenças:
- Infecção respiratória aguda;
- Telhas cor de rosa;
- Inchaço do tipo eritematoso;
- Processo alérgico em resposta à picada de inseto.
Nos estados da América do Sul e na costa atlântica, picadas de insetos Amblyomma americanum podem causar erupção cutânea semelhante ao eritema migratório, acompanhada de sinais sistêmicos inespecíficos. No entanto, o desenvolvimento de borreliose nessa situação está fora de cogitação.
Quem contactar?
Tratamento eritema migratório
Pacientes com eritema migratório moderado ou complicado são internados no Departamento de Doenças Infecciosas para tratamento hospitalar. Casos leves podem ser tratados ambulatorialmente.
Para neutralizar o agente infeccioso da doença, utilizam-se antibióticos do grupo das tetraciclinas ou penicilinas semissintéticas (injeções e administração interna de medicamentos). No eritema migratório crônico, é apropriado o uso de cefalosporinas de última geração (em particular, ceftriaxona ). [ 6 ]
É obrigatória a realização de terapia sintomática:
- Tratamento de desintoxicação, correção do equilíbrio ácido-base (administração de soluções de glicose-sal);
- Tratamento antiedema (administração de diuréticos na forma de Furosemida, Reogluman).
Para otimizar a circulação sanguínea capilar nos tecidos prescrever:
- Medicamentos cardiovasculares ( Cavinton, Trental, Instenon);
- Antioxidantes (tocoferol, ácido ascórbico, actovegina );
- Medicamentos nootrópicos, vitaminas do complexo B;
- Analgésicos e anti-inflamatórios ( Indometacina, Paracetamol, Meloxicam);
- Agentes que otimizam os processos neuromusculares (Proserina, Distigmina).
O tratamento é prolongado, prescrito por um médico de forma individualizada.
Prevenção
Os métodos básicos de prevenção do eritema migratório são os mesmos usados para prevenir a infecção por borreliose.
É necessário prestar atenção à seleção adequada de roupas ao trabalhar ou descansar ao ar livre, caminhar no parque ou na área florestal. É obrigatório o uso de chapéu, chapéu panamá ou cachecol. É melhor escolher roupas de cores claras e com mangas compridas. O ideal é que os punhos na região das mãos e canelas sejam justos e com elástico. Os sapatos devem ser fechados.
Nas roupas e partes expostas do corpo (exceto o rosto), recomenda-se aplicar repelentes especiais - preparações externas que repelem insetos, incluindo carrapatos.
Ao retornar para casa - após uma caminhada, descanso ou após um turno de trabalho - você deve inspecionar cuidadosamente suas roupas, corpo e cabelo em busca de carrapatos.
Também é necessário conhecer as regras básicas para remover o inseto, caso ele penetre no corpo. O carrapato deve ser agarrado firmemente no ponto de sua penetração na pele, usando uma pinça limpa ou simplesmente dedos limpos para segurar o inseto em ângulo reto, girá-lo e retirá-lo. O local da picada deve ser tratado com uma solução antisséptica (por exemplo, qualquer loção com álcool, vodca, etc.). É aconselhável colocar o carrapato em um frasco limpo e levá-lo à Estação Sanitária e Epidemiológica (SES) mais próxima para avaliar a probabilidade de infecção. Se não for possível examinar o inseto, ele deve ser queimado.
A ferida resultante é inspecionada regularmente e a temperatura corporal é medida por quatro semanas. Isso é necessário para detectar atempadamente os primeiros sinais de patologia. A consulta médica deve ser obrigatória se a área afetada apresentar os seguintes sintomas:
- Vermelhidão com contornos bem marcados, com diâmetro igual ou superior a 30 mm;
- Dor de cabeça, tontura de origem desconhecida;
- Dor lombar;
- Um aumento de temperatura acima de 37,4°C.
Alguns especialistas recomendam a administração profilática de antibióticos (penicilina, séries de tetraciclinas, cefalosporinas) após uma picada de carrapato:
- Dentro de cinco dias se a antibioticoterapia foi iniciada a partir do primeiro dia da picada;
- Dentro de 14 dias, se já se passaram três dias ou mais desde a picada.
A autoadministração de antibióticos é inaceitável: a medicação é prescrita por um médico infectologista com base em suspeitas e sintomas.
Previsão
O prognóstico de vida é favorável. No entanto, se não tratada, a doença pode se tornar crônica, com danos adicionais ao sistema nervoso e às articulações, além de comprometimento da capacidade de trabalho e incapacidade. Em muitos casos, os pacientes precisam limitar suas atividades profissionais se estas forem acompanhadas de sobrecarga nos órgãos afetados.
A abordagem moderna para o tratamento do eritema migratório sempre assume um efeito complexo: é nessas condições que podemos falar sobre a maior eficácia e prognóstico favorável para os pacientes.

