Médico especialista do artigo
Novas publicações
Hepatite hepática tóxica: aguda, crónica, induzida por drogas, alcoólica
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
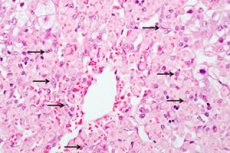
A hepatite tóxica é um processo patológico no fígado que ocorre como resultado da entrada de substâncias tóxicas no organismo. Como seu principal processamento e neutralização ocorre no fígado, desenvolve-se um processo inflamatório agudo ou crônico. A hepatite tóxica aguda ocorre como resultado da entrada de uma alta concentração de toxinas no organismo, o que interrompe o funcionamento estrutural e funcional do fígado. Na hepatite crônica, o organismo fica exposto a agentes nocivos por um longo período e de forma constante, e a patologia piora gradualmente.
Primeiro, as células do fígado são danificadas e depois morrem. O tecido é gradualmente transformado e substituído por tecido conjuntivo. Isso está associado a distúrbios funcionais e dor na região do fígado. A icterícia progride.
Se você começar a tratar a doença a tempo, poderá retardar ou interromper sua progressão. Se não tomar nenhuma medida, poderá ter complicações graves, incluindo cirrose e insuficiência cardíaca grave, que muitas vezes terminam em morte.
Epidemiologia
Analisando dados estatísticos, constatou-se que as mulheres são mais suscetíveis a danos no fígado do que os homens. Quanto mais precoce o tratamento, melhor o prognóstico da doença. A ocorrência de sangramento é a causa de morte em aproximadamente 30 a 50%. O coma leva à morte em 80 a 100%. A ocorrência de ascite leva à morte em 80% dos casos, com a morte ocorrendo em 3 a 4 anos.
Causas hepatite tóxica
A hepatite pode se desenvolver quando substâncias tóxicas entram no corpo. Essa ingestão pode ser acidental ou intencional. Por exemplo, as pessoas frequentemente se envenenam com cogumelos venenosos, confundindo-os com comestíveis. A atividade profissional é frequentemente associada a envenenamentos acidentais. Ao trabalhar com substâncias tóxicas, ácidos, vapores e poeira entram no corpo humano e causam danos. O envenenamento intencional é um caso de suicídio, no qual a pessoa ingere veneno.
A principal via de penetração das toxinas no fígado é a via oral, através do trato digestivo. A partir do estômago, ocorre a absorção e, em seguida, o transporte. No tecido hepático, elas exercem o principal efeito danoso.
A intoxicação pode ser causada pelo uso prolongado de medicamentos ou por altas dosagens. O maior perigo é representado por medicamentos que atuam contra vírus, convulsões e isoniazida.
As substâncias utilizadas na produção também podem envenenar o fígado. Nesse caso, o fígado pode estar sujeito a patologias agudas ou crônicas. Tudo isso é acompanhado pela morte do fígado. O maior perigo são compostos fenólicos, arsênio e elementos de fósforo. A causa pode ser o abuso de álcool, especialmente se for de baixa qualidade, e drogas. Isso se deve ao fato de que o processamento principal é atribuído ao fígado. O perigo de efeitos tóxicos se deve a uma violação do metabolismo da gordura: ocorre a degeneração gordurosa das células hepáticas. Elementos narcóticos também são neutralizados. Muitas ervas daninhas e cogumelos têm efeito tóxico.
Fatores de risco
O grupo de risco inclui pessoas cujas atividades profissionais estão relacionadas a toxinas e componentes cáusticos. Alcoólatras e dependentes químicos frequentemente terminam suas vidas com doenças hepáticas. Suicidas que tomaram veneno com a intenção de cometer suicídio, mas sobreviveram, já apresentam danos hepáticos graves, que podem progredir.
Pessoas que são forçadas a tomar medicamentos fortes constantemente devem monitorar a condição do fígado. Isso é especialmente verdadeiro para aqueles que tomam analgésicos e medicamentos antituberculosos. Se uma pessoa já tem alguma doença hepática, hepatite viral ou é portadora de hepatite viral, ela automaticamente se enquadra no grupo de risco. Na velhice, o risco de desenvolvimento aumenta significativamente, pois o fígado não consegue lidar com a carga e processa tudo muito mais lentamente. As mulheres correm mais risco do que os homens. Isso se deve a um metabolismo mais lento. As toxinas são excretadas pelas mulheres por muito mais tempo do que pelos homens.
A hereditariedade desempenha um papel importante. Existe uma predisposição genética para o desenvolvimento de doenças hepáticas. Possíveis anormalidades na estrutura do fígado e distúrbios funcionais também são levados em consideração. Além disso, a produção inadequada de enzimas pode não apenas retardar a neutralização de toxinas, mas também estimular sua síntese adicional no corpo. Atualmente, também, pessoas que praticam relacionamentos íntimos não tradicionais e pessoas com orientação sexual não tradicional estão em risco.
Patogênese
A patogênese baseia-se no efeito danoso das toxinas no corpo humano. Os hepatócitos são danificados, ocorrem distúrbios estruturais e funcionais, e eles morrem e são substituídos por tecido adiposo.
Existe também um segundo mecanismo para o desenvolvimento da patologia. A microcirculação sanguínea no fígado pode ser prejudicada. O leito vascular é danificado, o que resulta na interrupção do suprimento sanguíneo e na falta de nutrientes e oxigênio para o órgão. Uma alta concentração de produtos metabólicos e dióxido de carbono se acumula. Isso danifica o fígado e tem um efeito tóxico sobre ele. Os processos metabólicos no fígado, incluindo os processos de oxidação-redução, são interrompidos. O metabolismo de carboidratos e proteínas sofre alterações. Até mesmo a composição do sangue muda gradualmente. Isso causa processos irreversíveis nas membranas celulares: a replicação do DNA é interrompida, a atividade enzimática diminui e os processos respiratórios são suprimidos. Os hepatócitos sofrem processos distróficos e morrem gradualmente.
A terceira via de distúrbios está associada à interrupção do metabolismo normal dos ácidos biliares, resultando em uma interrupção do metabolismo biliar, na diminuição do fluxo sanguíneo nos capilares biliares e na diminuição do fluxo de bile pelos ductos biliares intra-hepáticos. O resultado é o mesmo dos dois primeiros casos: os hepatócitos são danificados, degeneram e morrem gradualmente.
Como a hepatite tóxica é transmitida?
Muitas pessoas se preocupam em infectar seus parentes e familiares com hepatite tóxica. Podemos garantir com segurança: não há motivo para preocupação. Casos de hepatite que se desenvolvam em famílias são impossíveis. A exceção são os casos de ingestão de substâncias venenosas (por exemplo, cogumelos venenosos) ou alimentos estragados. A via de transmissão por meio de contatos e utensílios domésticos está excluída.
Sintomas hepatite tóxica
Geralmente, a hepatite pode ser reconhecida por sensações dolorosas sob a costela direita. Na maioria das vezes, a dor aparece do 2º ao 5º dia. O fígado aumenta de tamanho. A fraqueza muscular se manifesta. O processo agudo é acompanhado por sangramento intenso, sangramento gengival, fragilidade dos vasos sanguíneos e pequenos hematomas na superfície da pele. O comportamento da pessoa também muda significativamente: ela fica superexcitada ou, inversamente, a patologia se manifesta em uma reação lenta. Gradualmente, tremores no corpo se juntam, perda gradual de peso. Periodicamente, o estômago incha e a diarreia aparece. Isso é causado por uma violação do fluxo de bile. A capacidade de trabalho diminui drasticamente, a fadiga aumenta. Um sinal importante é a coceira em todo o corpo. A pele começa a coçar como resultado do aumento da quantidade de ácidos graxos na derme. O fígado e o baço aumentam de tamanho. A hepatite crônica é indicada por períodos alternados de remissão e exacerbação.
Assim que notar sensações dolorosas na região do fígado (abaixo da costela direita), consulte um médico o mais rápido possível. Os primeiros sintomas também podem incluir perda de apetite e distúrbios dispépticos.
Coceira na pele na hepatite tóxica
A coceira na pele é causada pelo acúmulo de ácidos biliares nas camadas mais profundas da pele. Para prevenir esse fenômeno desagradável, você precisa tomar hepatoprotetores que protegem a pele dos efeitos nocivos.
Exacerbação da hepatite tóxica
Há uma alternância entre o período de remissão, durante o qual a pessoa se sente bem, e exacerbações. A exacerbação é acompanhada por distúrbios digestivos e um aumento do fígado a tal ponto que pode ser facilmente palpado sob a costela direita. A temperatura pode aumentar e a intoxicação pode surgir.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ]
Hepatite tóxica durante a gravidez
O desenvolvimento de hepatite em uma gestante é indicado por dor na região do fígado, febre, sangramento e hemorragias. O comportamento muda drasticamente: desenvolve-se inibição ou aumento da excitabilidade. Pode ocorrer perda de consciência. Não apenas o fígado, mas também o baço, aumentam de tamanho e surge coceira na pele.
Aos primeiros sinais, é importante consultar um médico imediatamente para obter um diagnóstico e tratamento corretos. A automedicação é estritamente proibida. Gestantes devem seguir uma dieta rigorosa. Repouso na cama também deve ser observado. Terapia de desintoxicação é realizada e absorventes são usados. Hepatoprotetores e medicamentos coleréticos ajudam a restaurar as células hepáticas. Em casos graves, antídotos são usados.
Para fins de prevenção, é necessário planejar a gravidez com antecedência e fazer exames preventivos. É importante tratar quaisquer doenças hepáticas, mesmo que estejam em remissão ou latentes, e que não incomodem a mulher. Caso contrário, a inflamação não poderá ser evitada. Se você tem histórico de doenças hepáticas, deve fazer exames regularmente.
Para mulheres grávidas, a hepatite tóxica é especialmente perigosa devido às suas complicações. Desenvolve-se hepatopatia, que resulta em problemas de coagulação sanguínea. Isso é perigoso durante o parto, pois aumenta o risco de sangramento. Quando tais complicações se desenvolvem, a terapia coagulopática é realizada na maioria dos casos, após a qual a gravidez é interrompida e o tratamento continuado. Uma complicação igualmente perigosa é a hipercoagulação, na qual a coagulação sanguínea aumenta. Isso é repleto de formação de coágulos sanguíneos. Ambas as patologias requerem interrupção da gravidez. O parto é acompanhado por terapia hepatoprotetora, infusão de plasma fresco congelado e estimulação da hemostasia. Todas as gestantes com lesão hepática de qualquer etiologia necessitam de hospitalização urgente.
Hepatite tóxica em crianças
Danos hepáticos tóxicos em crianças são raros. Se analisarmos esses casos raros de danos, podemos notar que os sintomas neurológicos e cardiorrespiratórios predominam nessas crianças. Distúrbios circulatórios do fígado se desenvolvem. Na maioria das vezes, o envenenamento acidental é observado em crianças, ou seja, o envenenamento com efeito letal. Menos frequentemente, ocorre a ingestão de altas concentrações de drogas ou substâncias tóxicas. As crianças os usam sem saber devido à curiosidade excessiva, se os pais não esconderem o veneno o suficiente da criança. A criança é imediatamente encaminhada para a unidade de terapia intensiva, pois a necrose aguda se desenvolve rapidamente.
Em crianças, diferentemente dos adultos, as lesões podem ser causadas por alergias e distúrbios graves do sistema imunológico. Elas se manifestam de forma mais grave. Além dos sintomas tradicionais, as crianças podem apresentar choque anafilático, erupções cutâneas intensas e distúrbios do sistema imunológico, incluindo imunodeficiências. A diurese também aumenta. A necrose se desenvolve muito rapidamente.
Estágios
Primeiro, desenvolve-se a fase aguda. Na ausência de terapia, com recuperação incompleta, torna-se crônica. A fase final é a ascite, frequentemente culminando em morte.
- Atividade na hepatite tóxica
Depende da dose, da presença de patologias concomitantes, da velocidade e do grau de atividade. A hepatite com atividade tóxica máxima se desenvolve mais rapidamente. Frequentemente, tem desfecho fatal.
- Hepatite tóxica de atividade mínima
O grau de atividade é típico da hepatite tóxica. A hepatite com grau mínimo de atividade tem um prognóstico favorável. Desenvolve-se lentamente e é facilmente tratada. Seu desenvolvimento é estimulado principalmente por um sistema imunológico enfraquecido. Esta forma é caracterizada por um processo inflamatório leve, indolor e sem desconforto aos pacientes. Leva a um aumento de tamanho.
Formulários
Existem muitos tipos de hepatite. Nesse sentido, existem diversas classificações baseadas em diversos fatores. De acordo com a classificação principal, a doença é dividida em aguda e crônica. O processo agudo é caracterizado pela rápida progressão das patologias, devido à duração da ação dos fatores danosos. Desenvolve-se lentamente e é menos grave. As consequências e complicações não são menos graves.
Existem muitos tipos de hepatite. Os mais comuns são a cirrose induzida por medicamentos, a cirrose ocupacional, a cirrose alimentar, a cirrose viral, a cirrose induzida por medicamentos e a cirrose alcoólica. A hepatite tóxica com transição para cirrose hepática é destacada separadamente.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Hepatite tóxica aguda
A característica distintiva é que a hepatite se desenvolve muito rapidamente, em ritmo acelerado. O pico da doença ocorre no terceiro dia de exposição à toxina. Aparecem dores intensas, resultantes da hipertrofia. A temperatura sobe bruscamente, para 38 graus ou mais. Surgem fraqueza, dores no corpo, aumento da fragilidade e síndrome dispéptica.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
Hepatite induzida por drogas tóxicas
A toxicose é frequentemente consequência de intoxicação por medicamentos. A causa é o excesso de dosagem ou o uso prolongado de medicamentos. Com o uso prolongado, desenvolve-se com mais frequência uma forma crônica; com overdose, uma forma aguda. O fígado costuma ser o único órgão-alvo exposto às toxinas. O fígado reage principalmente à ação dos medicamentos, pois seu processamento ocorre no fígado. O fígado também neutraliza os resíduos e os remove.
A dosagem e a duração da medicação variam muito. Atualmente, existem milhares de medicamentos que podem causar danos ao fígado. Muitas vezes, a causa dessas complicações é a automedicação, já que muitos desses medicamentos são vendidos sem receita médica. 50% se devem a erros de médicos que prescrevem medicamentos incorretamente ou os combinam incorretamente.
Alguns medicamentos têm efeitos colaterais inevitáveis no fígado, independentemente da dose. Mas, muitas vezes, o uso desses medicamentos não pode ser evitado. Por exemplo, quimioterapia, terapia antirretroviral, medicamentos antitumorais. Em pessoas com maior sensibilidade do corpo, reações alérgicas frequentes e idosos, o risco de desenvolver hepatite tóxica aumenta ao tomar qualquer medicamento. Mesmo antibióticos e antipiréticos aparentemente inofensivos podem causar danos significativos ao fígado.
Agentes hormonais, antidepressivos, substâncias psicotrópicas e neurolépticos, diuréticos, antibacterianos e antivirais são especialmente perigosos para o fígado. Algumas combinações de medicamentos podem ter efeito tóxico. Exceder a dosagem de muitos medicamentos resulta em morte. Assim, se você tomar 10 g de paracetamol, desenvolve-se necrose hepática. Este medicamento é frequentemente usado com propósitos suicidas. A hepatite tóxica frequentemente se desenvolve após o tratamento de doenças como leucopenia e esplenomegalia.
A principal condição para a recuperação é a interrupção de medicamentos tóxicos para o fígado. Também é necessário eliminar outras causas que agravam o processo inflamatório. Após isso, é realizada a terapia adequada, que leva à reversão da patologia. Se as medidas forem tomadas em tempo hábil, o prognóstico pode ser favorável. Em casos graves, pode ser necessária hemodiálise, que geralmente tem um efeito positivo e promove a recuperação do corpo. Se ocorrer insuficiência hepática, pode ser necessário um transplante de fígado urgente.
Para prevenir a hepatite induzida por medicamentos, o uso de medicamentos pesados com efeitos colaterais deve ser combinado com hepatoprotetores. Eles protegem contra efeitos negativos, reduzem a probabilidade de danos e a gravidade da patologia.
Hepatite tóxica alcoólica
O álcool, especialmente o de baixa qualidade, tem um efeito negativo. Ele é neutralizado no fígado. São formadas toxinas que têm um efeito prejudicial à pessoa. Elas causam necrose, o que acaba contribuindo para a cirrose, uma doença fatal.
 [ 37 ]
[ 37 ]
Hepatite tóxica ocupacional
É uma consequência do impacto de fatores de produção nocivos no organismo. É mais frequentemente observada em funcionários que trabalharam no setor de produção ou em laboratórios por um longo período. O risco de hepatite ocupacional é especialmente alto em funcionários com imunidade reduzida e hepatite viral concomitante ou outras doenças hepáticas.
Pode se desenvolver tanto na forma aguda quanto na crônica. Na forma aguda, ocorre como resultado de vazamentos industriais, descuido, mau funcionamento de equipamentos ou exaustor com defeito. Nesses casos, o corpo recebe uma grande dose do medicamento de uma só vez.
Na forma crônica, o envenenamento se desenvolve lenta e gradualmente. Por exemplo, uma pessoa inala vapores de substâncias tóxicas por um longo período. Os principais venenos industriais são fósforo amarelo, tricloroetileno e carbono. Agentes biológicos, como fungos, vírus e bactérias, com os quais microbiologistas, virologistas e bacteriologistas precisam lidar, também são perigosos. Não menos perigosos são os produtos farmacêuticos e químicos utilizados para fins médicos ou em pesquisas.
Hepatite tóxica alimentar
Esta forma da doença também é chamada de hepatite fecal-oral. A principal causa da doença são fragmentos de matéria fecal que passam de uma pessoa infectada para uma pessoa saudável. A transmissão ocorre pela boca, durante o contato oral. Pessoas com desejo por métodos não tradicionais de relações sexuais são suscetíveis a esta forma de infecção.
Esse mecanismo sugere erroneamente que a hepatite tóxica é contagiosa. Mas não é o caso. É importante entender que não é a doença em si que é transmitida, mas o agente tóxico que a causa. É isso que leva ao desenvolvimento de danos semelhantes no corpo.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ]
Hepatite tóxica viral
A causa do desenvolvimento é um vírus que libera toxinas e produtos do metabolismo viral no sangue. Essas substâncias são chamadas de endotoxinas. Elas penetram no fígado e causam alterações patológicas, incluindo necrose e degeneração gordurosa do fígado. A hepatite viral é confirmada por estudos virológicos. Às vezes, a doença está latente, por isso é importante realizar exames preventivos e exames. Isso permitirá a detecção oportuna da patologia e a tomada das medidas necessárias.
O tratamento depende da forma do vírus que causou as alterações. Isso não pode ser feito sem exames laboratoriais. As hepatites virais B, C e D são transmitidas sexualmente e por meio do uso de drogas. A infecção também pode ocorrer durante intervenções cirúrgicas e procedimentos invasivos, como resultado da não observância das regras de assepsia.
A mais grave é a hepatite C. A doença nem sempre se manifesta externamente. A pessoa pode se sentir bem, mas após isso ocorre uma crise aguda. O fígado é danificado de forma lenta e assintomática. A doença acaba se manifestando como cirrose hepática, após a qual a pessoa morre rapidamente. Além disso, pode causar complicações em outros órgãos.
A hepatite B é disseminada na população e frequentemente transmitida por transfusão de sangue. A principal medida preventiva é o monitoramento do sangue doado e exames preventivos regulares. Se detectada a tempo, pode ser tratada. No entanto, se detectada tardiamente, muitas vezes leva à morte.
A hepatite D frequentemente se sobrepõe à hepatite B. Juntas, elas formam uma doença perigosa que se manifesta de forma grave e traz complicações graves. Na maioria dos casos, termina em óbito.
Hepatite tóxica após quimioterapia
Uma das principais causas é o impacto da quimioterapia e da terapia antiviral, que contribuem para danos hepáticos tanto na forma aguda quanto na crônica. Isso se deve ao fato de que a principal degradação dos medicamentos antitumorais ocorre no fígado. Como resultado, todas as funções hepáticas são interrompidas, incluindo a desintoxicação. Os citostáticos interrompem o crescimento e a divisão das células tumorais, mas, ao mesmo tempo, têm um efeito semelhante nas células hepáticas. As células perdem a capacidade de se regenerar. Isso leva ao acúmulo do medicamento no fígado e a um efeito tóxico. Como resultado da quimioterapia, a hepatite tóxica é complicada por distúrbios colestáticos e encefalopatia hepática. Tudo isso é acompanhado por erupção cutânea e dor. A temperatura corporal aumenta significativamente.
Para minimizar o impacto negativo da quimioterapia no fígado, é necessário monitorá-lo constantemente. O principal exame é um exame bioquímico de sangue. De acordo com os requisitos modernos, um exame de sangue deve ser realizado antes do início da quimioterapia e, em seguida, no 14º dia de tratamento. A condição é monitorada cuidadosamente do 14º ao 21º dia. Durante esse período, os exames são frequentemente realizados diariamente. Os níveis de bilirrubina e transaminase são monitorados, o que é um sinal de dano hepático tóxico. Após o término da terapia oncológica, a condição hepática é monitorada mensalmente por 6 meses e, em seguida, a cada 6 meses.
A toxicose durante a quimioterapia pode ser prevenida com a hepatoproteção. Ela restaura a estrutura das membranas danificadas, retarda os processos destrutivos nos hepatócitos e previne a fibrose.
Hepatite tóxica exógena
Causada pela exposição a toxinas ambientais. São elementos de qualquer natureza e origem, incluindo metais pesados, vapores ácidos, álcool e medicamentos. Podem provocar formas agudas e crônicas da doença. A patogênese baseia-se principalmente na violação da hemostasia hepática.
A intoxicação exógena ocorre frequentemente na agricultura, durante o tratamento com inseticidas e herbicidas. As formas mais graves são observadas em casos de intoxicação por arsênio, carbono e fósforo. Muitos medicamentos, e até mesmo anticoncepcionais hormonais, danificam o fígado.
Complicações e consequências
A hepatite tóxica raramente passa sem consequências. A exceção são os casos em que ocorre de forma leve e é detectada nos estágios iniciais. Assim, é possível iniciar o tratamento em tempo hábil e curar a doença. Caso contrário, inúmeras patologias se desenvolvem, incluindo insuficiência hepática e coma. Insuficiência hepática - os hepatócitos são substituídos por células de gordura. Isso se manifesta na forma de edema. A coagulação é significativamente reduzida e suas propriedades mudam. Uma pessoa perde peso rapidamente, pois não possui gordura suficiente produzida pelo fígado. Há também uma falta de energia, acompanhada de fraqueza e aumento da fadiga. A encefalopatia hepática também se desenvolve. O processo progride constantemente, surgem convulsões. Pode terminar em morte. O estágio final pode ser a cirrose hepática. Quando as células morrem completamente e são substituídas, leva à morte.
Hepatite tóxica que leva à cirrose
A complicação mais grave. Há três estágios de desenvolvimento: compensatório, subcompensatório e descompensatório. Primeiro, a doença entra no estágio compensatório, que se manifesta como um processo inflamatório moderado, com danos aos tecidos e início da formação de cicatrizes. A atividade funcional é drasticamente reduzida, mas, nesse estágio, o corpo ainda consegue compensar as funções perdidas.
Ao passar para o estágio subcompensatório, surgem sintomas de danos no fígado e o tecido conjuntivo cresce significativamente.
O terceiro estágio é a descompensação, que é o mais perigoso. Frequentemente termina em morte. Nesta fase, o tecido cicatricial ocupa a maior parte do fígado. Há um risco enorme de insuficiência hepática e coma. Essas condições frequentemente terminam em morte.
 [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
Ascite na hepatite tóxica
Ascite é uma condição patológica na qual há acúmulo de líquido na cavidade abdominal. Isso se deve ao metabolismo patológico, que interrompe a excreção normal de fluidos. Ocorre compressão de órgãos internos, e surgem patologias concomitantes e gastroenterológicas.
A ascite pode se desenvolver lentamente. O estágio mais grave comprime o diafragma e a respiração fica prejudicada. Após o aparecimento da ascite, a doença entra no estágio terminal.
Se ocorrer sangramento intenso e colapso, isso geralmente indica uma ruptura da veia porta, que não conseguiu suportar a pressão.
Diagnósticos hepatite tóxica
Vários métodos são utilizados para estabelecer um diagnóstico. Um exame é realizado e o histórico de vida do paciente é coletado. Com base nesses dados, os exames laboratoriais e instrumentais necessários são prescritos. O diagnóstico diferencial com outras doenças que apresentam sintomas semelhantes é realizado. Em seguida, um diagnóstico preciso é feito.
Justificativa para o diagnóstico de hepatite tóxica
Para selecionar o tratamento certo, não basta apenas fazer um diagnóstico, é preciso também justificá-lo. Para isso, é necessário confirmar a natureza tóxica do problema. Na maioria das vezes, é realizado um estudo toxicológico, que determina qual substância causou danos ao fígado. Depois disso, a condição mais importante para o sucesso do tratamento é a cessação do efeito desse fator no organismo. Se a substância continuar a ter efeito tóxico, a recuperação é impossível, mesmo com terapia complexa.
Achados laboratoriais na hepatite tóxica
O desenvolvimento de hepatite é indicado por um aumento no nível de bilirrubina para 800-850 μmol/l. Ao examinar a bilirrubina por frações, nota-se que a bilirrubina direta é predominante, com valores aproximadamente 1,5 vezes maiores que a bilirrubina indireta.
A análise de urina mostra resultados positivos ao realizar uma reação com pigmentos biliares e urobilina. Proteinúria moderada é observada. Bilirrubina na hepatite tóxica.
Danos hepáticos de várias etiologias são indicados por um aumento de bilirrubina acima de 17,1 μmol/l. Uma forma leve de hepatite é indicada por um nível de até 86 μmol/l, e uma forma moderada, por até 159. Uma forma grave pode ser indicada por um nível acima de 160 μmol/l.
Diagnóstico instrumental: o fígado e o baço permanecem com dimensões normais. Se esses dados forem insuficientes para um diagnóstico preciso, são utilizadas tomografia computadorizada, ressonância magnética (TC e RM) e cintilografia hepática.
A cintilografia é um novo método de diagnóstico no qual isótopos radioativos são injetados no corpo humano. As substâncias são injetadas através de uma veia. Após 15 minutos, o exame é iniciado. A radiação resultante permite a visualização da imagem dos órgãos internos e sua exibição na tela. Este método determina as características funcionais do órgão e o tamanho do fígado. O procedimento dura aproximadamente 20 minutos.
Pode ser necessária uma biópsia ou laparoscopia com biópsia direcionada.
O que precisa examinar?
Diagnóstico diferencial
A essência do diagnóstico diferencial é separar com precisão a hepatite tóxica de outra doença com manifestações semelhantes. Após a confirmação do diagnóstico de hepatite, realiza-se uma diferenciação adicional, cujo objetivo é determinar o seu tipo. Nesse caso, é necessário confirmar que se trata de hepatite tóxica, causada pela ação de substâncias tóxicas no organismo.
Vários métodos diagnósticos são utilizados para isso. Métodos instrumentais de diagnóstico e exames laboratoriais são os mais frequentemente utilizados para confirmar a hepatite. Esplenomegalia, leucopenia e níveis elevados de bilirrubina podem indicar hepatite. A ultrassonografia revela um quadro clínico específico característico da hepatite.
Para estabelecer a natureza do fator prejudicial, são realizados testes sorológicos. A análise toxicológica pode indicar um nível elevado da toxina no sangue. Estudos virológicos e sorológicos mostrarão a ausência de carga viral no organismo, o que permitirá excluir hepatite de etiologia viral. Se houver suspeita de hepatite de etiologia alcoólica, pode ser necessária uma consulta com um toxicologista ou narcologista. Um estudo imunológico também é realizado para determinar a presença de anticorpos no sangue característicos de hepatite autoimune.
 [ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ]
[ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ]
Diagnóstico diferencial de hepatite viral com hepatite tóxica
A hepatite tóxica pode ser diferenciada da hepatite viral com base nos resultados de estudos toxicológicos e virológicos (sorológicos). Na hepatite viral, detecta-se um aumento da concentração de anticorpos contra o vírus da hepatite, ou os próprios vírus são detectados. Tudo depende do método diagnóstico. Este é um diagnóstico que confirma ou refuta diretamente o diagnóstico. O diagnóstico toxicológico é realizado para confirmar a natureza tóxica da hepatite. A quantidade e o tipo de toxina são detectados.
Quem contactar?
Tratamento hepatite tóxica
Existem muitos regimes de tratamento diferentes para hepatite tóxica. Mas eles se baseiam em princípios padrão que devem ser seguidos. Qualquer terapia bem-sucedida deve basear-se exclusivamente nesses princípios.
Mais informações sobre o tratamento
Prevenção
A prevenção se resume ao controle cuidadoso dos alimentos consumidos. Se uma pessoa trabalha com fatores nocivos no trabalho, é necessário observar rigorosamente as normas de segurança e higiene pessoal. O ambiente deve ser ventilado e o trabalho deve ser realizado sob um exaustor. Ao tomar medicamentos, é necessário observar rigorosamente a dosagem e seguir as recomendações do médico. Se necessário, tome também hepatoprotetores. É necessário abandonar o álcool ou consumir apenas álcool de alta qualidade. Ao surgirem os primeiros sinais da doença, consulte um médico o mais rápido possível.
Previsão
Tudo depende da gravidade da doença e da rapidez com que o tratamento correto foi prescrito. Em um estágio leve da doença, o prognóstico pode ser favorável. O fígado pode se recuperar totalmente se a doença for diagnosticada a tempo e o tratamento iniciado. A recuperação completa é possível com exames preventivos regulares e terapia de manutenção.
Se a doença se tornar crônica ou grave, o risco de complicações aumenta. Os danos aos hepatócitos progridem. As células morrem gradualmente e são substituídas por tecido conjuntivo. As complicações mais perigosas da hepatite grave são insuficiência hepática, coma e cirrose hepática. O prognóstico pode ser extremamente desfavorável, até mesmo fatal. Se ocorrer ascite, deve-se esperar uma morte rápida. Em geral, os pacientes com ascite morrem em poucos dias e apenas 10% conseguem sobreviver um mês com essa patologia.
Quanto tempo você vive com hepatite tóxica?
Quando se diagnostica hepatite tóxica, a duração e a qualidade de vida dependem em grande parte do paciente. É necessário realizar um tratamento completo e oportuno, seguir integralmente as recomendações médicas, além de seguir uma dieta alimentar e repouso no leito. Nesse caso, a recuperação será relativamente rápida. Mas, no futuro, serão necessários exames preventivos regulares e terapia de manutenção. Nesse caso, a pessoa pode viver por décadas. Se o diagnóstico e o tratamento forem ignorados, a doença pode evoluir para cirrose e ascite, que terminam em morte. Com essas complicações, a expectativa de vida varia de vários meses a dois anos.

