Médico especialista do artigo
Novas publicações
Esclerito
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
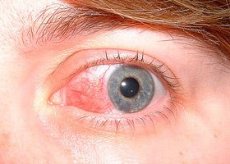
A esclerite é uma inflamação grave, destrutiva e que ameaça a visão, envolvendo as camadas profundas da episclera e da esclera. O infiltrado escleral é semelhante ao episcleral. Frequentemente, uma, às vezes duas ou mais áreas de inflamação se desenvolvem simultaneamente. Em casos graves, a inflamação pode cobrir toda a área pericórnea. Geralmente, a inflamação se desenvolve em um contexto de patologia imunológica geral em mulheres de meia-idade. Em metade dos casos, a esclerite é bilateral.
Os sintomas incluem dor moderada, hiperemia do globo ocular, lacrimejamento e fotofobia. O diagnóstico é clínico. O tratamento é feito com glicocorticoides sistêmicos, podendo ser utilizados imunossupressores.
Causas esclerito
A esclerite é mais comum em mulheres de 30 a 50 anos, e muitas delas apresentam doenças do tecido conjuntivo, como artrite reumatoide, LES, periarterite nodosa, granulomatose de Wegener ou policondrite recidivante. Alguns casos são causados por infecção. A esclerite afeta mais frequentemente o segmento anterior e se divide em três tipos: difusa, nodular e necrosante (escleromalácia perfurante).
As causas da esclerite são muito diversas. Anteriormente, as causas mais comuns de esclerite eram tuberculose, sarcoidose e sífilis. Atualmente, o papel principal no desenvolvimento da esclerite é desempenhado por infecção estreptocócica, pneumonia pneumocócica, inflamação dos seios paranasais, qualquer foco inflamatório, doenças metabólicas - gota, colagenoses. Alguns autores apontam para uma conexão entre a ocorrência de esclerite por reumatismo e poliartrite. Os processos patológicos na esclerite se desenvolvem de acordo com o tipo de alergia bacteriana, às vezes de natureza autoimune, o que causa seu curso recorrente persistente. Traumas (químicos, mecânicos) também podem ser a causa de doenças da esclera. Na endoftalmite e panoftalmite, pode haver dano secundário à esclera.
Assim, as causas da esclerite são as seguintes
- Em quase 50% dos casos, a esclerite se desenvolve em decorrência de doenças sistêmicas do corpo. As doenças mais comuns são artrite reumatoide, granulomatose de Wegener, policondrite recidivante e poliartrite nodular.
- Esclerite pós-cirúrgica. A causa exata é desconhecida, mas há uma clara relação com doenças sistêmicas subjacentes; é mais comum em mulheres. A esclerite geralmente surge dentro de 6 meses após a cirurgia como uma área de intensa inflamação e necrose adjacente ao local da cirurgia.
- A esclerite infecciosa é mais frequentemente causada pela disseminação de um processo infeccioso de uma úlcera da córnea.
A esclerite também pode estar associada a lesão traumática, excisão de pterígio, radiação beta ou mitomicina C. Os agentes infecciosos mais comuns são Pseudomonas aeruginosa, Streptococcus pneumoniae, Staphylococcus aureus e o vírus herpes zoster. A esclerite por Pseudomonas é difícil de tratar e o prognóstico para esse tipo de esclerite é ruim. A esclerite fúngica é rara.
Sintomas esclerito
A esclerite começa gradualmente, ao longo de vários dias. É acompanhada de dor intensa. A dor pode irradiar para outras partes da cabeça. O globo ocular fica dolorido. A dor (frequentemente descrita como profunda e incômoda) é intensa o suficiente para interromper o sono e afetar o apetite. Podem ocorrer fotofobia e lacrimejamento. As áreas afetadas ficam vermelhas com uma tonalidade roxa, frequentemente circundando toda a córnea ("esclerite em anel"). Muitas vezes, a esclerite é complicada por doenças da córnea (ceratite esclerosante e inflamação da íris e do corpo ciliar). O envolvimento da íris e do corpo ciliar se expressa na formação de aderências entre a margem pupilar da íris e o cristalino, opacidade do humor aquoso da câmara anterior e deposição de precipitados na superfície posterior da córnea. A conjuntiva se funde com a área afetada da esclera, os vasos se cruzam em direções diferentes. Às vezes, é detectado edema escleral.
As manchas hiperêmicas ocorrem profundamente abaixo da conjuntiva bulbar e apresentam coloração arroxeada em comparação com a hiperemia observada na episclerite. A conjuntiva palpebral é normal. A área afetada pode ser focal (ou seja, um quadrante do globo) ou envolver todo o globo, podendo conter um nódulo elevado, edematoso e hiperêmico (esclerite nodular) ou uma área avascular (esclerite necrosante).
Em casos graves de esclerite necrosante, pode ocorrer perfuração do globo ocular. Doença do tecido conjuntivo ocorre em 20% dos pacientes com esclerite difusa ou nodular e em 50% dos pacientes com esclerite necrosante. A esclerite necrosante em pacientes com doença do tecido conjuntivo sinaliza uma vasculite sistêmica subjacente.
Esclerite necrosante - ocorre mais frequentemente com inflamação, menos frequentemente - sem reação inflamatória (escleromalácia perfurante).
A esclerite necrosante sem reação inflamatória frequentemente ocorre em um contexto de artrite reumatoide de longa duração e é indolor. A esclera gradualmente se torna mais fina e se projeta para fora. A menor lesão facilmente causa uma ruptura da esclera.
A esclerite posterior é rara. Os pacientes queixam-se de dor ocular. Apresentam cansaço visual, às vezes mobilidade limitada, descolamento de retina exsudativo e edema do disco óptico. A ultrassonografia e a tomografia podem revelar afinamento da esclera na parte posterior do olho. A esclerite posterior geralmente começa com doenças gerais do corpo (reumatismo, tuberculose, sífilis, herpes zoster) e é complicada por ceratite, catarata, iridociclite e aumento da pressão intraocular.
A esclerite profunda é crônica e recorrente. Em casos leves, o infiltrado se resolve sem complicações graves.
Com a infiltração maciça nas áreas afetadas, ocorre necrose do tecido escleral e sua substituição por tecido cicatricial, com consequente afinamento da esclera. Nos locais onde havia áreas de inflamação, permanecem sempre vestígios na forma de zonas acinzentadas, resultantes do afinamento da esclera, através das quais transparece o pigmento da coroide e do corpo ciliar. Como resultado, observa-se, por vezes, estiramento e protrusão dessas áreas da esclera (estafiloma escleral). A visão deteriora-se devido ao astigmatismo que se desenvolve em consequência da protrusão da esclera e das alterações concomitantes que ocorrem na córnea e na íris.
 [ 9 ]
[ 9 ]
Aonde dói?
O que está incomodando você?
Formulários
A esclerite é classificada de acordo com critérios anatômicos - anterior e posterior.
Entre as esclerites anteriores, destacam-se as seguintes formas clínicas: difusa, nodular e a mais rara - necrosante.
 [ 10 ]
[ 10 ]
O que precisa examinar?
Como examinar?
Quem contactar?
Tratamento esclerito
A terapia primária consiste em glicocorticoides sistêmicos (p. ex., prednisolona 1 mg/kg uma vez ao dia). Se a esclerite for tolerante a glicocorticoides sistêmicos ou se o paciente apresentar vasculite necrosante e doença do tecido conjuntivo, a terapia imunossupressora sistêmica com ciclofosfamida ou azatioprina é indicada após consulta com um reumatologista. Se houver risco de perfuração, o enxerto de tecido escleral pode ser indicado.
No tratamento, são utilizados corticosteroides (gotas de dexanos, masidex, oftan-dexametaeon ou pomada de hidrocortisona-POS), anti-inflamatórios não esteroides em forma de gotas (naklof) e ciclosporina (cycloline). Anti-inflamatórios não esteroides (indometacina, diclofenaco) também são administrados por via oral.
Na esclerite necrosante, que é considerada uma manifestação ocular de doenças sistêmicas, é necessária terapia imunossupressora (corticosteroides, ciclosporina, citofosfamida).

