Médico especialista do artigo
Novas publicações
Tuberculose dos gânglios linfáticos: diagnóstico, tratamento
Última revisão: 12.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
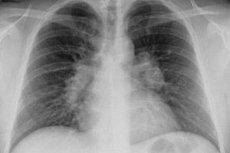
Atualmente, a tuberculose dos gânglios linfáticos é considerada uma das formas mais comuns de tuberculose extrapulmonar, que pode se desenvolver como resultado de infecção primária por tuberculose.
E a localização do dano patológico no tecido dos gânglios linfáticos – inflamação granulomatosa – é explicada pela via linfogênica.
E a propagação dessa infecção no corpo.
Como os linfonodos (nodus lymphaticus) são uma parte periférica do sistema linfático ramificado, a definição de tuberculose dos linfonodos periféricos, linfadenopatia periférica tuberculosa, é usada; você também pode encontrar o termo "linfadenite tuberculosa periférica". Embora a natureza da lesão do tecido linfoide na linfadenite tenha patogênese e curso diferentes, e a doença em si, de acordo com a CID-10, pertença às infecções da pele e do tecido subcutâneo (L04), todas as formas de tuberculose – e a tuberculose dos linfonodos – estão incluídas na classe de doenças infecciosas (A15-A19).
Epidemiologia
As estatísticas apresentadas no último Relatório Global da OMS sobre Tuberculose nos permitem avaliar o estado da epidemia dessa infecção. Em 2015, houve 10,4 milhões de novos casos de tuberculose em todo o mundo. Destes, 56% (5,9 milhões) eram homens; 34% (3,5 milhões) eram mulheres e 10% (1 milhão) eram crianças. Pessoas HIV positivas representaram 11% (1,2 milhão) dos casos de tuberculose detectados.
O número de mortes em 2015 é estimado em 1,4 milhão, uma redução de 22% em comparação a 2000.
A tuberculose dos gânglios linfáticos, como principal forma de tuberculose extrapulmonar, é responsável por até 5% dos casos nos países europeus, cerca de 10% na América do Norte; nos países endêmicos da Península da Indochina e da África do Sul, esse número é de 15 a 20% de todos os casos de tuberculose (mais da metade são em pacientes com AIDS).
Em indivíduos infectados pelo HIV, a tuberculose extrapulmonar se desenvolve em 68% dos casos, e 45-60% destes são tuberculose dos linfonodos periféricos de várias localizações.
Causas tuberculose dos gânglios linfáticos
As causas da tuberculose dos gânglios linfáticos são a penetração no organismo da micobactéria da tuberculose (Mycobacterium tuberculosis) ou bacilo de Koch, que pertence à classe das actinobactérias.
Como a tuberculose dos gânglios linfáticos é transmitida? Essa bactéria, incapaz de se mover de forma independente, mas capaz de suportar calor, geada e falta de umidade, é mais frequentemente transmitida de uma pessoa doente para uma pessoa saudável por meio de tosse ou espirro, e essa via de infecção – aérea (aerogênica) – é a principal. Uma vez nos pulmões, a bactéria se instala no epitélio do trato respiratório inferior e é então absorvida pelos macrófagos alveolares (células fagocitárias) do tecido pulmonar. Quando os macrófagos não conseguem digerir (lisar) a bactéria, desenvolve-se uma forma pulmonar da doença, que também pode incluir a tuberculose dos gânglios linfáticos periféricos, uma vez que o agente infeccioso entra na linfa através do fluido intercelular e se instala no tecido linfoide dos gânglios linfáticos, que atuam como um filtro para o fluido linfático.
Os tisiatras também acreditam que é possível se infectar com tuberculose por meio de alimentos (que foram contaminados com M. tuberculosis); por exemplo, a tuberculose dos linfonodos mesentéricos pode se desenvolver pelo consumo de leite não pasteurizado.
Além disso, a infecção é transmitida por contato ou pode ser adquirida no útero de uma mãe portadora dessa bactéria.
Fatores de risco
Os principais fatores de risco estão relacionados à imunossupressão que acompanha doenças como úlceras gástricas e diabetes, bem como à diminuição das defesas do organismo devido ao alcoolismo e à dependência química, ao uso de medicamentos imunossupressores e, claro, em pacientes com AIDS.
Patogênese
A tuberculose dos linfonodos periféricos é uma tuberculose primária, uma vez que os linfonodos são os primeiros condutores da migração das células imunes para a introdução do Mycobacterium tuberculosis.
Ao estudar a patogênese dos danos aos linfonodos causados pela micobactéria da tuberculose, os pesquisadores descobriram que os macrófagos no estroma dos linfonodos absorvem os bacilos de Koch durante a quimiotaxia, movendo-os para o citoplasma (com parte de sua própria membrana plasmática).
Depois disso, os fagossomos (com micobactérias absorvidas) são formados no tecido linfoide e, a partir deles – após a fusão com os lisossomos (que contêm enzimas peróxidos digestivos) – os fagolisossomos são formados.
Entretanto, comparado à maioria dos microrganismos patogênicos, o M. tuberculosis possui fatores de virulência únicos: eles exibem maior resistência à fagocitose, ou seja, aos efeitos destrutivos das enzimas lisossômicas, devido às características da membrana celular (contendo componentes lipídicos), bem como um complexo de ácidos alfa-, metoxi- e ceto-micólicos.
Além disso, M. tuberculosis: possui o gene UreC, que previne o aumento do nível de acidez nos fagossomos; bloqueia moléculas de autoantígenos endossomais; produz o diterpeno isotuberculosinol (isoTb), que previne a maturação dos fagossomos.
Além disso, as bactérias da tuberculose não apenas sobrevivem dentro dos fagolisossomos, mas também continuam a se multiplicar por replicação, alimentando-se do colesterol, que faz parte das membranas celulares. Assim, devido ao seu efeito imunomodulador, as bactérias da tuberculose mantêm sua viabilidade, o que leva ao desenvolvimento da infecção latente por tuberculose.
Por outro lado, a ativação de citocinas (linfócitos T) e monócitos envolvidos na resposta imune contribui para a formação de granulomas fagocíticos específicos, que são formados a partir de histiócitos sedentários (macrófagos transformados). E lesões granulomatosas dos linfonodos (frequentemente com necrose caseosa) são o principal fator patogênico da tuberculose dos linfonodos periféricos.
A propósito, a recidiva da tuberculose dos gânglios linfáticos está mais frequentemente associada à ativação das chamadas formas L da micobactéria da tuberculose, que aparecem sob a influência de medicamentos antibacterianos (usados no tratamento de todas as formas de tuberculose) e são capazes de existir por muito tempo nas células do corpo.
Sintomas tuberculose dos gânglios linfáticos
De acordo com observações clínicas, os sintomas da tuberculose dos gânglios linfáticos não aparecem imediatamente, pois a doença progride lentamente (de 3 semanas a 8 meses).
Os primeiros sinais de tuberculose dos linfonodos cervicais são inespecíficos e se manifestam como edema indolor e alguma compactação. O linfonodo afetado torna-se claramente visível (atinge até 1-3 cm de tamanho), elástico e móvel, mas não causa dor à pressão. No entanto, durante o exame, 10-35% dos pacientes apresentam dor. Em 85% dos casos, a lesão é unilateral.
Com o tempo, o quadro clínico é complementado por pele pálida; febre e calafrios; hiperidrose (sudorese intensa); perda de apetite e perda de peso; mal-estar e fadiga rápida. À medida que a lesão progride (com necrose caseosa), a pele na área dos linfonodos adquire uma coloração amarelada ou acastanhada. Os exames de sangue mostram uma VHS acelerada, um aumento nos níveis de linfócitos e proteínas plasmáticas e uma ligeira diminuição da hemoglobina.
Na tuberculose dos linfonodos intratorácicos, predominam os sintomas de intoxicação (fraqueza, falta de apetite, sudorese durante o sono, febre), e queixas de dor no peito e tosse surgem quando os linfonodos aumentados pressionam os brônquios. Em crianças, os tisiatras observam uma expansão da rede venosa periférica na parede torácica anterior (o sintoma de Vidergoffer indica compressão da veia ázigos); dor ao pressionar as vértebras torácicas III-VI (indica alterações inflamatórias evidentes no mediastino posterior).
Leia também – Sintomas de tuberculose dos linfonodos intratorácicos
Além de febre, suores noturnos e fraqueza, os sintomas da tuberculose mesentérica incluem náuseas, vômitos, dor abdominal (canto inferior direito), distensão abdominal, constipação ou diarreia. Segundo especialistas, a tuberculose mesentérica clinicamente aguda se manifesta como apendicite aguda ou gastroenterite aguda.
Os sintomas da tuberculose dos linfonodos intra-abdominais também incluem febre, perda de peso e dor ao toque no linfonodo afetado. E como o linfonodo está em constante crescimento, ele pode se infiltrar em estruturas próximas, formando aderências.
Estágios
Existem quatro estágios no desenvolvimento da linfadenopatia periférica tuberculosa.
O primeiro estágio começa com o momento em que o M. tuberculosis se instala na cápsula do linfonodo até a formação de um foco granulomatoso no tecido linfoide. À medida que o granuloma cresce, ele ocupa uma parte significativa da cápsula fibrosa do linfonodo, o que leva ao seu aumento e a uma alteração patológica na estrutura de seus tecidos. Esse estágio é geralmente denominado proliferativo.
No segundo estágio, as paredes da cápsula do granuloma tornam-se mais espessas (devido à transformação distrófica das proteínas da matriz extracelular em hialinas) e uma zona necrótica se forma em seu centro. A aparência coagulada da massa de células mortas determinou o nome desse estágio da tuberculose dos linfonodos - caseosa; nesse estágio, o processo patológico pode ser acompanhado pela calcificação de massas necróticas no granuloma.
Durante o 3º estágio, o abscesso, ocorre miomalácia (amolecimento) do conteúdo do granuloma, transformando-o em algo semelhante a pus (os médicos chamam isso de "abscesso frio"). E o 4º estágio é observado com grandes granulomas localizados superficialmente que rompem a pele afinada, e então o pus sai por uma fístula, formando uma ferida em seu lugar.
Formulários
Na tisiologia clínica, os tipos de tuberculose dos gânglios linfáticos são diferenciados por sua localização.
A tuberculose dos linfonodos cervicais pode afetar os linfonodos submandibulares anteriores e posteriores, pós-auriculares e jugulares, os linfonodos de Virchow (na fossa supraclavicular) e os linfonodos paratraqueais (na superfície anterior do pescoço).
A tuberculose dos linfonodos intratorácicos – parietais e viscerais – dissemina-se para os linfonodos localizados nos pulmões e ao longo dos brônquios (broncopulmonares) e na junção da traqueia com os brônquios (traqueobrônquicos). Isso também inclui um grupo de linfonodos do mediastino posterior (localizados próximos à aorta torácica) e linfonodos mediastinais ao longo do esôfago. Especialistas observam uma lesão mais frequente dos linfonodos hilares broncopulmonares pelo M. tuberculosis. E, embora a infecção não se espalhe diretamente para o tecido pulmonar, estes sofrem alterações significativas devido à formação de infiltrados. O diagnóstico pode incluir broncoadenite tuberculosa.
Esta localização da infecção tuberculosa extrapulmonar é responsável por até dois terços de todos os casos e, se a tuberculose dos linfonodos se desenvolver em crianças, 95% são deste tipo. Informações mais detalhadas no artigo - Tuberculose dos linfonodos intratorácicos em crianças
A tuberculose dos linfonodos intra-abdominais (linfadenite tuberculosa intra-abdominal) inclui a tuberculose dos linfonodos mesentéricos (intraperitoneais ou mesentéricos, frequentemente são linfonodos ileocecais) e a tuberculose dos linfonodos retroperitoneais (retroperitoneais), que estão localizados na área do baço, veia cava porta e inferior, etc. A chamada linfadenopatia mesentérica (ou linfadenite mesentérica tuberculosa) ocorre na maioria dos casos com lesões tuberculosas do estômago ou intestino delgado (ou seja, é uma forma secundária); sua prevalência não excede 0,05% e é detectada principalmente na infância e adolescência.
Complicações e consequências
Alterações patológicas no tecido pulmonar são apontadas como as principais consequências e complicações da tuberculose dos linfonodos intratorácicos. As complicações mais comuns são endobronquite (às vezes com obstrução e atelectasia de um segmento ou lobo pulmonar, o que leva à insuficiência respiratória) e pleurisia interlobar. Há também o risco de perfuração do linfonodo caseoso e liberação de seu conteúdo para o lúmen da árvore brônquica, o que pode levar à infecção secundária dos linfonodos pericárdicos.
No caso de tuberculose dos gânglios linfáticos intra-abdominais, as complicações podem incluir a formação de úlceras, obstrução intestinal ou obstrução intestinal parcial, varizes das veias abdominais, ascite, peritonite tuberculosa, etc.
Diagnósticos tuberculose dos gânglios linfáticos
Hoje, o diagnóstico da tuberculose dos gânglios linfáticos, além da anamnese e do exame, inclui exames de sangue: clínicos e bioquímicos (incluindo o nível de linfócitos T).
O teste tuberculínico intradérmico (teste de Mantoux) é obrigatório. Mais detalhes na publicação - Tuberculose: detecção de Mycobacterium tuberculosis
O diagnóstico instrumental inclui radiografia, ultrassonografia, tomografia computadorizada e, em alguns casos, ressonância magnética. A biópsia excisional do linfonodo inflamado é utilizada para posterior exame histomorfológico de seu conteúdo. No caso de linfonodos profundamente localizados, o método de escolha pode ser a ultrassonografia endoscópica com biópsia.
Lesões tuberculosas dos linfonodos mesentéricos, mesmo ao exame radiográfico, são muito semelhantes a cálculos renais ou biliares, sendo frequentemente necessária uro ou colangiografia. Em caso de lesões granulomatosas particularmente grandes dos linfonodos no mesentério (até 8-10 cm de diâmetro), pode ser necessária laparotomia.
Dada a alta virulência do M. tuberculosis, o papel do diagnóstico diferencial desta doença é difícil de superestimar. Por exemplo, a linfadenopatia cervical (linfadenite) causada por micobactérias atípicas (Mycobacterium scrofulaceum) e outros patógenos (Streptococcus pyogenes, Staphylococcus aureu, etc.) deve ser excluída.
Quais testes são necessários?
Diagnóstico diferencial
O diagnóstico diferencial da tuberculose localizada nos linfonodos intratorácicos visa distingui-la da hiperplasia linfonodal, linfogranulomatose, leucemia linfocítica, manifestações de câncer de pulmão, metástase de carcinoma, tumores e cistos do timo ou brônquios, teratoma, sarcoidose, etc.
A tuberculose dos linfonodos intra-abdominais pode mimetizar uma série de outras doenças abdominais, como câncer de pâncreas, metástases linfonodais e linfoma. Pode ser difícil para os médicos diferenciar a tuberculose dos linfonodos mesentéricos da apendicite crônica, do câncer de linfonodo ileocecal e do linfoma de Burkitt.
A tuberculose dos gânglios linfáticos de localização intra-abdominal pode parecer um cisto ou uma neoplasia maligna do pâncreas, o que cria sérios problemas de diagnóstico.
Quem contactar?
Tratamento tuberculose dos gânglios linfáticos
Vale ressaltar desde já que o tratamento da tuberculose dos gânglios linfáticos pode ser medicamentoso ou cirúrgico. Os médicos afirmam que nenhuma compressa ajuda no tratamento da tuberculose dos gânglios linfáticos e recomendam tomar vitaminas (elas serão úteis).
Os medicamentos antituberculose de primeira linha usados na terapia combinada para esta doença incluem os seguintes medicamentos:
A isoniazida (Isonizida, Tubazida, Dinacrina, Pirazidina, Eutizone e outros nomes comerciais) é administrada por via intramuscular ou intravenosa, e os comprimidos (100, 200 e 300 mg) são tomados por via oral na dose de 5 a 15 mg por quilo de peso corporal por dia (em três doses diárias). A duração do tratamento é determinada pelo médico. Podem ocorrer efeitos colaterais na forma de dor de cabeça, náuseas e vômitos, urticária, insônia, deterioração da função hepática, dor ao longo dos nervos periféricos e parestesia. Este medicamento não é prescrito para epilepsia, problemas hepáticos e da tireoide, aterosclerose, asma brônquica e doenças autoimunes da pele.
O antibiótico Rifampicina (Rifampin, Riforal, Ripamisin Benemetsin, Tubotsin) é prescrito na dose de 450 mg uma vez ao dia (uma hora antes das refeições). Os efeitos colaterais incluem dispepsia, disfunção do pâncreas e do fígado e diminuição dos leucócitos no sangue. A lista de contraindicações inclui patologias renais, gravidez e primeira infância.
O medicamento antituberculoso Para-aminosalicilato de sódio (PAS sal sódico) em pó para preparação de solução é geralmente tomado em dois sachês por dia (não mais que 12 g), dissolvendo o pó em água morna (meio copo por dose única). Este medicamento é contraindicado em casos de inflamação renal, hepatite e cirrose hepática, doenças ulcerativas do trato gastrointestinal (é indesejável tomá-lo se você tiver problemas com a glândula tireoide); e seus efeitos colaterais incluem perda de apetite, náuseas e vômitos, dor abdominal, espasmo brônquico e dor nas articulações.
O benzamidosalicilato de cálcio (Bepask) em pó ou comprimido é usado da mesma maneira.
Tratamento cirúrgico
O tratamento cirúrgico da tuberculose dos linfonodos envolve a remoção do conteúdo da formação granulomatosa no linfonodo após sua abertura, seguida de desinfecção e (se necessário) drenagem.
Tisiologistas ocidentais utilizam um método cirúrgico como a excisão de linfonodos tuberculosos, mas apenas em casos excepcionais e em locais acessíveis. Além disso, os linfonodos afetados no pescoço podem ser removidos por aspiração repetida ou curetagem (raspagem).
No entanto, como demonstra a experiência, a excisão deve ser considerada como um complemento à antibioticoterapia. Por exemplo, a remoção do linfonodo parotídeo afetado pela micobactéria da tuberculose frequentemente leva à recidiva da tuberculose dos linfonodos e também provoca a disseminação da infecção para outros órgãos. Além disso, ao remover os linfonodos cervicais, existe o risco de lesão do nervo facial.
Portanto, o tratamento mais eficaz é considerado o tratamento antibiótico tradicional – por dois a três meses.
Prevenção
A principal prevenção é a vacinação com BCG. Leia todos os detalhes no artigo - Prevenção sanitária e social da tuberculose


 [
[