Médico especialista do artigo
Novas publicações
Pericardite purulenta
Última revisão: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
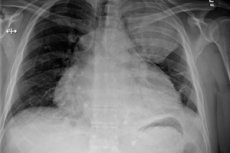
Os processos inflamatórios no pericárdio – a bolsa pericárdica – podem ter diferentes mecanismos de origem e desenvolvimento, diferindo nas abordagens de tratamento e no prognóstico. No entanto, a pericardite purulenta tem o curso mais desfavorável: muitos casos dessa doença terminam em morte. Especialistas consideram extremamente importante realizar medidas diagnósticas cirúrgicas oportunas, juntamente com uma terapia adicional bem planejada. [ 1 ]
Epidemiologia
A pericardite purulenta é uma condição rara que ocorre em menos de 1% dos pacientes com problemas cardíacos. Segundo estimativas da Europa Ocidental, a patologia é mais frequentemente provocada por estafilococos, estreptococos e pneumococos. Entre as lesões associadas, empiema e pneumonia são comuns.
Em pacientes imunodeficientes ou após intervenções cirúrgicas torácicas, na maioria dos casos, Staphylococcus aureus (30%) e infecção fúngica (20%) são isolados. Patógenos anaeróbios podem ser isolados da região orofaríngea.
Os agentes infecciosos se espalham por via hematogênica, seja pela área retrofaríngea, pelas válvulas cardíacas ou pelo subdiafragma.
Neisseria meninghitidis é capaz de afetar o pericárdio iniciando um derrame estéril associado ao sistema imunológico ou por infecção direta e desenvolvimento de uma resposta purulenta.
O padrão microscópico em pacientes com imunossupressão iatrogênica e associada ao HIV pode ser mais diverso e exótico.
Em geral, a pericardite purulenta é entendida como uma inflamação exsudativa infecciosa (mais frequentemente microbiana) do pericárdio, durante a qual há acúmulo de pus exsudativo na bursa pericárdica. A pericardite purulenta, na maioria dos casos, é uma doença secundária, que atua como complicação de outras patologias cardiovasculares, respiratórias (pulmonológicas), gastroenterológicas e traumáticas.
Entre outros tipos de pericardite, a variante purulenta ocorre em cerca de 8% dos casos.
Até o momento, houve algum aumento no número total de pericardites e, ao mesmo tempo, uma diminuição no número de inflamações pericárdicas purulentas.
A doença é caracterizada por um prognóstico ruim em caso de falha em fornecer atendimento médico oportuno e um prognóstico razoavelmente bom em caso de tratamento adequado e oportuno.
A pericardite purulenta é acompanhada pelo acúmulo de pus exsudativo, tanto em um seio nasal separado quanto em toda a cavidade pericárdica. Ao mesmo tempo, o volume de exsudato pode variar de 100 a 1000 ml. Pacientes de qualquer idade e sexo podem adoecer. [ 2 ]
Causas pericardite purulenta
A pericardite purulenta é uma doença predominantemente secundária que se desenvolve quando algum agente infeccioso - de outros focos de infecção no corpo - entra na cavidade pericárdica.
Inúmeros microrganismos encontrados no ambiente podem atuar como agentes infecciosos. Podem ser bactérias, espiroquetas, riquétsias, fungos patogênicos, protozoários e vírus. Agentes infecciosos podem ter um efeito prejudicial direto no pericárdio ou causar alterações adversas no sistema imunológico, o que leva a uma falha no sistema de defesa do corpo.
A funcionalidade do sistema imunológico é regulada por mecanismos endócrinos e nervosos. Inúmeros estresses e outros fatores patogênicos provocam distúrbios imunológicos, enfraquecendo assim a defesa contra a influência de infecções. Portanto, a pericardite purulenta frequentemente se desenvolve em um contexto de sobrecarga psicoemocional e estresse severo.
A defesa antipatogênica do corpo contra invasões infecciosas é realizada por dois tipos de imunidade:
- A imunidade inata é determinada por um fator genético (hereditário);
- A imunidade adquirida é formada durante o processo de vida.
Na maioria dos pacientes, o processo purulento no pericárdio ocorre em um contexto de inflamação pulmonar, empiema pleural, mediastinite, abscesso pulmonar ou subdiafragmático, endocardite e miocardite. Nessa situação, o patógeno entra na bolsa pericárdica a partir de estruturas anatômicas próximas.
Às vezes, a infecção se espalha a partir de focos distantes com fluxo sanguíneo ou linfático. Isso pode ser observado em peritonite ou osteomielite, rinite alérgica e sepse, difteria e amigdalite, doença periodontal e flegmão odontogênico, abscesso peritonsilar ou de tecidos moles. Em alguns casos, a infecção microbiana surge em um contexto de queda da imunidade devido a patologias virais (catapora, gripe, sarampo, etc.): desenvolve-se pericardite purulenta cócica. [ 3 ], [ 4 ]
O desenvolvimento de processo purulento pode atuar como complicação de punção pericárdica, manipulações cirúrgicas cardíacas e torácicas e traumas mecânicos cardíacos. São conhecidos casos de inflamação microbiana causada pela presença de aneurisma aórtico, tumor maligno de esôfago e doenças fúngicas. [ 5 ]
Patógenos infecciosos que provocam a maioria dos casos de pericardite purulenta:
- Flora cocosa, microrganismos gram (-) (Proteus, Pseudomonas, Klebsiella, Escherichia coli);
- Neisseria meningitidis (em pacientes com meningite);
- Flora fúngica e protozoários (muito menos comuns que bactérias).
Os agentes causadores da pericardite purulenta são particularmente raros:
- Patógenos microbianos (legionellae, actinobacilos, hemophilus influenzae, patógenos da histoplasmose e tularemia);
- Patógenos não microbianos de blastomicose, amebíase, aspergilose, nocardiose, coccidiose, candidíase, toxoplasmose.
Fatores de risco
A pericardite purulenta é uma doença rara que afeta principalmente pessoas que já sofreram de patologias pericárdicas ou têm imunidade enfraquecida - por exemplo, após passar por tratamentos de quimioterapia.
Fatores de risco adicionais podem incluir:
- Um histórico de intervenções coronárias;
- Hemodiálise;
- Supressão severa das defesas imunológicas;
- Alcoolismo crônico, dependência de drogas, estresse severo;
- Automedicação com antibióticos;
- Trauma torácico, doenças pulmonares.
Anteriormente, antes da introdução da terapia com antibióticos na medicina, a pericardite purulenta frequentemente complicava doenças como pneumonia, endocardite, meningite e outras patologias infecciosas e inflamatórias, incluindo osteomielite, dermatite e otite média.
É importante compreender que fatores por si só não causam pericardite purulenta, mas contribuem significativamente para ela. É importante estar ciente desses fatores, pois muitos deles levam ao desenvolvimento de efeitos adversos que ameaçam a saúde e a vida do paciente.
A gravidade da pericardite, seus sintomas e desfecho final dependem do estado geral de saúde, do estado de defesa imunológica e das peculiaridades fisiológicas de cada indivíduo. Pessoas que levam um estilo de vida saudável, se alimentam corretamente e observam as normas de higiene têm muito menos probabilidade de apresentar um problema como a pericardite purulenta.
Não é segredo que o estresse frequente, o uso de álcool e drogas, a alimentação inadequada e a presença de doenças crônicas enfraquecem ao máximo a imunidade humana, impedindo o corpo de resistir suficientemente à introdução de infecções. O álcool e as drogas interrompem o funcionamento normal do sistema nervoso, reduzem sua atividade e bloqueiam o fluxo de processos vitais básicos. Como resultado, os órgãos internos são danificados, a intoxicação aumenta e o corpo perde a capacidade de se defender.
Outro ponto comum é o uso descontrolado, injustificado e incorreto de antibióticos, causando a "habituação" de microrganismos patogênicos e a destruição da flora benéfica. Como resultado da automedicação com medicamentos antibacterianos, o sistema imunológico perde a capacidade de combater a invasão infecciosa de forma independente e eficaz, e os riscos de desenvolver processos purulentos no corpo aumentam significativamente.
Para prevenir a ocorrência de patologias, é necessário observar cuidadosamente as regras e normas de higiene pessoal e geral, recusar maus hábitos, evitar situações estressantes e lesões, tratar oportunamente quaisquer processos infecciosos e inflamatórios no corpo e não se automedicar.
Fatores de risco comuns a serem observados:
- Níveis elevados de colesterol e triglicerídeos no sangue;
- Pressão alta;
- Fumar;
- Baixa atividade física;
- Sobrepeso;
- Diabetes.
Risco adicional está sempre presente em pessoas com doença cardíaca coronária, especialmente no contexto de tabagismo, aterosclerose, hipertensão, hipodinâmica, obesidade, imunidade enfraquecida acentuada ou permanentemente. [ 6 ]
Patogênese
O desenvolvimento da pericardite purulenta é causado pela entrada de um agente infeccioso no espaço pericárdico. A infecção ativa os processos de produção de exsudato purulento – efusão na bolsa pericárdica. A patologia é mais frequentemente secundária – ou seja, desenvolve-se devido a outros processos infecciosos no corpo. A doença primária é muito rara.
Especialistas indicam a presença de cinco principais mecanismos patogênicos da pericardite purulenta:
- Patógenos infecciosos se espalham de áreas próximas - por exemplo, localizadas no tórax.
- A infecção se espalha hematogenicamente - pela corrente sanguínea chega ao pericárdio.
- A infecção se infiltra a partir do músculo cardíaco - por exemplo, a miocardite pode levar ao desenvolvimento de pericardite purulenta.
- Intervenções cirúrgicas no coração e nos vasos, traumas penetrantes (feridas) contribuem para a entrada de agentes infecciosos diretamente no pericárdio ou em estruturas próximas.
- A infecção do diafragma viaja para o subdiafragma e o pericárdio.
A disseminação da flora pneumocócica geralmente ocorre a partir dos órgãos respiratórios, mas o Staphylococcus aureus migra mais frequentemente pela via hematogênica.
A patomorfologia da pericardite purulenta inclui os estágios fibrinoso, seroso e purulento-inflamatório. O derrame moderado não interfere na capacidade de sucção das lâminas pericárdicas, portanto, nesta fase, observam-se apenas vermelhidão, edema e descamação do mesotélio, bem como deposição de fibrina entre as lâminas pericárdicas. Entre o epicárdio e o pericárdio, a presença de filamentos de fibrina cria o efeito de um coração denominado "piloso".
Processos intensos de derrame na bursa pericárdica são inicialmente acompanhados por um acúmulo de exsudato, no qual há fibras fibrinosas, mesotélio esfoliado e células sanguíneas. Com a entrada de infecção na bursa pericárdica, o exsudato torna-se purulento: patógenos, protozoários, infecções fúngicas, etc., aparecem em sua composição.
Na fase de formação de pus e posterior formação de cicatrizes, pode ocorrer calcificação e ossificação das cicatrizes, o que prejudica significativamente a função cardíaca. Os processos cicatriciais podem se espalhar não apenas para as camadas do epicárdio e do pericárdio, mas também envolver o endocárdio. A força e a amplitude das contrações cardíacas são afetadas, e o septo interventricular assume a carga principal: desenvolve-se pericardite constritiva. [ 7 ]
Sintomas pericardite purulenta
A pericardite purulenta começa de forma aguda, com febre, calafrios e falta de ar. A doença é frequentemente precedida por amigdalite, pneumonia, bem como alterações pulmonares destrutivas, sepse e outras. Frequentemente, há dores no coração e sopros pericárdicos são ouvidos. As complicações se desenvolvem rapidamente (é importante não ignorá-las): mediastinite purulenta, empiema pleural. O acréscimo de complicações aumenta drasticamente a probabilidade de morte, mesmo com antibioticoterapia. A causa da morte do paciente frequentemente é:
- Tamponamento cardíaco;
- Alterações constritivas;
- Intoxicação do corpo.
Se a doença subjacente (causa raiz) tiver sido tratada com antibióticos, a pericardite purulenta pode começar de forma turva e apagada, tornando-a muito mais difícil de detectar.
O principal sinal de pericardite em geral é dor intratorácica intensa e tosse. O quadro não é específico, por isso é necessário estar atento a outros possíveis sintomas – por exemplo, o paciente sente um pouco mais de alívio ao inclinar o tronco para a frente. Além disso, podem estar presentes:
- Falta de ar, inclusive em repouso;
- Sensação de desconforto no membro esquerdo, ombro, escápula, pescoço;
- Aumento da síndrome de dor com inspiração ou expiração profunda.
À medida que o processo inflamatório purulento se desenvolve, a febre aumenta. Importante: a febre associada a outro processo infeccioso concomitante pode desviar a atenção e mascarar a pericardite purulenta. Portanto, o diagnóstico deve ser feito com o máximo de cautela possível.
As aparências clínicas básicas são consideradas as seguintes:
- Febre crescente;
- Respiração difícil;
- Dor intratorácica com possível "recuo" para o lado esquerdo do tronco (principalmente para o membro superior esquerdo ou escápula);
- Paradoxalidade do pulso;
- Fígado aumentado;
- Aumento da pressão venosa central;
- Aumento do acúmulo de líquido na cavidade abdominal;
- Ausculta: sopros de atrito pericárdico.
Um número esmagador de pacientes relata febre e estado febril, e muitos têm dificuldade para respirar. Dor no peito está presente em cerca de um em cada dois pacientes, e pulso paradoxal e aumento da pressão venosa central são encontrados em três a quatro em cada dez pacientes.
A sintomatologia clínica pode ser complementada por um quadro de patologias infecciosas concomitantes, nomeadamente:
- Pneumonia (especialmente pneumonia pneumocócica);
- Otite média média;
- Infecções dermatológicas;
- Meningite (predominantemente meningocócica);
- Osteomielite (estafilocócica);
- Abscessos subdiafragmáticos.
Primeiros sinais
A pericardite purulenta geralmente tem um curso agudo e grave, acompanhado de intoxicação acentuada, febre intensa e sinais de tamponamento cardíaco iminente de forma aguda ou subaguda.
A variante purulenta da patologia frequentemente ocorre como consequência de trauma cardíaco, com acúmulo de pus exsudativo na bursa pericárdica. Nessa situação, o paciente só consegue sobreviver graças ao diagnóstico oportuno e à intervenção cirúrgica. Quanto mais rapidamente a inflamação purulenta se desenvolver, pior será o prognóstico para o paciente.
A forma aguda da patologia começa com um aumento da temperatura e o aparecimento de dor aguda na região da parte superior do coração ou no terço inferior do esterno. Às vezes, essa dor é aguda, lembrando infarto do miocárdio ou pleurisia. É possível irradiação para o membro esquerdo, ombro ou pescoço, bem como para a região epigástrica.
Em alguns pacientes, a dor não é muito pronunciada, mas se manifesta na forma de desconforto intenso, sensação de peso e pressão no peito. A respiração torna-se muito difícil ao caminhar ou ficar em pé. A falta de ar pode ser aliviada se o paciente se sentar e inclinar-se ligeiramente para a frente.
À medida que o pus pressiona o trato respiratório superior, ocorre tosse seca devido à irritação do nervo diafragmático. Vômitos reflexos ocorrem em alguns pacientes.
Com o aumento do volume de exsudato purulento acumulado na bolsa pericárdica, desenvolve-se tamponamento cardíaco. A complicação é acompanhada por um suprimento sanguíneo inadequado para o ventrículo esquerdo e, consequentemente, insuficiência da circulação sistêmica. O problema se manifesta com o desenvolvimento de edema, inchaço das veias cervicais, acúmulo de líquido na cavidade abdominal e aumento do fígado.
Ao mesmo tempo ou pouco antes, a temperatura começa a subir. Inicialmente, é subfebril – cerca de 37,5°C –, depois surge febre. O pulso é paradoxal (diminui na inspiração) e a pressão arterial diminui.
Sinais característicos da maioria dos pacientes com pericardite purulenta:
- Febre agitada com calafrios terríveis;
- Fraqueza severa, perda repentina de energia;
- Sudorese profusa;
- Perda de apetite.
A disfunção cardíaca manifesta-se por extremidades azuladas, falta de ar, palpitações, sensação de peso e dor no coração. O quadro frequentemente se assemelha a uma crise de angina.
A compressão das estruturas próximas é acompanhada por inchaço dos vasos venosos cervicais, tosse e distúrbios de deglutição.
O exame revela área alargada de embotamento cardíaco em todos os lados, alargamento do feixe vascular no II espaço intercostal, alterações na configuração do coração.
Na ausculta, os sons cardíacos estão abafados, ritmo de "galope" e arritmias são possíveis, broncofonia e sons respiratórios brônquicos são observados.
A percussão revela um som abafado, que diminui se o paciente se inclinar para a frente.
Se não houver atendimento oportuno, a pericardite purulenta se transforma em uma variante fibrótica ou adesiva, que requer pericardectomia. [ 8 ]
Estágios
Na classificação médica moderna, a pericardite progride através dos seguintes estágios:
- Estágio fibrótico (o exsudato acumula-se em quantidade relativamente pequena, é perceptível a deposição de fibrina entre as lâminas pericárdicas e a capacidade de sucção do pericárdio é preservada);
- Estágio seroso (o exsudato acumula-se mais intensamente, contém elementos mesoteliais, células sanguíneas e flocos de fibrina);
- Estágio purulento (no exsudato há agentes infecciosos, pode haver processos de calcificação, cicatrização, o que limita a função contrátil cardíaca).
O processo inflamatório inicia-se na parte visceral, próximo à base do órgão. Uma pequena quantidade de exsudato é absorvida pelo sistema circulatório e a deposição de fibrina inicia-se nas lâminas pericárdicas. Gradualmente, a reação inflamatória envolve todo o pericárdio, dificultando a reabsorção do fluido. O exsudato começa a se acumular. Instala-se uma infecção, acompanhada de febre e sinais de intoxicação. [ 9 ]
Formulários
- O tipo efusivo, fluido e exsudativo de pericardite.
Durante o processo inflamatório, ocorre acúmulo de secreções exsudativas na cavidade pericárdica. Se a norma for de 15 a 50 ml desse líquido, na patologia esse volume aumenta para 0,5 litro ou mais. Como resultado, o líquido pressiona as estruturas do coração, sua função se deteriora, surgem dificuldades respiratórias, dor atrás do esterno, aumento da frequência cardíaca e diminuição da pressão arterial. A probabilidade de morte aumenta.
- Pericardite aguda.
A variante aguda da patologia ocorre devido a um processo infeccioso, incluindo sepse, reumatismo e tuberculose. A reação inflamatória se espalha para as camadas pericárdicas externas e internas. Inicialmente, a doença evolui para o tipo "seco", evoluindo posteriormente para pericardite exsudativa.
- Forma crônica.
Na ausência de tratamento oportuno da patologia pericárdica aguda, o processo se transforma em crônico: as lâminas pericárdicas engrossam e, consequentemente, aderem, se unem. Há aumento da temperatura e os pacientes queixam-se de dor intratorácica intensa.
- Forma constritiva.
A variante constritiva atua como uma complicação da forma aguda da pericardite exsudativa. A patologia ocorre frequentemente em pacientes com doenças renais ou hematológicas, tuberculose, reumatismo ou após lesões prévias. O problema reside na adesão (colagem) das lâminas da bursa cardíaca, o que afeta negativamente a função do órgão vital. O pericárdio engrossa, sais de cálcio se acumulam nele e iniciam-se processos de calcificação: forma-se um "coração em concha" específico.
- Forma traumática.
Lesões torácicas na região do coração (contundentes, penetrantes, por arma de fogo, etc.) podem levar ao desenvolvimento de uma forma traumática de inflamação. Os sintomas são clássicos: dor no coração, falta de ar.
- Forma purulenta.
Frequentemente, a pericardite purulenta atua como complicação de cirurgia cardíaca ou inflamação pós-traumática, mas na grande maioria dos casos, a "culpada" é uma infecção – em particular, a infecção por Staphylococcus aureus, especialmente disseminada. A patologia é acompanhada por um acúmulo de pus exsudativo na bolsa pericárdica. O paciente desenvolve sinais de intoxicação, febre e dispneia, além de dor cardíaca bastante intensa.
- Forma não específica.
O processo patológico do tipo seco se desenvolve como resultado de uma reação alérgica ou infecciosa e evolui na forma de recaídas e remissões alternadas. Durante as recaídas, o paciente apresenta febre, dor cardíaca e sopros de atrito pericárdico.
- Forma fibrinosa.
A forma fibrinosa ou seca da patologia é mais característica da infância e frequentemente se desenvolve em pacientes que sofrem de reumatismo. A essência da doença é o desaparecimento completo do exsudato da bursa cardíaca, o que complica significativamente seu funcionamento. O problema é acompanhado por dor aguda e aguda, além de dificuldade para respirar.
Pela natureza do derrame exsudativo, a inflamação pericárdica pode ser serosa, fibrinosa, purulenta e mista - por exemplo, purulenta-fibrinosa ou seroso-purulenta.
A pericardite purulento-fibrótica se manifesta pela condensação do exsudato com formação de bolsas purulentas.
Por sua vez, a pericardite serosa purulenta é uma condição transitória em que o exsudato seroso é gradualmente transformado em fluido purulento e o derrame claro torna-se mais turvo: desenvolve-se inflamação purulenta. [ 10 ]
Complicações e consequências
Com intervenção oportuna, a pericardite purulenta pode ser tratada com sucesso. Se o tratamento não for adiado, a inflamação purulenta passa sem complicações e não afeta negativamente a funcionalidade do corpo e a qualidade de vida.
Alterações irreversíveis no órgão e diversas complicações ocorrem se o paciente procurar ajuda médica tardiamente, bem como na presença de patologias coronárias crônicas e outras.
O que a pericardite purulenta pode causar:
- Ao tamponamento cardíaco (a bolsa pericárdica enche-se de pus, o coração é comprimido até o ponto de parada completa de sua atividade);
- Para inflamação de outras camadas-- endocárdio, miocárdio;
- Ao espessamento pericárdico fibrótico e consequente comprometimento da função coronária;
- À insuficiência cardíaca, acompanhada de insuficiência circulatória intensa que afeta todos os órgãos e sistemas;
- Para complicações sépticas.
O tamponamento cardíaco se desenvolve como resultado do acúmulo de grandes quantidades de pus no espaço pericárdico e do aumento da pressão na bursa. Isso resulta em compressão cardíaca e colapso circulatório devido à diminuição do débito cardíaco e à estase venosa sistêmica. O tamponamento se desenvolve rápida ou gradualmente, dependendo da taxa de acúmulo de exsudato. O quadro clínico da complicação varia desde dificuldade respiratória e aparecimento de edema periférico até o desenvolvimento de colapso circulatório. Os primeiros sinais incluem palpitações, problemas respiratórios graves, edema, aumento da pressão venosa e veias jugulares protuberantes, além de bordas alargadas de relativo embotamento cardíaco. A pressão arterial pode cair para um estado colaptoide.
Com o início gradual do tamponamento, chamar a atenção para os sintomas de déficit ventricular direito, aumento do fígado, ascite e derrame pleural, bem como paradoxalidade do pulso (diminuição acentuada da pressão arterial sistólica - mais de 10 mm Hg. - na inspiração). [ 11 ]
Diagnósticos pericardite purulenta
O diagnóstico padrão inclui exame, entrevista com o paciente, ausculta e percussão. Entre os métodos laboratoriais, os principais são:
- Um exame de sangue geral para determinar o nível de glóbulos brancos e sedimentação;
- Pontuação de proteína C-reativa;
- Avaliação da troponina e da creatina quinase (proteínas e enzimas específicas do coração).
Os exames de sangue demonstram aumento da velocidade de hemossedimentação e leucocitose, a fórmula leucocitária é deslocada para a esquerda, α-globulina, fibrinogênio e haptoglobina no plasma estão aumentados.
O diagnóstico instrumental é geralmente representado pelos seguintes procedimentos:
- Eletrocardiografia;
- Ecocardiografia;
- Revisão de radiografia dos órgãos do tórax;
- Às vezes, uma tomografia computadorizada ou ressonância magnética.
As radiografias revelam tais anormalidades:
- Dilatação dos contornos cardíacos;
- Transformação de um ângulo cardiopulmonar agudo em obtuso;
- Perda da cintura cardíaca;
- Diminuição acentuada da amplitude da pulsação dos contornos cardíacos (até a perda completa no contexto da preservação da pulsação dos grandes vasos).
O eletrocardiograma mostra uma diminuição nas voltagens do complexo QRS e do dente T.
O mais informativo é a ecocardiografia. O estudo ajuda a avaliar a natureza e o volume do exsudato e a detectar depósitos de cálcio.
O fluido intrapericárdico apresenta caráter purulento, com grande quantidade de proteínas e níveis de leucócitos no derrame superiores a 10.000/mL (representados principalmente por macrófagos e granulócitos). O nível de adenosina desaminase não está elevado.
A tomografia computadorizada e a ressonância magnética são usadas para determinar o tamanho e a extensão da disseminação exsudativa.
A pericardiocentese é realizada em casos de pericardite purulenta confirmada.
Se houver suspeita de origem tuberculosa da inflamação purulenta no pericárdio, o exsudato pericárdico é examinado diretamente. O Mycobacterium tuberculosis pode ser detectado por esfregaços, cultura e histologia. [ 12 ]
Diagnóstico diferencial
O diagnóstico diferencial é realizado com vários tipos de processos inflamatórios pericárdicos, bem como com patologias de etiologia não inflamatória (hidropericárdio, hemopericárdio, quilopericárdio). A diferenciação é realizada por exclusão com base nos resultados de medidas diagnósticas gerais.
É dada atenção à probabilidade de outras cardiomegalias:
- Cardiomiopatias;
- Miocardite isolada;
- De certos defeitos cardíacos congênitos;
- Síndrome da veia cava superior em processos tumorais mediastinais;
- Derrame pleural do lado esquerdo (o volume do derrame muda com a respiração, é detectado posteriormente ao ventrículo esquerdo e ao mesmo tempo está ausente na frente dele, não se acumula posteriormente ao átrio esquerdo);
- Cardiopatia por cirrose hepática.
O diagnóstico diferencial é realizado levando-se em consideração as características sintomáticas, com o envolvimento de procedimentos diagnósticos laboratoriais e exames de imagem.
O início do tamponamento requer diagnóstico adicional.
Se houver acúmulo de exsudato não inflamatório na bursa pericárdica, pode haver pericardite exsudativa. Isso deve ser levado em consideração ao fazer o diagnóstico e prescrever o tratamento. Assim, a probabilidade de desenvolvimento dessas condições é monitorada:
- Hidropericárdio - acúmulo de grande volume de exsudato pericárdico livre de fibrina (o chamado transudato) na bursa cardíaca. O problema pode ocorrer com insuficiência ventricular direita grave e é acompanhado por edema periférico, ascite e exsudação pleural. Não há dor torácica, sopro de atrito pericárdico ou alterações eletrocardiográficas típicas de pericardite.
- Hemopericárdio - acúmulo de sangue no espaço pericárdico, por exemplo, em caso de ferimento ou trauma, após cirurgia cardíaca. O distúrbio requer pericardiocentese urgente.
- Quilopericárdio - ocorre quando o espaço pericárdico se funde com o ducto linfático torácico. Pode ocorrer devido a trauma, defeito congênito ou como complicação de linfangioma mediastinal, hamartoma, etc.
Tratamento pericardite purulenta
As medidas terapêuticas para pericardite purulenta incluem:
- Adesão ao regime e dieta;
- Terapia anti-inflamatória, sintomática e etiotrópica;
- Redução do volume de pus exsudativo com maior controle de sua dinâmica;
- Individualmente e, se indicado, terapia para insuficiência cardíaca.
O repouso no leito é prescrito com a posição semi-reclinada recomendada - especialmente enquanto durar a febre, a insuficiência circulatória e a síndrome dolorosa.
Mudanças na nutrição pressupõem uma dieta fracionada com eliminação de sal e normalização da ingestão de líquidos.
A drenagem de emergência da cavidade pericárdica é indicada para prevenir tamponamento cardíaco. Antibióticos são administrados por via parenteral por pelo menos 14 a 28 dias, bem como por via intrapericárdica simultaneamente com desintoxicação intensiva, medidas terapêuticas imunotrópicas e sintomáticas.
Quando uma condição séptica se desenvolve, as doses de medicamentos antibacterianos são semelhantes às prescritas para meningite.
Se a natureza fúngica da patologia for confirmada, a pericardiectomia é realizada.
A pericardite purulenta bacteriana é tratada com penicilinas protegidas em combinação com aminoglicosídeos. Após determinar a etiologia exata do processo inflamatório purulento, é prescrita terapia etiotrópica (dependendo do agente causador).
A duração da antibioticoterapia é de pelo menos 14-28 dias.
A antibioticoterapia intravenosa é realizada até que o estado febril seja completamente eliminado e o nível de leucócitos sanguíneos normalize. Se o paciente estiver em estado crítico ou a introdução de penicilinas for impossível, na ausência de um patógeno confirmado, são prescritos vancomicina, fluoroquinolonas e cefalosporinas de terceira geração.
O tratamento com antibióticos continua sob o controle do quadro de diagnóstico bacteriológico e exame de secreção purulenta. [ 13 ]
Tratamento cirúrgico
O procedimento cirúrgico mais comum usado para pericardite purulenta é a pericardiocentese, ou punção pericárdica, que pode prevenir e resolver rapidamente o tamponamento cardíaco e até mesmo esclarecer a causa do processo inflamatório.
É impossível realizar o procedimento em pacientes com coagulopatias, bem como em pacientes em terapia anticoagulante ativa. Uma contraindicação relativa é uma contagem de plaquetas sanguíneas inferior a 50x109/L.
A pericardiocentese não pode ser realizada se o paciente apresentar:
- Aneurisma da aorta;
- Ruptura pós-infarto do músculo cardíaco;
- Hemopericárdio traumático.
Esses casos são indicações para cirurgia cardíaca.
O cardiologista deve revisar os resultados da radiografia de tórax e da ecocardiografia antes de prosseguir com a punção. O procedimento pode ser realizado de forma padrão ou sob controle eletrocardiográfico.
Para a movimentação adequada do pus exsudativo na bursa pericárdica, o paciente deve assumir uma posição semi-sentada. Além disso, são verificados os valores da pressão arterial e da saturação.
Instrumentação necessária para realizar pericardiocentese:
- Agulhas intra-agulhas;
- Uma ferramenta de expansão;
- Instrumento condutor;
- Cateter radiopaco curvo;
- Adaptador de tubo multidirecional.
O ponto de punção pericárdica (se o método de Larrey for utilizado) é o ápice do ângulo entre o arco costal do lado esquerdo e a base da medula. Se o método de Marfan for utilizado, a punção é realizada na base da medula do lado esquerdo.
A pericardiocentese é uma manipulação bastante complexa, com riscos de danos aos tecidos coronários e aos vasos arteriais coronários. Entre as complicações mais desfavoráveis estão a perfuração ou ruptura da artéria coronária ou do miocárdio, mas tais problemas são muito raros. Outras complicações possíveis incluem:
- Pneumotórax;
- A formação de um êmbolo gasoso;
- Distúrbios do ritmo cardíaco;
- Perfuração de órgãos abdominais;
- Edema pulmonar;
- Formação de fístula da artéria mamária interna.
É importante ressaltar que a realização da pericardiocentese em pacientes com pericardite purulenta é uma medida necessária, sem a qual há todo risco de morte.
Em alguns casos, há necessidade de pericardiectomia – remoção cirúrgica ou ressecção ampla das lâminas parietais e viscerais. O procedimento é indicado em pacientes com grandes volumes de exsudato purulento, com recidivas frequentes, resistência ao tratamento medicamentoso e na ausência de efeito de pericardiocenteses repetidas.
Prevenção
A prevenção da pericardite purulenta consiste em um conjunto de medidas de caráter geral, uma vez que não foram desenvolvidas medidas preventivas específicas.
Em primeiro lugar, é necessário tratar oportunamente quaisquer processos infecciosos e inflamatórios no corpo, sem esperar o agravamento do problema e a disseminação de agentes infecciosos por todo o corpo.
Recomenda-se praticar exercícios moderados, levar um estilo de vida ativo, fazer longas caminhadas ao ar livre, nadar, andar de bicicleta e fazer trilhas. Praticamente qualquer atividade física que proporcione prazer e alivie a tensão nervosa é bem-vinda.
É apropriado acostumar-se aos procedimentos de endurecimento: um excelente efeito restaurador é proporcionado por um banho de contraste ou imersão, andar descalço na grama, água ou neve, fricção úmida e envolvimentos.
Não se deve esquecer do descanso adequado. A duração adequada do sono para uma pessoa saudável é de pelo menos 8 horas (o ideal é 9 horas) por dia. Algumas pessoas particularmente ativas não devem negligenciar a oportunidade de descansar durante o dia.
A nutrição desempenha um papel importante na formação de muitas doenças, incluindo a pericardite. Há muito se sabe que o consumo regular de alimentos gordurosos, salgados e condimentados afeta negativamente o sistema cardiovascular: a pessoa desenvolve obesidade, a elasticidade vascular se deteriora, a circulação sanguínea é prejudicada e surgem problemas de pressão arterial. Além disso, uma grande quantidade de sal na dieta afeta negativamente a função renal, resultando em edema e sobrecarga desnecessária do coração. O consumo regular de chá e café fortes e bebidas alcoólicas também é indesejável.
Medidas preventivas específicas na presença de processos infeccioso-inflamatórios e imunossupressão devem ser discutidas com o médico responsável – cardiologista, clínico geral, infectologista, reumatologista, imunologista. Não se deve ignorar as medidas preventivas, pois qualquer problema é mais fácil de prevenir. Em nenhum caso se deve tomar antibióticos "para profilaxia". Qualquer prescrição de antibioticoterapia deve ser realizada por um médico especialista, com base nas indicações existentes.
Previsão
A pericardite purulenta requer intervenção médica urgente e monitoramento constante do paciente. Sem tratamento adequado e oportuno, o resultado é letal. Se a patologia for reconhecida a tempo e todas as manipulações terapêuticas necessárias forem realizadas, 85% dos pacientes se recuperam sem o desenvolvimento de consequências adversas a longo prazo. A antibioticoterapia intravenosa deve ser iniciada empiricamente, mesmo antes da obtenção das informações bacteriológicas diagnósticas. Outro passo particularmente importante, além da antibioticoterapia, é o uso de drenagem. O pus exsudativo é drenado e frequentemente se acumula rapidamente. A trombólise intrapericárdica é usada para prevenir a drenagem do exsudato: essa terapia medicamentosa é usada até que a decisão final sobre a intervenção cirúrgica seja tomada. Em alguns casos, a pericardiostomia subclávia e a lavagem pericárdica cavitária são adequadas. Esses procedimentos permitem uma drenagem mais completa do pus.
A falta de tratamento competente é garantia de desfecho letal para um paciente com a forma purulenta da doença: a morte do paciente ocorre em decorrência do aumento da intoxicação e do desenvolvimento de tamponamento cardíaco. Com tratamento medicamentoso adequado e oportuno, as chances de um desfecho favorável aumentam drasticamente. Uma terapia complexa, realizada por especialistas qualificados em um departamento ou clínica especializada em cardiologia, ajuda a reduzir a mortalidade para 10-15%.
Pericardite purulenta transmitida e até mesmo tratada com sucesso é uma indicação para posterior registro com um especialista em cardiologia ou cirurgia cardíaca.

