Médico especialista do artigo
Novas publicações
Os paracoccídios são os agentes causadores da paracoccidioidose
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
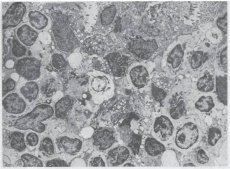
Paracoccidioidomicose (sinônimos: blastomicose sul-americana, síndrome de Lutz-Splendore-Almeida) é uma micose crônica caracterizada por lesões nos pulmões, pele, mucosas da cavidade oral e nariz, com evolução progressiva e desenvolvimento de uma forma disseminada da doença. O agente causador é o Paracoccidioides braziliensis.
 [ 1 ]
[ 1 ]
Morfologia dos paracoccídios
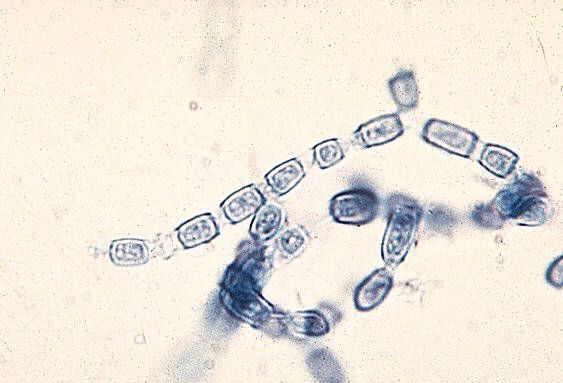
Um fungo dimórfico que forma uma fase de levedura a 37 °C. As células de levedura são grandes (10-60 µm) com múltiplos brotos de 2-10 µm de diâmetro. O micélio do fungo é fino, septado e forma clamidósporos. Os microconídios têm 2-3 µm de tamanho.
Propriedades culturais dos paracoccídios
O fungo é pouco exigente em substratos nutritivos, reproduzindo-se ativamente em solo estéril, partículas vegetais e água. Em substratos naturais (extrato de levedura, extrato de solo), observa-se intensa esporulação. A 25 °C, cresce com a formação de hifas hialinas, e a 37 °C, forma grandes células esféricas de levedura com muitas células em brotamento, o que confere a essa estrutura a aparência característica de um "volante marinho".
Atividade bioquímica dos paracoccídios
Quando células de levedura são cultivadas em um meio nutriente, um metabólito fungicida se acumula, semelhante em estrutura química ao fenol e ao ácido benzoico, causando desnaturação de proteínas.
Estrutura antigênica dos paracoccídios
Quando cultivada em meio líquido por 3 dias, a forma micelial produz os exoantígenos 1, 2, 3, que podem ser determinados por imunodifusão em gel.
Nicho ecológico de paracoccídios
Solo de áreas endêmicas da América do Sul, especialmente do Brasil, mas também do México e da Costa Rica.
Persistência ambiental de paracoccídios
A fase de levedura é instável no ambiente externo. O micélio é resistente a mudanças de pH, flutuações de temperatura e secagem. É muito sensível à ação antagônica da microflora normal do ambiente.
Sensibilidade a antibióticos
Os paracoccídios são sensíveis ao cetoconazol, itraconazol, anfotericina B, trimetoprima/sulfametoxazol.
Sensibilidade a antissépticos e desinfetantes
Os paracoccídios são sensíveis à ação de antissépticos e desinfetantes comumente usados.
Patogênese da paracoccidioidose
A infecção ocorre com microconídios. As lesões localizam-se na pele, mucosa da córnea, nariz e pulmões. As lesões cutâneas são ulcerativas por natureza, com áreas de supuração e cicatrização alternadas. Com a disseminação, ossos, glândulas suprarrenais, fígado, cérebro, pele e mucosas são afetados. Em todos os pacientes, o baço está envolvido no processo inflamatório.
Imunidade celular. Sua intensidade e duração não foram estudadas.
Epidemiologia da paracoccidioidose
A fonte do agente infeccioso é o solo de zonas endêmicas. O mecanismo de transmissão é aéreo, a via de transmissão é aérea e empoeirada. A suscetibilidade da população é desconhecida, e os moradores rurais predominam entre os infectados. Os pacientes são seguros para os outros.
Sintomas da paracoccidioidose
Somente humanos adoecem. Úlceras indolores se formam na mucosa da cavidade oral ou nasal. Geralmente, as lesões são múltiplas; menos comuns são lesões pustulosas únicas ou abscessos subcutâneos. Lesões ulcerativas da pele e mucosas são acompanhadas por aumento dos linfonodos regionais. Lesões pulmonares são acompanhadas por sintomas como: tosse, dor no peito e formação de infiltrados.
Diagnóstico laboratorial da paracoccidioidomicose
Os materiais examinados incluem pus, líquido cefalorraquidiano, escarro, urina e punção de linfonodo.
O exame microscópico envolve o estudo de esfregaços nativos ou corados por Gram, Romanovsky-Giemsa e outras técnicas do material examinado. As células fúngicas são grandes, redondas ou elipsoidais e possuem paredes espessas. A célula-mãe é circundada por pequenos brotos-filhos e se assemelha a uma coroa. Células semelhantes também são encontradas em cortes de tecido. A morfologia da fase leveduriforme é muito característica, portanto, quando tais células fúngicas são detectadas, o diagnóstico é inquestionável.
Para isolar uma cultura pura, o material é semeado em meio nutriente com carboidratos, ágar sangue e soro, que são incubados a 25-30 e 37 °C para obter colônias miceliais e de levedura, respectivamente. O patógeno cresce lentamente, formando colônias semelhantes a colônias de levedura após 3 semanas.
O bioensaio é realizado em camundongos ou cobaias, infectando-os intraperitonealmente com o material a ser testado e isolando uma cultura pura de seus órgãos internos.
Os testes sorológicos determinam anticorpos no soro de pacientes em RP, ELISA ou RSC, especialmente nos estágios avançados da doença. RP e RSC são de valor diagnóstico.
Um teste de alergia é realizado com um alérgeno da forma tecidual do fungo.

