Médico especialista do artigo
Novas publicações
Ostit
Última revisão: 05.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
Osteíte (do grego osteon, que significa "osso") é uma doença caracterizada por processos inflamatórios no tecido ósseo.
Essa inflamação pode se desenvolver como resultado da exposição a fatores traumáticos ou infecção e está principalmente associada a fraturas ou intervenções cirúrgicas malsucedidas no osso. Essa inflamação é inespecífica. A inflamação óssea específica ocorre como resultado da disseminação hematogênica de infecções por tuberculose, sífilis, etc. Em muitos casos, a ostite se refere a lesões ósseas que ocorrem com tuberculose, em particular com artrite tuberculosa.
A ostite é crônica ou pode assumir uma forma aguda. Em um estado agudo, o osso está sujeito à destruição e, no caso de uma doença crônica, observa-se a prevalência de processos proliferativos. Quando ocorre sífilis congênita e terciária, fala-se em ostite sifilítica, ossificante e em resolução.
Cada um dos tipos de lesão óssea acima mencionados requer tratamento com medidas adequadas. Assim, na presença de uma ostite específica, o foco das medidas médicas é principalmente na doença subjacente. Em outros casos, pode ser mais apropriado prescrever tratamento cirúrgico com o objetivo de sanear o processo inflamatório. A intervenção cirúrgica é acompanhada pelo uso de medicamentos antibacterianos, dessensibilizantes e imunoestimulantes.
Quando a ostite é diagnosticada em tempo hábil e o tratamento racional necessário é iniciado o mais rápido possível, o prognóstico para sua evolução é favorável, com alta probabilidade de recuperação completa.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Causas da osteíte
As causas da ostite são representadas por dois grupos principais de fatores que determinam a ocorrência desta doença.
A mais comum delas é a ruptura traumática da integridade óssea devido a um golpe, contusão, fratura (aberta ou fechada), bem como em decorrência de intervenção cirúrgica para esta última. As fraturas representam o risco de surgimento de microflora purulenta na ferida.
Em relação à microflora, é importante destacar que tipos específicos dela, como a sifilítica e a tuberculosa, também podem provocar ostite. Elas causam ostite sifilítica e tuberculosa, respectivamente. A explicação para isso é que, quando uma pessoa tem sífilis ou tuberculose, a infecção pode se espalhar por todo o corpo através da corrente sanguínea, afetando o tecido ósseo, entre outras coisas.
As estatísticas médicas também observam um número limitado de casos em que a ostite ocorreu no contexto de doenças como brucelose, gonorreia, hanseníase, febre paratifóide e artrite reumatoide.
Assim, as causas da ostite são reduzidas principalmente ao impacto mecânico de natureza traumática no osso e, além disso, a vários fatores de patogênese infecciosa. Com base nisso, dependendo da causa da inflamação óssea característica da ostite, o método de tratamento adequado é selecionado.
Sintomas de osteíte
Os sintomas da ostite e o grau de sua gravidade são determinados pela etiologia, pela extensão do processo patológico, pela condição geral objetiva do paciente e se alguma doença concomitante e disfunção do corpo surgiu em conexão com a ostite.
A progressão da ostite pode muitas vezes ocorrer sem revelar sua presença, com manifestações perceptíveis, até que uma exacerbação ocorra em algum momento.
Via de regra, a ostite aguda é acompanhada pelo aparecimento de sintomas de dor local. Posteriormente, ocorre algum inchaço e o funcionamento da área afetada do membro ou da coluna vertebral se altera negativamente. A possibilidade de fraturas patológicas e a formação de deformações secundárias não estão descartadas. Há distúrbios na função dos nervos e da medula espinhal, o que é típico da espondilite, ou seja, tuberculose da coluna. Se o periósteo e os tecidos moles forem afetados por processos inflamatórios, ocorrem fístulas e fleuma.
A ostite crônica pode ser essencialmente uma evolução da periodontite crônica. Nesse caso, a doença se manifesta como um espessamento do osso maxilar, unilateral ou bilateral. Nesse caso, áreas significativas do maxilar podem ser afetadas por esse processo, chegando ao ponto em que a inflamação cobrirá toda a metade direita ou esquerda, dependendo da localização da ostite.
A ocorrência de exacerbações é observada em certas circunstâncias como resultado de condições desfavoráveis. Estas incluem resfriados, condições estressantes, etc. O quadro clínico neste caso é semelhante ao do processo agudo. Quanto ao fator tempo, parece possível identificá-lo apenas com base na anamnese e nas radiografias.
Os sintomas da osteíte podem ser completamente imperceptíveis, e a presença da doença muitas vezes só é determinada na fase de sua exacerbação. Por isso, o diagnóstico precoce dessa inflamação óssea é de grande importância, pois, sem tratamento adequado, a osteíte pode ter a tendência de disseminar significativamente a lesão pelo corpo humano.
Aonde dói?
Osteíte por BCG
A vacina BCG foi usada pela primeira vez em 1923. A administração subcutânea do medicamento é praticada desde 1962 e permanece o único meio de vacinação contra a tuberculose até hoje. BCG é a transcrição russa de BCG, uma abreviação de Bacillum Calmette Guerin, como a cultura é chamada pelos nomes de seus criadores, os cientistas franceses A. Calmette e C. Guerin.
A vacinação com BCG ajuda a prevenir o desenvolvimento da tuberculose em suas formas mais graves, que incluem meningite tuberculosa e tuberculose fulminante. Até cem milhões de crianças recebem essa vacinação a cada ano.
No entanto, com o uso desta vacina, não se pode ter certeza absoluta de que ela não causará todos os tipos de complicações pós-vacinais. E, embora se reflitam em números extremamente insignificantes (0,004-2,5%), elas ocorrem.
Junto com as consequências negativas mais comuns, manifestadas na derrota dos linfonodos regionais supraclaviculares e subclávios, axilares e cervicais, também é observado atualmente que a osteíte frequentemente se desenvolve após a vacinação com BCG.
É geralmente aceito que as principais razões para isso são a possível atitude desonesta da pessoa que realiza a manipulação, violando a técnica de sua aplicação. Isso pode ser devido à profundidade excessiva da introdução da vacina na pele ou a uma dose que excede a norma prescrita. As consequências de tais ações podem causar diversas reações locais negativas na forma de fenômenos necróticos nos tecidos, ocorrência de úlceras, linfadenite, queloide e abscesso frio, bem como lúpus no local onde a vacina foi administrada.
A osteíte por BCG também pode ser causada pela vacinação sem levar em consideração as contraindicações existentes, quando esta vacinação é inaceitável devido às características individuais da resposta do sistema imunológico da criança.
A ostite por BCG, assim como muitas outras possíveis reações negativas do corpo da criança à vacinação, só podem ser excluídas se a vacinação for confiada a um especialista qualificado.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Osteíte tuberculosa
A ostite tuberculosa é caracterizada por um tipo específico de inflamação, que ocorre principalmente no esqueleto humano, nas partes em que há grande quantidade de medula óssea vermelha, hematopoiética e mieloide.
Os maiores danos ocorrem nos corpos vertebrais, nas metáfises da tíbia, fêmur e úmero. Os corpos dos ossos púbico, ílio e ísquio também são suscetíveis ao desenvolvimento dessa doença.
A localização da inflamação é predominantemente única, porém, às vezes, esse tipo de dano pode ocorrer em diversas partes do esqueleto.
Em relação à idade da pessoa em que há maior probabilidade de surgimento da doença, o grupo de risco inclui o período da infância e adolescência.
Os focos inflamatórios são mais frequentemente observados nas proximidades das articulações, o que, em certas circunstâncias, pode se tornar um fator que pode levar à disseminação para uma articulação próxima. Na ausência de tratamento adequado, isso pode ser agravado pelo aparecimento de inflamação na membrana sinovial da cápsula articular. Por outro lado, se o foco inflamatório na ostite tuberculosa estiver localizado longe da articulação, seu encapsulamento é possível, mas isso só pode acontecer se o corpo humano tiver boa resistência.
A ostite tuberculosa é caracterizada por um longo período de desenvolvimento e progressão do processo patológico e, nos estágios iniciais, não é acompanhada por sintomas dolorosos significativos, o que muitas vezes não causa ansiedade no paciente. Mas é aqui que reside o principal perigo desta doença. Afinal, é por isso que muitas pessoas adiam o início do tratamento por muito tempo, o que acaba levando a um resultado muito desfavorável.
Osteíte da mandíbula
A osteíte da mandíbula é uma doença na qual ocorrem processos inflamatórios no tecido ósseo. Um fenômeno concomitante frequente também é a inflamação do periósteo, chamada periostite. Além disso, podem se formar fleuma e fístulas, e a inflamação da medula óssea – osteomielite – também pode se juntar.
A ocorrência de ostite mandibular pode ser indicada pelo aparecimento de dor em alguma parte da mandíbula. Em seguida, observa-se um certo inchaço nesse local, o que causa dificuldades na mastigação dos alimentos. Consequentemente, nota-se dor em toda a mandíbula.
Esta doença pode ser causada por danos mecânicos graves causados por pancadas, ferimentos e contusões, resultando em fratura do maxilar. As consequências de uma intervenção cirúrgica malsucedida também podem ser a causa.
A osteíte pode aparecer na mandíbula devido ao fato de que em uma série de doenças, como tuberculose e sífilis, todo o corpo é infectado por meios hematogênicos.
O tratamento baseia-se em uma abordagem abrangente e consiste em intervenção cirúrgica combinada com a prescrição de medicamentos antibacterianos e imunoestimulantes. A presença de uma doença infecciosa generalizada requer seu tratamento primário.
A osteíte da mandíbula é uma doença muito desagradável que pode ser causada por fatores traumáticos e infecciosos, e seu tratamento requer o uso de medidas médicas bastante radicais.
Osteíte fibrosa
A osteíte fibrosa é uma das possíveis complicações associadas ao curso da doença hiperparatireoidismo, na qual os ossos estão sujeitos a amolecimento e deformação. O hiperparatireoidismo é caracterizado pelo fato de o hormônio da paratireoide ser produzido em quantidades significativamente superiores às necessárias para o funcionamento normal do corpo. Como resultado, o metabolismo cálcio-fósforo é interrompido e os processos osteoclásticos são intensificados, durante os quais o fósforo e o cálcio são excretados dos ossos. Ao mesmo tempo, como resultado da diminuição da absorção tubular e do início da excreção de fósforo com maior atividade, observa-se a ocorrência de hiperfosfatúria e hipofosfatemia.
As alterações que afetam o tecido ósseo incluem o aparecimento de osteomalácia e osteoporose.
Os ossos se tornam quebradiços, o que causa uma maior predisposição a fraturas nas extremidades superiores e inferiores, bem como a lesões na coluna.
De acordo com os resultados dos exames de sangue durante a doença, são registrados níveis elevados de cálcio e fosfatase alcalina. O hormônio da paratireoide também está presente em grandes quantidades. Os níveis de fósforo estão reduzidos. O exame radiográfico revela afinamento dos ossos, violação de sua integridade na forma de rachaduras e fraturas, e a formação de cistos.
Na maioria dos casos de osteíte fibrosa, sua evolução não está associada à ocorrência de sintomas específicos óbvios; eles podem aparecer apenas em caso de complicações. No entanto, isso não deve, de forma alguma, inspirar confiança de que, se a osteíte fibrosa não incomoda e não afeta significativamente o bem-estar, não representa uma ameaça à saúde. Ela, como qualquer outra doença, deve ser tratada.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Osteíte condensante
A ostite condensante é um processo inflamatório que afeta simultaneamente todas as partes do osso: o próprio osso – ostite, o periósteo, denominado periostite, e a mielite – inflamação que se desenvolve na medula óssea. Sua característica específica é o caráter esclerosante focal e sua evolução é crônica.
A etiologia da ostite condensante está associada à ocorrência de uma reação atípica do tecido ósseo naqueles pacientes que apresentam alta resistência ou baixo grau de infecção, principalmente em idade jovem.
Esta doença localiza-se mais frequentemente na região dos pré-molares inferiores. A extração dentária não leva ao desaparecimento das zonas de alteração esclerótica. A presença de pequenas bordas de osteoesclerose às vezes ocorre como resultado de sobrecarga oclusal compensada, que não está relacionada a processos inflamatórios prévios no periodonto.
As alterações patomorfológicas causadas pela osteíte condensante podem ser caracterizadas como uma das etapas sucessivas pelas quais o processo asséptico se desenvolve, levando à osteoporose, ou seja, à destruição do osso, e à osteoesclerose, na qual a densidade óssea aumenta.
Com base no exposto, concluímos que a ostite condensante é uma doença crônica caracterizada pela disseminação do progresso patológico em grandes áreas, com envolvimento tanto do próprio osso quanto da medula óssea e do periósteo em processos esclerosantes. Diante disso, sua presença pode exigir tratamento e medidas preventivas bastante rigorosos.
 [ 28 ]
[ 28 ]
Diagnóstico de ostite
O diagnóstico da ostite é realizado principalmente com base em informações sobre a condição dos ossos obtidas por meio de um exame de raio X.
Nas radiografias, a ostite se manifesta como focos de alterações destrutivas na substância óssea compacta ou esponjosa, com formato variável. Esses focos têm tamanhos de vários milímetros e podem ser medidos em centímetros. As bordas são nítidas ou indefinidas. Às vezes, revela-se a presença de uma reação osteoesclerótica no tecido ósseo circundante, e uma sombra de sequestro é encontrada dentro do próprio foco.
A ostite tuberculosa é caracterizada pelo fato de o tecido ósseo apresentar uma reação produtiva predominantemente fraca, que se assemelha a uma borda esclerótica estreita ao redor do foco de destruição. Na ostite tuberculosa, forma-se um sequestro esponjoso.
A inflamação óssea originada na região metafisária, com foco excêntrico, principalmente em crianças, pode ser um pré-requisito para a reação periosteal em camadas ou linear que caracteriza a osteíte tuberculosa. Nesse caso, a tomografia é utilizada para um diagnóstico preciso.
As medidas diagnósticas para ostite também incluem o exame com radionuclídeos para identificar com precisão a localização da inflamação quando os raios X são inconclusivos. Isso ajuda a determinar o local onde uma biópsia de tecido ósseo deve ser realizada.
A ostite específica é diagnosticada através de métodos imunológicos e microbiológicos.
O diagnóstico da ostite é necessário para diferenciar esta doença o máximo possível de formações císticas distrófico-degenerativas, lacunas corticais, necrose asséptica limitada, osteoma osteoide, condroblastoma, granuloma eosinofílico, etc. Estabelecer um diagnóstico preciso e inequívoco é um fator positivo para um processo de tratamento eficaz e uma recuperação bem-sucedida.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ]
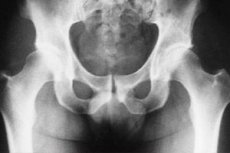
Diagnóstico radiológico da osteíte tuberculosa da articulação do quadril
A articulação do quadril é um dos locais mais comuns do corpo humano onde ocorre tuberculose óssea e articular. Por isso, é importante identificar a doença o mais precocemente possível, o que facilita significativamente o tratamento e minimiza complicações subsequentes. Em muitos casos, o diagnóstico é realizado por meio de exames radiográficos. Em particular, o diagnóstico radiográfico da ostite tuberculosa da articulação do quadril é realizado.
De acordo com dados radiográficos, os primeiros exames revelam sinais de osteoporose, sendo possível detectá-los apenas pela comparação de imagens que abrangem ambas as articulações do quadril. Mesmo no estágio que antecede a osteíte tuberculosa, podem ser observadas alterações nos tecidos moles, manifestadas como sombras alargadas das camadas intermusculares nos contornos entre a cápsula articular e os músculos médio e pequeno das nádegas. Uma assimetria dos ossos pélvicos pode ser observada devido ao fato de a pessoa assumir uma posição incorreta devido à atrofia muscular ou espessamento da articulação do lado afetado, ou devido a uma contratura de natureza dolorosa.
Após um mês e meio a dois meses, as radiografias revelam o aparecimento de focos de processos destrutivos no tecido ósseo, cujas bordas são irregulares e pouco nítidas, e nos quais se nota a presença de múltiplos sequestros esponjosos.
A osteíte tuberculosa ocorre com mais frequência nos ossos que formam o acetábulo; em menor grau, essa doença é detectada no colo do fêmur e, extremamente raramente, na cabeça do fêmur. Em relação a esta última, deve-se observar que são mais bem visíveis em radiografias com o fêmur abduzido para fora. No acetábulo, a detecção de focos de destruição óssea é facilitada pela obtenção de radiografias posteriores.
Em alguns casos, o paciente pode apresentar deformação precoce do núcleo, ossificação e aumento da cabeça femoral.
O diagnóstico radiográfico da osteíte tuberculosa da articulação do quadril é realizado em diferentes estágios da doença, o que nos permite identificar a dinâmica do processo patológico e, com base nisso, fazer certos ajustes no plano de tratamento, que visa melhorar o prognóstico e aumentar a possibilidade de um tratamento eficaz.
O que precisa examinar?
Como examinar?
Quem contactar?
Tratamento da ostite
O tratamento da ostite envolve um conjunto de medidas médicas selecionadas em cada caso específico, com base na etiologia e nas causas que causam o desenvolvimento da doença. Via de regra, a intervenção cirúrgica é realizada para remover os tecidos afetados que sofreram processos necróticos - necroectomia. Este método de tratamento cirúrgico é indicado para ostite tuberculosa. Além disso, a sequestrectomia é realizada para remover os fragmentos ósseos chamados sequestrantes, que se separaram do osso devido à doença. A ressecção segmentar e longitudinal dos ossos, o tratamento de suas cavidades com vácuo e ultrassom e o uso de drenagem por sucção e fluxo também podem ser recomendados.
As medidas terapêuticas para ostite incluem terapia antimicrobiana com antibióticos e sulfonamidas. A quimioterapia inclui antissépticos eficazes, incluindo os específicos, por via intramuscular e intravascular, interna e local. Enzimas proteolíticas como papaína, quimotripsina, etc., são amplamente utilizadas.
A imunização passiva e ativa e os procedimentos fisioterapêuticos desempenham um papel importante no tratamento da ostite. O membro afetado também deve ser imobilizado.
Assim, o tratamento da ostite é realizado principalmente em ambiente hospitalar e é prescrito com base na etiologia e na natureza da doença, bem como no estado geral do paciente. Com base na combinação desses fatores, o médico opta por determinados métodos e desenvolve o esquema de medidas terapêuticas mais adequado e eficaz.
Prevenção de ostite
A osteíte, em sua forma específica, frequentemente ocorre devido à presença de diversas doenças, como sífilis, tuberculose, etc. Nesse caso, todo o corpo é exposto à infecção por via hematogênica, através da corrente sanguínea no sistema circulatório. Em particular, a infecção atinge o tecido ósseo, onde provoca inflamação.
Portanto, a prevenção da ostite, neste caso, pressupõe a necessidade primária de tomar as medidas médicas necessárias para tratar esta importante doença infecciosa. É de suma importância iniciar o tratamento o mais breve possível após o diagnóstico da infecção correspondente. O tratamento precoce contribui significativamente para prevenir sua disseminação generalizada.
Para prevenir a ostite de origem traumática, é necessário, em primeiro lugar, o tratamento primário da fratura exposta, bem como a adesão estrita aos princípios de manutenção das mais rigorosas condições assépticas durante a osteossíntese de fraturas fechadas.
Para resumir o que deve ser a prevenção da ostite, enfatizaremos dois princípios principais. Em primeiro lugar, a necessidade do tratamento obrigatório das formas agudas da doença, a fim de prevenir sua transição para a forma crônica. Outra condição indispensável é o tratamento sanitário adequado em caso de danos à integridade óssea em casos de pancadas, ferimentos, contusões e fraturas, especialmente as expostas. Para evitar a penetração de microrganismos patogênicos e infecções.

