Médico especialista do artigo
Novas publicações
Leucoplasia do esófago
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
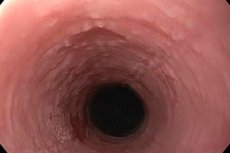
Se a camada epitelial do tecido mucoso do trato digestivo superior começar a se queratinizar intensamente, falamos do desenvolvimento de leucoplasia do esôfago. No estágio inicial da doença, forma-se uma placa densa, que pode ser removida e praticamente não é acompanhada de sinais de processo inflamatório. Com o tempo, alterações destrutivas na membrana mucosa aparecem nas bochechas, na língua e na cavidade oral. Na ausência de tratamento, existe um alto risco de desenvolver um processo maligno. [ 1 ]
Epidemiologia
Se considerarmos as estatísticas gerais de pacientes que procuram ajuda para leucoplasia esofágica, a doença é mais frequentemente encontrada entre pacientes de 30 a 70 anos e mais frequentemente entre homens (mais de 4% em homens em comparação com 2% em mulheres).
Para cada cem casos de pacientes diagnosticados com leucoplasia, pode haver até 6% de patologias pré-cancerígenas e até 5% de câncer em estágio inicial. Estamos falando principalmente de pacientes com leucoplasia esofágica verrucosa e erosivo-ulcerativa: nesses pacientes, a condição pré-cancerosa pode ser reclassificada como um processo invasivo de carcinoma espinocelular.
O carcinoma inicial ou em crescimento das mucosas do esôfago, devido à queratinização intensa, às vezes se assemelha à leucoplasia. Diante disso, qualquer pessoa com suspeita dessa doença é encaminhada para exames histológicos e outros exames para o diagnóstico precoce de uma condição pré-cancerosa ou maligna.
Vale ressaltar que a leucoplasia esofágica é uma patologia extremamente rara quando comparada à leucoplasia oral. Pode-se afirmar que essas duas doenças são frequentemente identificadas devido à semelhança das manifestações clínicas. Em alguns países, para uma formulação mais precisa do diagnóstico, o termo "leucoplasia esofágica" é substituído pelo termo "metaplasia epidermoide esofágica".
Causas leucoplasia do esófago
Os especialistas ainda não determinaram a etiologia exata do desenvolvimento da leucoplasia do esôfago. No entanto, já é possível afirmar com segurança que a patologia surge sob a influência de fatores prejudiciais predominantemente externos – em particular, irritação térmica, mecânica ou química. Os riscos da doença aumentam significativamente pela influência simultânea de vários desses fatores. Por exemplo, a leucoplasia do esôfago e da cavidade oral é frequentemente encontrada em fumantes "malignos": sua membrana mucosa é regularmente exposta aos efeitos térmicos e químicos das resinas de nicotina e da fumaça do cigarro. [ 2 ]
Se analisarmos com mais detalhes, as seguintes razões podem levar ao desenvolvimento de leucoplasia do esôfago:
- distúrbios neurodistróficos que afetam os tecidos mucosos;
- processos inflamatórios crônicos da pele e mucosas, sistema digestivo;
- predisposição genética (a chamada disqueratose “familiar”);
- hipovitaminose de vitamina A;
- involução dos tecidos mucosos;
- distúrbios hormonais, desequilíbrio hormonal prolongado ou grave;
- lesões infecciosas da cavidade oral e do trato digestivo;
- influências ocupacionais prejudiciais, incluindo doenças ocupacionais crônicas;
- tabagismo, abuso de álcool;
- comer alimentos excessivamente quentes, usar temperos e especiarias picantes em excesso;
- consumo sistemático de alimentos secos, consumo regular de alimentos grosseiros e secos;
- doenças dentárias, presença de implantes dentários;
- problemas dentários ou dentes ausentes, o que impede você de mastigar os alimentos corretamente;
- imunidade patologicamente enfraquecida.
Fatores de risco
Pessoas com mais de 30 anos podem ser consideradas de risco para leucoplasia esofágica. Na infância, a patologia ocorre com muito menos frequência.
Especialistas identificam uma série de fatores que podem contribuir para a ocorrência desse transtorno:
- doenças virais, portador de infecções virais (em particular, vírus do herpes, etc.);
- patologias infecciosas e inflamatórias, especialmente aquelas de curso longo ou crônico;
- lesões mecânicas, químicas ou térmicas regulares (procedimentos de gastroduodenoscopia repetidos e frequentes, consumo de alimentos secos muito grosseiros ou alimentos quentes, ingestão de líquidos agressivos – por exemplo, álcool forte, etc.);
- tabagismo sistemático;
- indução regular de vômitos (por exemplo, em transtornos alimentares);
- efeitos nocivos e patologias profissionais (inalação de vapores químicos, poeiras, trabalho com ácidos e álcalis);
- absorção prejudicada de vitaminas, ingestão insuficiente de vitaminas no corpo;
- um enfraquecimento acentuado ou grave do sistema imunológico (em particular, em pacientes com HIV e outras condições de imunodeficiência);
- fator hereditário (presença de patologia semelhante em parentes próximos).
Além das causas imediatas da leucoplasia esofágica, os médicos destacam a importância especial dos fatores de risco associados à predisposição genética, às características individuais e ao estilo de vida do paciente. A correção ou eliminação oportuna desses fatores pode se tornar uma medida eficaz na prevenção dessa patologia: a consulta sistemática com um terapeuta ou gastroenterologista ajuda os pacientes não apenas a aprender mais sobre sua saúde, mas também a detectar a patologia o mais cedo possível. Se necessário, o médico prescreverá imediatamente os procedimentos diagnósticos adequados e conduzirá o tratamento direcionado. [ 3 ]
Patogênese
A formação de focos patológicos de leucoplasia esofágica é influenciada por diversos fatores etiológicos que afetam negativamente os tecidos mucosos e o organismo como um todo. No entanto, o mecanismo patogênico da doença ainda não foi completamente estudado: o envolvimento de interferons e outros mediadores imunológicos na patogênese não comprova a especificidade do desenvolvimento da leucoplasia.
Presumivelmente, sob a influência de certos irritantes, a expressão da proteína de adesão específica do tecido epitelial é interrompida. Isso leva ao aumento da interação intercelular das células epiteliais, o que ativa os processos de hiperdiferenciação celular.
Segue-se que ocorre uma queratinização excessiva, fisiologicamente anormal, e, ao mesmo tempo, a “maturidade” celular aumenta com a supressão da apoptose. Como resultado desses processos, as células queratinizadas de “vida longa” “ligadas” umas às outras não esfoliam, formando-se densas camadas hiperceratóticas. [ 4 ]
Com o tempo, como resultado de diversas influências externas, ocorrem alterações destrutivas nos tecidos, o que leva ao aumento da proliferação celular na camada basal. Vale ressaltar que todos os processos acima ocorrem sem ativação da reatividade imunológica, o que é típico da leucoplasia. Diante disso, o tratamento da patologia deve se basear na normalização das interações intercelulares.
Sintomas leucoplasia do esófago
Para muitos pacientes, a leucoplasia do esôfago é acompanhada por uma diminuição significativa na qualidade de vida, e o risco de malignidade da doença afeta negativamente o estado psicológico geral dos pacientes.
Os principais tipos de leucoplasia esofágica são:
- leucoplasia plana ou simples do esôfago;
- tipo de doença verrucosa;
- tipo erosivo-ulcerativo;
- leucoplasia branda.
A leucoplasia simples é a mais comum. Durante o exame externo, geralmente não é possível detectar nenhuma anormalidade patológica. Não há aumento dos linfonodos próximos à palpação. Durante o exame da faringe, o médico presta atenção à membrana mucosa, que normalmente deve estar suficientemente úmida, brilhante e rosa-clara. Quando a leucoplasia do esôfago se espalha para a faringe e a cavidade oral, formam-se manchas claras limitadas, de configuração clara, sem protuberâncias (um tipo de película esbranquiçada que não pode ser separada). Frequentemente, as zonas de ceratose se espalham ainda mais – para a superfície interna das bochechas e lábios. Importante: a mancha esbranquiçada não pode ser removida, mesmo à força.
A leucoplasia esofágica verrucosa pode se desenvolver a partir de uma patologia simples (plana). Os pacientes queixam-se de sensação de queimação atrás do esterno, irritação ou secura constante na garganta e desconforto ao engolir alimentos (especialmente ao comer alimentos secos). Não são detectadas dores ou outros sintomas. Durante o exame dos pacientes, são revelados a presença de maus hábitos (tabagismo, abuso de álcool) e doenças concomitantes dos sistemas digestivo, endócrino ou cardiovascular.
O tipo verrucoso de leucoplasia pode ocorrer em duas variantes:
- leucoplasia em placas do esôfago (acompanhada pela formação de lesões brancas semelhantes a placas);
- leucoplasia verrucosa do esôfago (crescimentos densos que se formam como verrugas).
Essas alterações na mucosa só podem ser percebidas durante a endoscopia ou quando o processo se espalha para o dorso da língua e suas superfícies laterais, para a cavidade oral, processo alveolar e palato.
Na variante em placa, os focos patológicos são limitados, projetam-se ligeiramente acima da superfície da mucosa e são caracterizados por uma configuração irregular e contornos claros.
Na variante verrucosa, um tubérculo aparece acima da mucosa, denso, impossibilitando a formação de pregas. A cor da elevação varia do esbranquiçado ao amarelo-escuro.
A leucoplasia esofágica do tipo erosiva é caracterizada pela formação de defeitos erosivos e fissuras, consequência da falta de tratamento das variantes simples ou verrucosas da patologia. Devido ao dano tecidual evidente, o paciente sente dor, sensação de queimação, compactação e pressão. A dor ocorre após a exposição a qualquer irritante, em particular ao comer e beber. Sangramento das feridas é possível.
Os primeiros sinais de leucoplasia esofágica não são os mesmos em todas as pessoas. Muitas vezes, o problema surge sem sintomas óbvios, podendo passar despercebido por muitos anos.
Em outros casos, a leucoplasia manifesta-se através de certas sensações de desconforto – por exemplo, dificuldade em engolir, dor de garganta e sensação de ardor atrás do esterno, etc. No entanto, estes sinais surgem geralmente numa fase relativamente tardia da doença. [ 5 ]
Estágios
Os estágios da leucoplasia do esôfago e da cavidade oral são determinados pelo tipo de doença:
- No primeiro estágio, aparecem películas leves na mucosa, que não podem ser removidas com um cotonete. Outros sinais patológicos geralmente estão ausentes. O tratamento nesta fase é mais eficaz, pois apenas a camada submucosa do esôfago é afetada.
- O segundo estágio é caracterizado pelo aparecimento de tubérculos elevados, que podem se espalhar e se fundir. Ao mesmo tempo, os linfonodos mais próximos podem ser afetados.
- No terceiro estágio, formam-se microdanos na forma de rachaduras ou erosões na área dos tubérculos. Sintomas dolorosos adicionais aparecem, como dor e queimação, provocados pela entrada de partículas de alimentos e bebidas nas feridas. Diante do desconforto constante, o estado psiconeurológico do paciente é perturbado, com irritabilidade e insônia. É possível um estreitamento significativo do lúmen do esôfago.
O quadro clínico em um ou outro estágio da leucoplasia do esôfago pode se manifestar tanto de forma abrangente quanto isolada, pois depende de muitos fatores: a presença de outras patologias, as características individuais do paciente, a prevalência do processo da doença, etc. Portanto, se ocorrer desconforto durante ou após a alimentação, é necessária uma consulta profissional com um médico do perfil apropriado - em particular, um gastroenterologista ou dentista.
Formulários
A classificação moderna apresentada pela Organização Mundial da Saúde divide a leucoplasia em formas homogêneas e não homogêneas. A forma não homogênea também é subdividida em eritroplasia, nodular, manchada e verrucosa.
Há informações de que alguns casos de leucoplasia não homogênea em cada segundo caso são displasia epitelial e apresentam alto risco de malignidade.
Existe outra classificação que inclui o conceito de "condição pré-cancerosa epitelial": ela inclui eritroplasia e leucoplasia. De acordo com essa divisão histológica, a leucoplasia é dividida em hiperplasia epitelial focal sem sinais de atipicidade celular, bem como displasia leve, moderada e grave. A displasia, por sua vez, é caracterizada como displasia intraepitelial escamosa (apresenta três graus de gravidade).
A classificação especificada é usada para descrição patomorfológica e suplementação do diagnóstico clínico.
Complicações e consequências
Na ausência de tratamento necessário ou com terapia inadequada para leucoplasia, o processo patológico progride, ocorre compactação do tecido, o que pode posteriormente provocar estreitamento do esôfago (estenose persistente do lúmen). Os sinais típicos de agravamento da condição são:
- o aparecimento de rouquidão, chiado;
- tosse persistente sem motivo aparente;
- sensação constante de corpo estranho na garganta;
- dor, especialmente ao tentar engolir alimentos.
O paciente começa a ter dificuldades para comer, perde peso, fica irritado, o sono é perturbado e a capacidade de trabalho diminui.
No entanto, a consequência mais complexa e perigosa da leucoplasia esofágica pode ser um processo tumoral de etiologia maligna. Na maioria das vezes, a complicação se desenvolve em um contexto de formas verrucosas e erosivas-ulcerativas da doença. Duas formas de câncer de esôfago são identificadas:
- carcinoma de células escamosas, que se desenvolve a partir das células epiteliais que revestem o esôfago;
- adenocarcinoma que ocorre no segmento inferior do esôfago.
Outros tipos de processos malignos no esôfago são relativamente raros.
Mas, em um estágio inicial de desenvolvimento, a leucoplasia responde bem à terapia, que é realizada simultaneamente com a eliminação de possíveis fatores irritantes, incluindo maus hábitos.
Diagnósticos leucoplasia do esófago
O diagnóstico geral de doenças esofágicas geralmente inclui:
- coleta de anamnese;
- exame visual (inspeção);
- esofagoscopia;
- eletrocardiografia (para diagnóstico diferencial de dor no peito);
- Exame radiográfico do esôfago;
- esofagomanometria.
Os exames incluem exames gerais de sangue e urina. Se houver suspeita de degeneração maligna, pode ser realizado um exame de sangue para marcadores tumorais – substâncias formadas pelas células tumorais e secretadas em fluidos biológicos. Os marcadores tumorais são encontrados com mais frequência no sangue de pacientes que sofrem de patologias oncológicas. [ 6 ]
O diagnóstico instrumental é sempre eficaz quando combinado com outros métodos diagnósticos. O procedimento principal é considerado um exame endoscópico do esôfago: um endoscópio flexível é inserido em sua cavidade, com o qual é realizado um exame completo de todo o tecido mucoso e, se necessário, até mesmo uma biópsia – um pedaço de tecido para análise histológica.
O quadro endoscópico depende do tipo de leucoplasia esofágica:
- Na forma plana, observa-se acantose com alterações proliferativas nas camadas basal e espinhosa, bem como displasia com predominância de paraceratose nas células epiteliais. Externamente, isso se manifesta pela formação de manchas esbranquiçadas limitadas que parecem películas coladas.
- Na forma verrucosa, diferentemente da forma plana, predomina a hiperceratose. Observa-se um aumento celular típico das camadas espinhosa e basal, com leve atipia e polimorfismo. Nas estruturas subjacentes, a rede capilar se expande, havendo sinais de infiltração linfoide focal com a presença de poucos eosinófilos e plasmócitos. Na mucosa, encontram-se elevações de várias formas e tamanhos, compactadas e de coloração clara (na forma de placas ou crescimentos verrucosos).
- Na forma erosivo-ulcerativa, são detectados todos os sinais de um processo inflamatório crônico com a formação de um infiltrado histiocítico-linfoide. Desenvolve-se hiperceratose intensa na camada de epitélio defeituoso, ocorre displasia da camada basal e surgem focos ulcerados. O tecido subjacente está sujeito à infiltração celular. O exame endoscópico revela erosões e/ou fissuras, por vezes com sangramento. Os focos erosivos podem ter diâmetros de um milímetro a dois centímetros. [ 7 ], [ 8 ]
Alterações hiperplásicas, paraceratóticas, hiperceratóticas, aumento do número de mitoses, falha da polaridade basal, polimorfismo nuclear, queratinização celular, hipercromatismo e outros sinais são considerados pelos especialistas como uma condição pré-cancerosa. Observa-se uma proporção incorreta da tríade, incluindo atividade proliferativa, diferenciação celular e processos de anaplasia bioquímica. [ 9 ]
Diagnóstico diferencial
A leucoplasia plana requer diferenciação do curso típico do líquen plano, no qual se encontra uma estrutura morfológica característica, uma unificação simétrica de pápulas poligonais. A localização predominante dos elementos patológicos no líquen plano é a zona retromolar e a borda labial vermelha.
O tipo típico de leucoplasia se diferencia da hiperceratose limitada, na qual se forma uma área plana, revestida por escamas densas e circundada por uma fina elevação clara.
A leucoplasia verrucosa se distingue da infecção por Candida. Esta doença é caracterizada pelo aparecimento de películas branco-acinzentadas, firmemente "aderidas" ao tecido mucoso. Ao tentar remover a película à força, revela-se uma superfície ulcerada com sangramento intenso. Para diagnósticos adicionais, é realizada uma análise citológica.
O tipo erosivo-ulcerativo de leucoplasia requer diferenciação de um tipo semelhante de líquen plano, no qual pequenos nódulos aparecem ao longo das bordas das lesões patológicas (eles também podem estar presentes na pele).
Além disso, a doença deve ser diferenciada de manifestações de sífilis secundária, dano mecânico crônico à mucosa e esofagite de refluxo, queimaduras químicas e térmicas do esôfago. Para identificar essas patologias, é importante considerar a configuração das lesões, sua elevação acima da superfície da mucosa, a presença de brilho, a separação de partículas durante a raspagem e a presença de alterações de fundo.
Nem sempre é possível basear o diagnóstico no exame externo e na anamnese do paciente. Não se deve esquecer de uma variante da patologia como a leucoplasia idiopática do esôfago, que se desenvolve sem causa aparente. Nesse caso, o diagnóstico diferencial é especialmente importante.
Nem todos os especialistas observam a necessidade de separar conceitos como leucoplasia do esôfago e cavidade oral: em muitos aspectos, esses termos são copiados. E na decodificação histológica, um sinal de notificação como "leucoplasia do esôfago" pode estar completamente ausente: é muito mais importante para o médico assistente conhecer a natureza dos processos histológicos – ou seja, como os focos de compactação se formaram – como resultado de atrofia, edema, infiltração, acantose da região epitelial média, hiperceratose das áreas superficiais do tecido epitelial escamoso do esôfago. Informações sobre a presença de células atípicas e displasia também são necessárias. Para isso, é necessário aplicar uma abordagem ampliada ao exame dos pacientes.
Quem contactar?
Tratamento leucoplasia do esófago
A leucoplasia esofágica é tratada de forma mais eficaz por meio de intervenção cirúrgica com nitrogênio líquido, laser ou coagulador elétrico. A criocirurgia é considerada o método mais adequado, pois apresenta risco mínimo de recidiva da patologia.
Durante o tratamento, é necessário utilizar uma tática abrangente. Além da cauterização dos focos patológicos, é necessário realizar um tratamento com antibióticos, bem como seguir uma dieta rigorosa por um período suficientemente longo, com exclusão completa de bebidas alcoólicas, alimentos difíceis de digerir, condimentados e ácidos.
Em geral, as medidas de tratamento para leucoplasia do esôfago são locais e gerais.
Um pré-requisito para uma ação local eficaz é a neutralização do fator prejudicial. Por exemplo, o paciente deve parar de fumar e beber álcool. Se isso não for feito, a doença não só progredirá, como também o risco de malignidade aumentará significativamente. Outros pontos importantes incluem o cumprimento de todas as regras de higiene bucal, medidas adicionais de higienização, o uso de medicamentos e, se necessário, a assistência de um cirurgião.
Especialistas praticam diferentes métodos de impacto terapêutico nas áreas afetadas pela leucoplasia esofágica. Os meios mais comuns e acessíveis são a aplicação de uma solução oleosa de vitamina A nos focos da patologia, bem como o uso interno do medicamento combinado Aevit (uma combinação de vitaminas A e E).
O tratamento radical é prescrito se a leucoplasia do esôfago atingiu um estágio crítico ou nos casos em que o uso de medicamentos não tem o efeito terapêutico necessário. [ 10 ]
O tratamento cirúrgico envolve a excisão das áreas afetadas com bisturi, feixe de laser (CO2 ou hélio-neon), eletrocoagulador, criodestruidor. Vários métodos de exposição podem ser usados. No entanto, esse tratamento tem suas desvantagens: formam-se alterações cicatriciais, os tecidos são deformados e a capacidade funcional do esôfago é prejudicada. A recuperação do tecido costuma ser longa, o período médio de epitelização é de cerca de 2 meses. Edema seroso se desenvolve nas áreas operadas, forma-se uma crosta úmida e a atividade celular, os processos de metabolismo de proteínas e carboidratos são retardados. Tudo isso afeta diretamente a duração do período de regeneração. Outro ponto importante: mesmo a intervenção cirúrgica não garante a ausência de recidivas e não reduz a probabilidade de desenvolvimento de um tumor maligno. [ 11 ]
Outras técnicas radicais também são utilizadas, em especial, o ultrassom de baixa frequência, o tratamento fotodinâmico baseado na destruição seletiva de tecidos alterados através da estimulação de elementos fotossensíveis.
É necessário levar em conta que as possibilidades de tratamento cirúrgico são limitadas: em primeiro lugar, isso se refere às peculiaridades do acesso ao esôfago, ao trauma da intervenção, etc. [ 12 ]
Tratamento medicamentoso da leucoplasia esofágica
Para uso interno, são prescritos retinol, tocoferol na forma de soluções oleosas e vitaminas do complexo B (em particular, riboflavina, 0,25 g duas vezes ao dia durante um mês).
É possível utilizar tônicos gerais, estimulantes biogênicos e agentes ceratoplásticos.
Aevit |
Tome por um longo período, cerca de 1,5 mês, 1 cápsula por dia. Repita o tratamento após 3 meses. Possíveis efeitos colaterais: fadiga, distúrbios do sono, perda de apetite. |
Plasmol |
Administrar 1 ml por via subcutânea diariamente ou em dias alternados. Um ciclo de tratamento requer 10 injeções. Alguns pacientes podem apresentar reações de hipersensibilidade ao medicamento (coceira, erupção cutânea, aumento da temperatura corporal). |
Longidaza |
Administrado por via subcutânea ou intramuscular na quantidade de 3 mil UI. O tratamento requer de cinco a 25 injeções. O intervalo entre as injeções é de 3 a 10 dias. É possível repetir o tratamento em 2 a 3 meses. Possíveis efeitos colaterais: dor no local da injeção, leve vermelhidão da pele. |
Lavomax (Tiloron) |
Nos dois primeiros dias, a dose é de 125 mg uma vez ao dia e, em seguida, 125 mg em dias alternados. O medicamento tem efeito imunomodulador e antiviral. Alguns pacientes podem desenvolver alergia aos componentes do medicamento. |
Solcoseryl |
Utilizado para infusões intravenosas com solução de cloreto de sódio ou glicose a 5%. A dosagem e a frequência de administração são determinadas pelo médico assistente. Os efeitos colaterais são extremamente raros, sendo possível uma leve dor no local da injeção. |
O volume da terapia é determinado pelo médico assistente, dependendo da forma da leucoplasia esofágica, do tamanho das lesões e da velocidade de desenvolvimento da doença. A vitamina A é administrada por via oral na forma de uma solução oleosa de acetato de retinol a 3,4% ou palmitato de retinol a 5,5%, 10 gotas, três vezes ao dia, durante 6 a 8 semanas. O tratamento é repetido a cada 4 a 6 meses.
Tratamento de fisioterapia
Os métodos fisioterapêuticos incluem a eliminação de zonas de leucoplasia esofágica por meio de diatermocoagulação ou criodestruição. A diatermocoagulação é realizada intermitentemente, até que as zonas de hiperceratose estejam completamente coaguladas. O processo de cicatrização dura de 1 a 1,5 semanas.
A criodestruição é atualmente utilizada ativamente na terapia complexa de condições pré-cancerosas. O procedimento praticamente não apresenta contraindicações e também pode ser prescrito para pacientes que sofrem de patologias sistêmicas complexas. Durante a criodestruição, o congelamento por contato pode ser utilizado em áreas de difícil acesso cirúrgico. Os indicadores de temperatura de exposição são de 160 a 190 °C, com duração de 1 a 1,5 minutos. O período de descongelamento é de cerca de três minutos e o período de cicatrização é de até 10 dias.
O tratamento fotodinâmico de pacientes com leucoplasia esofágica é considerado um dos métodos mais avançados. Envolve a aplicação de fotossensibilizadores em áreas patologicamente alteradas. Durante a exposição à luz, com ondas de um determinado comprimento (de acordo com o limite de absorção do corante), ocorre a concentração molecular de energia. Quando liberada, ela afeta a transição do oxigênio molecular do ambiente externo para formas ativas instáveis – em particular, para o oxigênio singlete, que é capaz de destruir células microbianas. Esta é uma técnica fisioterapêutica relativamente nova, que ainda não está disponível em todas as instituições médicas.
Tratamento à base de ervas
Os métodos tradicionais de tratamento da leucoplasia esofágica nem sempre são adequados e eficazes. Seu uso só é permitido após a aprovação do médico assistente. O fato é que o uso intempestivo e incorreto de plantas medicinais pode agravar o curso do processo patológico, agravar problemas existentes no trato gastrointestinal e causar o desenvolvimento de complicações.
Enquanto isso, as seguintes receitas populares são usadas com mais sucesso para leucoplasia do esôfago:
- Cicuta. [ 13 ] As inflorescências da planta são esmagadas, despejadas frouxamente em uma jarra de meio litro até o topo, cheia de vodka e fechada com uma tampa. Mantenha na geladeira por três semanas. Em seguida, a tintura é filtrada e tomada de acordo com o seguinte esquema: no primeiro dia, tome 2 gotas de tintura em 150 ml de água, depois a dose do produto é aumentada diariamente em uma gota, chegando a 40 gotas por dose. Depois disso, a quantidade do produto é novamente reduzida, para as 2 gotas originais.
- Infusão de agulhas de pinheiro. Colha agulhas de pinheiro frescas, coloque-as em uma garrafa térmica e despeje água fervente sobre elas (130 g de agulhas para cada 500 ml de água fervente). Deixe em infusão por 8 horas (de preferência, deixe durante a noite). Em seguida, filtre o medicamento e comece a tomá-lo, bebendo alguns goles ao longo do dia, em várias doses. É aconselhável preparar uma infusão fresca todos os dias.
- Suco de cenoura e beterraba. Prepare e beba suco de cenoura e beterraba espremido na hora diariamente (aproximadamente 50:50), em estômago vazio, uma hora antes das refeições, 150 ml.
A medicina tradicional é melhor utilizada como um complemento aos métodos tradicionais de tratamento. Você não deve confiar apenas em receitas tradicionais, especialmente quando se trata de estágios avançados de leucoplasia esofágica.
Prevenção
A prevenção do desenvolvimento da leucoplasia esofágica envolve parar de fumar, beber álcool, limitar alimentos picantes e ácidos na dieta, realizar regularmente procedimentos de higiene para limpar a cavidade oral e tratar oportunamente quaisquer patologias do trato digestivo. O conjunto de medidas listadas é complementado pelo uso prolongado de uma solução oleosa de vitamina A ou outras preparações vitamínicas:
- Aevit é um complexo de soluções oleosas de vitaminas A e E;
- Asepta é uma combinação complexa de vitaminas, cálcio coral, coenzima Q10 e extratos vegetais.
Extratos de ervas medicinais e óleos essenciais de origem natural têm um efeito positivo na saúde da cavidade oral e de todo o corpo. Recomenda-se o uso de cremes dentais de alta qualidade com efeito antibacteriano, que protegem a mucosa contra bactérias patogênicas e não afetam negativamente a microflora benéfica.
É útil enxaguar regularmente a boca e beber chás de ervas à base de camomila, sálvia, calêndula e outras plantas com propriedades anti-inflamatórias e regenerativas.
O extrato de espinheiro-marítimo e o óleo essencial de gerânio são considerados excelentes medidas preventivas. Esses produtos ajudam a manter a condição normal da mucosa esofágica e também possuem propriedades antissépticas bastante potentes.
Previsão
O tratamento da leucoplasia esofágica é realizado por meio de diversos métodos. Em casos leves, pode-se recorrer à terapia conservadora, baseada na ingestão de vitaminas lipossolúveis (em particular, vitamina A), além do fortalecimento das defesas naturais do organismo. O curso da patologia em si é imprevisível e individual para cada paciente: alguns convivem com o estágio inicial da doença até o fim da vida, sem queixar-se de desconforto ou piora do quadro. Em outros pacientes, o câncer de células escamosas pode se desenvolver em até um ano.
Se houver suspeita de que a terapia conservadora não seja eficaz, o médico prescreve intervenção cirúrgica com remoção dos focos patológicos e seu exame histológico minucioso.
Sem tratamento, o risco de desenvolver patologia maligna aumenta significativamente. É por isso que a leucoplasia do esôfago é classificada como uma condição pré-cancerosa. Particularmente perigosa nesse sentido é a leucoplasia ulcerativa e verrucosa, bem como a disseminação da patologia para a região da língua.

