Médico especialista do artigo
Novas publicações
Endometrite
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
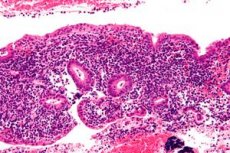
A endometrite é uma inflamação infecciosa do endométrio que, se não diagnosticada e tratada adequadamente, pode causar complicações graves a longo prazo nas mulheres. O diagnóstico da endometrite pode ser difícil e frequentemente subdiagnosticado devido à ampla gama de características clínicas potenciais. O tratamento requer o reconhecimento preciso e rápido da condição, antibióticos adequados e coordenação entre especialistas multidisciplinares. [ 1 ]
Endometrite é uma inflamação localizada no endométrio, o revestimento interno do útero, mais frequentemente de etiologia infecciosa. [ 2 ] Uma infecção que se espalha para as trompas de Falópio, ovários ou peritônio pélvico é chamada de doença inflamatória pélvica (DIP). [ 3 ] A endometrite é tradicionalmente dividida em 2 tipos: aguda e crônica. A endometrite pós-parto é um subtipo de endometrite aguda associada à gravidez. [ 4 ], [ 5 ]
Epidemiologia
Endometrite aguda
A incidência de endometrite aguda por si só é desafiadora porque geralmente ocorre no contexto de DIP, cuja incidência é de aproximadamente 8% nos Estados Unidos (EUA) e 32% nos países em desenvolvimento. [ 6 ] Os casos de DIP nos EUA são frequentemente associados a infecções por Chlamydia trachomatis e Neisseria gonorrhoeae, respondendo por 50% desses casos. [ 7 ]
Endometrite crônica
Dada a apresentação geralmente leve, a verdadeira prevalência da endometrite crônica é difícil de estimar. Alguns estudos demonstraram que, em pessoas com abortos recorrentes, a incidência é de quase 30%. No entanto, a incidência varia mesmo dentro do mesmo estudo, dependendo da fase menstrual em que a biópsia endometrial foi realizada. [ 8 ], [ 9 ]
Endometrite pós-parto
A endometrite pós-parto é a principal causa de febre puerperal na gravidez.[ 10 ] Sua incidência varia de 1% a 3% em pacientes sem fatores de risco após um parto vaginal espontâneo normal, aumentando para aproximadamente 5% a 6% na presença de fatores de risco. [A cesárea é um fator de risco significativo, associado a um risco de 5 a 20 vezes maior de endometrite pós-parto em comparação com o parto vaginal espontâneo. Se a cesárea ocorrer após a ruptura da membrana amniótica, o risco é ainda maior.[ 11 ],[ 12 ] A profilaxia antibiótica apropriada pode reduzir o risco de endometrite pós-parto, com até 20% das pacientes desenvolvendo a doença sem profilaxia antibiótica.[ 13 ] Se não tratada, a endometrite pós-parto pode ter uma taxa de mortalidade de até 17%.[ 14 ]
Causas endometrite
A endometrite resulta principalmente da ascensão de microrganismos do trato genital inferior (ou seja, colo do útero e cúpula vaginal) para a cavidade endometrial. Os patógenos específicos que mais comumente infectam o endométrio variam de acordo com o tipo de endometrite e, às vezes, são difíceis de identificar.
Endometrite aguda
Na endometrite aguda, mais de 85% das etiologias infecciosas são decorrentes de infecções sexualmente transmissíveis (ISTs). Ao contrário da endometrite crônica e pós-parto, cuja causalidade está associada a múltiplos microrganismos, a principal etiologia microbiana da endometrite aguda é a Chlamydia trachomatis, seguida pela Neisseria gonorrhoeae e bactérias associadas à vaginose bacteriana.[ 15 ]
Os fatores de risco para endometrite aguda incluem idade <25 anos, histórico de ISTs, comportamento sexual de risco, como múltiplos parceiros, e ter sido submetida a procedimentos ginecológicos, como dispositivos intrauterinos ou biópsias endometriais. Esses fatores contribuem para o aumento da suscetibilidade à doença em algumas pessoas.[ 16 ]
Endometrite crônica
A etiologia da endometrite crônica é frequentemente desconhecida. Alguns estudos demonstraram possível inflamação endometrial associada a etiologias não infecciosas (p. ex., dispositivos anticoncepcionais intrauterinos, pólipos endometriais, leiomiomas submucosos). No entanto, quando o agente causador é identificado, frequentemente se trata de uma infecção polimicrobiana, composta por organismos comumente encontrados na cúpula vaginal. Além disso, a tuberculose genital pode levar à endometrite granulomatosa crônica, mais comumente observada em países em desenvolvimento.[5] Ao contrário da endometrite aguda, Chlamydia trachomatis e Neisseria gonorrhoeae não são as causas mais comuns.[5] Os principais agentes causadores identificados incluem:
- Estreptococos
- Enterococcus fecalis
- E. coli
- Pneumonia por Klebsiella
- Estafilococos
- Micoplasma
- Ureaplasma
- Gardnerella vaginalis
- Pseudomonas aeruginosa
- Saccharomyces cerevisiae e espécies de Candida [ 17 ]
A endometrite crônica está associada a diversos fatores de risco, incluindo o uso de dispositivos intrauterinos, histórico de gestações múltiplas, abortos anteriores e sangramento uterino anormal. Esses fatores são considerações importantes para a compreensão das potenciais causas e fatores que contribuem para a endometrite crônica.
Endometrite pós-parto
Durante a gravidez, o saco amniótico protege a cavidade uterina de infecções, e a endometrite é rara. À medida que o colo do útero dilata e as membranas se rompem, o potencial de colonização da cavidade uterina por microrganismos da cúpula vaginal aumenta. Esse risco é ainda maior pelo uso de instrumentos e pela introdução de corpos estranhos na cavidade uterina. As bactérias também têm maior probabilidade de colonizar o tecido uterino que foi desvitalizado ou danificado de alguma forma. [ 18 ] Assim como as infecções intra-amnióticas, a infecção endometrial pós-parto é polimicrobiana, envolvendo bactérias aeróbicas e anaeróbicas, incluindo:
- Cocos gram-positivos: treptococos dos grupos A e B, estafilococos, enterococos.
- Bastonetes Gram-negativos: Escherichia coli, Klebsiella pneumoniae, Proteus.
- Microrganismos anaeróbicos: Bacteroides, Peptostreptococcus, Peptococcus, Prevotella e Clostridium.
- Outros: Mycoplasma, Neisseria gonorrhoeae [ 19 ],
Chlamydia trachomatis é uma causa rara de endometrite pós-parto, embora esteja frequentemente associada ao início tardio da doença.[ 20 ] Embora raras, infecções graves por Streptococcus pyogenes, Staphylococcus aureus, Clostridium sordellii ou Clostridium perfringens estão associadas ao aumento da morbidade e mortalidade.[ 21 ]
A endometrite pós-parto está associada a múltiplos fatores de risco, incluindo cesárea, infecção intra-amniótica intraparto (conhecida como corioamnionite), ruptura prolongada de membranas ou trabalho de parto prolongado, corpos estranhos no útero (por exemplo, múltiplos exames cervicais e dispositivos invasivos de monitoramento fetal), remoção manual da placenta, parto vaginal operatório e certos fatores maternos, como infecção por HIV, diabetes mellitus e obesidade. O reconhecimento desses fatores de risco é fundamental para a identificação e o tratamento da endometrite pós-parto, pois podem contribuir para o desenvolvimento dessa condição e orientar medidas preventivas e estratégias de tratamento. [ 22 ]
Patogênese
A endometrite aguda resulta de uma infecção ascendente do colo do útero e da cúpula vaginal, mais comumente causada por Chlamydia trachomatis. As infecções endocervicais interrompem a função de barreira do canal endocervical, permitindo que a infecção ascenda.
Em contraste, a endometrite crônica é caracterizada pela infecção do endométrio com microrganismos não necessariamente associados à colonização concomitante do colo do útero ou da vagina. A infecção microbiana resulta em uma resposta imune e inflamação crônica com infiltrados significativos de células plasmáticas do estroma endometrial e desenvolvimento de micropólipos. [ 23 ] Há também um aumento na interleucina-1b e no fator de necrose tumoral alfa, o que aumenta a síntese de estrogênio nas células glandulares endometriais. Esse aumento na síntese de estrogênio pode estar associado a micropólipos, que são frequentemente observados no exame histeroscópico em pacientes diagnosticadas com endometrite crônica.
Na endometrite pós-parto, a ruptura das membranas permite que a flora bacteriana do colo do útero e da vagina penetre no revestimento endometrial.[4] Essas bactérias têm maior probabilidade de colonizar o tecido uterino que foi desvitalizado, sangrou ou sofreu alguma outra lesão (como durante uma cesariana). Essas bactérias também podem invadir o miométrio, causando inflamação e infecção.
Sintomas endometrite
O diagnóstico clínico da endometrite aguda e pós-parto baseia-se nos sintomas característicos e nos achados do exame; a endometrite crônica é frequentemente assintomática e geralmente requer confirmação histológica. Histórias clínicas e sintomas podem se sobrepor entre os diferentes tipos de endometrite e diagnósticos diferenciais; no entanto, algumas características clínicas estão mais associadas a um tipo de endometrite do que a outros. Portanto, uma anamnese completa é essencial para um diagnóstico preciso. Os médicos que coletam a anamnese também devem tentar identificar fatores de risco comuns para DIP (por exemplo, múltiplos parceiros sexuais, histórico de ISTs) e evidências de um diagnóstico diferencial com base em uma anamnese obstétrica e sexual completa.
Endometrite aguda
Os sintomas característicos da endometrite aguda incluem início súbito de dor pélvica, dispareunia e corrimento vaginal, que ocorrem mais comumente em indivíduos sexualmente ativos, embora os pacientes também possam ser assintomáticos. Dependendo da gravidade da doença, sintomas sistêmicos como febre e mal-estar também podem estar presentes, embora frequentemente estejam ausentes em casos mais leves. Sintomas adicionais incluem sangramento uterino anormal (por exemplo, sangramento pós-coito, intermenstrual ou menstrual intenso), dispareunia e disúria. [ 24 ] Sintomas secundários à peri-hepatite (por exemplo, síndrome de Fitz-Hugh-Curtis), abscesso tubo-ovariano ou salpingite podem ocorrer em pacientes com DIP, incluindo dor no quadrante superior direito e dor abdominal inferior.
Endometrite crônica
Pacientes com endometrite crônica frequentemente apresentam histórico de abortos espontâneos recorrentes, falhas repetidas de implantação e infertilidade. A endometrite crônica costuma ser assintomática. Quando os sintomas estão presentes, geralmente são inespecíficos, sendo sangramento uterino anormal, desconforto pélvico e leucorreia as queixas mais comuns.
Endometrite pós-parto
A principal característica clínica da endometrite pós-parto é a febre após um parto recente ou aborto espontâneo. A doença de início precoce ocorre até 48 horas após o parto, e a de início tardio ocorre até 6 semanas após o parto. Os sintomas que corroboram o diagnóstico incluem sensibilidade uterina, dor abdominal inferior significativa, lóquios purulentos com odor fétido e subinvolução uterina.[22] Sintomas generalizados como mal-estar, dor de cabeça e calafrios também podem estar presentes.
Complicações e consequências
A endometrite aguda, especialmente associada à DIP, pode levar à infertilidade, dor pélvica crônica e gravidez ectópica. Além disso, a infecção ascendente pode evoluir para um abscesso tubo-ovariano. [ 25 ] As complicações da endometrite crônica incluem problemas de fertilidade (por exemplo, abortos espontâneos recorrentes e falhas recorrentes de implantação) e sangramento uterino anormal. Aproximadamente 1% a 4% das pacientes com endometrite pós-parto podem apresentar complicações como sepse, abscessos, hematomas, tromboflebite pélvica séptica e fasceíte necrosante. A cirurgia pode ser necessária se a infecção tiver resultado em um acúmulo de fluido drenante.
Diagnósticos endometrite
Os estudos 1, 2, 3, 5 são realizados em todos os pacientes, 4, 6 - se tecnicamente possível e se houver dúvida sobre o diagnóstico.
- Termometria. Na forma leve, a temperatura corporal sobe para 38–38,5 °C; na forma grave, a temperatura fica acima de 39 °C.
- Exame de sangue clínico. Na forma leve, o número de leucócitos é de 9 a 12 x 109 / l, com leve desvio neutrofílico para a esquerda na contagem de leucócitos; a VHS é de 30 a 55 mm/h. Na forma grave, o número de leucócitos atinge 10 a 30 x 109 / l, com desvio neutrofílico para a esquerda, e granularidade tóxica dos leucócitos é detectada; a VHS é de 55 a 65 mm/h.
- Ultrassonografia uterina. É realizada em todas as mulheres em trabalho de parto após parto espontâneo ou cesárea, do 3º ao 5º dia. O volume do útero e seu tamanho anteroposterior são aumentados. Observa-se a presença de um revestimento fibrinoso denso nas paredes do útero e a presença de gás em sua cavidade e na área das ligaduras.
- Histeroscopia. Existem 3 variantes de endometrite, de acordo com o grau de intoxicação do corpo e as manifestações locais:
- endometrite (revestimento esbranquiçado nas paredes do útero devido à inflamação fibrinosa);
- endometrite com necrose do tecido decidual (as estruturas endometriais são pretas, fibrosas, ligeiramente salientes acima da parede uterina);
- endometrite com retenção de tecido placentário, mais comum após o parto (uma estrutura irregular com coloração azulada que se destaca nitidamente no fundo das paredes do útero).
Vários pacientes são diagnosticados com um defeito no tecido na forma de um nicho ou passagem - um sinal de divergência parcial das suturas no útero.
- Exame bacteriológico de aspirado da cavidade uterina com determinação da sensibilidade a antibióticos. Predominam anaeróbios não formadores de esporos (82,7%) e suas associações com microrganismos aeróbicos. A flora anaeróbica é altamente sensível a metronidazol, clindamicina, lincomicina, e a flora aeróbica, a ampicilina, carbenicilina, gentamicina e cefalosporinas.
- Determinação do equilíbrio ácido-base dos lóquios. A endometrite é caracterizada por pH < 7,0, pCO₂ > 50 mm Hg, pO₂ < 30 mm Hg. Alterações nesses parâmetros precedem as manifestações clínicas da doença.
Triagem
Para identificar mulheres em trabalho de parto com subinvolução uterina, que correm risco de desenvolver endometrite pós-parto, é realizado um exame de ultrassom no 3º ao 5º dia após o parto.
O que precisa examinar?
Como examinar?
Diagnóstico diferencial
Além da endometrite aguda, o diagnóstico diferencial da dor pélvica inclui gravidez ectópica, cisto ovariano hemorrágico ou rompido, torção ovariana, endometriose, abscesso tubo-ovariano, cistite aguda, cálculos renais e causas gastrointestinais (por exemplo, apendicite, diverticulite, síndrome do intestino irritável).
Os sintomas comuns da endometrite crônica são frequentemente sangramento uterino anormal (SUA) ou problemas de fertilidade. O diagnóstico diferencial de sangramento irregular é amplo. O Colégio Americano de Obstetras e Ginecologistas (ACOG) recomenda classificar o sangramento uterino anormal de acordo com o sistema PALM-COEIN, que é uma sigla que significa pólipos, adenomiose, leiomiomas, malignidades, coagulopatia, disfunção ovulatória, causas endometriais (por exemplo, endometrite aguda ou crônica), iatrogênicas (por exemplo, anticoagulantes, anticoncepcionais hormonais) e ainda não classificadas. [ 26 ] A infertilidade também tem um amplo diferencial que inclui fatores uterinos, fatores tubários, disfunção ovulatória ou hormonal, problemas cromossômicos e etiologias de fator masculino. [ 27 ]
Em pacientes com febre puerperal, o diagnóstico diferencial inclui infecção do sítio cirúrgico, ITU, pielonefrite, mastite, pneumonia, sepse, peritonite e tromboflebite pélvica séptica.
Quem contactar?
Tratamento endometrite
O objetivo do tratamento da endometrite é remover o patógeno, aliviar os sintomas da doença, normalizar os parâmetros laboratoriais e os distúrbios funcionais e prevenir complicações da doença.
Endometrite aguda
O CDC recomenda vários regimes antibióticos diferentes.[ 28 ],[ 29 ] Os seguintes regimes orais são recomendados para casos leves a moderados que podem ser tratados em regime ambulatorial.
- Opção 1:
- Ceftriaxona 500 mg por via intramuscular uma vez.
- + doxiciclina 100 mg por via oral duas vezes ao dia durante 14 dias.
- + metronidazol 500 mg por via oral duas vezes ao dia por 14 dias
- Opção 2:
- Cefoxitina 2 g por via intramuscular uma vez com probenecida 1 g por via oral uma vez
- + doxiciclina 100 mg por via oral duas vezes ao dia durante 14 dias.
- + metronidazol 500 mg por via oral duas vezes ao dia por 14 dias
- Opção 3:
- Outras cefalosporinas parenterais de terceira geração (por exemplo, ceftizoxima ou cefotaxima)
- + doxiciclina 100 mg por via oral duas vezes ao dia durante 14 dias.
- + metronidazol 500 mg por via oral duas vezes ao dia por 14 dias
- Regimes de tratamento alternativos para pacientes com alergia grave à cefalosporina incluem:
- Levofloxacino 500 mg por via oral uma vez ao dia ou moxifloxacino 400 mg por via oral uma vez ao dia (preferido para infecções por M. genitalium) por 14 dias
- + metronidazol 500 mg a cada 8 horas por 14 dias
- Azitromicina 500 mg IV uma vez ao dia por 1–2 doses, depois 250 mg por via oral diariamente + metronidazol 500 mg por via oral duas vezes ao dia por 12–14 dias [28]
As indicações para internação hospitalar são:
- Abscesso tuboovariano
- Falha no tratamento ambulatorial ou incapacidade de aderir ou tolerar o tratamento ambulatorial
- Doença grave, náuseas, vômitos ou temperatura oral > 38,5°C (101°F)
- A necessidade de intervenção cirúrgica (por exemplo, apendicite) não pode ser descartada .
Antibióticos parenterais para pacientes internados são administrados até que os pacientes apresentem sinais de melhora clínica (por exemplo, redução da febre e da dor abdominal), geralmente por 24 a 48 horas, após o que podem ser transferidos para um regime oral. Os regimes parenterais recomendados incluem:
- Cefoxitina 2 g IV a cada 6 horas ou cefotetana 2 g IV a cada 12 horas.
- + Doxiciclina 100 mg por via oral ou intravenosa a cada 12 horas
Regimes parenterais alternativos:
- Ampicilina-sulbactama 3 g IV a cada 6 horas + doxiciclina 100 mg por via oral ou IV a cada 12 horas
- Clindamicina 900 mg IV a cada 8 horas + gentamicina IV ou IM 3-5 mg/kg a cada 24 horas
Endometrite crônica
A endometrite crônica geralmente é tratada com doxiciclina 100 mg por via oral, duas vezes ao dia, durante 14 dias. Para pacientes que não respondem à terapia com doxiciclina, pode-se usar metronidazol 500 mg por via oral diariamente, durante 14 dias, mais ciprofloxacino 400 mg por via oral diariamente, durante 14 dias.
Para endometrite granulomatosa crônica, recomenda-se terapia antituberculosa, incluindo:
- Isoniazida 300 mg por dia
- + rifampicina 450–600 mg por dia
- + etambutol de 800 a 1200 mg por dia
- + pirazinamida 1200-1500 mg por dia
Endometrite pós-parto
A maioria das pacientes deve receber antibióticos intravenosos, incluindo aquelas com doença moderada a grave, suspeita de sepse ou endometrite pós-cesárea. Uma revisão Cochrane de regimes de antibióticos para endometrite pós-parto identificou o seguinte regime de clindamicina e gentamicina como o mais eficaz:
- Gentamicina 5 mg/kg IV a cada 24 horas (preferencial) ou 1,5 mg/kg IV a cada 8 horas ou + clindamicina 900 mg IV a cada 8 horas
- Se o teste para estreptococo do grupo B for positivo ou os sinais e sintomas não melhorarem em 48 horas, adicione qualquer um dos seguintes:
- Ampicilina 2 g por via intravenosa a cada 6 horas ou
- Ampicilina 2 g por via intravenosa em dose de ataque, depois 1 g a cada 4–8 horas.
- Ampicilina-sulbactama 3 g por via intravenosa a cada 6 horas
Para aqueles que não melhoram em 72 horas, os médicos devem expandir o diagnóstico diferencial para incluir outras infecções, como pneumonia, pielonefrite e tromboflebite séptica pélvica. Os antibióticos intravenosos devem ser continuados até que o paciente permaneça afebril por pelo menos 24 horas, juntamente com o alívio da dor e a resolução da leucocitose. Não há evidências substanciais de que a continuação dos antibióticos orais após a melhora clínica melhore significativamente os resultados centrados no paciente. [ 30 ] Um regime de antibióticos orais pode ser cuidadosamente considerado em pacientes com sintomas leves detectados após a alta hospitalar (por exemplo, endometrite pós-parto de início tardio).
Previsão
Sem tratamento, a taxa de mortalidade para endometrite pós-parto é de aproximadamente 17%. No entanto, em países bem desenvolvidos, o prognóstico geralmente é excelente com tratamento adequado. A endometrite aguda em si tem um prognóstico excelente; no entanto, frequentemente está presente com salpingite, o que aumenta significativamente o risco de infertilidade tubária. As evidências sugerem que os resultados de fertilidade podem melhorar significativamente após o tratamento da endometrite crônica. Por exemplo, em um estudo de ciclos de transferência de embriões frescos de dia 3, as taxas de nascidos vivos foram significativamente maiores em pacientes tratadas em comparação com pacientes não tratadas, aproximadamente 60% a 65% versus 6% a 15%, respectivamente. Outro estudo descobriu que em pacientes com aborto espontâneo recorrente e endometrite crônica, a taxa de nascidos vivos aumentou de 7% antes do tratamento para 56% após o tratamento. [ 31 ]

