Médico especialista do artigo
Novas publicações
Doença trofoblástica
Última revisão: 07.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
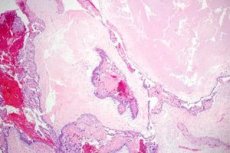
Doença trofoblástica (gestacional) é um termo geral para um espectro de anomalias proliferativas relacionadas à gravidez, derivadas do trofoblasto. Uma característica importante da doença trofoblástica é a formação de cistos luteínicos ovarianos, observada em 50% dos casos. A maioria das pacientes apresenta cistos luteínicos bilaterais, que podem atingir tamanhos grandes e preencher toda a cavidade abdominal.
Epidemiologia
A incidência da doença trofoblástica segue um padrão geográfico específico – variando de 0,36% nos países asiáticos a 0,008% nos países europeus (em relação ao número de gestações). Tal epidemiologia está associada a uma violação do estado imunológico de mulheres com um grande número de gestações e um curto intervalo entre elas. No entanto, uma explicação exata para esse fato ainda não foi encontrada.
Sintomas doença trofoblástica
O principal sintoma da doença trofoblástica é que, após a amenorreia, ocorre sangramento uterino, às vezes acompanhado pela liberação de múltiplas bolhas com conteúdo transparente.
Outros sintomas da doença trofoblástica:
- gestose precoce grave (náuseas, vômitos), pré-eclâmpsia;
- o tamanho do útero excede a idade gestacional esperada;
- durante o exame vaginal - o útero é de consistência elástica dura, mais longo do que o período de gravidez esperado;
- palpação do útero (se grande - sem sinais do feto);
- ausência de batimentos cardíacos e movimentos fetais;
- ausência de sinais de feto na cavidade uterina (segundo dados ultrassonográficos);
- detecção qualitativa e quantitativa de gonadotrofina coriônica humana na urina e no sangue (no caso da mola hidatiforme, o nível de gonadotrofina coriônica humana excede seu nível na gravidez normal em 50 a 100 vezes).
- dor no baixo ventre com desenvolvimento de coriocarcinoma;
- sintomas causados pela localização predominante de metástases tumorais (hemoptise, sintomas neurológicos, etc.).
Estágios
Classificação clínica do coriocarcinoma (FIGO, 1992):
- Estágio I - a lesão é limitada ao útero, não há metástases.
- Estágio II - a lesão se estende além do útero, mas ainda está limitada aos genitais.
- Estágio III - metástase para os pulmões.
- Estágio IV - lesões metastáticas de outros órgãos.
Formulários
A doença trofoblástica inclui:
- mola hidatiforme,
- pinta invasiva (maligna),
- coriocarcinoma,
- tumor trofoblástico do sítio placentário.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Mola hidatiforme
A mola hidatiforme é caracterizada por edema e aumento das vilosidades placentárias com hiperplasia de ambas as camadas do trofoblasto. Apresenta duas variedades: completa e parcial; esta última se distingue pela presença do feto ou de partes dele, juntamente com vilosidades intactas.
A mola invasiva é uma mola hidatiforme com invasão miometrial, hiperplasia trofoblástica e preservação da estrutura das vilosidades placentárias.
No caso da mola hidatiforme, cistos luteínicos podem aparecer durante as primeiras 2 semanas. Sua presença serve como um sinal prognóstico desfavorável. A regressão dos cistos luteínicos é observada dentro de 3 meses após a remoção da mola hidatiforme.
Tumor trofoblástico de sítio placentário
O tumor trofoblástico placentário surge do trofoblasto do leito placentário e consiste principalmente de células citotrofoblásticas; pode ser de baixo ou alto grau de malignidade.
 [ 16 ]
[ 16 ]
Carcinoma coriônico
O coriocarcinoma associado à gravidez surge do cito e sinciciotrofoblasto, ou seja, de ambas as camadas do trofoblasto, localiza-se mais frequentemente no útero e pode ocorrer durante e após o término de uma gravidez normal ou patológica (aborto, aborto espontâneo, parto, mola hidatiforme, gravidez ectópica). No caso de uma gravidez ectópica, localiza-se na trompa ou no ovário, o que é extremamente raro. O coriocarcinoma ovariano pode se desenvolver a partir de células germinativas, não está associado à gravidez e é classificado como um tumor de células germinativas (ou seja, não é trofoblástico).
Macroscopicamente, o coriocarcinoma pode ser um tumor nodular localizado na superfície interna da cavidade uterina, intermuscularmente, sob a serosa ou na forma de crescimentos difusos. O tumor é de coloração roxo-escura, tem consistência mole, não contém vasos e mede de 0,5 a 12 centímetros ou mais. Na maioria dos casos, localiza-se na submucosa.
Microscopicamente, o coriocarcinoma apresenta três histótipos: sincicial, citotrofoblástico e misto. As características incluem invasão do epitélio coriônico, extensas áreas de necrose e hemorragia e aglomerados isolados de células de Langhans.
Diagnósticos doença trofoblástica
O diagnóstico da doença trofoblástica é baseado nos seguintes dados:
- anamnese;
- exame clínico;
- métodos de pesquisa de radiação, histológicos e hormonais.
Clinicamente importante: anamnese detalhada, exame ginecológico com detecção de cianose das mucosas da vagina e do colo do útero, aumento e dor do útero, possíveis metástases.
O diagnóstico radiológico inclui ultrassom, ultrassonografia Doppler, angiografia, ressonância magnética (RM) e tomografia computadorizada (TC).
A ultrassonografia e a Dopplerografia são exames informativos, simples, confiáveis e podem ser utilizados para diagnosticar mola hidatiforme e invasiva, coriocarcinoma, bem como metástases hepáticas, renais e ovarianas. Por serem não invasivos e inofensivos, são indispensáveis para monitorar a eficácia da quimioterapia. A angiografia contrastada permite um diagnóstico mais preciso do coriocarcinoma, especialmente com dados histológicos negativos de raspado endometrial e hormônios trofoblásticos.
Como examinar?
Quem contactar?
Tratamento doença trofoblástica
A doença trofoblástica é uma das formas raras de doenças malignas, caracterizada por alta taxa de cura com quimioterapia, mesmo na presença de metástases à distância.
O principal método de tratamento da doença trofoblástica é a quimioterapia, utilizada tanto isoladamente quanto em terapias complexas. No tratamento complexo de certas formas de doença trofoblástica, são utilizadas cirurgia e radioterapia.
Princípios do tratamento da mola hidatiforme
- Aspiração a vácuo ou remoção de uma mola hidatiforme por curetagem do útero com administração de agentes contratores uterinos (ocitocina intravenosa, etc.).
- Histerectomia para molas hidatiformes grandes, sangramento significativo, ausência de condições para esvaziamento uterino; relutância da mulher em engravidar novamente. Ovários com cistos tecololúteos não são removidos.
- Após a remoção da pinta, a observação é realizada por dois anos (monitoramento do conteúdo de gonadotrofina coriônica humana na urina uma vez por mês).
- A quimioterapia preventiva (metotrexato) após a evacuação da mola hidatiforme usando aspiração a vácuo é realizada nos seguintes casos: idade acima de 40 anos, discrepância entre o tamanho do útero e o período gestacional esperado, presença de cistos luteínicos durante o período da mola hidatiforme, níveis elevados de gonadotrofina coriônica humana acima de 20.000 UI/ml após 2-3 evacuações ou após tratamento cirúrgico da mola invasiva, falta de monitoramento dinâmico dos níveis de gonadotrofina coriônica humana.
Princípios do tratamento do coriocarcinoma
- Quimioterapia de primeira linha (metotrexato, actinomicina D, clorambucil, 6-mercaptopurina, adriamicina, medicamentos à base de platina e alcaloides).
- Tratamento cirúrgico. Indicações: sangramento uterino intenso, tendência do tumor à perfuração, útero volumoso, resistência do tumor à quimioterapia. Volume da cirurgia: em mulheres jovens com tumor sem metástases - extirpação do útero sem anexos, após 40 anos - extirpação do útero com anexos.
- A alta é feita após 3 testes negativos para gonadotrofina coriônica humana, realizados em intervalos de 1 semana.
- Observação. Determinação do título de gonadotrofina coriônica humana (uma vez a cada 2 semanas) por 3 meses, depois uma vez a cada 6 meses por 2 anos. Radiografia de tórax uma vez a cada 3 meses (por um ano). Recomenda-se o uso de anticoncepcional oral (COC) por um ano.
A escolha do regime de tratamento atualmente é realizada levando-se em consideração o grau de risco de desenvolvimento de resistência do tumor à quimioterapia segundo a escala da OMS.
De acordo com a escala da OMS, existem 3 graus de risco de desenvolvimento de resistência: baixo (soma de pontos menor que 5), moderado (5-7 pontos) e alto (8 pontos ou mais).
Em caso de baixo risco de resistência tumoral à quimioterapia (ausência de metástases, tumor pequeno, de até 3 cm, tamanho do tumor uterino, baixo nível de hCG no soro sanguíneo e duração da doença inferior a 4 meses), a monoquimioterapia de primeira linha com metotrexato ou dactinomicina é realizada. A eficácia da monoquimioterapia varia de 68,7% a 100%.
O primeiro sinal de resistência do tumor à quimioterapia é a ausência de diminuição ou aumento do hCG sérico em dois testes repetidos com intervalo de 1 semana.
Escala da OMS para determinar a resistência do coriocarcinoma à quimioterapia
Fator de risco |
Número de pontos |
|||
0 |
1 |
2 |
3 |
|
Idade, anos |
Até 39 |
Mais de 39 |
||
Resultado de gravidez anterior |
Mola hidatiforme |
Aborto |
Parto |
|
Intervalo*, mês |
Menos de 4 |
4-6 |
7-12 |
Mais de 12 |
Nível de HCG, UI/L |
Menos de 10** |
10 3 -01 4 |
10 4 -10 5 |
Mais de 10 5 |
Grupo sanguíneo |
0 ou A |
B ou AB |
||
Maior tumor, incluindo tumor uterino |
Menos de 3 cm |
3-5 cm |
Mais de 5 cm |
|
Localização de metástases |
Baço, rim |
Trato gastrointestinal, fígado |
Cérebro |
|
Número de metástases |
1-3 |
4-8 |
Mais de 8 |
|
Quimioterapia anterior |
1 droga |
2 citostáticos ou mais |
||
- * O intervalo entre o fim da gravidez anterior e o início da quimioterapia.
- ** Baixos níveis de gonadotrofina coriônica humana podem ocorrer com tumores trofoblásticos no local da placenta.
Para o tratamento de pacientes com formas resistentes de tumores, são utilizados diversos regimes de quimioterapia (2ª linha) com aumento da dose dos medicamentos administrados e da frequência dos ciclos.
Em caso de risco moderado e alto de desenvolvimento de resistência tumoral (presença de metástases, tamanho do tumor maior que 3 cm, alto nível de gonadotrofina coriônica humana, duração dos sintomas maior que 4 meses, início da doença imediatamente após o parto), a poliquimioterapia combinada é usada de acordo com vários regimes: MAC (metotrexato, dactinomicina, clorambucina); EMA-CO (etoposídeo, dactinomicina, metotrexato, vincristina, ciclofosfamida, leucovorina), SNAMOSA (hidroxiureia, dactinomicina, metotrexato, leucovorina, vincristina, ciclofosfamida, doxorrubicina); PVB (cisplatina, vinblastina, bleomicina), EHMMAC (etoposídeo, hidroxiureia, dactinomicina, metotrexato, vincristina). A combinação mais eficaz e menos tóxica de medicamentos de segunda linha é o regime EMA-CO.
Para o tratamento de focos tumorais resistentes, a combinação de remoção cirúrgica e quimioterapia de segunda linha é de grande importância. Em caso de metástases cerebrais à distância, a poliquimioterapia combinada é realizada em conjunto com a radioterapia em todo o cérebro; a radioterapia é possível em caso de metástase para o paramétrio.
Portanto, a cirurgia e a radioterapia são métodos de tratamento adicionais.
Medicamentos
Prevenção
O acompanhamento de pacientes após uma mola hidatiforme é realizado por 4 anos. Visa o diagnóstico precoce de possível coriocarcinoma e inclui: monitoramento do ciclo menstrual, contracepção por 2 anos, exame geral e ginecológico, determinação do nível de hCG no soro sanguíneo a cada 2 semanas até a normalização dos indicadores e, a seguir, a cada 6 semanas nos primeiros seis meses e, a seguir, a cada 8 semanas nos 6 meses seguintes.
Uma vez a cada 4 meses - no segundo ano e uma vez por ano durante o terceiro e quarto anos; ultrassonografia dos órgãos pélvicos e radiografia de tórax 2 semanas após a evacuação da mola hidatiforme e, a seguir, uma vez por ano durante os dois primeiros anos. Os seguintes períodos de observação são recomendados para pacientes que receberam quimioterapia preventiva após uma mola hidatiforme: os primeiros 3 meses - uma vez a cada 2 semanas, depois mensalmente durante 3 meses e, em seguida, de acordo com o esquema especificado.
O acompanhamento de pacientes com coriocarcinoma é realizado por 5 anos e inclui também menograma, contracepção por 2 anos, exame geral com exame das glândulas mamárias, exame ginecológico, dosagem de hCG no soro sanguíneo mensalmente no primeiro ano, trimestralmente no segundo ano, quadrimestralmente no terceiro ano e duas vezes ao ano no quarto e quinto anos, e posteriormente anualmente. Ultrassonografia dos órgãos pélvicos e radiografia ou tomografia computadorizada dos pulmões a cada 2 meses no primeiro ano e, posteriormente, anualmente durante o acompanhamento.

