Médico especialista do artigo
Novas publicações
Como reconhecer a estreptodermia em adultos e crianças: sintomas e fases da doença
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
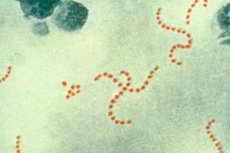
As doenças de pele são um dos grupos mais numerosos de distúrbios de saúde conhecidos pela humanidade. Uma grande variedade de manifestações e causas, difíceis de entender para uma pessoa desinformada, causa certa confusão quando encontramos manchas estranhas, erupções cutâneas e vermelhidão em nosso corpo, que podem ser acompanhadas de dor, queimação, coceira ou até mesmo não se lembrarem de si mesmas. Afinal, a pele é um órgão externo e todos os sintomas de distúrbios de saúde tornam-se imediatamente visíveis a olho nu. Por exemplo, os sintomas externos da estreptodermia não são muito diferentes da maioria das patologias de pele e são visíveis uma semana após a infecção. E isso ocorre na ausência de desconforto interno. Então, talvez você não deva se preocupar com essa doença?
Doenças de pele são evidências de um corpo doente
A pele é considerada o maior e mais importante órgão do corpo humano, pois é a única camada protetora do nosso corpo que protege os órgãos e sistemas internos dos efeitos destrutivos do meio ambiente. É a pele a principal afetada pelos efeitos negativos de fatores térmicos, químicos, mecânicos e biológicos. Portanto, ao fazer um diagnóstico, os médicos precisam considerar diversas patologias cutâneas para estabelecer a verdade pelo método de exclusão.
Por exemplo, muitas doenças infecciosas de pele causadas por fatores biológicos apresentam manifestações semelhantes: erupções cutâneas na forma de pústulas ou vesículas, desconforto mais ou menos pronunciado na área de sua localização. Mas uma pessoa que fez o juramento de Hipócrates não se limita a contemplar apenas os sintomas externos, mas irá "cavar" mais fundo, buscando momentos característicos de uma determinada doença.
Ao que parece, por que entrar em detalhes se os principais sintomas da estreptodermia estão ali, visíveis na superfície da pele? Na verdade, isso precisa ser feito para identificar o patógeno (neste caso, é o estreptococo que se multiplicou e se tornou perigoso) e evitar que ele penetre profundamente no corpo, causando o desenvolvimento de complicações internas graves (reumatismo, miocardite, glomerulonefrite, etc.) com os primeiros sinais externos aparentemente seguros da doença. [ 1 ], [ 2 ]
Na verdade, diagnosticar uma doença com base em sintomas externos não é tão simples quanto parece à primeira vista. Não é por isso que a maioria dos diagnósticos que fazemos para nós mesmos acabam sendo incorretos? O fato é que a mesma estreptodermia pode se manifestar de forma diferente em pessoas diferentes. E aqui devemos levar em consideração a idade do paciente, as especificidades de seu trabalho ou outras atividades, doenças concomitantes, o estado do sistema imunológico, etc.
Vamos tentar descobrir quais manifestações da estreptodermia são típicas em crianças e adultos, em quais locais você pode esperar o aparecimento de uma erupção cutânea com esta doença, transmitida por contato e contato domiciliar, quais alterações internas podem indicar esta doença.
Estreptodermia em crianças
Como uma criança difere fisiologicamente de nós, adultos? Em primeiro lugar, em sua vulnerabilidade a muitos patógenos infecciosos. A imunidade de uma criança é formada e fortalecida por vários anos após o nascimento, de modo que crianças pequenas sofrem de doenças infecciosas com muito mais frequência do que adultos, e a lista dessas doenças é complementada por doenças puramente infantis. [ 3 ]
A estreptodermia não pode ser classificada como uma doença infantil, embora a incidência entre crianças seja muito maior do que entre jovens e adultos. Isso também é facilitado pela disseminação do patógeno em grandes grupos infantis (creches, jardins de infância, grupos escolares, grupos extracurriculares, seções esportivas, grupos de arte, etc.), onde crianças e adolescentes estão em contato próximo.
É especialmente difícil proteger crianças menores de 3 anos de problemas, para as quais as sensações táteis (tocar, sentir as propriedades de um objeto com os dedos) são especialmente atraentes, permitindo-lhes estudar o mundo em todas as suas manifestações. E o toque em si é muito importante em uma idade tão tenra. No entanto, uma criança pequena ainda não possui habilidades de higiene estáveis. Além disso, a doença se manifesta externamente muito mais tarde do que a capacidade de infectar outras pessoas surge, portanto, quando os primeiros sinais de estreptodermia aparecem em uma criança, há uma alta probabilidade de que, nessa época, a maior parte do grupo já esteja infectada.
As manifestações da doença em crianças podem variar dependendo do grau de desenvolvimento do sistema imunológico e da força da imunidade, do número de microrganismos patogênicos que entraram na pele, da presença de lesões cutâneas grandes e pequenas, do local da doença e da presença de patologias concomitantes.
Em grupos grandes de crianças, a doença se desenvolve de acordo com o princípio epidêmico, ou seja, uma criança doente espalha rapidamente a infecção por todo o grupo infantil e, às vezes, além dele. No entanto, a estreptodermia se manifesta de forma diferente em cada criança. Se a imunidade da criança resistir ao ataque bacteriano, o quadro clínico se limitará a sinais externos: erupções cutâneas locais, ou seja, danos em áreas individuais do corpo. Nesse caso, a imunidade local ainda desempenha um papel decisivo.
Uma erupção cutânea, como sintoma característico da estreptodermia, geralmente aparece de 2 a 10 dias após a infecção na forma de pápulas ou bolhas rosa-vivo com líquido, que, após a abertura, podem se transformar em erosões. Com os devidos cuidados, esses elementos secam rapidamente, formando crostas, que posteriormente caem sem dor.
Entretanto, em algumas formas da doença, as bolhas não se formam, limitando-se à formação de pequenas lesões rosadas ou avermelhadas com partículas descamativas da epiderme (forma seca da estreptodermia).
A coceira na estreptodermia costuma ser leve ou ausente, por isso não incomoda muito a criança. Outra coisa é que as crianças tendem a tocar elementos incomuns na pele com os dedos, coçando-os simplesmente por curiosidade infantil e, assim, espalhando a infecção para outras partes do corpo, complicando o curso da doença. [ 4 ]
Mas se a imunidade da criança for incapaz de lidar com patógenos, e também se os estreptococos atingirem as delicadas membranas mucosas, é provável que se desenvolvam formas mais graves da doença. Além dos sintomas externos, o quadro clínico da estreptodermia, neste caso, também apresenta manifestações internas:
- Aumento da temperatura corporal para valores febris (acima de 38-38,5 graus). A criança pode ficar letárgica, apática, seu apetite piora e podem surgir caprichos incompreensíveis. Outras crianças, ao contrário, tornam-se excessivamente excitáveis e a temperatura é indicada apenas pelas bochechas anormalmente rosadas do bebê.
- Aparecimento de sintomas de intoxicação corporal (a criança pode ter dor de cabeça, daí a letargia e mau humor, náuseas e vômitos podem aparecer, independentemente da ingestão de alimentos, diminuição do apetite e distúrbios do sono). Em alguns casos, surgem dores nas articulações e nos músculos, o que limita a mobilidade da criança e causa choro em bebês e queixas de saúde em crianças mais velhas.
- Aumento dos gânglios linfáticos próximos às lesões ao longo do fluxo linfático, que às vezes pode ser detectado desde os primeiros dias da doença (caroços podem ser sentidos sob a pele da criança, muitas vezes dolorosos à palpação).
- Os exames de sangue da criança mostrarão a presença de um processo inflamatório pronunciado, característico de uma infecção bacteriana.
Estreptodermia em adultos
A alta incidência de estreptodermia em crianças não exclui de forma alguma o desenvolvimento desta doença em adultos, pois nas doenças infecciosas, a imunidade desempenha um papel decisivo, e não a idade. E vale ressaltar que, nas condições de catástrofe ecológica em que a maioria de nós vive, não se pode realmente contar com uma imunidade forte. De acordo com um estudo realizado em 2005, pelo menos 18,1 milhões de pessoas sofrem de doenças invasivas causadas por S. pyogenes, com outros 1,78 milhões de casos ocorrendo a cada ano. [ 5 ]
Além disso, o estreptococo penetra no corpo através de vários danos, até mesmo microscópicos, na pele, portanto, contrair a doença não é tão difícil quanto parece. Outro ponto é que em pessoas com imunidade local e geral mais ou menos normal, a doença pode passar quase despercebida, enquanto uma pessoa enfraquecida por doenças crônicas pode sentir um desconforto perceptível. [ 6 ]
Um adulto pode se infectar no trabalho, em transporte público ou em locais públicos, incluindo piscinas e academias. Você pode se infectar mesmo sem sair de casa se um de seus parentes, por exemplo, uma criança que frequenta o jardim de infância ou a escola, tiver se tornado uma fonte de infecção. Nesse caso, não é necessário ter contato próximo com uma pessoa doente ou portadora da bactéria; você também pode detectar sintomas de estreptodermia em si mesmo algum tempo após o contato da pele com a cama, roupas, utensílios domésticos, pratos, etc. do paciente.
É possível entender como a estreptodermia se manifesta em adultos, ou seja, detectar seus primeiros sinais, pela aparência da pele, na qual, nessa patologia, se formam pequenas manchas rosadas, ligeiramente elevadas acima do corpo e indolores. Um pouco mais tarde, surgem leves coceira e descamação na superfície dos elementos patológicos.
Em seguida, as pápulas, na maioria dos casos, começam a se projetar mais fortemente acima da pele e se transformam em bolhas de pequeno diâmetro, dentro das quais se observa um líquido turvo amarelado. Na ausência de tratamento, elementos individuais próximos podem se fundir em grupos, cobrindo grandes áreas da pele.
Depois de algum tempo, as bolhas estouram, formando rachaduras e úlceras, na superfície das quais aparecem crostas ou escamas secas, lembrando líquen.
Na forma seca da estreptodermia, a erupção cutânea tem um caráter ligeiramente diferente; neste caso, não se formam bolhas e os focos da doença apresentam uma coloração esbranquiçada em vez de rosada, devido à descamação que ocorre. São arredondados e medem até cinco centímetros de tamanho. Escamas escamosas da epiderme se formam sobre eles quase imediatamente, após o que uma área de pele fracamente pigmentada permanece por um longo tempo. Os focos patológicos têm menor probabilidade de aumentar de tamanho e se espalhar para áreas visíveis e com pelos do corpo do que em outras formas da doença.
Queixas de coceira na pele não são comuns em casos de infecção estreptocócica. A coceira, se presente, é insignificante e não causa muito desconforto, como ocorre, por exemplo, com queimaduras químicas por soluções alcalinas, alergias ou herpes, que apresentam manifestações externas semelhantes às formas exsudativas da estreptodermia.
A temperatura com estreptodermia em adultos geralmente não aumenta, a menos que a pessoa seja diagnosticada com imunodeficiência, deficiência grave de vitaminas ou seu corpo esteja muito enfraquecido por uma longa doença, estresse físico e mental excessivo, estresse constante, o que não pode deixar de afetar o estado do sistema imunológico.
O aumento dos gânglios linfáticos só pode ser observado quando a infecção se espalha profundamente pelo corpo. Mas esse sintoma geralmente aparece já na fase de possíveis complicações, e não no início da doença, como acontece em crianças, cuja função de barreira da pele é muito mais fraca, o que permite que a infecção penetre rapidamente nas camadas profundas dos tecidos moles e da linfa.
Com um curso leve da doença e tratamento adequado, os sintomas que aparecem desaparecem em 3 a 10 dias sem causar deterioração da saúde. Mas mesmo com uma forma grave de estreptodermia em adultos, é possível lidar com a situação rapidamente – em 3 a 7 dias, se o tratamento adequado for prescrito e todos os seus requisitos forem atendidos. Somente com um sistema imunológico muito enfraquecido ou implementação não sistemática de medidas terapêuticas, o tratamento pode ser adiado por até 10 a 14 dias, com certa probabilidade de transição da forma aguda da doença para a crônica.
Uma característica importante da estreptodermia é o fato de que até mesmo a higiene diária habitual do corpo durante a doença pode ser um desserviço, pois não é estritamente recomendado molhar as áreas afetadas com água, pois isso só atrasa o processo de cicatrização.
Estreptodermia em mulheres e homens
Acredita-se que a pele das mulheres seja mais fina e delicada do que a dos homens, e é lógico que várias feridas e arranhões apareçam nela com mais rapidez e frequência, mesmo com uma pequena exposição a um fator prejudicial. Considerando que o estreptococo é considerado um residente permanente da nossa pele, pode-se presumir que as mulheres têm maior probabilidade de desenvolver estreptodermia do que os homens.
Na verdade, as estatísticas de incidência de doenças em homens e mulheres não diferem muito, pois a maioria dos representantes do sexo forte trabalha em condições de maior risco de lesões, e as condições de higiene em muitas fábricas, instalações e transporte público (e muitos trabalham como motoristas) não são as melhores. Nessas condições, a única proteção contra bactérias pode ser um sistema imunológico forte, que nem todos possuem.
Além disso, tanto homens quanto mulheres apresentam outros fatores específicos que predispõem ao desenvolvimento da doença estreptocócica. Esses fatores incluem o diabetes mellitus, que se apresenta em dois tipos. O diabetes tipo 2 (independente de insulina) é mais comum em mulheres, enquanto o diabetes insulino-dependente tem maior probabilidade de afetar os homens. E como essa doença apresenta maior risco de desenvolver feridas de longa cicatrização no corpo, ambos os sexos têm a mesma probabilidade de apresentar sintomas de estreptodermia em algum momento. Além disso, a doença é crônica na grande maioria dos casos, assim como o próprio diabetes.
Nos homens, a probabilidade de desenvolver estreptodermia aumenta durante o serviço militar ou o encarceramento. Isso é facilitado por um grupo grande, onde a infecção se espalha em pouco tempo, atividade física intensa que provoca aumento da sudorese e a ocorrência de brotoejas – focos onde as bactérias penetram mais facilmente na pele, higiene inadequada, etc. A estreptodermia no exército e nas prisões frequentemente tem um caráter epidêmico agudo.
Acredita-se que os homens são mais propensos a apresentar sintomas da forma seca da estreptodermia, ou seja, pequenas lesões ovais, sem secreção e escamosas no corpo, que, se não forem tratadas, podem se espalhar para áreas maiores.
As mulheres correm maior risco de desenvolver estreptodermia durante a gravidez. Isso não é surpreendente, pois as alterações hormonais no corpo da gestante afetam sua imunidade, que é exatamente o que as bactérias precisam. Sentindo-se fracas, elas imediatamente começam a se multiplicar ativamente.
É claro que a estreptodermia durante a gravidez não se desenvolve em todas as mulheres, mas apenas naquelas cujos corpos sofrem uma deficiência aguda de vitaminas e minerais necessários para o funcionamento adequado do sistema imunológico, ou estão esgotados por doenças crônicas ou estresse.
A estreptodermia não se desenvolve com muita frequência durante a gravidez e não representa muito perigo para a futura mãe, desde que se trate apenas de sintomas externos (coceira leve e erupções cutâneas locais no corpo), para os quais o uso externo de antibióticos é bastante aceitável.
É verdade que muitas mães, temendo prejudicar o bebê no útero, não têm pressa em recorrer a medicamentos potentes. E isso é em vão, pois a aplicação local de antimicrobianos, cuja absorção no sangue é baixa, é quase impossível de prejudicar a criança. Mas, na ausência de tratamento, existe o risco de o feto também sofrer. Se os micróbios penetrarem na placenta através do sangue da mãe e chegarem ao bebê, eles afetarão negativamente o desenvolvimento de vários órgãos e sistemas do bebê, especialmente se a mãe adoecer no primeiro trimestre da gravidez, o que acontece com mais frequência. Mas é nos primeiros 3 meses de desenvolvimento fetal que quase todos os principais sistemas vitais do futuro bebê são estabelecidos e formados.
Como podemos ver, as chances de infecção existem para representantes de diferentes sexos e, em certos momentos da existência de um indivíduo, elas podem aumentar. Ao mesmo tempo, nem sempre interpretamos corretamente os sintomas que aparecem, de modo que as estatísticas não conseguem sequer estimar aproximadamente a extensão real da doença, especialmente porque a variedade de formas de estreptodermia e as peculiaridades de seu curso predispõem a uma certa parcela de diagnósticos errôneos.
Lesões: onde procurá-las?
Sabendo que a infecção estreptocócica é transmitida por contato e por contato domiciliar, pode-se presumir que os primeiros sintomas da estreptodermia aparecem principalmente nas mãos. Na realidade, erupções cutâneas específicas podem ser encontradas em diferentes partes do corpo, principalmente onde há micro ou macrodanos na pele. Além disso, após o contato com a fonte de infecção, uma pessoa pode contribuir para a disseminação da infecção para outras partes do corpo.
A localização das lesões na estreptodermia pode variar, o que, em certa medida, afeta o diagnóstico final do médico. Por exemplo, a estreptodermia nos cantos dos lábios (queilite angular) pode ser diagnosticada como "impetigo causado por infecção estreptocócica" ou "impetigo estreptocócico".
Na maioria dos casos, a estreptodermia ocorre nos braços e pernas – as partes do corpo que são mais frequentemente expostas, desprotegidas por roupas – e menos frequentemente nos pés, principalmente em pessoas com sudorese excessiva nos pés, pois isso cria condições especialmente favoráveis à reprodução de patógenos (bactérias e fungos). É importante entender que diversas lesões cutâneas são mais propensas a se desenvolver nas extremidades do que, por exemplo, nas costas ou nas nádegas. E se a pele também transpira (por exemplo, nos pés), isso a torna mais vulnerável.
Curiosamente, a esteptodermia no rosto, assim como na cabeça, por exemplo, atrás das orelhas ou na parte inferior do queixo, não é inferior em prevalência. Não apenas crianças, mas também adultos, tendem a tocar o rosto com frequência, sem se importar com a limpeza. Mas a pele do rosto é muito delicada, então qualquer atrito ou arranhão pode causar microdanos, e se uma praga secreta estiver escondida nos dedos ou sob as unhas, é bem provável que ela se instale em um novo local, penetrando na pele em uma área adequada.
Existe um alto risco de feridas e infecções faciais em quem se barbeia (a grande maioria dos homens e uma pequena parcela das mulheres), principalmente sem o uso de produtos de higiene, ou seja, a seco. E lembramos que qualquer ferida no corpo é propícia à infecção, pois a barreira protetora do corpo é rompida nesse local.
Se os primeiros sinais de infecção estreptocócica aparecerem na pele perto da linha do cabelo, existe um alto risco de que, com tratamento inadequado ou a ausência deste, a doença evolua para estreptodermia do couro cabeludo, espalhando-se para a zona de crescimento capilar. Nesse caso, o cabelo da pessoa apresentará um acúmulo de partículas de pele descamadas (semelhante à caspa), e as crostas, após a secagem das úlceras, podem cair junto com os folículos capilares, causando afinamento local.
A pele ao redor dos olhos é considerada especialmente delicada e vulnerável, por isso focos da doença são frequentemente encontrados nessa área. Basta esfregar a pálpebra com a mão que entrou em contato com a infecção. A estreptodermia palpebral é caracterizada pelo aparecimento de espinhas e bolhas na membrana mucosa do órgão da visão ou nas dobras laterais ao redor dos olhos. Ao mesmo tempo, a estreptodermia palpebral às vezes é confundida com resfriado, herpes ou cevada, que em 90-95% dos casos é causada por estafilococos.
A estreptodermia no nariz ou no ouvido é muito semelhante a uma infecção por herpes, mas a coceira ocorre muito mais tarde (no caso do herpes, mesmo antes do aparecimento da erupção cutânea) e é muito mais fraca. Além disso, após a abertura dos elementos herpéticos, praticamente não há vestígios nos tecidos moles, enquanto na estreptodermia, rachaduras e úlceras permanecem no lugar das bolhas.
Estreptodermia na boca, na língua, bem como em situações em que a erupção atinge a garganta, é uma variante da estomatite bacteriana causada pela microflora estreptocócica. Nossa pele é uma barreira mais forte do que as membranas mucosas, portanto, não é surpreendente que as bactérias possam penetrar mais facilmente nos tecidos moles através delas. Além disso, ao comer e escovar os dentes, a membrana mucosa é frequentemente lesionada, e feridas nela, devido ao aumento da umidade da boca, cicatrizam por muito mais tempo do que na superfície da pele.
Estreptodermia nos cantos da boca, onde microfissuras frequentemente ocorrem durante a abertura ampla da boca ou mastigação ativa, geralmente se desenvolve em crianças. Isso pode ser facilitado comendo com a colher de outra pessoa ou com uma colher suja com "coisas vivas" nela. Embora em adultos e adolescentes (especialmente durante mudanças hormonais), tais situações também não possam ser descartadas, embora ocorram com muito menos frequência.
Estreptodermia nos lábios (novamente, pele delicada que pode ser danificada até pelo vento) pode ser facilmente confundida com herpes, pois os sintomas externos de uma infecção viral e de uma doença bacteriana são muito semelhantes. Mas, novamente, vale a pena prestar atenção à coceira, que é muito mais intensa no herpes.
Qualquer área com pele e mucosas delicadas é mais suscetível a diversas lesões, o que significa que a probabilidade de infecção nessas áreas é maior. Por exemplo, não se surpreenda se a estreptodermia for encontrada na virilha. Esta é uma área da pele com maior umidade e, portanto, sensível a vários efeitos negativos. É nessas áreas escondidas, onde é quente e úmido, que bactérias e fungos se multiplicam com particular zelo, e as lesões aumentam em um ritmo mais rápido, espalhando-se para o períneo e o ânus.
O aparecimento dos sintomas da estreptodermia nas membranas mucosas é acompanhado de dor perceptível, que se intensifica ao toque nos elementos inflamados. Se a erupção aparecer na pele, não causa dor perceptível.
Portanto, a estreptodermia nos genitais não é apenas um incômodo, mas um certo desconforto que afeta a qualidade de vida do paciente. Além disso, há um alto risco de disseminação da infecção pelo corpo durante a relação sexual e procedimentos de higiene.
O estreptococo vive constantemente nos genitais, mas quando a defesa imunológica está enfraquecida, pode se multiplicar ativamente, causando danos às células epidérmicas e inflamação dos tecidos. Mas mesmo com um sistema imunológico razoavelmente forte, esse "presente" pode ser recebido de um parceiro sexual durante o contato sexual ou carícias íntimas, assim como a estreptodermia no rosto durante o beijo.
A estreptodermia nas axilas se desenvolve pelo mesmo motivo que na virilha, ou seja, devido ao aumento da umidade e à vulnerabilidade da pele nessa área. Além disso, muitos adultos (principalmente mulheres) consideram indecente ter "vegetação" nessa área, por isso depilam as axilas regularmente. E depilar é um trauma para a pele, especialmente em suas áreas delicadas. Como resultado, quase sempre permanecem na pele lesões pequenas, invisíveis a olho nu, e lesões maiores, por onde a infecção posteriormente penetra.
Mas a estreptodermia nas costas, abdômen, tórax ou nádegas tem outras causas. Geralmente ocorre após o contato com roupas de cama ou roupas contaminadas, menos frequentemente após o contato com a pele de uma pessoa doente (o que é bem possível durante o período de incubação, quando nem mesmo o próprio paciente suspeita da doença). Geralmente se manifesta na forma de um grande número de pequenos elementos vermelhos ou rosados, inicialmente semelhantes a uma erupção cutânea comum de acne, que posteriormente se transformam em bolhas com conteúdo turvo e tendem a fundir formações individuais em focos maiores.
A ausência de coceira e desconforto pronunciados é a razão pela qual os pacientes não têm pressa em procurar ajuda até que a infecção se espalhe de forma alarmante ou apareçam sintomas de outra natureza.
Estágios da estreptodermia
A estreptodermia é uma doença infecciosa que pode apresentar diferentes manifestações em diferentes estágios de desenvolvimento. Assim, cada estágio de desenvolvimento da estreptodermia é caracterizado por seus próprios sintomas específicos.
No primeiro estágio de desenvolvimento, a doença não apresenta sintomas externos. Esse período é chamado de período de incubação. Ele começa quando a infecção penetra na pele lesionada. Dentro de 2 a 10 dias, as bactérias se tornam ativas e começam a se multiplicar intensamente. É possível que a ferida pela qual a infecção penetrou finalmente cicatrize ao final do período de incubação e nenhuma manifestação da doença seja visível na pele.
No segundo estágio, surgem pequenos focos de hiperemia no local de penetração da infecção, com subsequente formação de selos avermelhados (pústulas). Isso indica o desenvolvimento de um processo inflamatório provocado pela bactéria estreptococo. Já nesta fase, algumas crianças começam a se sentir mal, tornam-se letárgicas e cansam-se rapidamente. Os adultos, via de regra, não se sentem mal.
O terceiro estágio da doença pode ser considerado a transformação da pústula em uma bolha com conteúdo turvo, que logo se abre com a formação de úlceras e, em seu lugar, forma-se uma crosta marrom-amarelada. Em algumas formas lacrimejantes da doença, as vesículas se formam quase imediatamente, e só então surge um halo vermelho e inflamado ao redor delas. Todas essas são manifestações características da atividade vital do estreptococo beta-hemolítico: a liberação de toxinas e toxinas específicas.
Na forma seca da estreptodermia, as bolhas geralmente não se formam. Ao mesmo tempo, os focos de infecção são inicialmente maiores e rapidamente se revestem de crostas esbranquiçadas e descamativas (a epiderme descama). Esta é uma forma superficial da doença, bastante fácil de tratar, e a recuperação geralmente ocorre em 3 a 5 dias.
No último estágio da doença, as crostas secam e caem, deixando manchas com coloração rosada ou azulada, que desaparecem posteriormente. Após a estreptodermia seca, via de regra, as áreas com pigmentação fraca permanecem por muito tempo.
Em média, decorrem de 5 a 7 dias entre o aparecimento de um elemento patológico na pele e a separação das crostas. No entanto, deve-se ter em mente que nem todos os elementos aparecem ao mesmo tempo, pelo que a duração do tratamento pode ser mais longa. Além disso, coçar as espinhas, tomar banho ou apalpar descuidadamente pode fazer com que a infeção se espalhe para outras partes do corpo, levando tempo para se ativar novamente. Assim, novos focos podem surgir quando os primeiros ainda têm poucos vestígios.
Se o processo não for interrompido, novos elementos da estreptodermia aparecerão constantemente em diferentes partes do corpo, enfraquecendo as funções de proteção do organismo, e a doença corre o risco de se tornar crônica. Nesse caso, qualquer diminuição da imunidade será acompanhada pelo aparecimento de erupções cutâneas no corpo, e a pessoa se tornará uma fonte praticamente constante de infecção.
Os sintomas da estreptodermia são evidências diretas de que algo está errado com o corpo e que ele está reduzindo suas defesas. A doença em si não é fatal, mas é um sinal alarmante para que você observe sua saúde com mais atenção e, antes de tudo, fortaleça seu sistema imunológico.

