Médico especialista do artigo
Novas publicações
Chlamydia trachomatis (Chlamydia trachomatis)
Última revisão: 06.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
Atualmente, são conhecidos 14 sorovares da biovar Chlamydia trachomatis, causadores de mais de 20 formas nosológicas:
- os sorovares A, B, B1, C causam tracoma e conjuntivite com inclusões intracelulares;
- os sorovares D, G, H, I, J, K causam clamídia urogenital, conjuntivite, pneumonia de recém-nascidos, síndrome de Reiter;
- sorovares L1, L2, L1a, L2a - causam linfogranuloma venéreo.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Tracoma
O tracoma é uma doença infecciosa crônica caracterizada por danos à conjuntiva e à córnea, geralmente levando à cegueira. No tracoma (do grego trachys - áspero, irregular), a superfície da córnea parece irregular e irregular como resultado de inflamação granulomatosa.
O agente causador do tracoma, Chlamydia trachomatis, foi descoberto em células da córnea em 1907 por S. Prowaczek e L. Halberstelter, que comprovaram a contagiosidade da doença infectando orangotangos com material de raspados conjuntivais de uma pessoa doente. A bactéria é encontrada no citoplasma das células epiteliais da conjuntiva na forma de inclusões do corpúsculo de Prowaczek-Halberstelter.
Epidemiologia do tracoma
O tracoma é uma antroponose transmitida por contato e meios domésticos (pelas mãos, roupas, toalhas). A suscetibilidade é alta, especialmente na infância. Os focos da doença são identificados. O tracoma é uma doença endêmica. A doença ocorre em países da Ásia, África, América Central e do Sul com baixo padrão de vida e baixo nível de higiene da população.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
Patogênese e sintomas do tracoma
O patógeno, na forma de corpos elementares, penetra nas membranas mucosas dos olhos e se multiplica intracelularmente. Desenvolve-se ceratoconjuntivite folicular, que progride ao longo de muitos anos e culmina na formação de tecido conjuntivo cicatricial, levando à cegueira. Frequentemente, a flora oportunista é ativada, resultando em um processo inflamatório misto.
A imunidade não é desenvolvida após a doença.
Diagnóstico microbiológico do tracoma
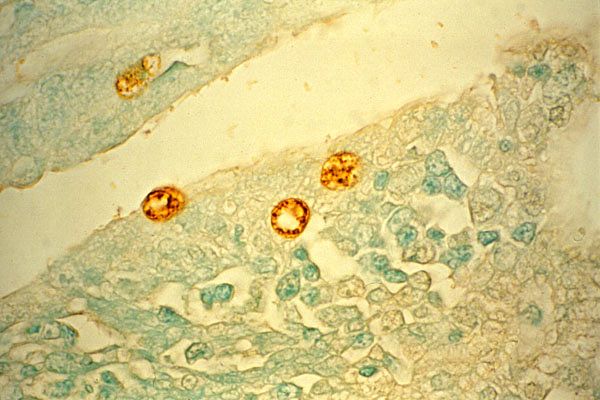
Para diagnosticar o tracoma, são examinados raspados da conjuntiva. As preparações são coradas de acordo com Romanovsky-Giemsa e, neste caso, são encontradas nos esfregaços inclusões citoplasmáticas de coloração violeta com centro vermelho, localizadas próximas ao núcleo – corpúsculos de Prowaczek-Halberstelter.
Para detectar o antígeno, são realizados RIF e ELISA.
É possível isolar o patógeno em cultura celular in vitro. Para isso, são utilizadas culturas celulares de McCoy, HeLa-229, L-929 e outras.
Tratamento do tracoma
São utilizados antibióticos do grupo das tetraciclinas, indutores de interferon e imunomoduladores.
Prevenção
A prevenção específica do tracoma ainda não foi desenvolvida. É importante observar medidas de higiene pessoal e aprimorar a cultura sanitária e higiênica da população.
Clamídia urogenital (uretrite não gonocócica)
A clamídia urogenital (uretrite não gonocócica) é uma doença sexualmente transmissível, aguda ou crônica, que afeta o sistema geniturinário, caracterizada por uma progressão lenta com subsequente desenvolvimento de infertilidade.
Chlamydia trachomatis, sorovar DK, além de patologia do trato urogenital, pode causar lesões oculares (conjuntivite com inclusões), bem como síndrome de Reiter.
Epidemiologia da clamídia urogenital
A clamídia urogenital é uma infecção antroponótica, cuja fonte de infecção é uma pessoa doente. A via de infecção é o contato, principalmente sexual. A via de contato domiciliar é possível (nesses casos, desenvolve-se clamídia familiar), bem como a infecção por contato com a mucosa dos olhos ao nadar (conjuntivite de piscina).
A doença é muito comum (até 40-50% de todas as doenças inflamatórias do aparelho geniturinário são causadas pela clamídia ), mas pode permanecer desconhecida (em 70-80% dos casos a infecção é assintomática).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Patogênese e sintomas da clamídia urogenital
A Chlamydia trachomatis afeta o epitélio da membrana mucosa do trato urogenital. Nos homens, a infecção é principalmente na uretra e, nas mulheres, no colo do útero. Nesse caso, pode-se observar leve coceira e secreção mucopurulenta. Posteriormente, observa-se infecção ascendente. Como resultado de processos inflamatórios, desenvolve-se infertilidade masculina e feminina.
A clamídia ocorre como uma infecção, em associação com gonococos e outros patógenos patogênicos e oportunistas. A infecção de uma gestante é perigosa tanto para a mãe quanto para o feto: parto prematuro, complicações pós-parto, conjuntivite, meningoencefalite, sepse e pneumonia podem ser observados em recém-nascidos. A infecção é possível quando o bebê passa pelo canal de parto de uma mãe infectada.
Além dos danos a órgãos individuais, a clamídia também se caracteriza por manifestações sistêmicas (síndrome de Reiter). Caracteriza-se por danos aos órgãos geniturinários (prostatite), doenças oculares (conjuntivite) e articulações (artrite). A doença evolui com remissões e crises recorrentes. O desenvolvimento da doença está associado a antígenos clamidiais, que provocam processos imunopatológicos em indivíduos geneticamente predispostos (70% dos afetados apresentam o antígeno de histocompatibilidade HLA B27).
A imunidade não se forma após uma infecção. Anticorpos específicos são encontrados no sangue de pessoas infectadas, os quais não têm função protetora.
Diagnóstico microbiológico da clamídia urogenital
O material para o estudo são raspados do epitélio da uretra, canal cervical e conjuntiva. O exame microscópico é possível - as preparações são coradas de acordo com Romanovsky-Giemsa e Gram. Com o auxílio de RIF e ELISA, os antígenos de clamídia são determinados no material estudado. Determinação abrangente de imunoglobulinas das classes M, G e A em RNGA. RIF e ELISA são os métodos mais confiáveis e permitem determinar o estágio de desenvolvimento. PCR e hibridização de DNA são utilizadas. Em caso de lesão do trato urogenital, utiliza-se o cultivo do patógeno em culturas de células.
Tratamento da clamídia urogenital
Antibióticos da série das tetraciclinas, macrolídeos, fluoroquinolonas (14-21 pep), bem como preparações de interferon, indutores de interferon e imunomoduladores são usados há muito tempo.
Prevenção da clamídia urogenital
A prevenção específica da clamídia urogenital ainda não foi desenvolvida. Medidas não específicas de prevenção de doenças sexualmente transmissíveis, detecção e tratamento oportunos de pacientes com clamídia urogenital são importantes.
Linfogranuloma venéreo
Linfogranuloma venéreo é uma doença caracterizada por lesões nos genitais e linfonodos regionais, além de sintomas de infecção generalizada. A doença é causada por Chlamydia trachomatis (Chlamydia trachomatis), sorovares L1, L2, L1a e L2a.
Epidemiologia do linfogranuloma venéreo
A fonte de infecção é uma pessoa doente. A via de contágio é o contato sexual, e muito menos frequentemente o contato domiciliar. A infecção é endêmica em países com clima quente – no Leste Asiático, América Central e do Sul, casos isolados são encontrados em todos os lugares. A suscetibilidade da população é aumentada.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Patogênese e sintomas do linfogranuloma venéreo
A porta de entrada para a infecção são as membranas mucosas dos genitais, onde a clamídia se multiplica. Úlceras surgem nos genitais. Em seguida, os micróbios penetram nos linfonodos regionais (geralmente inguinais). Os linfonodos inflamados se abrem, formando fístulas com secreção purulenta. Após vários meses, surgem alterações destrutivas nos tecidos circundantes – abscessos retais.
Imunidade
Após a doença, desenvolve-se uma imunidade persistente.
Diagnóstico microbiológico do linfogranuloma venéreo
O material para o estudo é pus de bubões e biópsia dos linfonodos afetados. É realizada microscopia de esfregaços-imprints, e o patógeno é isolado em culturas de células e em embriões de galinha. O método sorológico determina anticorpos na reação de microimunofluorescência. Um teste alérgico estabelece a presença de DTH aos antígenos do patógeno (teste intradérmico de Frey).
Tratamento do linfogranuloma venéreo
Terapia antibiótica com tetraciclina e macrolídeos.
Prevenção do linfogranuloma venéreo
A prevenção específica do linfogranuloma venéreo ainda não foi desenvolvida. Medidas não específicas para a prevenção de infecções sexualmente transmissíveis são importantes.

