Médico especialista do artigo
Novas publicações
Aderências intestinais e pélvicas após uma cirurgia: quais as causas e como tratá-las
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
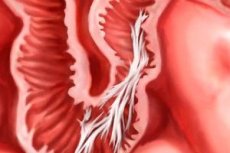
Películas finas de tecido conjuntivo entre órgãos internos são aderências. Elas ocorrem mais frequentemente após cirurgias. Vamos considerar as características de sua aparência e tratamento.
Os órgãos internos de uma pessoa são revestidos externamente por uma fina membrana que os separa uns dos outros. Uma pequena quantidade de líquido e tecidos lisos garantem o deslocamento dos órgãos durante os movimentos.
Normalmente, após a cirurgia, o órgão interno fica cicatrizado, e o período de cicatrização é chamado de processo de adesão. Ou seja, aderências de tecido conjuntivo (semelhantes a películas de polietileno ou faixas fibrosas) são processos fisiológicos que desaparecem por conta própria e não interferem no funcionamento do corpo.
À medida que o processo patológico se desenvolve, os cordões se unem, interrompendo o movimento e o funcionamento normais dos órgãos. Após a cirurgia, os diagnósticos mais comuns são nos seguintes órgãos:
- Lesões no apêndice e no intestino levam à obstrução do órgão e requerem tratamento cirúrgico adicional.
- Formações na pélvis podem prejudicar significativamente a saúde da mulher e sua capacidade de conceber um filho.
- Inclusões nos ovários ou trompas - ocorrem devido à inflamação dos apêndices ou lesões infecciosas e podem levar à infertilidade.
- Sem diagnóstico e tratamento oportunos, isso pode causar complicações sérias e dor intensa.
Por que as aderências são perigosas após a cirurgia?
Muitas vezes, os pacientes se perguntam o que há de perigoso nas aderências após a cirurgia. Portanto, se os filamentos aparecerem na cavidade abdominal, por exemplo, no intestino delgado, isso afeta negativamente o funcionamento do sistema digestivo. Essas neoplasias complicam qualquer intervenção cirúrgica na cavidade abdominal, aumentando significativamente o risco de perfuração e sangramento de órgãos.
Inclusões de tecido conjuntivo no peritônio são perigosas, pois podem causar obstrução intestinal e obstruções intestinais. Neoplasias dobram e distendem partes individuais dos intestinos ou órgãos, interrompendo seu funcionamento. Nesse caso, a obstrução intestinal completa é uma condição com risco de morte.
O crescimento de tecido conjuntivo nos órgãos respiratórios causa insuficiência respiratória e cardiovascular. Devido à interrupção do suprimento sanguíneo local, pode ocorrer necrose tecidual e o desenvolvimento de peritonite. Formações nos órgãos pélvicos são bastante perigosas. Assim, aderências no ovário, útero ou intestino podem causar obstrução das trompas de Falópio e infertilidade.
Epidemiologia
Segundo estatísticas médicas, a epidemiologia das aderências está associada à intervenção cirúrgica em 98% dos casos. A doença adesiva afeta mais mulheres (após apendicectomia e cirurgias no útero e anexos) do que homens (trauma abdominal).
- Após cirurgia em órgãos abdominais, 80-85% dos pacientes desenvolvem aderências nos intestinos delgado e grosso.
- Laparotomia repetida resulta na formação de aderências em 93-96% dos pacientes.
- Após apendicite, aderências intestinais aparecem em 23% dos operados após um ano e em 57% após três anos.
- Após patologias ginecológicas, em 70% dos casos, surgem cordões no útero e nos ovários.
A formação das fibras de colágeno inicia-se no terceiro dia do processo patológico, e as aderências do tecido conjuntivo surgem do 7º ao 21º dia. Durante esse período, os fios soltos transformam-se em tecido cicatricial denso, onde surgem vasos sanguíneos e até terminações nervosas.
Causas aderências pós-operatórias
Existem vários fatores que afetam o crescimento do tecido conjuntivo em órgãos internos. As causas das aderências após a cirurgia dependem em grande parte do profissionalismo do cirurgião. Na maioria das vezes, a condição patológica ocorre quando:
- Complicações inflamatórias e infecciosas.
- Sangramento na cavidade abdominal.
- Trauma no abdômen e órgãos pélvicos.
- Isquemia tecidual de longo prazo.
- Objetos estranhos na ferida.
- Violações da técnica cirúrgica.
O processo de aderências pode ser provocado pelo próprio paciente, devido à não observância das recomendações médicas para a recuperação após a cirurgia. As aderências se formam após apendicite, gravidez ectópica ou aborto, com obstrução intestinal, endometriose e lesões ulcerativas do estômago.
Com base nisso, podemos concluir que as inclusões pós-operatórias se formam por diversos motivos. Sem diagnóstico e tratamento oportunos, elas prejudicam o funcionamento dos órgãos internos, o que leva a diversas complicações.
Fatores de risco
A proliferação de tecidos conjuntivos de órgãos internos está, na maioria dos casos, associada à intervenção cirúrgica, mas existem outros fatores de risco. A condição patológica é possível com:
- Cordas na cavidade abdominal podem se formar com hematomas e traumas abdominais. Hemorragias no espaço retroperitoneal e hematomas no mesentério levam à linfostase e à dificuldade de saída do sangue. Isso, por sua vez, leva à dificuldade de exsudação na cavidade abdominal. Como resultado, os órgãos internos ficam sem lubrificação natural, começam a se esfregar e se fundir.
- Obesidade abdominal - excesso de tecido adiposo na região do omento magno, ou seja, nas dobras atrás da lâmina visceral do peritônio e da alça de fechamento do intestino, pode provocar aderências do tecido conjuntivo. O tecido frouxo do omento é especialmente sensível à formação de filamentos devido à pressão dos depósitos de gordura na região abdominal.
- Aderências podem ocorrer durante processos inflamatórios. Por exemplo, na colecistite crônica, as aderências aparecem não apenas na vesícula biliar, mas também no fígado, estômago, duodeno e omento. Na maioria das vezes, isso é observado após gripe, disenteria ou doença de Botkin.
- Outro fator de risco são as malformações congênitas dos órgãos abdominais. Via de regra, as aderências são diagnosticadas na região do íleo e do ceco.
- Alguns produtos químicos promovem a formação de cordões. Por exemplo, álcool, Ravinol e iodo causam inflamação asséptica da cavidade abdominal. Na maioria das vezes, esses fluidos entram no peritônio durante a cirurgia.
Além dos fatores acima, existe um enorme risco de aderências após a laparotomia. Qualquer cirurgia nos órgãos abdominais está associada a trauma mecânico no peritônio. Ao mesmo tempo, quanto mais rigoroso o trabalho do cirurgião, maior o risco de aderências patológicas. O distúrbio ocorre devido a uma violação do sistema fibrinolítico do corpo.
Patogênese
O mecanismo de desenvolvimento dos cordões de órgãos internos está associado a processos celulares e humorais. A patogênese das aderências após a cirurgia baseia-se na perturbação do equilíbrio local entre a síntese de fibrina e a fibinólise, ou seja, sua degradação. Intervenções cirúrgicas causam danos à camada mesotelial dos tecidos e vasos sanguíneos. Como resultado, ocorrem uma reação inflamatória, ativação de mediadores inflamatórios e a formação de coágulos sanguíneos.
A permeabilidade dos vasos sanguíneos aumenta gradualmente e os tecidos danificados secretam exsudato seroso-hemorrágico (contém leucócitos, trombócitos, interleucinas, macrófagos, fibrinogênio, ácido hialurônico e proteoglicanos). Em condições normais, a fibrina é lisada, mas, devido à cirurgia, a atividade fibrinolítica diminui e o excesso de fibrinogênio é transformado em uma espécie de gel que recobre os tecidos afetados. Gradualmente, os fibroblastos crescem e aderem uns aos outros, transformando-se em cicatrizes internas, ou seja, aderências.
Sintomas aderências pós-operatórias
A duração da formação de aderências do tecido conjuntivo depende diretamente do órgão afetado. Os sintomas de aderências após a cirurgia geralmente se manifestam como sensações dolorosas na área da cicatriz cirúrgica.
Os sintomas mais comuns de sofrimento pós-operatório são:
- Náuseas e vômitos.
- Violação da defecação.
- Falta de fezes.
- Constipação intestinal regular.
- Sensações dolorosas ao palpar a sutura cirúrgica.
- Aumento da temperatura corporal.
- Dificuldade para respirar e falta de ar.
- Vermelhidão e inchaço da cicatriz externa.
Inicialmente, não há sintomas de dor, mas à medida que a cicatriz engrossa, ela começa a repuxar. O desconforto aumenta com o esforço físico e qualquer movimento. Por exemplo, após cirurgia no fígado, pulmões ou pericárdio, a dor ocorre ao respirar fundo. Se aderências se formarem nos órgãos pélvicos, é possível sentir dor durante a relação sexual. O quadro clínico depende da localização dos filamentos e do estado geral do corpo.
Primeiros sinais
Muitas vezes, após a cirurgia, os pacientes enfrentam problemas como aderências de tecido conjuntivo entre órgãos ou superfícies adjacentes. Os primeiros sinais do processo de aderência se manifestam por dores tipo cólica na área da cicatriz. O desconforto é doloroso e aumenta com o esforço físico.
A condição patológica é acompanhada por crises de náuseas e vômitos. Distensão abdominal e constipação frequente são possíveis. As dores paroxísticas diminuem e reaparecem. Por isso, o paciente fica irritado e podem ocorrer alterações no peso corporal devido à falta de apetite. À medida que a doença progride, surgem distúrbios nos sistemas cardiovascular e respiratório.
Dor de aderências após cirurgia
Sintomas como dor por aderências após a cirurgia ocorrem em muitos pacientes. O desconforto é paroxístico e cortante. Ao mesmo tempo, tomar antiespasmódicos e analgésicos não proporciona uma dinâmica positiva.
Dependendo da dor, distinguem-se as seguintes formas de processo de adesão:
- Forma aguda – as aderências causam dor de intensidade variável, o que leva a uma deterioração acentuada do bem-estar. A temperatura aumenta, surge a falta de ar e o pulso acelera. Tentativas de palpar a cicatriz pós-operatória causam dor intensa. Nesse contexto, podem ocorrer obstrução intestinal e insuficiência renal.
- Forma crônica - se os cordões se formarem na pelve, os sintomas da doença são semelhantes aos da síndrome pré-menstrual. Pode haver problemas nos intestinos e na bexiga. A dor ocorre durante a relação sexual e ao mudar de posição.
- Forma intermitente – caracterizada por distúrbios pronunciados no funcionamento do trato gastrointestinal. A constipação crônica alterna com distúrbios estomacais. A dor ocorre com menos frequência, mas é bastante intensa.
Além da dor, há crises frequentes de náuseas e vômitos, perda de apetite, possível perda de capacidade de trabalho, enxaquecas e tonturas.
Aderências intestinais após cirurgia
As formações de tecido conjuntivo entre as alças intestinais e os órgãos abdominais são chamadas de aderências intestinais. Elas aparecem com mais frequência após cirurgias. A intervenção cirúrgica leva à colagem das membranas serosas dos órgãos umas às outras e a seus distúrbios funcionais. Nesse caso, os filamentos consistem do mesmo tecido da parede externa do intestino.
Considere as principais causas do aparecimento de aderências do tecido conjuntivo no intestino:
- Intervenção cirúrgica - de acordo com estatísticas médicas, se uma laparotomia primária no intestino for realizada, inclusões se formam em 14% dos pacientes. Se esta for a 3ª ou 4ª operação, a soldagem ocorre em 96% dos casos. A patologia é agravada por processos infecciosos e inflamatórios.
- Trauma abdominal (aberto, fechado) – muitas vezes, danos mecânicos levam a hemorragias internas. Hematomas se formam nos intestinos, a drenagem linfática e os processos metabólicos nos tecidos dos órgãos são interrompidos. Desenvolve-se inflamação, o que provoca um processo de aderências.
Além dos motivos descritos acima, o distúrbio pode ocorrer devido à inflamação dos apêndices em mulheres, anomalias congênitas no desenvolvimento do órgão, corpos estranhos no peritônio ou uso de certos medicamentos.
Fatores de risco adicionais para aderências após cirurgia intestinal são identificados:
- Isquemia do tecido orgânico.
- Aplicação de fios não absorvíveis.
- Infecções pós-operatórias.
- Trauma intraoperatório.
- Sangue no peritônio após cirurgia.
- Predisposição hereditária à formação de cordões.
- Hiperatividade do tecido conjuntivo.
- Diminuição da imunidade local.
Os sintomas da condição patológica são divididos em vários estágios. A primeira coisa que o paciente encontra é a obstrução intestinal. Há dores paroxísticas na região abdominal, acompanhadas de náuseas e vômitos profusos. Distensão abdominal assimétrica é possível. A palpação da cavidade abdominal causa dor intensa. A obstrução adesiva precoce, via de regra, se forma no contexto de um processo inflamatório. Se essa condição não for tratada, pode levar a complicações de intoxicação e paresia de órgãos.
O diagnóstico de patologias intestinais pós-operatórias baseia-se nos sintomas característicos, no exame visual do paciente e na coleta de anamnese. Para esclarecer o diagnóstico, utilizam-se radiografia simples da cavidade abdominal, eletrogastroenterografia, ultrassonografia, ressonância magnética e laparoscopia. Durante o exame, é necessário diferenciar os cordões de outros tipos de obstrução intestinal aguda ou formações tumorais. O tratamento é cirúrgico, com fisioterapia para prevenir a proliferação de tecido conjuntivo.
 [ 22 ]
[ 22 ]
Aderências após cirurgia abdominal
Quase todos os pacientes enfrentam a patologia das aderências após cirurgias abdominais. A proliferação de tecido conjuntivo pode levar à doença adesiva, que é acompanhada por graves perturbações no funcionamento dos órgãos internos.
Processo adesivo com grande incisão na parede abdominal, ou seja, após laparotomia, pode ocorrer pelos seguintes motivos:
- Reações inflamatórias.
- Complicações infecciosas da cirurgia.
- Ação anticoagulante.
- Aumento dos níveis de proteína no sangue.
- Características individuais do organismo.
Se apenas uma das camadas peritoneais for danificada durante o trauma no peritônio, e aquela com a qual os órgãos internos estão em contato estiver intacta, as aderências, via de regra, não se formam. Se surgirem aderências, isso não leva à disfunção dos órgãos, visto que os filamentos são superficiais e se deslaminam facilmente.
Se duas lâminas em contato forem lesionadas, isso desencadeia uma série de reações patológicas. A ruptura da integridade dos capilares sanguíneos está associada a certas proteínas sanguíneas, à adesão de órgãos com fatores de coagulação e à ação de globulinas.
As aderências do tecido conjuntivo são pequenas, mas podem levar à deformação da estrutura do órgão. Os sinais clínicos da doença dependem da localização e do tamanho das aderências. Na maioria das vezes, os pacientes apresentam os seguintes problemas: dor abdominal, deterioração do estado geral de saúde, constipação, náuseas e vômitos. As sensações dolorosas surgem devido à interrupção do funcionamento dos intestinos e, via de regra, são paroxísticas. Para diagnosticar a doença, é realizada uma anamnese e o paciente é examinado. O tratamento é cirúrgico.
Aderências após histerectomia
As aderências do tecido conjuntivo que ocorrem durante intervenções cirúrgicas e processos inflamatórios são chamadas de aderências. Após a histerectomia, elas ocorrem em 90% das mulheres. As aderências são uma complicação bastante perigosa, pois podem levar a distúrbios funcionais no funcionamento dos órgãos internos e até mesmo a obstrução intestinal grave.
A histerectomia, ou seja, a remoção do útero, é caracterizada pela formação de cicatrizes de tecido conjuntivo no local das incisões e cicatrizes. Se o processo fisiológico for complicado (infecção, inflamação), os filamentos fibrosos continuam a crescer e se espalham para outros órgãos internos.
As principais razões para a proliferação do tecido conjuntivo após a remoção do útero dependem dos seguintes fatores:
- Duração da operação.
- A extensão da intervenção cirúrgica.
- Volume de perda de sangue.
- Endometriose.
- Predisposição genética para doença adesiva.
- Sangramento interno e infecção de ferida no período pós-operatório.
- Distúrbios do sistema imunológico.
Além dos fatores acima, o desenvolvimento da patologia depende em grande parte das ações do cirurgião. Em alguns casos, o distúrbio ocorre devido à presença de objetos estranhos na cavidade abdominal, por exemplo, se fibras de um tampão ou gaze, ou partículas de talco das luvas do cirurgião, entrarem na ferida.
Os sinais do desenvolvimento de um processo patológico são manifestados pelos seguintes sintomas:
- Dor aguda e latejante na parte inferior do abdômen. O desconforto é periódico.
- Distúrbios de micção e defecação.
- Transtornos dispépticos.
- Um aumento acentuado na temperatura.
- Sensações dolorosas durante a relação sexual.
Se já se passou mais de um mês desde a histerectomia e os sintomas acima não desaparecerem, você deve procurar ajuda médica imediatamente. Para diagnosticar o distúrbio no pós-operatório, a paciente deve realizar os seguintes exames:
- Complexo de estudos laboratoriais.
- Exame ultrassonográfico da cavidade abdominal e dos órgãos pélvicos.
- Radiografia do intestino com contraste.
- Diagnóstico laparoscópico.
As aderências do tecido conjuntivo são tratadas cirurgicamente. A dissecção e a remoção das neoplasias são realizadas por meio de laserterapia, hidrodissecção e eletrocirurgia. No pós-operatório, a profilaxia medicamentosa é indicada. O paciente recebe prescrição de antibióticos e anticoagulantes de amplo espectro. Fisioterapia com eletroforese de enzimas que destroem a fibrina também é prescrita.
Se as aderências no útero não forem tratadas, a trompa de Falópio se transformará em um saco de tecido conjuntivo. O órgão perderá a capacidade de transportar óvulos fertilizados. Nesse caso, nem mesmo o tratamento cirúrgico é capaz de restaurar as funções das trompas de Falópio, uma das causas da infertilidade.
Aderências após cirurgia de apendicite
Uma das intervenções cirúrgicas mais comuns é a apendicectomia. Apesar da simplicidade do procedimento, o paciente enfrenta um longo período de recuperação. Aderências após a cirurgia de apendicite são bastante comuns e estão entre as complicações.
A proliferação de tecido conjuntivo está associada à irritação dos órgãos internos devido ao impacto mecânico sobre eles. Fios densos se formam gradualmente nas membranas que recobrem os intestinos. Eles crescem entre os órgãos internos, ocupando um determinado espaço. O processo patológico é acompanhado por danos aos vasos sanguíneos e leva à deformação do intestino devido à fusão de suas alças.
O aparecimento de cordões após o tratamento da apendicite está associado aos seguintes fatores:
- Remoção do apêndice por via aberta em vez de laparoscopia.
- Processo inflamatório prolongado após cirurgia (os tecidos peritoneal e intestinal são afetados por microrganismos patogênicos e suas toxinas).
- Predisposição genética ao aumento da atividade de certas enzimas que aceleram o processo de cicatrização.
- Desenvolvimento de patologia devido a erro médico (por exemplo, um guardanapo deixado na cavidade abdominal).
- Coagulação (podem se formar cordões ao cauterizar vasos sanguíneos) ou sangramento interno.
A condição dolorosa se manifesta como dores persistentes na área da cicatriz pós-operatória e mais profundamente no abdômen. Nesse contexto, surgem sintomas do trato gastrointestinal: inchaço, náuseas e vômitos. Há também queda da pressão arterial, problemas cardíacos e fraqueza geral. Para diagnosticar aderências de tecido conjuntivo, são indicados um exame de ultrassom da cavidade abdominal, anamnese, um conjunto de exames laboratoriais, radiografia e laparoscopia diagnóstica.
O tratamento depende dos resultados do diagnóstico. O paciente recebe tratamento conservador, que consiste em tomar medicamentos, seguir uma dieta terapêutica e fisioterapia. Em casos particularmente graves, é prescrito tratamento cirúrgico. A operação é realizada com laser ou bisturi elétrico. O médico disseca as aderências, liberando os órgãos.
Se os cordões da apendicite não forem tratados, isso pode levar a complicações graves. Primeiramente, trata-se de obstrução intestinal devido à compressão das alças dos órgãos. Se os apêndices, o útero ou as trompas de Falópio forem afetados, pode ocorrer infertilidade. A complicação mais perigosa é a necrose tecidual. As aderências pressionam o tecido e comprimem os vasos sanguíneos, o que leva a distúrbios circulatórios. A área sem sangue morre gradualmente.
Aderências no nariz após cirurgia
Sinequias ou aderências no nariz após cirurgia são pontes de tecido conjuntivo cartilaginoso ou ósseo entre as paredes mucosas dos seios nasais. Além da intervenção cirúrgica, as neoplasias também podem surgir pelos seguintes motivos:
- Transtornos do desenvolvimento intrauterino e patologias genéticas.
- Queimaduras químicas ou térmicas da mucosa.
- Doenças infecciosas.
- Sangramentos nasais regulares.
- Sífilis.
- Escleroma.
Alguns pacientes não sentem desconforto com os cordões, pois são macios e finos. Mas, na maioria das vezes, os pacientes enfrentam os seguintes problemas:
- Dificuldade para respirar pelo nariz.
- Mudança de voz.
- Garganta seca pela manhã.
- Percepção completa ou parcial de cheiros.
- Inflamação do trato respiratório superior.
- Inflamação dos seios paranasais.
As sinequias na cavidade nasal são diferenciadas dependendo de sua localização e do tecido do qual são formadas. Se as formações se formam no vestíbulo do nariz, são anteriores; as inclusões entre as conchas nasais e o septo são medianas; e as formações nas coanas são posteriores. Este último tipo de aderência é o mais perigoso, pois pode bloquear total ou parcialmente o suprimento de ar do nariz para a faringe.
Também se distinguem os filamentos de tecido conjuntivo, que apresentam textura macia e são fáceis de dissecar. Neoplasias ósseas mais densas costumam ser um sinal de patologia congênita e requerem tratamento cirúrgico. Para diagnosticar aderências pós-operatórias no nariz, você deve consultar um otorrinolaringologista. Por meio da rinoscopia, o médico determina a presença de patologia. Também é necessário realizar uma série de exames laboratoriais que identificarão processos inflamatórios e outros distúrbios.
O tratamento é realizado exclusivamente por meio de cirurgia, pois as neoplasias não se resolvem espontaneamente. Para isso, pode ser indicada uma cirurgia clássica, ou seja, remoção com bisturi, remoção a laser ou exposição a ondas de rádio. A terapia medicamentosa é utilizada apenas para interromper o processo infeccioso ou inflamatório.
Se a patologia não for tratada, pode levar a diversas doenças otorrinolaringológicas (faringite, otite, pneumonia, bronquite). Além disso, a ventilação insuficiente dos seios paranasais é um ambiente propício para infecções, que podem afetar os ouvidos e comprometer a qualidade da audição.
Aderências na pelve após cirurgia
Aderências do tecido conjuntivo nos órgãos pélvicos são uma patologia comum entre as mulheres, levando à infertilidade. Aderências na pelve após a cirurgia ocorrem devido a traumas nos tecidos e diversas complicações inflamatórias. Além disso, quanto mais longa e traumática for a cirurgia, maior o risco de formação de bandas.
O quadro clínico do processo adesivo apresenta diversas formas:
- Aguda - a síndrome dolorosa é progressiva. Náuseas e vômitos, temperatura corporal elevada e aumento da frequência cardíaca aparecem. Ao tentar palpar o abdômen, ocorrem dores agudas. Obstrução intestinal aguda, fraqueza e sonolência generalizadas, além de distúrbios urinários, também são possíveis.
- Forma intermitente – dor periódica, há distúrbios intestinais (diarreia, alternando com constipação).
- Crônico – os sintomas desta forma são ocultos. Dor aguda na parte inferior do abdômen, constipação. Na maioria das vezes, esse tipo de distúrbio é diagnosticado por acaso, durante um exame quando há suspeita de infertilidade ou endometriose.
O diagnóstico é difícil. Ao procurar atendimento médico inicialmente, o médico coleta o histórico médico e as queixas do paciente. O exame bimanual revela imobilidade de órgãos ou mobilidade limitada. Ultrassonografia, ressonância magnética, exames laboratoriais e outros exames também são realizados.
O tratamento da medula pélvica após a cirurgia consiste em métodos clínicos e cirúrgicos. Os seguintes métodos são utilizados para remover aderências e separar órgãos: terapia a laser, hidrodissecção e eletrocirurgia. A terapia conservadora baseia-se na eliminação do processo inflamatório. Os pacientes recebem dieta terapêutica, procedimentos fisioterapêuticos e um conjunto de outras medidas para uma recuperação normal.
Aderências após cirurgia da vesícula biliar
A formação de aderências durante a colecistectomia ocorre em um em cada três pacientes. As aderências após a cirurgia da vesícula biliar estão associadas a vários fatores, vamos considerá-los:
- Traumas e contusões do peritônio que interrompem o fluxo de sangue dos tecidos que revestem a superfície da cavidade abdominal.
- Inflamação asséptica causada pela entrada de certas substâncias (álcool, solução de iodo ou rivanol) no peritônio durante uma cirurgia.
- Infiltração inflamatória na área cirúrgica.
- A colecistite crônica causa alterações cicatriciais na vesícula biliar, o que dificulta significativamente o processo de sua remoção e recuperação após a cirurgia.
- Estrutura anatômica atípica do órgão, seus vasos e ductos biliares.
Os fatores de risco para o desenvolvimento de aderências incluem idade avançada, excesso de peso corporal e doenças crônicas. A condição dolorosa pode estar associada a sangue ou fluido inflamatório que não se dissolveu após a cirurgia, mas engrossou e foi substituído por tecido conjuntivo.
Os sintomas dos ligamentos após a cirurgia da vesícula biliar manifestam-se por diminuição da pressão, dor aguda e aguda, constipação, fraqueza geral e aumento da temperatura. Se a patologia se tornar crônica, ocorrem os seguintes sintomas: espasmos intestinais, inchaço, vômitos com fezes, sede intensa e deterioração do bem-estar geral.
O tratamento depende inteiramente da condição física do paciente e do curso do processo de adesão. Anticoagulantes, enzimas proteolíticas e fibrinolíticos são indicados como terapia medicamentosa. Em casos graves, a cirurgia é realizada. Atenção especial é dada à prevenção, que consiste em dieta especial e fisioterapia.
Aderências após cirurgia ovariana
Existem várias razões pelas quais as aderências se formam após uma cirurgia ovariana. O principal fator é um processo inflamatório de longa duração, infecção ou complicações durante a cirurgia. Entre as possíveis causas do distúrbio, destacam-se as seguintes:
- Distúrbios de erosão ou cauterização cervical.
- Múltiplas rupturas sofridas durante o parto.
- Endometriose externa e entrada de sangue na cavidade abdominal.
O risco de aderências pós-operatórias depende diretamente das características individuais do corpo da paciente e do cumprimento das recomendações médicas após a cirurgia. Ou seja, trauma abdominal, diversas doenças dos órgãos pélvicos, DSTs, aborto, hipotermia e até mesmo o uso prolongado de antibióticos podem provocar o aparecimento de inclusões após a cirurgia ovariana.
O processo patológico passa por várias etapas em seu desenvolvimento.
- Os cordões estão localizados ao redor do ovário, mas não interferem na captura do óvulo.
- O tecido cresce entre o ovário e a trompa de Falópio, criando um obstáculo para o óvulo.
- A trompa de Falópio fica torcida, mas sua permeabilidade não é prejudicada.
O distúrbio é caracterizado por irregularidades menstruais, dores persistentes na parte inferior do abdômen e na região lombar, desconforto durante a relação sexual e incapacidade de engravidar por um longo período. Como os sintomas podem coincidir com sinais de outras patologias ginecológicas ou endócrinas, você deve consultar um médico e fazer um diagnóstico completo.
Para tratar aderências de tecido conjuntivo, utilizam-se laparoscopia, terapia a laser, eletrocirurgia ou aquadissecção, ou seja, corte de neoplasias com água. O paciente recebe um tratamento com antibióticos para suprimir a infecção, além de anti-inflamatórios e fibrinolíticos, anticoagulantes e vitaminas.
Aderências após cirurgia da coluna
Cicatrizes e aderências após cirurgia de coluna ocorrem em quase todos os pacientes. Isso leva ao estreitamento do canal vertebral. Processos infecciosos e autoimunes com fluxo liquórico prejudicado podem se desenvolver no local da lesão. Fios fibrosos fundem as raízes espinhais com discos intervertebrais herniados, tecido epidural e membranas da medula espinhal. As neoplasias podem ser leves ou pesadas e densas.
As principais causas de aderências na coluna:
- Hematomas traumáticos.
- Complicações infecciosas.
- Administração epidural de certos medicamentos.
- Remoção de hérnias de disco intervertebrais.
A doença começa com inflamação asséptica. Na área cirúrgica, ocorre inchaço, que afeta a raiz espinhal e os tecidos circundantes. Gradualmente, o processo inflamatório passa para o estágio fibroblástico, formando aderências densas.
A aderência cicatricial fixa a raiz nervosa em uma posição, exercendo pressão crescente sobre ela. Isso provoca sensações dolorosas pronunciadas de intensidade variável. A dor crônica se disfarça como várias doenças da coluna. Por exemplo, as cordas na região lombar apresentam dor semelhante à lombalgia. O desconforto pode se espalhar ao longo do nervo ciático, tanto para uma quanto para ambas as pernas. Sem tratamento, essa condição leva à interrupção da nutrição dos tecidos e a processos atróficos.
Aderências após cirurgia pulmonar
Um problema como aderências após cirurgia pulmonar ocorre em 30% dos pacientes submetidos à cirurgia. Os filamentos de tecido conjuntivo aumentados localizam-se mais frequentemente entre as membranas serosas da cavidade pleural. Podem ocupar todas as partes da pleura (total) e cavidades individuais devido à aderência das lâminas pleurais. Os filamentos se formam em qualquer local onde haja tecido conjuntivo.
Além da cirurgia torácica, inclusões também podem ocorrer pelos seguintes motivos:
- Pleurisia e pneumonia prévia.
- Bronquite (aguda, crônica).
- Inflamação ou câncer nos pulmões.
- Defeitos congênitos.
- Infarto pulmonar ou infestação parasitária.
- Sangramento interno.
- Reações alérgicas, tabagismo, riscos ocupacionais.
A condição patológica apresenta os seguintes sintomas: falta de ar, batimentos cardíacos acelerados, insuficiência respiratória, dor no peito, diversos distúrbios respiratórios devido à ventilação natural prejudicada dos pulmões. Deterioração do estado geral de saúde, tosse, produção de escarro, temperatura corporal elevada, falta de oxigênio, intoxicação.
As cordas afetam negativamente o funcionamento dos órgãos respiratórios, dificultando seu funcionamento e limitando a mobilidade. Em alguns casos, ocorre o crescimento excessivo das cavidades, o que causa insuficiência respiratória aguda e requer atendimento médico urgente.
Para diagnosticar a doença, são realizados fluorografia e radiografia dos pulmões. O tratamento depende da gravidade da doença. A intervenção cirúrgica é indicada se inclusões teciduais causarem insuficiência pulmonar e outras condições potencialmente fatais. Em outros casos, são realizados tratamento medicamentoso e fisioterapia.
Aderências após cirurgia de estômago
Os órgãos abdominais são os mais suscetíveis ao aparecimento de cordões pós-operatórios. As neoplasias localizam-se entre as alças intestinais, o estômago e outros órgãos, causando fusão gradual das membranas serosas.
Aderências após cirurgia de estômago podem ser agravadas pelos seguintes fatores:
- Lesões abdominais (abertas, fechadas).
- Aumento da síntese de enzimas que provocam a proliferação do tecido conjuntivo.
- Doenças inflamatórias e infecciosas dos órgãos internos.
- Radioterapia para oncologia.
Segundo estatísticas médicas, 15% dos pacientes desenvolvem aderências após intervenção cirúrgica. O quadro clínico da patologia é acompanhado pelos seguintes sintomas: dor persistente, distúrbios digestivos, obstrução intestinal, distúrbios do apetite, perda repentina de peso e problemas com as fezes. O tratamento pode ser conservador e cirúrgico, dependendo da gravidade da patologia.
Complicações e consequências
O processo adesivo, como qualquer patologia, se não for tratado, pode causar consequências e complicações graves. Na maioria das vezes, os pacientes enfrentam os seguintes problemas:
- Obstrução intestinal aguda.
- Insuficiência respiratória.
- Patologias inflamatórias e infecciosas.
- Obstrução das trompas de Falópio.
- Infertilidade.
- Peritonite.
- Necrose tecidual.
- Retroversão uterina.
- Dor crônica.
Independentemente da gravidade das complicações, o processo adesivo requer tratamento cirúrgico e uma série de medidas preventivas.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Diagnósticos aderências pós-operatórias
Se houver suspeita de processo de aderências pós-operatórias, o paciente será submetido a uma série de exames. O diagnóstico de aderências após a cirurgia consiste em:
- Coleta de anamnese e exame visual.
- Análise de queixas de pacientes.
- Um conjunto de exames laboratoriais (sangue, urina).
- Diagnóstico instrumental (ultrassonografia, ressonância magnética, tomografia computadorizada, radiografia, laparoscopia).
Os resultados de um exame médico completo permitem determinar a presença de cordões, sua localização, espessura e até mesmo formato. Avaliamos o funcionamento dos órgãos internos e identificamos distúrbios existentes. Com base nos resultados do diagnóstico, elaboramos um plano de tratamento.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Testes
O diagnóstico laboratorial do processo de adesão é necessário para determinar a extensão do seu impacto no organismo. Os exames geralmente são prescritos com base nos sintomas clínicos. Na maioria das vezes, os pacientes queixam-se de dores em diversas localizações e distúrbios intestinais.
Para diagnosticar uma condição dolorosa, é necessário fazer os seguintes exames:
- O hemograma completo é um exame padrão prescrito a todos os pacientes, independentemente da doença suspeita. Ele determina o estado geral do corpo e permite tirar conclusões sobre o funcionamento de todos os seus órgãos e sistemas. Em caso de doença adesiva, as seguintes anormalidades podem estar presentes no sangue:
- Leucocitose – um nível elevado de leucócitos indica um processo inflamatório. Além disso, quanto mais leucócitos, mais intensa é a inflamação.
- Anemia - uma diminuição no número de glóbulos vermelhos ocorre com sangramento no corpo. Em casos de cordão pós-operatório, esta é uma anormalidade rara que pode estar associada ao aumento da atividade física e à ruptura de aderências. Esta condição requer tratamento, pois um baixo nível de glóbulos vermelhos reduz as propriedades protetoras do sistema imunológico.
- Exame bioquímico de sangue – reflete o funcionamento dos órgãos internos, especialmente do fígado e dos rins. Em uma condição patológica, os seguintes distúrbios são possíveis:
- Aumento dos níveis de ureia – ocorre devido à retenção urinária. Isso é observado quando as paredes da bexiga ou do ureter são deformadas por fios. Indica o envolvimento do trato urinário no processo de adesão.
- Baixa hemoglobina – presente nos glóbulos vermelhos, portanto pode indicar hemorragia interna.
- Proteína C-reativa – indica a fase aguda da inflamação.
Um exame de fezes também pode ser prescrito, realizado se houver suspeita de obstrução intestinal causada por aderências. Em caso de infertilidade concomitante, são indicados um exame de sangue para hormônios e um espermograma, que determinarão disfunções reprodutivas e se aderências do tecido conjuntivo estão associadas a elas.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
Diagnóstico instrumental
Outro método para detectar aderências é o diagnóstico instrumental. Se houver suspeita de aderências após a cirurgia, o paciente deve ser submetido aos seguintes exames:
- Ultrassom – o exame de ultrassom dos órgãos internos determina visualmente as aderências do tecido conjuntivo.
- TC – a tomografia computadorizada permite não apenas estudar o processo patológico, mas também os fatores que o provocaram. É um dos métodos diagnósticos mais eficazes.
- Raio-X com contraste - antes do procedimento, você precisa beber um copo de sal de bário em jejum. As imagens do raio-X mostrarão distúrbios intestinais e outras complicações que causam dor.
- Laparoscopia – para realizar este método diagnóstico, é feita uma pequena punção na cavidade abdominal e inserido um tubo de fibra óptica com uma câmera. O dispositivo fixa as aderências e permite que sejam cortadas.
Com base nos resultados do diagnóstico instrumental, o médico pode prescrever o tratamento necessário ou exames complementares.
Diagnóstico diferencial
Em termos de sintomas, o processo adesivo é semelhante ao de muitas doenças. O diagnóstico diferencial permite identificar aderências do tecido conjuntivo e diferenciá-las de outras patologias. A síndrome dolorosa pós-operatória e a presença de cicatrizes nem sempre indicam a presença de fios. Ao mesmo tempo, as aderências podem simular lesão renal, úlcera péptica, insuficiência respiratória, pancreatite, colecistite e lombalgia.
Vamos considerar os sinais de diagnóstico diferencial de aderências abdominais e outras doenças de órgãos internos:
- Hérnia estrangulada – presença de protrusão herniária, dor e tensão na área afetada.
- Pancreatite aguda ou colecistite – dor intensa no hipocôndrio direito ou em forma de cintura. Aumento da temperatura corporal, náuseas e vômitos intensos.
- Lesão ulcerativa do estômago ou duodeno - dor abdominal paroxística aguda, que se intensifica ao menor movimento. O exame radiográfico revela gás livre no peritônio.
- Apendicite aguda – dor na região ilíaca direita, que se intensifica com o movimento. Temperatura corporal elevada e contagem de glóbulos brancos elevada.
- Torção de cisto ovariano – dor paroxística na parte inferior do abdômen. Ao tentar palpar o abdômen, é identificada uma neoplasia volumétrica.
O processo de diferenciação é realizado à primeira suspeita de aderências pós-operatórias. Para tanto, são utilizados métodos diagnósticos laboratoriais e instrumentais.
Tratamento aderências pós-operatórias
O método de tratamento de aderências após a cirurgia depende do estado geral do paciente. Como a principal causa da formação de aderências é a intervenção cirúrgica, o tratamento deve ser o mais suave possível, de preferência terapêutico. A remoção cirúrgica de neoplasias é realizada apenas em casos extremos, quando há risco à vida do paciente.
Nos estágios iniciais do processo de aderência, são utilizados preparados com vitamina E, ácido fólico e aloe vera. Esses produtos previnem a formação de novas aderências e tornam as existentes mais elásticas.
Em casos agudos da patologia, a laparoscopia é indicada. Com a ajuda dela, os cordões são dissecados, o que permite o restabelecimento do funcionamento normal dos órgãos afetados. É dada atenção especial à fisioterapia e à nutrição terapêutica, que aliviam a dor do paciente.
Medicação
O tratamento de aderências de tecido conjuntivo pós-operatórias é realizado tanto cirurgicamente quanto de forma mais conservadora, ou seja, com medicamentos. Os medicamentos antiaderentes são divididos em:
- Agentes fibrinolíticos – esses medicamentos contêm substâncias que dissolvem a fibrina, ao redor da adesão tecidual. Fibrinolisina, uroquinase, hialuronidase, quimiotripsina, estreptoquinase, tripsina, bem como ativadores do plasminogênio tecidual.
- Anticoagulantes – previnem a coagulação sanguínea. Medicamentos do grupo Citrato e Oxalato, Heparina.
- Agentes antibacterianos e anti-inflamatórios – previnem o desenvolvimento de complicações infecciosas e inflamatórias. Na maioria das vezes, os pacientes recebem medicamentos do grupo das tetraciclinas, cefalosporinas, sulfonamidas, AINEs, anti-histamínicos ou corticosteroides.
Vamos dar uma olhada nos medicamentos mais eficazes prescritos para pacientes com cordões pós-operatórios de qualquer localização:
- Estreptoquinase
Agente fibrinolítico que dissolve coágulos sanguíneos. Atua no sistema enzimático e dissolve a fibrina nos coágulos sanguíneos.
- Indicações de uso: oclusão da artéria pulmonar e seus ramos, trombose, oclusão vascular da retina, infarto agudo do miocárdio nas primeiras 10-12 horas, formação de cordões em órgãos internos.
- Modo de administração: o medicamento é administrado por via intravenosa por gotejamento e, em casos raros, por via intra-arterial. A dosagem inicial é de 250.000 UI (UI) dissolvidas em 50 ml de solução isotônica de cloreto de sódio. Em caso de aderências graves, o medicamento deve ser administrado por um longo período.
- Efeitos colaterais: dores de cabeça, náuseas, calafrios, reações alérgicas, reações inespecíficas à proteína.
- Contraindicações: aumento de sangramento, sangramento recente, úlcera gástrica, doenças microbianas, gravidez, diabetes, doença renal e hepática grave, tuberculose ativa, hipertensão.
- Quimiotripsina
A aplicação local deste medicamento decompõe o tecido necrótico e as formações fibrinosas, auxiliando na liquefação de secreções viscosas, exsudatos e coágulos sanguíneos. Contém o componente ativo - quimotripsina.
- Indicações de uso: tromboflebite, forma inflamatória-distrófica da periodontite, otite, traqueíte. Utilizado em procedimentos fisioterapêuticos para o tratamento de aderências.
- Modo de administração: 0,0025 g por via intramuscular, uma vez ao dia. Para injeção, o medicamento é dissolvido em uma solução isotônica de cloreto de sódio. A solução é injetada profundamente nas nádegas. O tratamento consiste em 6 a 15 injeções.
- Efeitos colaterais: queimação no local da aplicação, reações alérgicas, sangramento nas áreas de cicatrização.
- Contra-indicações: intolerância individual aos componentes ativos, administração intravenosa, feridas sangrantes, neoplasias malignas.
- Hialuronidase (Lidase)
Agente enzimático usado para eliminar contraturas articulares, suavizar tecido cicatricial e tratar hematomas. Contém ácido hialurônico.
- Indicações de uso: alterações cicatriciais da pele de várias origens, hematomas, contraturas articulares, úlceras de longa duração que não cicatrizam, esclerodermia, lesões traumáticas dos plexos nervosos, artrite reumatoide.
- Modo de aplicação: o medicamento é administrado por via subcutânea sob tecidos cicatriciais alterados, por via intramuscular, por eletroforese, e por aplicações em mucosas. Na prática oftalmológica, o medicamento é utilizado por via subconjuntival e retrobulbar. O tratamento é individualizado para cada paciente e depende da gravidade do processo patológico.
- Efeitos colaterais: reações alérgicas na pele.
- Contraindicações: neoplasias malignas.
- Superdosagem: Em casos raros, podem ocorrer reações alérgicas na pele.
- Uroquinase
Fibrinolítico, dissolve coágulos sanguíneos ativando o plasminogênio.
- Indicações de uso: doenças vasculares oclusivas tromboembólicas, trombose local, trombose coronária, sangramento na câmara anterior do olho e corpo vítreo, tratamento local de aderências.
- Modo de administração: dose média de 1000-2000 UI/kg/hora, a duração da terapia é determinada pelo médico assistente.
- Efeitos colaterais: choque, alterações nos testes de função hepática, náuseas e vômitos, perda de apetite, aumento da temperatura corporal, dores de cabeça, deterioração do estado geral de saúde, reações alérgicas na pele.
- Contraindicações: acidente vascular cerebral hemorrágico, sangramento, biópsia recente, hipertensão arterial, cirurgia recente, insuficiência renal ou hepática grave, gravidez.
- Fibrinolisina
Afeta o sistema sanguíneo e a fibrinólise. Muito frequentemente usado em combinação com heparina. Sua atividade se baseia no sistema anticoagulante natural do corpo e na capacidade de dissolver os filamentos de fibrina.
- Indicações de uso: oclusão vascular por coágulo sanguíneo de artérias periféricas ou pulmonares, infarto do miocárdio recente, tromboflebite aguda.
- Modo de administração: intravenosa (gotejamento) com solução isotônica de cloreto de sódio, localmente.
- Efeitos colaterais: aumento da temperatura corporal, dor no local da aplicação, reações alérgicas, calafrios.
- Contra-indicações: aumento de sangramento, úlcera gástrica e úlcera duodenal, tuberculose, doença de radiação, baixos níveis de fibrinogênio no sangue.
Se o processo de adesão for acompanhado de dor intensa, Paracetamol, No-shpa ou Spazmalgon são usados para eliminá-los. Ao usar medicamentos antiaderentes localmente, são realizados eletroforese, aplicações e outros procedimentos fisioterapêuticos.
Pomadas para aderências após cirurgia
Para a reabsorção de aderências e cicatrizes do tecido conjuntivo, preparações tópicas, ou seja, pomadas, são amplamente utilizadas. Os seguintes remédios são eficazes contra aderências após a cirurgia:
- Pomada Vishnevsky
Antisséptico contendo óleo de rícino, xerofórmio e alcatrão. Amplamente utilizado no tratamento de inflamações causadas por abscessos ou furúnculos. Restaura tecidos de queimaduras, escaras e ulcerações causadas pelo frio, sendo utilizado em ginecologia. Promove o amolecimento de cicatrizes e aderências pós-operatórias.
A pomada é distribuída uniformemente sobre gaze e aplicada nas áreas afetadas. Os curativos são trocados de 2 a 3 vezes ao dia. O fraco efeito irritante sobre os receptores teciduais acelera o processo de regeneração. O uso prolongado do produto pode causar reações alérgicas e irritação da pele. A principal contraindicação é a doença renal.
- Pomada Ziel-T
Agente condroprotetor homeopático de amplo espectro de ação. Possui propriedades protetoras, anti-inflamatórias e analgésicas. Contém componentes vegetais ativos que reduzem o inchaço e têm efeito terapêutico na cartilagem, nos ossos e nos tecidos moles. O medicamento é eficaz no tratamento de aderências e cicatrizes pós-operatórias.
A composição do medicamento inclui sulfato de condroitina (um elemento estrutural do tecido cartilaginoso), componentes do órgão sexual que retardam as alterações degenerativas no tecido cartilaginoso, melhoram a microcirculação e promovem o aprimoramento dos processos plásticos e biocatalisadores das reações de oxidação-redução do corpo.
- Indicações de uso: diversas doenças do sistema musculoesquelético (osteocondrose, tendinopatia, espondiloartrose, osteoartrose deformante), lesões e cirurgias que resultaram em aderências e contraturas.
- Modo de usar: aplique uma pequena quantidade da pomada na área afetada de 2 a 5 vezes ao dia. O produto pode ser usado durante massagens e diversos procedimentos fisioterapêuticos.
- Efeitos colaterais: reações alérgicas, coceira na pele, erupção cutânea. Não foram registrados sintomas de superdosagem. A pomada é contraindicada em caso de intolerância individual aos seus componentes.
- Pomada de heparina
Reduz a inflamação, previne a coagulação sanguínea, dilata os vasos superficiais e alivia a dor.
- Indicações de uso: tromboflebite de extremidades, flebite, trombose de veias hemorroidárias, úlceras de extremidades, cordões pós-operatórios.
- Modo de usar: aplique a pomada na área afetada da pele 2 a 3 vezes ao dia. O produto pode ser usado sob uma atadura de gaze durante a massagem.
- Contra-indicações: processos ulcerativo-necróticos, diminuição da coagulação sanguínea, trombopenia.
- Pomada de hidrocortisona
Lesões cutâneas inflamatórias e alérgicas de etiologia não microbiana, dermatite alérgica e de contato, eczema, neurodermatite, reabsorção de cicatrizes e cordões pós-operatórios. O produto é aplicado na pele em camada fina, 2 a 3 vezes ao dia. A pomada é contraindicada em doenças infecciosas da pele, piodermites, micoses, lesões ulcerativas e feridas.
Géis para aderências após cirurgia
Além da pomada, um gel pode ser usado para tratar o processo de aderências. Esta forma farmacêutica não contém gorduras e óleos, é viscosa e macia em composição e consistência. O gel é composto por 70% de espessantes e água, de modo que seus componentes ativos penetram rapidamente na superfície da ferida.
Vamos dar uma olhada nos géis populares para aderências após a cirurgia:
- Gel Traumeel
Um agente homotóxico complexo com propriedades regeneradoras, analgésicas, anti-inflamatórias e antiexsudativas. Alivia rapidamente o inchaço e interrompe o sangramento. Aumenta o tônus vascular e reduz sua permeabilidade.
- Indicações de uso: processos inflamatórios do sistema músculo-esquelético, contusões, lesões, entorses, fraturas, síndrome de dor intensa, prevenção de complicações pós-operatórias, incluindo doença adesiva, doenças purulento-inflamatórias.
- O gel é aplicado em uma camada fina na área afetada da pele 2 a 3 vezes ao dia; o produto pode ser usado sob um curativo.
- Os efeitos colaterais se manifestam na forma de reações alérgicas locais, coceira e vermelhidão. A principal contraindicação é a intolerância aos componentes do medicamento.
- Intercat
Gel utilizado em cirurgias laparotômicas e laparoscópicas em ginecologia e cirurgia para reduzir a quantidade de fios pós-operatórios. O absorvente é um composto de óxido de polietileno e carboximetilcelulose de sódio.
- Indicações de uso: cirurgias abertas e fechadas na cavidade abdominal e nos órgãos pélvicos. O medicamento é liberado em uma seringa especial, o que facilita o processo de aplicação. É fácil de aplicar e dissolve aderências do tecido conjuntivo em quatro semanas.
- Contraindicações: processos infecciosos ou complicações.
- Contractubex
Preparação antiproliferativa, anti-inflamatória, suavizante e suavizante para tecido cicatricial. Contém extrato de cebola como substância ativa, que reduz a liberação de mediadores anti-inflamatórios na área de aplicação e as reações alérgicas. Reduz o crescimento de fibroblastos e possui propriedades bactericidas. O gel também contém heparina e alantoína, que aceleram o processo de cicatrização, melhoram a permeabilidade do tecido e retardam a síntese de colágeno.
- Indicações de uso: cicatrizes e cordões pós-operatórios e pós-traumáticos, contratura de Dupuytren, queloides, contraturas traumáticas.
- Modo de usar: aplique uma pequena quantidade de gel na cicatriz pós-operatória e espalhe até completa absorção. O produto pode ser usado sob um curativo.
- Os efeitos colaterais se manifestam na forma de reações alérgicas locais. O gel é contraindicado em caso de intolerância individual aos seus componentes.
- Mesogel
Agente antiaderente à base de polímero de carboximetilcelulose. É utilizado em intervenções cirúrgicas após as quais há risco de desenvolvimento de aderências. Não apresenta efeito tóxico geral, irritante local ou alergênico. É eficaz na presença de exsudato ou sangue, não é encapsulado e não constitui meio nutriente para microrganismos patogênicos.
O mecanismo de ação do gel baseia-se na separação das superfícies danificadas até a sua completa cicatrização. O medicamento cria condições para o deslizamento normal dos órgãos e reduz os níveis de fibrina. É produzido em seringas estéreis de 5 a 100 ml e em recipientes de polímero de 200 ml.
- Indicações de uso: prevenção da formação de cordões durante operações em órgãos e tecidos com maior formação de aderências.
- O método de aplicação e a dosagem dependem da embalagem do medicamento e do método de realização da cirurgia. O gel é aplicado nas áreas do tecido onde podem se formar cordões. O produto é aplicado em uma camada fina sobre a superfície a ser tratada, criando assim um revestimento confiável durante o período de cicatrização do tecido.
- Contra-indicações: hipersensibilidade aos éteres de celulose, qualquer doença em fase de descompensação, condições terminais, doenças renais e hepáticas, fase aguda de peritonite purulenta.
Após a aplicação, o Mesogel dissolve-se gradualmente e a sua concentração diminui devido ao aumento de volume e à divisão das suas moléculas em pequenos fragmentos. Se o produto for utilizado na cavidade abdominal, as suas moléculas são absorvidas pela rede capilar do peritônio e penetram no sistema linfático através da membrana serosa do intestino. A maior parte do fármaco é excretada na urina e o restante é decomposto em glicose, água e dióxido de carbono.
Supositórios contra aderências após cirurgia
Para a prevenção e o tratamento de aderências do tecido conjuntivo após cirurgias (especialmente durante procedimentos ginecológicos ou urológicos), recomenda-se o uso de supositórios antiaderentes. Após a cirurgia, os seguintes medicamentos podem ser usados:
- Supositórios de ictiol
Possuem propriedades antissépticas, anti-inflamatórias e anestésicas locais. São usados para neuralgia, patologias inflamatórias dos órgãos pélvicos e após cirurgias recentes. Os supositórios devem ser administrados após um enema de limpeza; a duração da terapia e a frequência de uso são determinadas pelo médico assistente.
- Longidaza
Supositórios para uso vaginal ou retal. O medicamento é um complexo macromolecular da enzima proteolítica hialuronidase com um carreador de alto peso molecular. Possui pronunciadas propriedades antiedematosas, anti-inflamatórias, imunomoduladoras e antioxidantes. Aumenta a permeabilidade e o trofismo dos tecidos, resolve hematomas e aumenta a elasticidade das alterações cicatriciais. Reduz e elimina completamente aderências e contraturas, melhorando a mobilidade articular.
- Indicações de uso: doenças acompanhadas de proliferação de tecido conjuntivo. Mais frequentemente prescrito na prática urológica e ginecológica, em cirurgia, cosmetologia, pneumologia e tisiologia, após intervenções cirúrgicas na cavidade abdominal e feridas de longa duração que não cicatrizam.
- Modo de administração: os supositórios são administrados por via retal após a limpeza intestinal, 1 supositório a cada 48 horas, ou por via vaginal, 1 unidade a cada três dias. A duração do tratamento é determinada pelo médico assistente. Se necessário, um novo ciclo de tratamento pode ser prescrito, mas não antes de 3 meses após o término do tratamento anterior.
- Efeitos colaterais: reações alérgicas sistêmicas ou locais.
- Contraindicações: intolerância aos componentes ativos, disfunção renal grave, neoplasias malignas, pacientes menores de 12 anos. É prescrito com especial cautela para pacientes com insuficiência renal, sangramento recente e doenças infecciosas agudas.
Além dos supositórios descritos acima, você pode usar tampões com várias pomadas, por exemplo, com heparina ou pomada Vishnevsky.
Vitaminas
Para o tratamento e prevenção de aderências após a cirurgia, recomenda-se que os pacientes tomem vitaminas. Tocoferol (vitamina E) e ácido fólico (vitamina B9) têm se mostrado eficazes no combate aos fios.
- Tocoferol
A vitamina E é um antioxidante ativo que protege diversas substâncias da oxidação, como o retinol ou os ácidos graxos poli-insaturados. Este antioxidante natural está envolvido na biossíntese de proteínas, na respiração dos tecidos e em importantes processos do metabolismo celular. Sua deficiência leva a alterações degenerativas nas células nervosas e danos aos tecidos dos órgãos internos, especialmente ao parênquima hepático.
- Indicações de uso: distrofias musculares, doenças do sistema nervoso central, dermatoses, espasmos dos vasos periféricos, vários distúrbios da atividade motora, tratamento complexo de doenças cardiovasculares e oftalmológicas.
- O método de administração e a dosagem dependem da forma do medicamento, das indicações de uso e das características individuais do corpo do paciente.
- Efeitos colaterais: altas doses da vitamina causam distúrbios gastrointestinais, diminuição do desempenho e creatinúria.
- Contraindicações: alterações destrutivas no músculo cardíaco, infarto do miocárdio, alto risco de tromboembolismo.
A deficiência de vitamina E pode estar associada à diminuição dos glóbulos vermelhos. A vitamina está disponível em diversas formas: frascos para injetáveis, solução oleosa, cápsulas para administração oral e ampolas para administração intravenosa ou intramuscular.
- Ácido fólico
Pertence ao grupo das vitaminas do complexo B. É ingerida com os alimentos e sintetizada pela microflora intestinal. Participa de importantes processos metabólicos no organismo, sendo necessária para o metabolismo da colina. Estimula os processos de formação do sangue. Apresenta-se sob a forma de comprimidos.
Após administração oral, é completamente absorvido no duodeno e na porção proximal do intestino delgado. Cerca de 98% da dose administrada penetra na corrente sanguínea em 3 a 6 horas. É metabolizado no fígado, sendo 50% excretado na urina e o restante nas fezes.
- Indicações de uso: anemia hipercrômica macrocítica e megaloblástica, normalização da eritropoiese, anemia e leucopenia, pelagra, anemia perniciosa, condições pós-operatórias, melhora da epiderme.
- Modo de usar: Recomenda-se tomar os comprimidos por via oral após as refeições. Normalmente, 3 a 5 cápsulas por dia. O tratamento dura de 20 a 30 dias.
- Efeitos colaterais: em casos raros, ocorrem reações alérgicas, que são aliviadas com medicamentos antialérgicos.
- A principal contraindicação é a intolerância individual ao ácido fólico. Não há registros de casos de overdose.
Para acelerar a recuperação e minimizar o risco de aderências, vitaminas devem ser tomadas diariamente. Atenção especial deve ser dada a uma dieta balanceada com os micro e macronutrientes necessários, minerais e, claro, vitaminas.
Tratamento de fisioterapia
Um dos métodos eficazes para eliminar aderências pós-operatórias é a fisioterapia. Na maioria das vezes, essa terapia é prescrita para aderências nos órgãos pélvicos.
O principal objetivo dos procedimentos de fisioterapia:
- Ativação do metabolismo tecidual – a fisioterapia melhora a circulação sanguínea e o metabolismo nos tecidos afetados. Isso ajuda a prevenir a compressão e a torção dos órgãos.
- Amolecimento do tecido conjuntivo – devido ao impacto de fatores físicos no tecido conjuntivo, ele se torna mais elástico. Isso ajuda a minimizar a dor e o risco de desenvolver obstrução intestinal ou obstrução das trompas de Falópio.
O efeito mais perceptível é possível nos primeiros meses da doença, quando os cordões não estão muito duros e fortes. O tratamento previne o seu fortalecimento e impede o crescimento de novo tecido. No processo de adesão, são utilizados os seguintes métodos:
- Aplicações de ozocerita e parafina.
- Eletroforese com drogas absorvíveis e analgésicas.
- Terapia a laser ou magnética.
- Estimulação elétrica.
- Ultrassom e massagem.
- Hirudoterapia.
Vamos analisar mais de perto os procedimentos de fisioterapia mais eficazes:
- As aplicações de ozocerita e parafina visam aquecer os órgãos pélvicos. Seu efeito é semelhante ao da terapia a laser e do ultrassom. Aumentam a imunidade local, estimulam a circulação sanguínea e o fluxo linfático. As aplicações são contraindicadas em casos de lesões inflamatórias da pelve e doenças de pele.
- O ultrassom é um método de influenciar órgãos e tecidos por meio de ondas ultrassônicas. Acelera processos metabólicos em nível molecular. Ajuda a destruir microrganismos patogênicos em focos crônicos de infecção. Destrói a microestrutura de aderências e aumenta sua elasticidade.
- Terapia a laser – aquecimento dos tecidos afetados para estimular a circulação sanguínea e prevenir a formação de colágeno (a base de aderências e tecidos cicatriciais). Este método é especialmente eficaz nos estágios iniciais do processo patológico.
- Estimulação elétrica – baseada no envio de impulsos elétricos por meio de um dispositivo especial aos tecidos afetados. Estimula a circulação sanguínea e o fluxo linfático, melhora os processos de regeneração e minimiza a dor.
- Eletroforese – este procedimento consiste na exposição de hardware e medicamentos. Com a ajuda de um campo elétrico, medicamentos contendo a enzima hialuronidase (Lidase, Longidaza e outros) são introduzidos no corpo. A eletroforese é especialmente eficaz nos primeiros meses após a cirurgia, pois previne a formação de cordões. Com sua ajuda, é possível restaurar o funcionamento de órgãos mesmo com formações avançadas de tecido conjuntivo. A técnica é absolutamente indolor, mas apresenta uma série de contraindicações: intoxicação grave, doenças do sangue, oncologia, caquexia, arritmia cardíaca e intolerância aos medicamentos utilizados.
- Tratamento com sanguessugas (hirudoterapia) - a eficácia deste método baseia-se na enzima hialuronidase, que faz parte das sanguessugas. Ela amolece as aderências, tornando-as permeáveis aos medicamentos e reduzindo seu tamanho. Como resultado desse tratamento, a mobilidade dos órgãos é restaurada e as sensações dolorosas são reduzidas. As sanguessugas são colocadas nas áreas problemáticas por 30 a 40 minutos. Não deve haver feridas ou outros danos na pele. Como regra, são prescritas de 7 a 10 sessões para os pacientes. Este método não apresenta contraindicações nem efeitos colaterais.
O tratamento fisioterapêutico também é realizado em processos adesivos avançados que levaram à deformação de órgãos e ao aparecimento de sintomas patológicos agudos. Essa terapia permite minimizar as sensações dolorosas e melhorar o estado do paciente.
Remédios populares
Além do tratamento medicamentoso e cirúrgico para cordões pós-operatórios, remédios populares são frequentemente usados para eliminá-los. Terapias alternativas ajudam a prevenir o crescimento de neoplasias. Vejamos algumas receitas populares:
- Pegue 50 g de sementes de linhaça, envolva-as em um pedaço de gaze e mergulhe-as em 500 ml de água fervente por 5 a 10 minutos. Deixe esfriar e aplique na área afetada por 1 a 2 horas, 2 a 3 vezes ao dia.
- Despeje 250 ml de água fervente sobre uma colher de sopa de erva-de-são-joão seca e deixe ferver em fogo baixo por 10 a 15 minutos. Coe o caldo resultante e tome ¼ de xícara, 3 vezes ao dia.
- Misture duas partes de rosa mosqueta e urtiga com uma parte de mirtilo. Despeje 250 ml de água fervente sobre a mistura resultante e deixe em infusão por 2 a 3 horas. Tome ½ copo duas vezes ao dia.
- Misture partes iguais de trevo doce, centauro e tussilagem. Despeje 250 ml de água fervente e deixe em infusão por 1 hora e meia. Tome ¼ de xícara de 3 a 5 vezes ao dia.
- O óleo de cominho preto, disponível em farmácias, possui propriedades medicinais. Contém fitoesteróis, taninos, carotenoides e ácidos graxos. Possui efeitos antibacterianos, regeneradores e anti-inflamatórios. O óleo pode ser usado para embeber absorventes internos, para duchas higiênicas e para uso externo ou interno.
O tratamento popular de aderências após a cirurgia deve ser realizado somente após consulta com o médico assistente e somente se o processo patológico for leve.
 [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
[ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
Tratamento à base de ervas
Outra opção para o tratamento popular de aderências é o tratamento com ervas. Vejamos algumas receitas populares de ervas:
- Moa três colheres de sopa de raízes de bergenia e despeje 300 ml de água sobre elas. O remédio deve ser infundido por 3 a 4 horas, de preferência em uma garrafa térmica ou recipiente bem fechado. Coe e tome de 2 a 3 colheres de chá uma hora antes das refeições. O tratamento dura três dias, após os quais você precisa fazer uma pausa de 2 a 3 dias e, em seguida, continuar o tratamento.
- Pegue uma folha de aloe vera (com pelo menos 3 anos), corte algumas folhas e deixe-as em local fresco por 48 horas. Moa, adicione 5 colheres de mel e 50 ml de leite. Misture bem todos os ingredientes e tome 1 colher de sopa, 3 vezes ao dia.
- Despeje 200 ml de água fervente sobre uma colher de sopa de sementes de cardo-mariano e deixe ferver por 10 minutos. Após esfriar, coe a decocção e tome 15 ml, 3 vezes ao dia.
- Despeje 1 litro de vodca sobre 50 g de raiz de peônia triturada e deixe em infusão por 10 dias em local escuro. A infusão deve ser tomada 40 gotas por um mês, 2 a 3 vezes ao dia, antes das refeições. Após esse período, faça uma pausa de 10 dias e repita o tratamento.
O tratamento com ervas deve ser realizado com extrema cautela e somente após autorização médica. Atenção especial deve ser dada às proporções dos componentes medicinais.
Homeopatia
Para o tratamento de cordões de diferentes localizações, não se utiliza apenas a medicina tradicional, mas também métodos alternativos. A homeopatia é um deles. No processo de adesão pós-operatória, os seguintes medicamentos são recomendados:
- Arsenicum album – crescimentos dolorosos após ferimentos.
- Calcarea fluorica – cordões após operações, feridas profundas e lesões diversas.
- Cundurango – aderências e ulcerações na cavidade oral.
- Dulcamara, Euphrasia, Plumbum, Rhus toxicodendron, Thuja – proliferação de tecido conjuntivo no nariz.
- Ranunculus bulbosus – cordões após pleurisia.
- Silicea – usada para cicatrização após operações, lesões e ferimentos. Estimula o corpo a acelerar a reabsorção de formações fibrosas e tecido cicatricial.
Os medicamentos homeopáticos só podem ser tomados conforme prescrição de um médico homeopata, que seleciona o medicamento (dosagem, curso de tratamento) individualmente para cada paciente.
Tratamento cirúrgico
Se o processo adesivo estiver em estágio avançado ou agudo, causando sintomas patológicos nos órgãos internos, o tratamento cirúrgico é indicado. O principal objetivo dessa terapia é a remoção mecânica das inclusões que interrompem o suprimento sanguíneo e interferem no funcionamento normal do trato gastrointestinal e de outros órgãos.
O tratamento cirúrgico pode ser realizado pelos seguintes métodos: laparoscopia e laparotomia. Nesse caso, leva-se em consideração que a cirurgia abdominal pode causar novas aderências de tecido conjuntivo. Portanto, ao escolher um método, dá-se preferência ao menos traumático.
Refere-se a cirurgias de baixo trauma. Através de uma punção na cavidade abdominal, o médico insere um tubo de fibra óptica com uma câmera em miniatura e iluminação. Instrumentos cirúrgicos são inseridos por meio de incisões adicionais, com a ajuda das quais as aderências são dissecadas e os vasos sanguíneos cauterizados. A dissecção pode ser realizada com bisturi elétrico, laser ou pressão hidráulica. Após tal operação, a recuperação é rápida e com complicações mínimas. Mas ainda não há garantia de que não ocorra uma recidiva.
- Laparotomia
Indicado para um grande número de aderências. A operação é realizada através de uma incisão (10-15 cm) na parede abdominal anterior para obter amplo acesso aos órgãos internos. O método é traumático, a recuperação é longa, com um tratamento obrigatório de fisioterapia antiadesiva.
Ao escolher as táticas de tratamento cirúrgico, muitos fatores são levados em consideração. Em primeiro lugar, a idade do paciente. Pacientes idosos são submetidos apenas à laparoscopia. Outro fator é a presença de patologias concomitantes e o estado geral de saúde. Se o paciente tiver doenças graves do sistema cardiovascular ou respiratório, isso é uma contraindicação à cirurgia.
Atenção especial deve ser dada ao período pós-operatório. É necessário proporcionar repouso funcional aos intestinos até que as feridas estejam completamente cicatrizadas. Para isso, você deve evitar alimentos nos primeiros dias após a operação e ingerir apenas líquidos. No segundo ou terceiro dia, você pode gradualmente ingerir alimentos líquidos (caldos, mingaus, purês de legumes). À medida que a condição melhora, ou seja, após cerca de 7 a 10 dias, você pode restaurar gradualmente a dieta.
Após a operação, é estritamente proibido consumir álcool, café e chá fortes, doces, alimentos picantes, salgados, gordurosos ou fritos. Seguir uma dieta adequada permite uma recuperação rápida após o tratamento e previne o aparecimento de novos cordões.
Remoção de aderências após cirurgias abdominais
Muitos pacientes desenvolvem cicatrizes, ou seja, bandas, após intervenções cirúrgicas ou processos inflamatórios de longa duração. Essas aderências interrompem o funcionamento dos órgãos internos e causam dor aguda. Esta é a principal indicação para a remoção de aderências. Após cirurgias abdominais, o método laparoscópico é o mais utilizado.
Se o processo patológico estiver avançado, a laparotomia é realizada. Este método tem as seguintes indicações:
- Proliferação de tecido conjuntivo por toda a cavidade abdominal.
- Aparecimento de formações purulentas nos intestinos.
- Obstrução intestinal grave.
- Processo inflamatório agudo na cavidade abdominal.
Durante a laparotomia, o acesso aos órgãos internos é feito através de uma incisão na parede abdominal, como em uma cirurgia abdominal completa. Durante a laparoscopia, são feitas várias pequenas incisões por onde é inserido o equipamento. Em ambos os casos, a cirurgia dura cerca de 1 a 2 horas. O paciente terá um longo período de recuperação e um conjunto de medidas preventivas.
Exercícios contra aderências após cirurgia
Um dos métodos de prevenção de aderências é a ginástica terapêutica. Os exercícios contra aderências após a cirurgia visam ativar o suprimento sanguíneo local para os tecidos afetados e as fibras musculares internas, aumentando sua elasticidade.
Vejamos um conjunto aproximado de exercícios antiadesivos:
- Sente-se no chão e estique as pernas. Dobre-as na altura dos joelhos e puxe-as em direção ao peito, esticando-as lentamente até a posição inicial.
- Deite-se no chão, coloque as mãos atrás da cabeça, dobre os joelhos e descanse no chão. Levante lentamente as escápulas.
- Deitado no chão, dobre os joelhos, pressione as escápulas contra o chão, estique os braços ao longo do corpo. Eleve gradualmente a pélvis, abaixando os joelhos em direção ao peito, e retorne à posição inicial.
- Deite-se no chão, coloque as mãos sob os glúteos, estique as pernas e levante-as. Faça movimentos de cruzar as pernas (tesoura). Outra variação deste exercício é a bicicleta, em que os movimentos devem ser de grande amplitude e direcionados para o abdômen e o peito.
A ioga, baseada na respiração abdominal, tem propriedades curativas. A ginástica, combinada com uma alimentação adequada, acelera o processo de recuperação e alivia os sintomas dolorosos.
Prevenção
Os métodos de prevenção de aderências baseiam-se na redução do dano tecidual durante diversas intervenções cirúrgicas. A prevenção consiste na proteção da cavidade abdominal contra objetos estranhos (material de curativo) e na higienização cuidadosa do campo cirúrgico. Também é muito importante minimizar o risco de sangramento pós-operatório.
Para prevenir aderências, os pacientes recebem prescrição de medicamentos antibacterianos e anti-inflamatórios, além de fibrinolíticos, anticoagulantes e enzimas proteolíticas. É dada especial atenção aos exercícios terapêuticos e à fisioterapia com medicamentos (eletroforese com Lidase).
A nutrição é importante tanto para fins preventivos quanto restaurativos. Vejamos as principais recomendações alimentares:
- Você não deve passar fome nem comer demais, pois isso agrava o quadro patológico e pode causar complicações.
- É necessário seguir o regime alimentar em horários específicos. As refeições devem ser fracionadas, com pequenas porções de 4 a 6 vezes ao dia.
- Alimentos pesados e gordurosos, ricos em fibras e que causam flatulência (leguminosas, repolho, rabanete, nabo, uva, milho) devem ser excluídos da dieta. Bebidas gaseificadas e alcoólicas, temperos e molhos picantes e leite integral são proibidos.
- O cardápio deve incluir alimentos ricos em cálcio, como queijo cottage, queijo e laticínios fermentados. Eles promovem o peristaltismo intestinal. Ao mesmo tempo, os alimentos devem estar em temperatura ambiente, pois muito frio ou muito quente podem causar espasmos.
- Os pacientes devem consumir caldos com baixo teor de gordura, carnes magras e peixes cozidos no vapor, cozidos ou assados. Podem comer verduras, legumes e frutas. No entanto, devem evitar marinadas e alimentos defumados.
Para prevenir o desenvolvimento de aderências, a constipação deve ser tratada em tempo hábil, e intoxicações alimentares e processos inflamatórios devem ser evitados. É necessário manter um estilo de vida ativo, mas evitar esforços físicos intensos. As recomendações acima minimizam o risco de desenvolver patologias.
Previsão
Aderências únicas após a cirurgia têm um prognóstico favorável, enquanto lesões múltiplas causam uma série de complicações graves e até fatais. Para prevenir a formação de bandas, é necessário manter um estilo de vida saudável, seguir uma dieta terapêutica e seguir todas as recomendações médicas. Além disso, não se esqueça de que o surgimento de aderências de tecido conjuntivo depende em grande parte da competência médica, do cumprimento da técnica e das regras da operação e da recuperação pós-operatória adequada.
 [ 65 ]
[ 65 ]

