Médico especialista do artigo
Novas publicações
Síndrome de Sheehan
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
A necrose isquêmica da hipófise e o declínio persistente de sua função devido à hemorragia pós-parto são chamados de síndrome de Sheehan. Essa complicação rara do parto, acompanhada de perda sanguínea com risco de vida, também é chamada de insuficiência hipofisária pós-parto, hipopituitarismo pós-parto, caquexia hipofisária (diencefálico-hipofisária) ou doença de Simmonds.
Esta patologia endócrina tem o código E23.0 segundo a CID-10.
Epidemiologia
Nos países desenvolvidos, devido ao alto nível de assistência obstétrica, a síndrome de Sheehan é rara: sua frequência diminuiu ao longo de 50 anos, de 10 a 20 casos por 100 mil mulheres para 0,5% de todos os casos de hipopituitarismo em mulheres.
De acordo com a Sociedade Europeia de Endocrinologia, alguns sintomas de dano leve à hipófise anterior são observados em 4% das mulheres que perderam muito sangue durante o parto. Sinais moderados da síndrome de Sheehan são diagnosticados em 8%, e formas graves de hipopituitarismo pós-parto são encontradas em 50% das mulheres após choque hipovolêmico.
O banco de dados internacional do registro farmacoepidemiológico KIMS (Pfizer International Metabolic Database) de 2012 listou 1.034 pacientes com deficiência de hormônio do crescimento (GH), e em 3,1% dos casos em pacientes do sexo feminino a causa dessa patologia é a síndrome de Sheehan.
O hipopituitarismo pós-parto representa uma séria ameaça às mulheres em países subdesenvolvidos e em desenvolvimento. Por exemplo, na Índia, a prevalência da síndrome de Sheehan é estimada em 2,7-3,9% entre mulheres que já tiveram filhos com mais de 20 anos.
Causas Síndrome de Sheehan
Todas as causas da síndrome de Sheehan são resultado de choque hipovolêmico, que se desenvolve com uma diminuição acentuada do volume sanguíneo circulante e uma queda da pressão arterial causada por sangramento durante o parto.
Com uma perda maciça de sangue (mais de 800 ml), o suprimento de sangue para os órgãos e o fornecimento de oxigênio para eles são interrompidos. E, em primeiro lugar, isso afeta o cérebro. A síndrome de Sheehan ocorre devido a danos na hipófise – a glândula cerebral responsável pela síntese dos hormônios mais importantes.
As células produtoras de hormônios do lobo anterior, a adeno-hipófise, são as que mais sofrem. Durante a gravidez, sob a influência dos hormônios placentários, o tamanho dessa glândula aumenta, segundo algumas estimativas, de 120 a 136%. Em particular, ocorrem hipertrofia e hiperplasia dos lactotropócitos – células que sintetizam prolactina, necessária para o desenvolvimento e preparação das glândulas mamárias para a produção de leite.
Fatores de risco
Obstetras e ginecologistas observam fatores de risco para o desenvolvimento da síndrome de Sheehan:
- distúrbios de coagulação sanguínea em mulheres grávidas (em particular, trombocitopenia);
- edema de tecidos periféricos (no qual o hormônio hipotalâmico vasopressina é ativado, aumentando o tônus vascular e a pressão arterial);
- hipertensão gestacional (pressão alta);
- pré-eclâmpsia (pressão alta e proteinúria);
- aumento da hemólise (destruição dos glóbulos vermelhos, mais frequentemente associada à insuficiência renal).
Há um risco aumentado de sangramento durante o parto e de desenvolvimento da síndrome de Sheehan em casos de placenta prévia, seu descolamento prematuro, bem como em gestações múltiplas (gêmeos ou trigêmeos) e em trabalho de parto rápido (tempestuoso), durante o qual pode haver embolia dos vasos pulmonares com líquido amniótico.
Patogênese
A patogênese da síndrome de Sheehan está associada à hipóxia dos tecidos hipofisários e à sua morte. O principal papel no aumento da vulnerabilidade da adeno-hipófise é desempenhado pela peculiaridade de seu suprimento sanguíneo: através do sistema venoso portal e da rede de anastomoses capilares dos vasos portais. Com sangramento intenso e queda da pressão arterial, o fluxo sanguíneo local no lobo anterior dilatado da glândula é ausente; o espasmo dos vasos sanguíneos que irrigam a hipófise, associado ao choque, leva à deficiência de oxigênio e à necrose isquêmica da glândula.
Como resultado, a glândula pituitária não produz quantidades suficientes dos seguintes hormônios trópicos:
- somatotropina (STH), que ativa a síntese de proteínas celulares, regula o metabolismo de carboidratos e a hidrólise de lipídios;
- prolactina (hormônio luteotrópico), que estimula o desenvolvimento e a função das glândulas mamárias e do corpo lúteo;
- hormônio folículo-estimulante (FSH), que garante o crescimento dos folículos ovarianos e os processos proliferativos no tecido uterino;
- hormônio luteinizante (LH), responsável pela ovulação;
- hormônio adrenocorticotrófico (ACTH), que ativa a produção de corticosteroides pelo córtex adrenal;
- hormônio estimulante da tireoide (TSH), que regula a função secretora da glândula tireoide.
Sintomas Síndrome de Sheehan
Um desequilíbrio de hormônios produzidos pela glândula pituitária causa uma grande variedade de sintomas na síndrome de Sheehan, dependendo do grau de deficiência na secreção de hormônios hipofisários específicos.
A quantidade de células hipofisárias danificadas determina as formas aguda e crônica da doença. A forma aguda reflete danos significativos ao lobo anterior da glândula, e os sintomas se manifestam logo após o nascimento. Nos casos crônicos, os danos detectados são menores e os sintomas podem não aparecer por meses ou anos após o nascimento.
Os primeiros sinais mais comuns da síndrome de Sheehan são agalactia, ou seja, ausência de lactação. Devido à falta prolongada de estrogênios, o ciclo menstrual não retorna no momento adequado após o parto, as glândulas mamárias diminuem de tamanho e a mucosa vaginal torna-se mais fina. A deficiência de gonadotrofinas se manifesta por amenorreia, oligomenorreia e diminuição da libido. Em algumas mulheres, a menstruação retorna e uma segunda gravidez é possível.
Os sintomas característicos da deficiência do hormônio estimulante da tireoide na síndrome de Sheehan incluem fadiga e termorregulação prejudicada com intolerância ao frio; pele seca, queda de cabelo e unhas quebradiças; constipação e ganho de peso. Esses sintomas geralmente se desenvolvem gradualmente.
As consequências da deficiência de somatotropina limitam-se a alguma perda de força muscular, aumento da gordura corporal e aumento da sensibilidade à insulina. Tanto na forma aguda quanto na crônica, podem ocorrer sinais de diabetes insípido: sede intensa e aumento da diurese (volume urinário).
Os sintomas da síndrome de Sheehan também incluem sinais de insuficiência adrenal secundária, ou seja, deficiência de ACTH. Isso inclui diminuição do tônus geral e perda de peso, hipoglicemia (baixo nível de açúcar no sangue), anemia e hiponatremia (baixo nível de sódio). A deficiência desse hormônio leva à hipotensão crônica com desmaios e hipotensão ortostática, além de incapacidade de responder ao estresse. Hipopigmentação e dobras na pele (várias semanas ou meses após o nascimento) também são observadas.
A exacerbação da insuficiência adrenal, exigindo cuidados médicos urgentes, ocorre com infecções graves ou intervenções cirúrgicas.
Complicações e consequências
A insuficiência hipofisária grave na síndrome de Sheehan pode levar ao coma e à morte.
Menos comum também é o pan-hipopituitarismo pós-parto, potencialmente fatal, quando 90% do tecido adeno-hipofisário é afetado. As consequências e complicações dessa forma grave da síndrome de Sheehan incluem: pressão arterial baixa persistente, arritmia cardíaca, hipoglicemia e anemia hipocrômica.
Diagnósticos Síndrome de Sheehan
Normalmente, o diagnóstico da síndrome de Sheehan baseia-se nas características clínicas e no histórico médico da paciente, especialmente se houve sangramento durante o trabalho de parto ou quaisquer outras complicações associadas ao parto. Informações sobre problemas de lactação ou ausência de menstruação após o parto são dois sinais importantes dessa síndrome.
Exames de sangue são necessários para verificar os níveis dos hormônios hipofisários (TSH, ACTH, FSH, LH, T4), cortisol e estradiol.
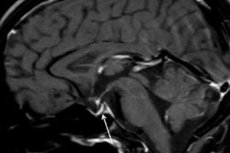
O diagnóstico instrumental – por meio de tomografia computadorizada (TC) ou ressonância magnética (RM) do cérebro – permite examinar o tamanho e a estrutura da hipófise. Nos estágios iniciais, a hipófise aumenta de tamanho, atrofia-se com o tempo e surge um sinal diagnóstico de patologia, como uma "sela túrcica vazia", que é revelado pela tomografia, ou seja, a ausência da hipófise na fossa óssea hipofisária na base do cérebro.
Diagnóstico diferencial
A tarefa que o diagnóstico diferencial deve realizar é identificar outras doenças que se manifestam como hipopituitarismo: adenomas hipofisários, craniofaringiomas, meningiomas, cordomas, ependimomas ou gliomas.
A glândula pituitária pode ser danificada por abscesso cerebral, meningite, encefalite, neurossarcoidose, histiocitose, hemocromatose, hipofisite autoimune ou linfoblástica e síndrome antifosfolipídica autoimune.
Quem contactar?
Tratamento Síndrome de Sheehan
O tratamento da síndrome de Sheehan é uma terapia de reposição hormonal ao longo da vida, usando análogos sintéticos de hormônios trópicos dos ovários, da glândula tireoide e do córtex adrenal.
Assim, a deficiência de ACTH e cortisol é compensada pelo uso de glicocorticoides (hidrocortisona ou prednisolona). Preparações de tiroxina (levotiroxina, tetraiodotironina, etc.) substituem o hormônio tireoidiano, e os dados dos exames de sangue sobre os níveis séricos de tiroxina livre ajudam a ajustar sua dosagem.
A deficiência de estrogênio geralmente é corrigida pelo uso de anticoncepcionais orais, e esses hormônios devem ser tomados por mulheres com síndrome de Sheehan até a menopausa.
Endocrinologistas observam que, se o nível de hormônios no sangue for controlado, geralmente não há efeitos colaterais. Efeitos colaterais podem ocorrer quando a dose de medicamentos hormonais é muito alta ou muito baixa. Portanto, pacientes com essa síndrome são monitorados, realizam exames regulares e exames de sangue para verificar os níveis hormonais.


 [
[