Médico especialista do artigo
Novas publicações
Osteocondropatia
Last reviewed: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
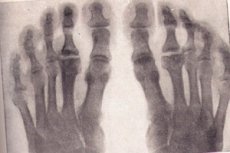
Um grupo de doenças com um longo curso cíclico, interrupção da nutrição do tecido ósseo e sua subsequente necrose asséptica é a osteocondropatia.
Esta patologia tem natureza distrófica e está intimamente associada a fatores genéticos. De acordo com a Classificação Internacional de Doenças (CID 10), está incluída no grupo XIII Doenças do Sistema Musculoesquelético e do Tecido Conjuntivo (M00-M99):
M80-M94 Osteopatia e condropatia:
- M80-M85 Distúrbios da densidade e estrutura óssea.
- M86-M90 Outras osteopatias.
- M91-M94 Condropatia.
De acordo com as manifestações radiológicas e os sinais clínicos secundários, a doença está associada à reabsorção e substituição de áreas ósseas destruídas. A osteocondronecrose asséptica é caracterizada por uma alteração cíclica dos seguintes processos:
- Necrose óssea não inflamatória (asséptica).
- Fratura patológica na área afetada.
- Reabsorção e rejeição de partes necróticas do osso.
- Reparando danos.
Se a cartilagem articular estiver envolvida no processo patológico, há altos riscos de comprometimento de sua função. A doença é caracterizada por um curso longo e crônico. Com tratamento oportuno e adequado, apresenta um desfecho favorável.
Epidemiologia
Segundo estatísticas médicas, muitas doenças do sistema musculoesquelético estão associadas a uma violação da estrutura e densidade óssea e são mais frequentemente encontradas em idosos. Já na osteocondropatia, ocorre o oposto: ela se manifesta durante o período de crescimento ativo do corpo. É diagnosticada principalmente em pacientes de 10 a 18 anos com constituição atlética. Ao mesmo tempo, a maioria dos pacientes são homens jovens.
A principal área de dano são os ossos e articulações, sujeitos a cargas musculares aumentadas e microtraumas: joelhos, articulações do quadril e pés. Em pacientes adultos com lesões articulares degenerativas, é diagnosticada osteoartrose, que apresenta um quadro clínico semelhante à necrose asséptica.
Causas osteocondropatias
Até o momento, a causa exata do desenvolvimento de lesões degenerativo-necróticas em certas partes ósseas não foi estabelecida. Estudos indicam que a osteocondropatia está associada aos seguintes fatores:
- Predisposição hereditária.
- Desequilíbrio hormonal.
- Doenças endócrinas.
- Distúrbios metabólicos.
- Lesões e microtraumas frequentes.
- Doenças infecciosas.
- Dieta desequilibrada.
- Violação da interação entre tecido ósseo e vasos sanguíneos.
- Perturbação do trofismo nervoso e regulação do fluxo sanguíneo.
- Os membros e a coluna ficam em uma posição não natural por um longo período de tempo.
- Atrofia dos músculos da coxa.
- Uso prolongado de certos grupos de medicamentos.
Durante o processo de diagnóstico, todas as razões acima são levadas em consideração, e o tratamento visa preveni-las no futuro.
 [ 5 ]
[ 5 ]
Fatores de risco
Existem vários fatores que aumentam significativamente o risco de distúrbios nutricionais ósseos:
- Infância e adolescência.
- Massa muscular desenvolvida.
- Sobrepeso.
- Gênero masculino.
- Fator genético.
- Patologias endócrinas.
- Desnutrição.
- Distúrbios do metabolismo de vitaminas e cálcio.
- Esforço físico excessivo, lesões.
- Doença sistêmica do tecido conjuntivo.
- Uso de corticoides.
- Distúrbios neutrofílicos.
- Mudanças relacionadas à idade.
- Anomalias congênitas no desenvolvimento de órgãos e sistemas.
- Sapatos selecionados incorretamente.
Quanto mais combinações dos fatores acima, maior o risco de desenvolver osteocondropatia.
 [ 6 ]
[ 6 ]
Patogênese
O mecanismo de desenvolvimento de danos ósseos e articulares não é totalmente compreendido. A patogênese da osteocondropatia está associada à atividade física excessiva e a lesões. Há também uma série de outros fatores predisponentes que podem estar associados ao desenvolvimento da doença:
- Síndrome metabólica (distúrbio do metabolismo de substâncias essenciais).
- Desequilíbrio hormonal devido a patologias endócrinas.
- Doenças da glândula pituitária, tireoide, ovários, glândulas suprarrenais.
- Várias doenças infecciosas.
- Deficiência de magnésio, cálcio e outras substâncias úteis no corpo.
- Distúrbio do suprimento sanguíneo para o tecido ósseo.
- Obesidade em qualquer estágio.
- Atividades esportivas profissionais e microtraumas frequentes.
O processo degenerativo-distrófico nos ossos está intimamente relacionado a fatores hereditários. Se um dos pais sofre de danos ósseos e articulares, sob a influência dos fatores acima, a criança pode herdar esse problema.
Sintomas osteocondropatias
Existem vários tipos de osteocondropatia, cada um com seus próprios sintomas.
Vejamos os sintomas das patologias mais comuns:
- Danos na articulação do quadril:
- Pacientes de 4 a 9 anos de idade.
- Movimento limitado na articulação.
- Atrofia muscular na perna e na coxa.
- Lesão da cabeça femoral.
- Dor intensa na área lesionada.
- Dor no joelho.
- Encurtamento do membro afetado em 1-2 cm.
- Tíbia tuberosa:
- Pacientes de 12 a 15 anos, do sexo masculino.
- Inchaço na área afetada.
- Aumento da dor com movimentos intensos.
- Disfunção da articulação.
- Osso metatarsiano:
- Idade da infância dos pacientes.
- Dor sistemática na área afetada.
- Inchaço e vermelhidão da pele na parte de trás do pé.
- Limitação da função motora.
- Encurtamento do 2º e 3º dedos do membro afetado.
- Lesões das vértebras e da coluna:
- Cifose da coluna torácica média e torácica inferior.
- Desconforto nas costas.
- Neuralgia intervertebral.
- Fadiga rápida nas costas.
- Deformação do segmento afetado.
A localização da síndrome dolorosa depende inteiramente da área afetada, e a intensidade da dor depende da gravidade do processo patológico. Em todos os casos, o desconforto aumenta com o esforço físico, causando uma série de sintomas adicionais.
Existem vários sintomas que indicam o desenvolvimento de necrose asséptica. Os primeiros sinais da doença incluem:
- A atividade física causa uma exacerbação da dor na área afetada.
- Inchaço dos tecidos afetados.
- As articulações estalam durante o movimento.
- Função motora limitada e claudicação.
- Alterações na estrutura e atrofia muscular.
É inaceitável ignorar os sinais acima. Sem atendimento médico oportuno, eles começam a progredir rapidamente, causando dor aguda e complicações.
Estágios
A doença necrótica degenerativa de certas partes dos ossos tem vários estágios, cada um dos quais apresenta certos sintomas:
- Necrose do tecido ósseo – dor leve aparece na área afetada com comprometimento da função dos membros. Os linfonodos regionais são normais, a palpação não revela nada. Não há alterações radiográficas. Dura de vários meses a seis meses.
- Fratura por compressão – o osso afunda e as áreas danificadas se encaixam. Na radiografia, observa-se um escurecimento homogêneo da área afetada e a ausência de um padrão estrutural. Este estágio dura de 2 a 6 meses ou mais.
- Fragmentação é a reabsorção de áreas ósseas mortas. As áreas afetadas são substituídas por tecido de granulação e osteoclastos. As radiografias mostram uma diminuição da altura óssea, bem como fragmentação das áreas afetadas, com alternância de zonas claras e escuras. A duração varia de seis meses a 2 a 4 anos.
- Recuperação – restauração gradual da forma e da estrutura do osso. Dura de vários meses a vários anos.
A duração de todos os estágios é de 2 a 4 anos. Se a doença não for tratada, o processo de recuperação prosseguirá com deformação residual, o que leva ao desenvolvimento de artrose deformante.
Formulários
A necrose asséptica pode ocorrer nas partes esponjosas de qualquer osso. A condição patológica é dividida em vários tipos, cada um com características próprias de evolução e tratamento.
- Ossos tubulares (epífise):
- Cabeça femoral - Doença de Legg-Calvé-Perthes.
- Cabeça do osso metatarsiano I-III, extremidade esternal da clavícula, dedos – Doença de Keller II.
- Ossos tubulares curtos:
- Osso navicular do pé - Doença de Köhler I.
- Osso semilunar na mão - Doença de Kienbock.
- Osso escafóide do carpo - doença de Preiser.
- Corpo espinhal - Doença de Panturrilha.
- Apófises:
- Tuberosidade da tíbia - Doença de Osgood-Schlatter.
- Tuberosidade do calcâneo - Doença de Haglund-Schinz.
- Anéis apofisários das vértebras - Doença de Scheuermann-Mau.
- Superfícies articulares - Doença de Koenig.
A osteocondronecrose asséptica também se divide em aquelas tratadas com medicamentos e aquelas que requerem intervenção cirúrgica. Estas últimas incluem:
- Doença de Koenig (côndilos femorais).
- Doença de Diaz (tálus).
- Doença de Legg-Calvé-Perthes (cabeça femoral).
- Doença de Larsen (polo inferior da patela).
- Doença de Leuven (superfície articular da patela).
O tipo de condição patológica determina o método de tratamento e o prognóstico de recuperação.
O processo degenerativo-distrófico nos ossos tem vários estágios. Cada estágio tem suas próprias variedades e características.
Vamos analisar mais detalhadamente a classificação da osteocondropatia:
- Distúrbios distróficos e necróticos em ossos tubulares (epífise). Esta categoria inclui:
- Cabeça do osso metatarsiano.
- A clavícula (uma parte do osso da coluna torácica).
- Falanges dos dedos dos membros superiores.
- Lesões de ossos tubulares curtos:
- Osso navicular do pé.
- Osso semilunar da mão.
- Osso escafoide do punho.
- Corpo vertebral.
- Processo patológico nas apófises:
- Tuberosidade da tíbia.
- Tubérculo do calcâneo.
- Anéis apofisários da coluna vertebral.
- Danos na superfície das articulações cuneiformes e superficiais:
- Articulação do cotovelo.
- Tornozelo.
- Articulação do joelho.
Na maioria dos casos, a doença necrótica degenerativa ocorre em crianças e adolescentes, afetando ossos e articulações. Todas as formas da doença são caracterizadas por um curso crônico benigno com desfecho favorável.
Osteocondropatia de Leuven
A lesão da superfície articular patelar é uma doença degenerativo-necrótica de Leuven. Baseia-se na necrose asséptica da patela e em danos à cartilagem. A patologia ocorre em pacientes de 12 a 14 anos e é unilateral. Desenvolve-se devido a microtraumas crônicos na região da patela, luxações e distúrbios da biomecânica do músculo quadríceps.
Os sintomas se manifestam por dor moderada intermitente na articulação do joelho. Sua ocorrência nem sempre está associada à atividade física. Ao mesmo tempo, o movimento da articulação é indolor e totalmente preservado.
O diagnóstico consiste na coleta de anamnese e em um conjunto de métodos laboratoriais e instrumentais. Os mais informativos incluem tomografia computadorizada, ressonância magnética e radiografia. A artroscopia é realizada para estabelecer o diagnóstico final. O tratamento é conservador. O médico prescreve um tratamento medicamentoso, fisioterapia e exercícios. Com o tratamento oportuno, a doença tem um prognóstico favorável.
Complicações e consequências
Entre as possíveis complicações e consequências da osteocondropatia, os pacientes mais frequentemente encontram os seguintes problemas:
- Disfunção das articulações.
- Modificação da estrutura óssea.
- Restrição na articulação do membro lesionado.
- Processos distróficos nas articulações.
- Destruição lenta do tecido ósseo.
Para evitar complicações, você deve procurar ajuda médica em tempo hábil e cumprir integralmente as prescrições médicas.
Diagnósticos osteocondropatias
Se houver suspeita de doença degenerativo-necrótica de certas partes dos ossos, é realizado um conjunto de métodos laboratoriais e instrumentais, bem como uma abordagem diferencial.
O diagnóstico da osteocondropatia começa com a anamnese e o exame clínico. Em seguida, são prescritos exames de sangue e reumatológicos. É dada atenção especial à radiografia.
No estágio inicial da doença, o quadro radiográfico não é muito informativo, por isso, ressonância magnética e tomografia computadorizada são realizadas para detectar as menores alterações na estrutura óssea. Exames diagnósticos também são indicados durante o tratamento para determinar sua eficácia.
Testes
O diagnóstico laboratorial da necrose asséptica é necessário para determinar o nível de minerais no sangue, marcadores de formação óssea e reabsorção óssea em fluidos biológicos. Exames gerais de sangue e urina não são informativos em processos degenerativos nos ossos, mas são realizados para avaliar o estado geral do corpo e identificar processos inflamatórios.
- Análise para determinar minerais no sangue.
- O cálcio é o principal componente dos ossos e está envolvido na construção do esqueleto. Sua concentração normal no sangue venoso é de 2,15-2,65 mmol/l. Se os valores estiverem abaixo do normal, a deficiência mineral é compensada pela lixiviação dos ossos. Isso leva à destruição gradual dos ossos e não se reflete na saúde visível do corpo.
- O fósforo e o magnésio interagem com o cálcio, melhorando sua penetração no tecido ósseo. Com um valor elevado de fósforo, o cálcio é eliminado do corpo. A proporção normal de cálcio e fósforo é de 2:1. A norma de fósforo no sangue é de 0,81 a 1,45 mmol/l, a norma de magnésio é de 0,73 a 1,2 mmol/l. Se houver um distúrbio na zona de crescimento dos ossos esponjosos, seus valores podem diminuir ou permanecer dentro da faixa normal.
- Indicadores bioquímicos de destruição do tecido ósseo
A proteína colágeno, que confere força e elasticidade ao tecido ósseo, é o principal material da substância interóssea, localizada entre as lâminas ósseas. Quando os ossos são danificados, a proteína, assim como o colágeno, é destruída, decompondo-se em vários marcadores. As substâncias entram na corrente sanguínea e são excretadas inalteradas na urina.
Os principais marcadores de necrose asséptica incluem: desoxipiridonolina (DPID), piridinolina e Cross-Laps. Este último é composto por 8 aminoácidos que compõem o colágeno e estão envolvidos na construção de proteínas.
Também durante o diagnóstico, são analisados indicadores de aumento da formação óssea. O mais informativo é a osteocalcina. Esta substância é produzida pelos osteoblastos durante a formação do tecido ósseo e penetra parcialmente na corrente sanguínea sistêmica. Quando os ossos são danificados, seus níveis aumentam.
 [ 19 ]
[ 19 ]
Diagnóstico instrumental
Um componente obrigatório do diagnóstico em caso de suspeita de osteocondropatia é um conjunto de exames instrumentais. Os métodos de hardware têm diversas indicações para implementação:
- Lesões recentes.
- Dor aguda e crônica que irradia para outras partes do corpo.
- Monitoramento da eficácia do tratamento.
- Preparando-se para a cirurgia.
- Avaliação da condição óssea e vascular.
- Radiografia – fornece uma visão geral da condição do osso afetado. Não revela distúrbios circulatórios. Como regra, as imagens são obtidas em várias projeções para uma análise mais precisa.
- A tomografia computadorizada é um estudo camada por camada dos ossos e tecidos moles. Ela determina a estrutura do osso afetado e a condição dos vasos sanguíneos usando um agente de contraste.
- Ressonância magnética – revela alterações patológicas em estágios iniciais. Ondas eletromagnéticas são usadas para visualizar a área afetada.
- Cintilografia – detecta processos anormais no osso em estágios iniciais, antes que apareçam na radiografia. Mais frequentemente usada como método adicional à ressonância magnética ou tomografia computadorizada. Raramente usada na prática pediátrica.
- Artroscopia – permite avaliar a condição da articulação do joelho com a maior precisão possível e desenvolver estratégias de tratamento adicionais. Combina funções diagnósticas e terapêuticas. Mais frequentemente usada para diagnosticar a doença de Koenig, ou seja, danos aos côndilos femorais.
Osteocondropatias em raio-X
A radiografia é o exame padrão ouro quando há suspeita de doença óssea degenerativa-necrótica. Vamos considerar os principais sinais de osteocondropatia de qualquer localização na radiografia:
- Necrose do osso esponjoso e da medula óssea. A cartilagem articular não está sujeita a necrose.
- Fratura patológica – o tecido ósseo necrótico não é funcional, as trabéculas de substância esponjosa não suportam a carga exercida sobre elas. A radiografia mostra sinais de deformação óssea, encurtamento e compactação. Esta fase dura cerca de seis meses.
- Estágio de reabsorção de massas necróticas por lise. Na radiografia, massas necróticas circundadas por osteoclastos. A epífise apresenta estrutura não uniforme, sinais de hemorragia com subsequente calcificação e possíveis alterações císticas.
- Na fase de reparação, ou seja, restauração da estrutura óssea, a radiografia mostra áreas de esclarecimento no tecido ósseo recém-formado causadas por alterações císticas.
Para determinar o estágio da doença, os resultados da radiografia são comparados com os sintomas clínicos da doença.
Diagnóstico diferencial
Ao fazer o diagnóstico final, a osteocondropatia é diferenciada de outras doenças com sintomas semelhantes. O complexo de sintomas da doença é comparado com as seguintes patologias:
- Artrose deformante.
- Tuberculose dos ossos.
- Artrite.
- Aterosclerose.
- Alterações degenerativas-proliferativas nos ossos.
- Novos crescimentos.
- Doenças infecciosas e inflamatórias.
- Síndromes de compressão e aprisionamento de nervos periféricos.
Ao realizar o diagnóstico diferencial, um conjunto de exames laboratoriais e instrumentais é analisado, e também é determinado o estágio da necrose asséptica.
Tratamento osteocondropatias
Com base nos resultados do diagnóstico, o ortopedista elabora um plano de tratamento para necrose asséptica. Primeiramente, os pacientes recebem uma prescrição de medicamentos, que inclui os seguintes:
- Analgésicos.
- Medicamentos anti-inflamatórios não esteroidais.
- Para melhorar a circulação sanguínea.
- Complexos vitamínicos.
Prevenção
A prevenção de distúrbios na zona de crescimento dos ossos esponjosos consiste em um conjunto de métodos que visam o fortalecimento geral do corpo, aumentando as propriedades protetoras do sistema imunológico e fornecendo micro e macroelementos úteis.
A prevenção da osteocondropatia consiste nas seguintes recomendações:
- Atividade física equilibrada para criar e fortalecer o espartilho muscular.
- Limite o aumento da atividade física.
- Evitando lesões.
- Nutrição racional.
- Tomar complexos de vitaminas e minerais.
- Tratamento oportuno de doenças virais, infecciosas e outras doenças do corpo.
- Usar calçados adequados com palmilhas ortopédicas.
- Consultas regulares com seu médico.
As medidas preventivas também incluem massagens regulares nos membros e outras partes do corpo. Ao primeiro sinal de dor nos ossos e articulações, procure ajuda médica para diagnosticar as causas da condição dolorosa e eliminá-las.
Previsão
Com diagnóstico e tratamento oportunos, a osteocondropatia tem um prognóstico favorável. Formas graves de necrose asséptica são difíceis de corrigir e podem ter um desfecho desfavorável. O prognóstico piora significativamente com o desenvolvimento de complicações da doença.
Osteocondropatia e o exército
A doença necrótica degenerativa de certas partes ósseas não constitui isenção do serviço militar. Para evitar o serviço militar, é necessário submeter-se a um exame médico militar, que confirmará a presença de distúrbios funcionais que impeçam o serviço.
A lista de patologias que podem levar à proibição do serviço militar inclui doenças do sistema esquelético e suas complicações:
- Curvatura congênita da coluna vertebral de tipo fixo.
- Deformidade grave da parede torácica com insuficiência respiratória grave.
- Curvaturas adquiridas da coluna com rotação das vértebras.
- Incapacidade de manter uma posição ereta devido a deformidades esqueléticas.
- Instabilidade de segmentos da coluna vertebral.
- Fraqueza muscular dos membros, paresia muscular com descompensação.
- Distúrbios das funções motoras.
Na presença das doenças mencionadas, o recruta é submetido a uma série de exames que confirmarão alterações patológicas: tomografia computadorizada, ressonância magnética, raio-X e varredura de radioisótopos. Com base nos resultados dos exames e na conclusão da comissão médica consultiva, o recruta é dispensado do serviço militar devido à osteocondropatia ou suas complicações.

