Médico especialista do artigo
Novas publicações
Queratoglobo
Última revisão: 07.06.2024

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
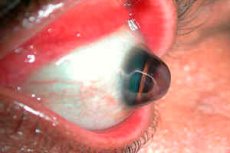
Keratoglobus é uma condição rara caracterizada pela curvatura e afinamento da córnea do olho. Essa condição pertence ao grupo de distrofias da córnea e é frequentemente associada a uma abaquzinha progressiva (protrusão) da córnea.
Keratoglobus é uma variante de ceratoconus, uma condição mais comum na qual a córnea também é fina e abaulada, mas em forma de cone. No caso de Keratoglobus, a protrusão é mais difusa e geralmente envolve toda a córnea, que se torna de forma esférica. [1]
Epidemiologia
Keratoglobus é uma doença relativamente rara da córnea e, portanto, sua epidemiologia exata não é totalmente compreendida. Ao contrário do ceratoconus, que é relativamente comum e possui um padrão epidemiológico bem definido, os dados sobre a prevalência de keratoglobus são limitados.
Frequência de ocorrência
Devido à raridade da condição, não há estatísticas precisas sobre a incidência de keratoglobus, mas o consenso geral é que a condição é diagnosticada com muito menos frequência que o ceratocono. Keratoglobus pode ocorrer em qualquer idade, mas geralmente é diagnosticado na infância ou adolescência.
Distribuição por sexo e idade
Existem poucos dados confiáveis sobre a distribuição de keratoglobus por sexo e idade, mas algumas fontes indicam que a condição pode ser distribuída uniformemente entre homens e mulheres. A condição pode se manifestar desde a infância e é frequentemente diagnosticada em adolescentes.
Distribuição geográfica
As informações sobre a distribuição geográfica de Keratoglobus também são limitadas. Não há evidências claras de que Keratoglobus seja mais comum em certas regiões do mundo ou entre certos grupos étnicos.
Associação com outras doenças
O keratoglobus às vezes está associado a doenças raras do tecido conjuntivo sistêmico, como a síndrome de Marfan e a síndrome de Ehlers-Danlos. Nesses casos, a distribuição e a epidemiologia de Keratoglobus podem refletir a prevalência dessas condições subjacentes. [2]
Causas Ceratoglobo
As causas exatas de Keratoglobus não são totalmente compreendidas. No entanto, várias teorias sobre possíveis causas e fatores de risco foram propostas com base em observação e estudos clínicos.
Fatores genéticos
Um componente genético é considerado uma das possíveis causas de Keratoglobus. Às vezes, a condição está associada a doenças de tecido conjuntivo sistêmico herdado, como:
- Síndrome de Ehlers-Danlos.
- Síndrome de Marfan
- Síndrome de Down
Pacientes com essas doenças podem ter anormalidades na estrutura das fibras de colágeno e elastina, o que pode afetar a integridade estrutural da córnea.
Transtorno da biomecânica da córnea
O desbaste e a protuberância da córnea em Keratoglobus podem ser devidos a anormalidades na estabilidade biomecânica da córnea. Isso pode ser devido a anormalidades nas interações intercelulares e à composição da matriz extracelular da córnea.
Processos inflamatórios
Alguns pesquisadores consideram a possibilidade de inflamação na córnea como um dos mecanismos que levam ao desenvolvimento de Keratoglobus. No entanto, a presença de inflamação pode ser uma conseqüência de outras doenças ou condições, e não da causa subjacente de Keratoglobus.
Exposição ambiental
Alguns fatores ambientais e de estilo de vida, como radiação ultravioleta ou exposição mecânica do olho, podem contribuir para o desenvolvimento ou progressão de Keratoglobus, embora seu papel não esteja estabelecido com precisão.
Infecções e lesões
O trauma ocular ou a cirurgia também pode estar associado ao desenvolvimento de Keratoglobus. Em alguns casos, o desenvolvimento de Keratoglobus está associado a infecções oculares, o que pode causar desbaste e fraqueza da córnea.
Outras doenças
Raramente, mas Keratoglobus pode estar associado a outras doenças oftalmológicas que afetam a estrutura e a função da córnea.
Como Keratoglobus é uma doença rara e a pesquisa é limitada, muitos aspectos dessa condição permanecem pouco conhecidos. Pesquisas futuras podem descobrir novos fatores que contribuem para Keratoglobus e ajudam a desenvolver novas estratégias de tratamento e prevenção. [3]
Patogênese
A patogênese do keratoglobus não é totalmente compreendida, mas existem teorias baseadas em alterações anatômicas e bioquímicas na córnea que podem desempenhar um papel no desenvolvimento dessa condição.
Instabilidade biomecânica da córnea
Uma das principais características de Keratoglobus é a instabilidade biomecânica da córnea, que pode ser causada por vários fatores:
- Fraqueza da fibra de colágeno: a quantidade e a qualidade das fibras de colágeno na córnea diminuem, o que reduz sua força e elasticidade.
- Anormalidades da matriz extracelular: A córnea contém uma matriz extracelular que fornece suporte estrutural e regulação das funções celulares. Alterações na composição e organização da matriz extracelular podem levar ao afinamento e abaulamento da córnea.
Fatores genéticos
A presença de casos familiares de Keratoglobus implica que fatores genéticos podem desempenhar um papel no desenvolvimento da doença. Mutações em certos genes que regulam a síntese e estrutura do colágeno e outros componentes do tecido conjuntivo podem levar ao desenvolvimento de Keratoglobus.
Doenças sistêmicas associadas
Keratoglobus pode estar associado a doenças do tecido conjuntivo sistêmico, como a síndrome de Marfan ou a síndrome de Ehlers-Danlos. Essas doenças afetam o colágeno e podem levar a anormalidades estruturais na córnea.
Distúrbios enzimáticos
Alguns estudos sugerem que a atividade de certas enzimas que quebram componentes da matriz extracelular pode ser aumentada na córnea de pacientes com keratoglobus. Isso leva à degradação de fibras de colágeno e outros componentes estruturais da córnea.
Processos inflamatórios
Embora a inflamação nem sempre esteja presente na patogênese de Keratoglobus, seu papel está sendo estudado como um possível fator que contribui que pode melhorar os processos degenerativos da córnea.
Estresse oxidativo
O aumento do estresse oxidativo na córnea pode levar a danos celulares e matrizes, o que também pode contribuir para o desenvolvimento e progressão de Keratoglobus.
Um tema comum na patogênese de Keratoglobus é o afinamento e a fraqueza da córnea, resultando em sua abaulamento anormal. Os mecanismos patogenéticos podem incluir anormalidades estruturais e bioquímicas na córnea que surgem de causas congênitas ou adquiridas. No entanto, mais pesquisas são necessárias para entender completamente a patogênese de Keratoglobus. [4]
Sintomas Ceratoglobo
Keratoglobus é caracterizado por vários sinais e sintomas clínicos que podem variar de leve a grave. Os principais sintomas desta doença são:
Sintomas visuais:
- Diminuição da acuidade visual: a visão pode ficar embaçada ou distorcida devido à distorção da forma da córnea.
- Miopia e astigmatismo: a mudança patológica na curvatura da córnea geralmente leva ao início ou agravamento de miopia e astigmatismo irregular.
- Fotofobia: sensibilidade à luz devido à magreza e transparência da córnea.
Sintomas físicos:
- Bulge da córnea: a aparência do olho pode mudar devido à córnea que se abaixa para a frente.
- Córnea fina: o exame do paciente pode mostrar afinamento das partes central e periférico da córnea.
- Indicação escleral: A periferia da córnea pode se tornar tão fina que a esclera (o branco do olho) pode ser visto através da córnea.
Outros sintomas:
- Irritação para os olhos: os pacientes podem sofrer irritação constante ou uma sensação de corpo estranho nos olhos.
- Conjuntivite frequente: Os processos inflamatórios podem ocorrer devido a irritação constante e trauma mecânico na córnea.
- Risco de ruptura da córnea: em casos raros, uma córnea muito fina pode levar à ruptura espontânea ou traumática.
Técnicas de diagnóstico como oftalmoscopia, paquimetria (medição da espessura da córnea) e topografia da córnea podem revelar o grau de desbaste da córnea e a extensão da deformidade da córnea.
Os sintomas de Keratoglobus podem piorar ao longo do tempo, e os pacientes com essa condição geralmente exigem correção da visão (por meio de lentes de contato especiais ou cirurgia) e monitoramento médico em andamento. [5]
Estágios
Os estágios de Keratoglobus podem não ser tão bem definidos como em outras doenças oculares melhor estudadas, como o ceratoconus. No entanto, certos estágios de progressão da doença podem ser distinguidos com base no grau de afinamento da córnea e gravidade dos sintomas.
Estágio inicial:
- Bulge leve da córnea: Uma ligeira distorção de visão pode ser perceptível, que os pacientes geralmente ignoram ou compensam com óculos ou lentes de contato suaves.
- Miopia e astigmatismo leve: aparência ou agravamento da miopia e astigmatismo leve.
Estágio intermediário:
- O desbaste moderado e a protuberância da córnea: as alterações na forma do olho se tornam mais perceptíveis e a acuidade visual se deteriora mesmo com a correção.
- Astigmatismo aumentado: astigmatismo irregular se torna mais pronunciado e difícil de corrigir.
Estágio final:
- Abplimento grave e afinamento da córnea: o afinamento severo pode fazer com que a esclera seja exibida através da córnea (indicação escleral).
- Alta miopia e astigmatismo grave: problemas de visão significativos que não são passíveis de correção convencional.
- Fotofobia, irritação e dor nos olhos: esses sintomas podem piorar.
Estágio crítico:
- Risco de rasgo à córnea: as partes mais finas da córnea podem estar em risco de rasgar, mesmo com trauma menor.
- Síndrome de deficiência visual abrupta e dor: diminuição significativa da acuidade visual e aumento da dor.
Complicações e consequências
Keratoglobus pode levar a várias complicações que prejudicam a visão e a qualidade de vida de um paciente. Aqui estão algumas das possíveis complicações associadas a Keratoglobus:
- Hidropisia da córnea: Uma intrusão intra-ocular repentina de umidade, causando inchaço e nublado da córnea. Isso pode causar diminuição repentina de visão e dor.
- Lágrimas espontâneas da córnea: devido ao afinamento e abaulamento da córnea, podem ocorrer lágrimas espontâneas da córnea, o que pode causar sérios danos à visão e exigir intervenção cirúrgica urgente.
- Esclealização da córnea: o afinamento da córnea pode fazer com que a esclera branca apareça através da córnea.
- Alto astigmatismo irregular: a distorção da curvatura da córnea pode levar ao astigmatismo complexo que é difícil de corrigir com óculos regulares ou lentes de contato.
- Miopia grave: a progressão do afinamento da córnea pode aumentar a miopia.
- Conjuntivite crônica: a irritação constante dos oculares pode levar a doenças inflamatórias recorrentes.
- Dor e desconforto: os pacientes podem desenvolver dor crônica devido a irritação constante e tensão ocular.
- Problemas de lente de contato: devido à forma incomum da córnea, pode ser difícil ajustar e usar lentes de contato.
- Problemas psicológicos: deficiência visual e deformidades visíveis do olho podem levar a problemas emocionais e psicológicos, incluindo diminuição da auto-estima e depressão.
- Necessidade de cirurgia: em casos graves, a queratoplastia (transplante de córnea) ou outros procedimentos cirúrgicos podem ser necessários para restaurar a função da córnea.
Diagnósticos Ceratoglobo
O diagnóstico de Keratoglobus envolve várias etapas e métodos de exame que ajudam os oculares a identificar alterações específicas na estrutura e forma da córnea que são características dessa condição. Aqui estão alguns dos principais métodos para diagnosticar Keratoglobus:
- História: colete um histórico médico e familiar completo, incluindo quaisquer queixas de mudanças de visão, dor nos olhos, fotofobia ou doença ocular anterior.
- Exame oftalmológico externo: Exame do globo ocular para anormalidades de forma e estrutura.
- Oftalmoscopia: Usado para avaliar a parte de trás do olho e a condição da retina e do disco óptico.
- Refratometria: Medição de anormalidades ópticas do olho, como miopia e astigmatismo, que são frequentemente associadas a Keratoglobus.
- Biomicroscopia de lâmpada de granizo: exame detalhado da frente do olho usando um microscópio especializado para detectar o afinamento da córnea e outras anormalidades.
- Ceratometria: Uma medição da curvatura da córnea que pode detectar valores anormalmente altos, indicando abaulamento da córnea.
- Topografia da córnea: um método de avaliação avançado que constrói um mapa de curvatura e forma da córnea, identificando áreas incomuns de desbaste e abaulamento.
- Pachimetria: uma medição de espessura da córnea que ajuda a avaliar o grau de afinamento da córnea, que é um parâmetro importante no diagnóstico de keratoglobus.
- Tomografia de coerência óptica do segmento anterior (OCT): Uma técnica de imagem não invasiva de última geração que fornece fatias detalhadas da frente do olho e da córnea.
A combinação desses métodos permite que os médicos façam um diagnóstico preciso e distinguam Keratoglobus de outras condições semelhantes, como ceratoconus ou outras distrofias da córnea. Nos casos em que os métodos de exame padrão não fornecem uma imagem completa, testes adicionais podem ser usados para avaliar a integridade estrutural da córnea e o risco de ruptura da córnea. [6]
O que precisa examinar?
Diagnóstico diferencial
O diagnóstico diferencial de Keratoglobus é o processo de descartar outras condições que podem imitar ou se parecerem com Keratoglobus, a fim de estabelecer um diagnóstico preciso. As principais doenças e condições a serem consideradas são:
- Keratoconus: Esta é a condição mais comum na qual a córnea e se abaia em uma forma semelhante a um cone. A diferença em relação a Keratoglobus é a distribuição do afinamento e a forma da protuberância, e o fato de o ceratoconus progride mais lentamente e é mais comum em pessoas mais jovens.
- Globus megalocornea: uma condição rara na qual a córnea é aumentada de tamanho, mas não diminuída, e sua estrutura é mais estável do que em Keratoglobus.
- Pterygium: um crescimento do filme de tecido conjuntivo que pode deformar a córnea, mas tem uma natureza e tratamento diferentes.
- Acanthamoeba queratite: uma doença infecciosa da córnea que pode causar afinamento e remodelação da córnea, mas é acompanhada pela inflamação e sintomas mais específicos.
- Ectasia dilatada (pós-lasik): afinamento e abaulamento da córnea após a cirurgia de correção da visão, como pós-lasik, que pode se parecer com Keratoglobus em sintomatologia.
- Distrofias da córnea: Várias distrofias hereditárias da córnea podem causar alterações na estrutura da córnea e na transparência que precisam ser distinguidas de Keratoglobus.
- Doenças inflamatórias da córnea: por exemplo, a queratite de várias etiologias pode levar ao afinamento e reformulação da córnea.
- Trauma ocular: Os efeitos do trauma, resultando em afinamento ou reformulação da córnea, também devem ser considerados no diagnóstico diferencial.
Estudos instrumentais, como topografia da córnea, paquimetria e tomografia de coerência óptica, que podem medir com precisão a espessura da córnea e a forma da protuberância, desempenham um papel importante no diagnóstico diferencial. Uma história cuidadosa também deve ser tomada, especialmente considerando a idade de início, história familiar e cirurgia ocular anterior ou trauma. [7]
Quem contactar?
Tratamento Ceratoglobo
O tratamento de Keratoglobus depende do estágio e da gravidade da doença. As opções de tratamento incluem:
- Óculos ou lentes de contato: óculos ou lentes de contato suave podem ser usadas para corrigir pequenas alterações de visão causadas por Keratoglobus. As curvaturas mais graves da córnea podem exigir lentes de contato permeáveis a gás rígidas que ajudam a moldar a superfície frontal do olho, melhorando a visão.
- Lentes esclerais: estas são um tipo especial de lente de contato que não toca a córnea, mas descanse na esclera (o branco do olho). Eles podem ser úteis para pacientes com Keratoglobus, pois fornecem visão e conforto mais estáveis.
- Cross-reticulação do colágeno da córnea: Este procedimento fortalece as fibras de colágeno na córnea, o que ajuda a evitar um desbaste e abaulamento da córnea. Esse método pode ser eficaz nos estágios iniciais de Keratoglobus.
- Anéis da córnea intrastrômica (ICR ou INTACs): podem ser implantados para melhorar a forma da córnea e corrigir erros de refração.
- Transplante de córnea: Nos casos de desbaste grave e protuberância da córnea, quando outros tratamentos são ineficazes ou quando há risco de ruptura da córnea, parcial (lamelar) ou transplante de córnea completa (penetrante) pode ser indicada.
- Tratamento cirúrgico: em casos raros em que há uma ameaça de perfuração da córnea, a cirurgia pode ser indicada.
- Terapia medicamentosa: Os medicamentos podem ser prescritos para aliviar os sintomas como dor ou inflamação. Estes podem ser quedas hidratantes, antibióticos para prevenir infecções ou medicamentos anti-inflamatórios.
- Acompanhamento regular: Pacientes com Keratoglobus são recomendados para ter acompanhamento regular com um oftalmologista para monitorar alterações na córnea e ajustar o tratamento, se necessário.
Todos os tratamentos devem ser individualizados e discutidos com um oftalmologista. Como Keratoglobus pode progredir, é importante manter um monitoramento constante da condição e ajustar o tratamento de acordo com as mudanças na estrutura da córnea.
Prevenção
A prevenção de Keratoglobus é limitada a medidas destinadas a impedir sua progressão e minimizar o risco de complicações, pois as causas exatas dessa doença são desconhecidas e não há maneiras de impedir sua ocorrência. Aqui estão algumas recomendações gerais para pacientes com Keratoglobus ou com alto risco de desenvolvê-lo:
- Acompanhamento médico regular: é importante ver um oftalmologista regularmente para monitorar a condição da córnea e da visão.
- Evitando lesões oculares: proteger seus olhos contra lesões, especialmente durante o esporte e outras atividades potencialmente perigosas, pode ajudar a impedir que sua condição piore.
- Controle da doença ocular inflamatória: o tratamento oportuno de condições oculares inflamatórias, como conjuntivite e ceratite, pode ajudar a reduzir o risco de complicações relacionadas a queratoglobus.
- Uso de gotas hidratantes: o uso de lágrimas artificiais é recomendado para aliviar os sintomas de secura e desconforto.
- Controlando as reações alérgicas: o gerenciamento de condições alérgicas pode ajudar a evitar o esfregamento excessivo dos olhos, o que é importante para impedir a progressão de Keratoglobus.
- Proteção UV: usar óculos de sol para proteger a córnea da radiação UV pode evitar danos adicionais.
- Evitando o atrito dos olhos ativos: o atrito dos olhos pode contribuir para afinamento e deformação da córnea e deve ser evitado.
- Nutrição adequada: alguns estudos sugerem que deficiências em certos nutrientes podem contribuir para doenças da córnea, portanto, uma dieta equilibrada pode ser importante.
- Informando seu oftalmologista de quaisquer mudanças: No primeiro sinal de mudança de visão, desconforto ou outras mudanças em seus olhos, você deve entrar em contato com seu médico imediatamente.
Embora Keratoglobus raramente seja evitável, essas medidas podem ajudar a reduzir o risco de progressão da doença e melhorar a qualidade de vida dos pacientes.
Previsão
O prognóstico para Keratoglobus pode variar e depende de vários fatores, incluindo o grau de desbaste e abaulamento da córnea, a taxa de progressão da doença, a presença de complicações e a pontualidade e a eficácia do tratamento.
Em casos leves, quando a doença prossegue sem rápida progressão e complicações graves, o prognóstico é geralmente favorável. A correção da visão com óculos ou lentes de contato pode ser suficiente para levar uma vida normal.
No entanto, se a doença progride, pode haver piora da visão que pode não ser totalmente corrigida pelos métodos padrão. Nesses casos, tratamentos mais complexos podem ser necessários, incluindo cirurgia como implante de anel de córnea intraestromal, reticulação córnea de colágeno ou transplante de córnea.
O transplante de córnea pode ter um alto risco de rejeição e outras complicações; portanto, geralmente é considerado um último recurso para formas graves de keratoglobus.
Nos casos em que Keratoglobus está associado a outras doenças ou síndromes sistêmicas, como a síndrome de Marfan ou a síndrome de Ehlers-Danlos, o prognóstico pode ser mais complexo e requer uma abordagem de tratamento integrada.
É importante observar que os métodos modernos de diagnóstico e tratamento melhoraram significativamente o prognóstico para a maioria dos pacientes com Keratoglobus. O acompanhamento regular com um especialista e a conformidade com as recomendações ajudam a controlar a doença e manter a qualidade da visão.
Literatura usada
"Keratoconus e Keratoglobus" faz parte do livro Cornea, terceira edição, editada por Krachmer JH, Mannis MJ, Holland EJ
"Keratoconus e Keratoglobus" na Cornea (terceira edição) - Margaret S. MacDonald, Michael Belenky, Charles Sheffield
"Ophthalmology" - Autor: Myron Yanoff, Jay S. Duker, Ano da edição mais recente: 2018.
"Vaughan & amp; Asbury's Geral Ophthalmology" - Autores: Paul Riordan-Eva, Emmett T. Cunningham, ano da edição mais recente: 2017.
"Oftalmologia clínica: uma abordagem sistemática" - Autor: Jack J. Kanski, Ano da última publicação: 2019.
"Ophthalmology: Expert Consult: Online e Print" - Autor: Myron Yanoff, Jay S. Duker, Ano da edição mais recente: 2018.

