Médico especialista do artigo
Novas publicações
Neuropatia isquêmica dos nervos: espécies
Última revisão: 18.10.2021

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
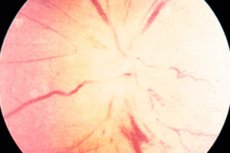
Quando se trata de neuropatia isquêmica, todos imediatamente se lembram da patologia do nervo óptico causada pela circulação prejudicada em uma parte do olho. Mais precisamente, até mesmo as partes do próprio nervo, que se juntam ao globo ocular. Os departamentos intra e retrobulbar são mais suscetíveis a lesões isquêmicas.
Neuropatia óptica isquêmica
A neuropatia óptica isquêmica implica em 2 tipos de patologias que diferem na localização do local da lesão do nervo óptico. A neuropatia isquêmica anterior do nervo óptico é uma lesão de fibras nervosas no departamento intrarrubular, delimitada pela esclera e localizada dentro do globo ocular. Esta é a seção mais curta do nervo óptico (apenas 0,5 mm), na qual seu disco está localizado.
Os distúrbios isquêmicos no disco visual (com a forma anterior da patologia afetando a camada retiniana, coroidal ou escleral) podem ser vistos já em um estágio inicial, mesmo com a oftalmoscopia usual.
A neuropatia isquêmica posterior do nervo óptico é uma alteração no departamento retrobulbar (mesmo intraorbitário). O comprimento deste departamento é de 2,5 a 3,5 cm, está localizado entre a esclera e a abertura da órbita do canal visual. Infelizmente, a violação do fornecimento de sangue aos nervos neste departamento no início da patologia é invisível na conduta da oftalmoscopia ou retinografia. Apenas os métodos eletrofisiológicos de investigação e dopplerografia dos vasos (artéria carótida, ocular e supra-bloco) serão informativos.
Como no primeiro caso, a doença afeta principalmente pessoas de idade. A frequência de detecção desta patologia nos homens é muito superior à das mulheres.
O principal sintoma específico de ambas as patologias é uma queda acentuada na qualidade da visão devido a vasoespasmo, obstrução do coágulo ou alterações escleróticas. A influência de doenças sistêmicas e perda aguda de sangue não é descartada.
Mas os processos isquêmicos podem ocorrer não apenas no nervo óptico, mas também em outras estruturas do sistema nervoso. A causa das neuropatias em qualquer caso será uma violação do fluxo sanguíneo nos vasos que nutrem um nervo em particular.
Neuropatia isquêmica do nervo facial
Esta é a derrota de um dos mais jovens nervos do crânio. Esta educação legkoranimoe possui uma importante função de regulação das expressões faciais. Em outras palavras, é responsável pela inervação dos músculos faciais. É claro que a redução de sua função leva à aparição diante de uma careta estranha, que uma pessoa não pode controlar. Um agravamento do trabalho das fibras nervosas pode ocorrer devido a uma violação da circulação sanguínea em um dos vasos passando perto de um certo ramo do nervo facial.
Nervo facial - uma estrutura de ramificação bastante complicado, as fibras são entrelaçadas com as fibras de outras instituições encarregadas da sensibilidade da língua, salivação e slezovydelenie. Nas imediações do núcleo do nervo facial no tronco cerebral profundidade localizado e outros núcleos dos nervos (auditivo, wicking, trigeminais). É possível derrota e as estruturas nervosas, enquanto para os sintomas de nervo facial (olhos e da boca semi-fechado, distorcida características faciais, flacidez bochechas, etc.) podem ser sobrepostas e sintomas, tais como uma mudança na percepção do gosto, estrabismo, perda de audição, salivação excessiva alocação de lágrimas, etc.
Segundo as estatísticas, a incidência deste tipo de patologia é da ordem de 0,025%. O tratamento da doença é bastante longo - 21 a 30 dias, e o período de recuperação pode durar de 3 semanas em casos leves a 6 meses em negligenciados. O prognóstico depende do grau de dano do nervo. Paralisia completa dos músculos dá uma meia previsão. A recuperação completa da mobilidade muscular é observada em metade dos pacientes. Com paralisia parcial, esse número aumenta para 85%. Em 1 de 10 pacientes, a doença pode recair.
Dependendo do grau de lesão do nervo facial, o mimetismo é substituído por uma máscara estranha. Com uma completa atonia dos músculos, uma imagem estranha é observada. Normalmente, o processo é unilateral, então uma metade do rosto tem tudo a mesma expressão familiar, e os outros se transforma em uma careta: há todas as rugas na testa, ao redor dos olhos, no triângulo nasolabial, a pálpebra e canto da boca cai, gap olho torna-se anormalmente grande, com essa pessoa não pode fechar completamente os olhos. Por causa da boca ligeiramente aberta, há dificuldades em comer, especialmente líquido, que se derrama.
Bem, vamos mais longe, da cabeça afundando ao tronco. Na área do ombro, observamos um plexo nervoso que consiste na medula espinhal torácica e nos nervos cervicais. Joelho dele (ao longo do braço) diverge tanto quanto ramos curtos e longos, e qualquer um deles pode sofrer danos isquêmicos se o fluxo sanguíneo do vaso que nutre o nervo for perturbado.
Um dos longos ramos do plexo braquial é o nervo mediano que passa ao longo da artéria do ombro ao longo da artéria do braço e depois se estende ao longo da borda medial do úmero. Na parte inferior do ombro mergulha sob o grupo Struser, em seguida, deixa na espessura do músculo redondo, chamado pronador, e deixa no antebraço. Nesse segmento, o nervo praticamente não tem galhos. Eles aparecem na área do antebraço e da mão.
No antebraço, o nervo passa sob os músculos responsáveis pela flexão dos dedos. Aqui, sob seu controle, está todo o grupo muscular anterior.
Na região da escova, o nervo mediano entra através do túnel do carpo, que é chamado de túnel do carpo. Aqui o nervo é responsável pela inervação dos músculos responsáveis pelo movimento do polegar e pela sensibilidade da pele desde a palma da mão até 3,5 dedos, incluindo os grandes músculos vermiformes e a articulação do punho.
Em conexão com a estrutura anatômica especial do nervo mediano em alguns lugares seus túneis vulnerabilidade máxima considerados, onde o nervo passa entre os músculos, ligamentos, articulações, onde ele pode ser apertados em conjunto com a artéria que corre nas proximidades, proporcionando nervo nutrição .. A síndrome do túnel incluem: síndrome do túnel do carpo, síndrome pronador redondo, síndrome de cinto Struzera, etc.
Neuropatia isquêmica do nervo mediano
Torna-se claro que, neste caso, não é apenas sobre a neuropatia isquêmica, mas a neuropatia de compressão-isquêmica do nervo mediano, onde isquemia ocorre devido à compressão de nervos e vasos sanguíneos. A causa de tal compressão pode ser lesões, tumores, processos inflamatórios e degenerativos nos músculos e articulações. Às vezes, a síndrome do túnel está associada à atividade profissional e ao desempenho regular de tarefas, nas quais há um pinçamento de nervos e vasos.
Os sintomas mais reveladores de doença são: dor grave que pode sofrer porções da superfície do antebraço medial, escova e 3 primeiros dedos, inchaço da área afectada, o advento de calor nesta zona (isquemia frequentemente uma folga com cianose e hipotermia), por vezes, marcada dormência e formigamento na mão e palma. Não se pode recolher um punho, dobrar ou flexionar o polegar não se dobra normalmente eo segundo dedo do pé, e com uma terceira dobra cancelado algumas dificuldades.
Neuropatia isquêmica do nervo ulnar
O nervo ulnar - este é um ramo longo do plexo braquial, que podem ser submetidos a apertar com os seus vasos de alimentação, fazendo com que se desenvolve neuropatia compressão-isquémica do nervo ulnar. Este nervo também dá um ramo, somente a partir do antebraço, mas ele é responsável pela inervação do flexor do cotovelo, punho, alguns dos músculos flexores digitais profundos encarregados de trazer o polegar e um intercostais vermiformes músculos, músculos da última dedo, a pele das palmas das mãos e dedos.
Juntamente com o nervo ulnar passa no canal cubital (também conhecida como canal cubital) e canal Guyon no pulso, que é o mais frequentemente observado a compressão, o que é acompanhado pela fraqueza da mão, o que é por isso que uma pessoa não pode executar movimentos habituais (ter algo na mão, imprimir no texto, tocar teclados, etc.). Dormência é também uma patologia síndrome característica é sentida no campo da mindinho e a porção de dedo anelar e do lado exterior da palma da mão.
Uma pessoa pode sentir desconforto e dor no cotovelo, que muitas vezes repousa no pulso e na escova. As falanges médias e extremas dos dedos estão constantemente dobradas, o que dá a impressão de uma pata de predador com garras.
As causas da patologia são idênticas à forma anterior de neuropatia. São lesões, inflamações, alterações reumáticas, além de realizar certos trabalhos e maus hábitos que levam à compressão nervosa na região do cotovelo ou do punho.
Outro ramo longo, emergindo do plexo braquial, é chamado nervo radial. Ele vai ao longo da parte de trás da axila e repousa contra a interseção do mais amplo músculo dorsal e tendão do tríceps do ombro. É neste lugar que a compressão do nervo radial é possível.
Em seguida, o nervo passa pelo sulco do úmero, espiralando em torno do próprio osso, onde também pode ser espremido. O clampeamento desse nervo também é possível na região do cotovelo, onde passa ao longo da parte interna da dobra do cotovelo, descendo até a escova na forma de dois ramos: superficial e profundo.
Neuropatia isquêmica do nervo radial
O nervo radial é responsável para a inervação do antebraço extensor muscular e mão, que descarregam a extensão do polegar perto falanges e transformar a palma para cima, proporciona sensibilidade cotovelo parte de trás do ombro, o lado traseiro do antebraço, uma escova de parte e os três primeiros dedos excepto o extremo (distal) falange.
Nervo radial neuropatia isquémica pode ser causada pela sua compressão devido ao trauma, a formação de tumores, a remoção prematura do chicote de fios, frequentes ondas regulares mãos no cotovelo ou no punho, dobrada durante o sono. Braços na área axilar são devido ao uso de muletas ou ao descansar no joelho dobrado no joelho durante a sessão. Contração do nervo radial na área da mão é possível quando se usa algemas.
A causa da neuropatia isquêmica pode ser alterações inflamatórias e degenerativas nos tecidos na região da passagem do nervo radial e vasos que o alimentam. A isquemia também pode resultar de doenças sistêmicas infecciosas e intoxicação grave.
Se estamos falando da derrota do nervo na axila, os sintomas serão a dificuldade em estender o braço na região do antebraço, a mão e as falanges dos dedos mais próximos à palma da mão. Há um forte enfraquecimento do pincel. Mesmo que você levante as mãos, o pincel ainda ficará suspenso. Uma pessoa não pode tirar o polegar de lado, sente dormência e formigamento da parte de trás dos primeiros 3 dedos, embora a sensibilidade das falanges distais persista.
Se o nervo é afetado no canal espiral, o reflexo do cotovelo e a extensão do braço no cotovelo não são violados, assim como a sensibilidade da superfície posterior do ombro.
Quando um nervo é ferido perto da articulação do cotovelo, uma pessoa experimenta dor e um distúrbio de sensibilidade nas costas da mão cada vez que eles têm que flexionar o braço na articulação do cotovelo. A sensibilidade do antebraço neste caso pode permanecer normal ou ligeiramente reduzida.
A lesão do nervo na região do punho é caracterizada por duas síndromes: Turner (em fraturas) e túnel radial (com compressão do ramo superficial). Em ambos os casos, as costas da mão e os dedos entorpecem, na parte de trás do polegar há uma sensação de queimação e dor que pode espalhar o braço inteiro.
Na área dos membros superiores se encontram vários nervo curto (longo torácica, subclávia, axilar, supra e nervos subescapulares, etc.), assim como longos ramos do nervo musculocutâneo e medial antebraços. Todos eles também podem ser submetidos à isquemia, mas isso acontece com muito menos freqüência do que com os nervos acima.
Neuropatias isquêmicas das extremidades superiores não são mais patologias senis. Eles são mais característicos de jovens e pessoas de meia-idade, ou seja, população fisicamente capaz.
E o que os nervos dos membros inferiores nos dizem, para os quais a neuropatia isquêmica também não é algo inimaginável, especialmente se levarmos em conta os frequentes casos de varizes e lesões nas pernas?
O controle dos músculos de nossas pernas é realizado por dois tipos de plexos nervosos. Um deles é chamado lombar, o segundo - sacro. A partir da espiral lombar, vários ramos aparecem na região ilio-crochet e inguinal, na região dos órgãos genitais, nas coxas. O plexo lombar também inclui o nervo lateral e o bloqueador.
Todos esses ramos estão envolvidos na inervação dos músculos e da pele da pequena pélvis e do quadril, e podem sofrer isquemia em maior ou menor extensão, mas não com tanta frequência quanto os nervos do plexo sacral.
O plexo sacral tem 3 departamentos: coccígea, genital e ciática. Mas de todas as fibras nervosas do plexo sacro, o maior dos nervos é mais frequentemente danificado, o que é chamado ciático devido à sua passagem na região glútea, e seu ramo é pequeno e nervo tibial. O nervo ciático se ramifica em dois ramos desiguais na segunda metade do comprimento da coxa, próximo à fossa poplítea.
O nervo ciático passa dentro da pelve e através de uma abertura especial vai para a superfície posterior do mesmo, mergulha sob o músculo em forma de pêra, corre ao longo do quadril ao longo da parte posterior e se divide não muito longe da fossa poplítea. Graças a esse nervo, podemos dobrar a perna no joelho.
O dano do nervo ciático é possível ao longo de todo o trajeto de sua passagem como resultado de lesões, processos tumorais, hematomas, aneurismas e compressão prolongada. Mas na maioria das vezes é espremido por um músculo em forma de pêra, alterado como resultado de várias patologias da coluna vertebral ou impropriamente administrado por injeção intramuscular.
A derrota do nervo ciático, bem como de outras estruturas nervosas, também é possível com patologias infecciosas e inflamatórias sistêmicas e efeitos tóxicos no corpo.
Os sintomas de lesão do nervo ciático são dor penetrante ao longo do nervo, limitando o movimento do membro, dormência e formigamento na parte posterior da canela e do pé, dificuldades em dobrar a perna no joelho.
A neuropatia do nervo ciático, de acordo com a frequência de ocorrência, perde apenas para a patologia de um dos seus ramos - o nervo peroneal. Esse nervo, passando sob o joelho, se divide no começo dos ossos fibulares. Assim, ramos profundos e superficiais tornam-se uma continuação do nervo. O primeiro vai ao longo da superfície externa da canela e do lado superior do pé, o segundo - ao longo da parte ântero-lateral da canela, com a transição para a parte medial, onde o nervo penetra sob a pele e se ramifica em duas partes. Essas partes são chamadas de nervos cutâneos intermediários e mediais.
A parte profunda do nervo peroneal é responsável pela inervação dos músculos, que desdobram o pé e os dedos dos pés, além de elevar a borda externa do pé. O ramo superficial controla os músculos que proporcionam a virada e a flexão plantar do pé, sua sensibilidade, inerva a pele entre os dedos e na parte inferior da canela.
Na maioria das vezes, a lesão do nervo peroneal ocorre em torno da cabeça da fíbula e do local onde o nervo sai do pé. A compressão do nervo e dos vasos que passam nestas áreas é chamada de síndrome do túnel superior e inferior. Além de compressão, incluindo o uso de sapatos apertados e imobilização prolongada de membros, lesões, infecções sistêmicas e intoxicações, a causa da doença pode ser alterações no tecido muscular e articulações causadas por doenças da coluna vertebral. Menos frequentemente, a doença causa tumores, patologias do tecido conjuntivo, distúrbios metabólicos.
Neuropatia do nervo peroneal
Mas perturbações cardiovasculares (por exemplo, veias varicosas ou trombose) e de compressão são considerados a causa mais comum de isquémico ou compressão-isquémica do nervo peroneal neuropatia.
Com a natureza isquêmica e compressiva da patologia, os sintomas da doença aparecem gradualmente, sua intensidade aumenta com o tempo. A derrota do nervo peroneal ao ponto de ramificação sob o joelho é caracterizada por problemas com a extensão do pé e dos dedos dos pés. O pé fica curvado para baixo, o que apresenta certas dificuldades durante a caminhada. Um homem tem que levantar as pernas com força, para não apertar o chão com os dedos (um pau ou a andadura de um cavalo). O paciente também pode sentir dores na parte externa da canela ou no pé.
Se a lesão isquêmica é submetida a um ramo profundo do nervo peroneal, a suspensão do pé não é tão pronunciada, mas as dificuldades em sua extensão e movimento com os dedos permanecem. Há uma diminuição na sensibilidade do dorso do pé e no espaço entre os dois primeiros dedos. Se a doença persistir por um longo tempo, você pode ver o afundamento das lacunas interósseos na parte de trás do pé.
Com neuropatia do ramo superficial do nervo peroneal, há uma diminuição na sensibilidade das superfícies laterais da tíbia na parte inferior e na região média da parte posterior do pé. Nestes locais, o paciente pode sentir dor. A flexão dos dedos não está quebrada, mas o giro do pé está um pouco enfraquecido.
Neuropatia isquêmica do nervo tibial
O nervo tibial passa através do centro da fossa poplítea, entre a cabeça medial e lateral do músculo gastrocnêmio carnoso, depois entre os flexores dos dedos e mergulha no enxerto do garfo do tornozelo. A partir daí, o nervo entra no canal do tarso, onde é firmemente fixado junto com uma das artérias tibiais pelo suporte do flexor. É nesse canal que o nervo é mais frequentemente espremido.
O nervo tibial controla os movimentos e sensibilidade da pele e músculos responsáveis pela flexão do pé e da perna, a dobra do pé no interior, vários movimentos dos dedos dos pés, extensão das falanges distais.
A causa do nervo neuropatia tibial isquémica em adição à compressão na secção do tarso pode tornar-se lesão (atletas frequentemente tais danos preparados), deformidade do pé, uma longa permanência em uma desconfortável posição, doença, do joelho e tornozelo, os processos tumorais, doenças metabólicas, patologias vasculares (por exemplo, vasculite, que causa inflamação e destruição das paredes vasculares).
Se o nervo tibial na área atingida pelo joelho, patologia clínica envolve uma violação do pé dobra para baixo (quando a situação é inversa patologia fibular, embora de fato, e em outro caso, há a incapacidade de obter nos "dedos"). Durante o movimento, a pessoa faz uma ênfase no calcanhar, tentando não se apoiar nas meias. O grupo posterior dos músculos pernas e pés gradualmente atrofias e pé começa a se assemelhar a garra do animal (situação idêntica é observada na neuropatia do nervo ulnar).
Um distúrbio de sensibilidade é observado no dorso da canela e no terço inferior da sua parte anterior, na região da sola. A sensibilidade é reduzida em toda a superfície dos primeiros 3 dedos e na parte de trás do 5º dedo. O quarto dedo é parcialmente afetado, porque é inervado por nervos diferentes.
Se a neuropatia é traumática, pelo contrário, a sensibilidade pode tornar-se excessivamente alta e a pele inchada.
A compressão do nervo e vasos que o alimentam no canal do tarso serão manifestados por dores de queimação e perfuração na região da sola, que são entregues ao músculo gastrocnêmio. A dor aumenta durante a corrida e a caminhada, e também se o paciente estiver em pé há muito tempo. Em ambas as extremidades do pé, um aumento patológico na sensibilidade é observado. Pare depois que o tempo se torne mais plano e os dedos se doem ligeiramente para dentro. Se você bater com um martelo na área do tendão de Aquiles, o paciente vai se queixar de dor neste local.
A derrota do nervo medial na sola se manifesta como dores na borda interna do pé e na parte de trás dos primeiros 3 dedos. Se você executar uma batida (percussão) na área do osso escafoide, então as dores afiadas serão sentidas no dedão do pé.
A compressão nervosa no canal do tarso e a lesão do ramo medial do nervo tibial são características de pessoas com alta atividade física, atletas, turistas. Na maioria das vezes eles são provocados por longas caminhadas ou corridas.
A derrota dos ramos do nervo tibial na região dos dedos é característica de pessoas com excesso de peso que adoram saltos. Assim, esta patologia é mais característica das mulheres. Ela é caracterizada pela síndrome da dor, que começa no arco do pé. A dor é sentida na base do pé e também penetra nos primeiros 2-4 dedos, fortalecendo-se durante a posição em pé ou caminhando.
A derrota dos ramos do nervo tibial na área do calcanhar causada por andar prolongada, sem sapatos ou solas finas, bem como desembarque no calcanhar durante o salto de uma altura, que se manifesta por dor e uma forte diminuição da sensibilidade nesta área. Mas às vezes os pacientes se queixam de sensações desagradáveis no calcanhar (formigamento, cócegas, etc.) ou aumentam sua sensibilidade ao toque (tocar nos tecidos é doloroso). Por causa do medo do aparecimento de tais sintomas, uma pessoa tenta andar, não pisar no calcanhar.
Deve ser dito que o nosso corpo está envolvido em torno de uma enorme rede de nervos e vasos que se cruzam. A violação do fluxo sanguíneo em qualquer parte do corpo pode levar à derrota dos nervos, ou seja, para o desenvolvimento de neuropatia isquêmica. E embora as razões para tais violações possam ser completamente diferentes, as conseqüências dos danos aos nervos sempre afetam a qualidade de vida do paciente, restringem o movimento, a capacidade de trabalho e, às vezes, a comunicação, afetando o estado psicoemocional de uma pessoa.

