Médico especialista do artigo
Novas publicações
Neuropatia isquémica
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
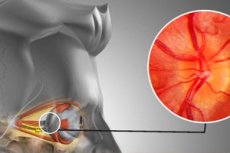
Nosso corpo é um sistema único, mas incrivelmente complexo, no qual tudo está interconectado. É evidente que, para o funcionamento perfeito e preciso de qualquer mecanismo multicomponente, é necessário um órgão que controle e direcione as ações de cada componente individual e de cada elo do sistema como um todo. Em nosso corpo, o papel de controle é atribuído ao sistema nervoso central, e a funcionalidade de todos os outros órgãos depende em grande parte de sua saúde. Distúrbios do sistema nervoso são geralmente chamados de neuropatias. Quando há danos nas estruturas que inervam vários órgãos, devido a uma interrupção no suprimento sanguíneo para uma área próxima do corpo, o termo "neuropatia isquêmica" vem à mente. E se estivermos falando de compressão do nervo e dos vasos sanguíneos por músculo, cartilagem ou tecido ósseo, tal patologia seria mais corretamente chamada de neuropatia compressiva-isquêmica.
 [ 1 ]
[ 1 ]
Epidemiologia
A neuropatia é, na maioria dos casos, um processo unilateral, ou seja, a lesão de um nervo de um lado não acarreta danos às fibras nervosas localizadas simetricamente no outro lado do corpo. No entanto, as estatísticas mostram que em cerca de 20 a 30% dos pacientes, o processo pode migrar para o outro lado após 3 a 5 anos. Ao mesmo tempo, a forma isquêmica da neuropatia afeta mais frequentemente pessoas mais velhas que apresentam alterações ateroscleróticas nos vasos (estreitamento do lúmen dos vasos devido ao colesterol depositado em suas paredes e à formação associada de coágulos sanguíneos que impedem o fluxo sanguíneo).
Causas neuropatia isquémica
Como já entendemos, a neuropatia isquêmica é uma perturbação do funcionamento normal das células nervosas devido à circulação sanguínea prejudicada. A causa da isquemia nervosa pode ser considerada os fatores que causam distúrbios circulatórios. Esses fatores incluem: distúrbios vasculares e grande perda sanguínea. No primeiro caso, temos distúrbios locais associados a doenças sistêmicas; no segundo, uma violação da hemodinâmica geral.
Quais distúrbios vasculares podem causar neuropatia isquêmica? Inflamação da parede vascular, alterações ateroscleróticas, formação de trombos, estenose arterial, que são observados nas seguintes patologias:
- Aterosclerose
- Hipertensão arterial
- Hipotensão
- Arterite de células gigantes, obliterante ou nodular
- Diabetes mellitus
- Discopatia da coluna vertebral com distúrbios vertebrobasilares
- Trombose vascular
- Varizes
- Doença cardíaca isquêmica e insuficiência cardíaca, etc.
Falando em distúrbios hemodinâmicos gerais, os fatores de risco aqui são sangramento do trato gastrointestinal, complicações durante intervenções cirúrgicas, sangramento ginecológico grave, lesões acompanhadas de grande perda sanguínea e diminuição da coagulação sanguínea (como resultado de diversas doenças). Houve casos de neuropatia que se desenvolveu em contexto de anemia.
No caso da neuropatia isquêmica compressiva, frequentemente chamada de síndrome do túnel, surgem patologias inflamatórias dos músculos, ossos e tecido conjuntivo, que levam ao seu inchaço (miosite, artrite, osteomielite, etc.). Qualquer inflamação causa inchaço dos tecidos. Ao aumentarem de tamanho, eles começam a comprimir o nervo e os vasos próximos.
Muitas vezes, essas neuropatias são consideradas complicações das doenças descritas acima. Elas podem ocorrer tanto durante a doença quanto vários meses após o desaparecimento dos sintomas agudos. Inflamações, especialmente as crônicas, não passam sem deixar vestígios. Muitas vezes, levam a alterações degenerativas nos tecidos (compactação, formação de tecido cicatricial e crescimentos patológicos, mobilidade articular limitada devido à deformação da cartilagem, etc.). Tudo isso cria condições anormais para as estruturas próximas, incluindo nervos e vasos sanguíneos.
Fatores de risco
Os fatores de risco para o desenvolvimento da neuropatia isquêmica compressiva incluem hipotermia dos tecidos corporais, penetração de uma infecção bacteriana ou viral no corpo, esforço excessivo regular de grupos musculares individuais, lesões (contusões graves, fraturas, rupturas de ligamentos, etc.), permanência prolongada em uma posição desconfortável que causa compressão de nervos e vasos sanguíneos em alguma área do corpo. A síndrome do túnel também pode ser causada por algumas doenças sistêmicas (patologias do sistema endócrino, distúrbios metabólicos, alterações reumáticas e outras nos tecidos corporais que alteram o formato do túnel – a cavidade entre músculos, ligamentos e ossos, por onde passa o nervo).
Patogênese
Neuropatia é uma palavra composta por duas partes. A primeira significa nervo, a segunda, patologia. Portanto, neuropatia deve ser entendida como uma patologia dos nervos relacionados ao sistema nervoso central ou periférico. Tal patologia é sempre causada por alguma causa que afetou o funcionamento do sistema nervoso e causou o aparecimento de sintomas dolorosos.
Dependendo da causa da patologia, distinguem-se vários tipos de neuropatia: sensorial, diabética, isquêmica, traumática, compressiva, etc. De acordo com a localização do nervo afetado, podem-se distinguir neuropatias do nervo óptico (neuropatia óptica), plexo lombar, nervo ilioinguinal, neuropatia do nervo supraescapular e facial, neuropatia das extremidades inferiores e superiores, etc.
Além disso, existe um tipo de patologia em que não um nervo é afetado, mas vários ao mesmo tempo, responsáveis pela inervação de uma determinada área, resultando na perda de sensibilidade e no comprometimento das funções motoras. Essa doença dos nervos é chamada de polineuropatia.
Os nervos são o que sentimos, percebemos e realizamos qualquer movimento, incluindo piscar e engolir. São os nervos que controlam a atividade motora dos músculos. Danos aos nervos prejudicam a condução dos impulsos vindos do cérebro. Os músculos não recebem esse sinal, ou o recebem tardiamente, ou ele é muito fraco e não garante o funcionamento correto das fibras musculares. Como resultado, a mobilidade do órgão, cuja inervação deveria ser realizada pelo nervo afetado, é prejudicada.
A neuropatia isquêmica é uma lesão nervosa causada por uma interrupção em sua nutrição. Sim, as células nervosas, como todas as outras do nosso corpo, também não conseguem funcionar em condições de fome. Para realizar suas atividades normais, elas precisam receber oxigênio, vitaminas, microelementos e outras substâncias importantes encontradas no sangue. Se o fluxo sanguíneo for interrompido, o sistema nervoso sofre, e posteriormente outros órgãos e sistemas do corpo humano. Nesse caso, a condução nervosa piora devido a alterações degenerativas nos próprios nervos e nos tecidos que os circundam.
Isquemia nervosa refere-se a patologias que podem afetar qualquer nervo em várias partes do corpo: rosto, olhos, tórax, costas, membros, se a pessoa tiver problemas de circulação sanguínea.
A neuropatia isquêmica compressiva é um tipo de doença ligeiramente diferente, mais comum nos membros superiores e inferiores devido à sua mobilidade, bem como na região da coluna vertebral. Esse tipo de patologia pode ser causado por alterações degenerativo-inflamatórias nos músculos e articulações, lesões e simplesmente pela permanência prolongada em uma posição desconfortável, quando os nervos e vasos próximos a eles são submetidos à compressão por algum tempo, o que leva à diminuição da sensibilidade dos tecidos. O aparecimento de desconforto já é um sinal de que algumas estruturas do corpo estão sofrendo estresse excessivo, piorando sua funcionalidade.
Vale ressaltar que a neuropatia é uma patologia bastante comum, especialmente se estivermos falando de sua variante isquêmica compressiva. Os grandes nervos occipital, acessório, supraescapular, axilar, o nervo torácico longo, os nervos radial, ulnar, mediano, ilioinguinal e outros, bem como diversos tipos de plexos nervosos, podem ser submetidos à compressão nos túneis músculo-ósseos e ao longo da coluna vertebral. E, em cada caso, a dor, como sinal claro de lesão nervosa, terá sua própria localização.
Sintomas neuropatia isquémica
Como a neuropatia é um conceito geral e a doença pode estar localizada em diferentes áreas do corpo, dependendo da área afetada, os sintomas podem variar ligeiramente. Os primeiros sinais de neuropatia isquêmica, que aparecem na maioria dos casos da doença, são considerados parestesia (sensação de dormência, formigamento e formigamento), dor de intensidade variável (no início da doença, na maioria das vezes, surda e inexpressiva), sensibilidade prejudicada da área afetada e mobilidade muscular reduzida (distúrbios do movimento).
A parestesia pode ser observada quando o nervo é comprimido devido a uma posição desconfortável. Se a doença for causada por alterações inflamatórias ou distróficas, o sintoma aparece principalmente à noite, em um contexto de estagnação do sangue venoso. Quando o nervo do joelho dos membros inferiores ou do cotovelo dos membros superiores é comprimido, esse sintoma é observado não apenas no local da compressão das estruturas nervosas, mas também na parte inferior do membro (antebraço e mão, canela e pé).
A dor pode ter características e intensidades variadas, muitas vezes surgindo sem motivo aparente. Ela se espalha para a zona de inervação do nervo afetado e se intensifica com a pressão no local por onde o nervo passa, flexão dos membros, aumento da carga e movimentos intensos.
Distúrbios de sensibilidade podem se manifestar como diminuição ou aumento, o que ocorre com muito menos frequência. Em alguns casos de neuropatia isquêmica compressiva aguda, nota-se inicialmente uma diminuição da sensibilidade do membro e, em seguida, um aumento significativo, de modo que até mesmo um toque leve causa uma sensação desagradável (tremores no corpo).
Às vezes, o limiar de sensibilidade do tecido pode aumentar ou diminuir. Na compressão nervosa aguda, esse sintoma pode aparecer logo no início da doença. Na neuropatia isquêmica, o comprometimento da sensibilidade é observado em estágios mais avançados da doença.
A função motora prejudicada dos órgãos inervados pelo nervo afetado não é apenas um dos sintomas da doença. Pode atuar como um fator que agrava a isquemia tecidual. Inicialmente, a pessoa limita a mobilidade dos músculos e articulações devido à dor que ocorre. Mas, posteriormente, a hipodinâmica, ou melhor, a falta de treinamento muscular regular, que ocorre mesmo durante atividades cotidianas e movimentos habituais nos quais às vezes nem sequer pensamos, leva a alterações degenerativas adicionais (atrofia de nervos e músculos).
Outro sintoma comum da neuropatia é o inchaço do tecido na área afetada, o que também agrava a situação, contribuindo para uma compressão ainda maior do nervo. Assim, a neuropatia isquêmica pode facilmente se transformar em isquemia compressiva, que é a mais frequentemente observada.
Como já dissemos, os sintomas da doença dependem da localização do nervo afetado. Por exemplo, a neuropatia óptica isquêmica, na qual se observa dano ao nervo óptico, apresenta sintomas específicos:
- uma diminuição acentuada da visão, que na maioria dos casos é observada após o despertar, mas também pode ser provocada por atividade física, banho quente, sauna ou sauna,
- mudança na percepção das cores,
- episódios de visão turva antes de mudanças repentinas,
- dores de cabeça intensas,
- uma sensação de desconforto e dor surda dentro do olho, como se estivesse atrás dele.
Os últimos 3 sintomas não são observados em todos os casos. A dor pode não aparecer ou ser muito fraca.
A lesão do nervo óptico afeta principalmente a visão periférica. O campo visual pode estreitar-se concentricamente ou ser perdido em áreas individuais nas regiões inferior, temporal e nasal, e às vezes há defeitos individuais chamados escotomas.
Dor muscular e latejante nas têmporas também podem ocorrer. Às vezes, a pessoa sente dor ao pentear o cabelo. Nos locais por onde passa a artéria temporal, a dor é sentida de forma especialmente intensa, principalmente à palpação. Esses sintomas indicam não apenas o desenvolvimento de neuropatia, mas também sua causa: arterite (inflamação das paredes dos vasos).
A neuropatia isquêmica dos membros inferiores pode se manifestar não apenas por dor, parestesia e mobilidade articular prejudicada. A marcha da pessoa muda, ela posiciona o pé incorretamente, cambaleia ao caminhar e, com o aumento da dor e devido à fraqueza muscular progressiva, pode até perder o equilíbrio. O pé também pode apresentar febre alta, os dedos podem dobrar como garras, úlceras difíceis de cicatrizar podem surgir na pele dos pés, as unhas podem ficar quebradiças, etc.
Com isquemia dos nervos da região lombar e inguinal, bem como com danos nas extremidades inferiores, pode-se observar diminuição da atividade sexual, episódios frequentes de micção, postura forçada com inclinação para a frente, dor na região do pênis, escroto e testículos nos homens.
A isquemia do nervo facial é uma visão ainda mais desagradável. Os pacientes apresentam paresia dos músculos faciais (uma careta estranha aparece no rosto, os olhos podem estar semicerrados, a boca pode estar ligeiramente aberta em um ou ambos os lados, etc.). Dependendo da parte do nervo danificada, podem ocorrer lacrimejamento, olhos secos, salivação, alterações no paladar, alterações na expressão facial e movimentos faciais forçados.
Complicações e consequências
Mesmo após um estudo superficial dos sintomas dos vários tipos de neuropatia isquêmica, é fácil entender que tal patologia terá o impacto mais negativo na qualidade de vida do paciente. A síndrome dolorosa não permite que a pessoa se mova normalmente, pois a qualquer movimento ou exposição ao calor, ela aumenta significativamente.
Frequentemente, a neuropania dos nervos periféricos é complicada por contratura dos membros. Se a mobilidade das articulações estiver gravemente comprometida, torna-se difícil para a pessoa caminhar. É claro que tal situação pode se tornar um obstáculo ao desempenho de funções profissionais.
Na neuropatia óptica isquêmica, a pessoa começa a enxergar mal, tem má orientação espacial, é forçada a deixar o trabalho e se recusa a dirigir. Em casos graves, a lesão do nervo óptico resulta em cegueira ocular e, na patologia bilateral, diagnosticada em 30 a 35% dos pacientes, ambos os olhos podem ficar cegos sucessivamente.
Se a claudicação e a cegueira causam compaixão e pena nas pessoas, então distorções na aparência, salivação e outros sintomas observados na isquemia do nervo facial podem causar ridículo e hostilidade por parte de estranhos. É claro que tal pessoa não conseguirá trabalhar na produção ou em um escritório, e também terá dificuldades na comunicação com as pessoas. Além disso, a pessoa se sentirá inferiorizada e se preocupará muito com isso, o que não contribuirá para a recuperação ou alívio dos sintomas.
Quando a neuropatia afeta os nervos da região da virilha e das extremidades inferiores, surgem conflitos na família devido a problemas na vida sexual, começam os complexos, desenvolvem-se neuroses e depressão.
Como podemos ver, independentemente da localização do nervo afetado, a doença certamente afetará a vida do paciente para pior. E isso já é motivo para pensar se vale a pena esperar até que as complicações comecem ou se apressar para consultar um médico especialista que, após os exames necessários, prescreverá um tratamento eficaz.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Diagnósticos neuropatia isquémica
Ao consultar um médico, as medidas diagnósticas começam desde o momento em que o médico vê o paciente, pois alguns sintomas de neuropatia isquêmica podem ser observados a olho nu. O exame visual, juntamente com o estudo do histórico e das queixas do paciente, permite ao médico presumir que houve dano nervoso. Para confirmar sua suspeita, o clínico geral encaminha o paciente a um neurologista para consulta.
O neurologista primeiro verifica os reflexos nervosos e a sensibilidade corporal na área onde o paciente sente dor, por meio de palpação, percussão com martelo e teste de Phalen (se estivermos falando de isquemia do nervo mediano na região do túnel do carpo). A redução do tônus muscular e da pele pode ser notada por palpação e visualmente.
A ausência ou enfraquecimento dos reflexos, a diminuição da sensibilidade corporal e da atividade motora, sinais de atrofia muscular já permitem um diagnóstico preliminar. Mas o objetivo do médico também é determinar as causas do dano às fibras nervosas, pois sem sua eliminação, o tratamento dificilmente será eficaz.
Para determinar a causa do dano às estruturas nervosas, apenas o relato do paciente sobre eventos recentes não será suficiente. É bem possível que o problema esteja longe de ser novo; a pessoa simplesmente não prestou atenção a ele, embora mencionar lesões anteriores possa fornecer uma pista sobre o que está acontecendo.
Mais informações sobre o problema podem ser obtidas por meio de estudos específicos. Métodos comuns de diagnóstico instrumental de neuropatias incluem:
- Radiografia de órgãos na área de suspeita de neuropatia,
- Ultrassonografia dos órgãos afetados pela doença (mostra áreas de compressão nervosa, aumento do tônus muscular, etc.),
- Angiografia dos vasos cerebrais e periféricos usando componentes fluorescentes (ajuda a identificar defeitos nas paredes das artérias e veias, alterações escleróticas nas mesmas, alterações fibrosas observadas com a idade, diferenças no diâmetro dos vasos, estenoses, etc.),
- Dopplerografia de grandes artérias (permite observar qualquer alteração no fluxo sanguíneo),
- Eletroneuromiografia (permite avaliar a passagem de impulsos elétricos pelo tecido nervoso, o que fornece informações sobre o grau de dano nervoso: completo ou parcial),
- Ultrassonografia (permite visualizar a área de compressão do nervo e avaliar seu grau),
- Ressonância magnética (considerada o melhor método de visualização, pois permite obter uma imagem tridimensional e examinar a situação de todos os lados).
A neuropatia isquêmica é mais frequentemente entendida como uma patologia do nervo óptico, que na verdade está associada a um distúrbio circulatório no olho (em todos os outros casos, estamos falando mais do tipo de neuropatia isquêmica compressiva). O diagnóstico da neuropatia óptica não se limita ao exame clínico geral. Na maioria das vezes, as medidas diagnósticas incluem cardiologista, endocrinologista, hematologista, reumatologista, neurologista e outros especialistas (o que também é possível no caso de neuropatias periféricas), e exames específicos também são prescritos.
Nesse caso, o terapeuta encaminhará o paciente inicialmente a um oftalmologista. O oftalmologista ouvirá o paciente, avaliará a situação a olho nu e, em seguida, realizará uma oftalmoscopia, que pode ser usada para avaliar a condição do nervo óptico e do fundo do olho. A isquemia será indicada por palidez e edema do nervo óptico, edema da retina, capilares estreitos na área afetada e forte preenchimento das veias periféricas, além da presença de focos de pequenas hemorragias. Infelizmente, na fase aguda da neuropatia óptica posterior, essas alterações ainda não são visíveis, o que dificulta o diagnóstico oportuno dessa doença perigosa.
Um teste obrigatório é realizado para examinar a acuidade visual, a percepção de cores e o teste de campo visual para identificar vários defeitos, como perda de certas áreas do campo visual.
É aconselhável realizar estudos eletrofisiológicos especiais, como a avaliação da frequência crítica de fusão de cintilação, retinografia e alguns outros, que ajudam a determinar o estado funcional real do nervo óptico.
O paciente deve realizar exames de sangue: clínicos, de glicemia, bioquímicos e um coagulograma. Um ponto importante é a avaliação dos indicadores de coagulação sanguínea, bem como dos níveis de colesterol e lipoproteínas. Em caso de neuropatias com irradiação de dor para as costas e região lombar, bem como para determinar o estado funcional dos órgãos excretores, necessário para a administração segura de medicamentos, um exame de sangue é prescrito.
Diagnóstico diferencial
O diagnóstico diferencial da neuropatia isquêmica pode ser difícil devido à disseminação da dor ao longo do nervo, o que impossibilita a rápida determinação da localização da lesão. Além disso, os sintomas da neuropatia frequentemente coincidem com miopatias inflamatórias, neurites, condições congestivas e processos tumorais, que, aliás, também podem causar compressão do nervo e distúrbios circulatórios.
Quem contactar?
Tratamento neuropatia isquémica
A neuropatia isquêmica é um tipo especial de patologia do sistema nervoso, em que o tempo é tudo. Distúrbios circulatórios afetam muito rapidamente as células nervosas, que praticamente não se regeneram. Portanto, quanto mais tempo as fibras nervosas apresentarem deficiência de nutrição e respiração e não houver tratamento adequado, mais graves serão as consequências.
Prevenção
Nas neuropatias isquêmicas compressivas e na neuropatia do nervo facial, com tratamento adequado, é possível alcançar a normalização da condição. O principal é iniciar o tratamento da doença logo que os primeiros sintomas apareçam. É evidente que, em casos graves de neuropatia periférica, a melhora nem sempre ocorre, e a pessoa pode enfrentar não apenas tratamento hospitalar de longo prazo, mas também receber um grupo de apoio à deficiência.
A lesão nervosa isquêmica está sempre associada a distúrbios circulatórios, o que acarreta distúrbios metabólicos nos tecidos corporais. Isso significa que a prevenção de lesões isquêmicas consiste no tratamento oportuno de diversas patologias vasculares. A prevenção de neuropatias isquêmicas compressivas é considerada a prevenção e o tratamento oportuno de doenças inflamatórias dos músculos, ossos e articulações, bem como de quaisquer patologias infecciosas sistêmicas.
Uma opção vantajosa para todos, em qualquer caso, seria seguir estas regras:
- manter um estilo de vida saudável, parar de fumar e de abusar do álcool,
- evitar esforço físico excessivo e permanência prolongada em posição desconfortável,
- praticar uma alimentação equilibrada, limitando o consumo de alimentos com altos níveis de colesterol ruim, que posteriormente se deposita nas paredes dos vasos sanguíneos,
- praticar esportes amadores, fazer exercícios diários, fortalecer-se,
- faça caminhadas ativas ao ar livre todos os dias (o movimento estimula o metabolismo intensivo e a circulação sanguínea).
A neuropatia isquêmica, na maioria dos casos, é uma consequência desagradável da nossa atitude equivocada em relação à vida e à saúde. Portanto, o tratamento desta doença implica em mudanças adicionais no seu estilo de vida e na formação de uma atitude responsável em relação ao seu corpo.
Previsão
O prognóstico da neuropatia isquêmica e isquêmica compressiva depende da localização do nervo afetado. Em caso de isquemia do nervo óptico, o prognóstico geralmente é desfavorável. Na maioria dos pacientes, mesmo após um tratamento eficaz, a visão permanece enfraquecida. Muitos se queixam de perda de campo visual. Isso se refere a manchas escuras vazias na frente dos olhos (escotomas).
 [ 42 ]
[ 42 ]

