Médico especialista do artigo
Novas publicações
Síndrome da Polónia
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
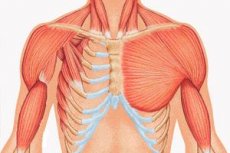
Uma anomalia rara da formação intrauterina da estrutura corporal, que consiste principalmente em hipoplasia da parte esternal e costal do músculo peitoral maior ou sua ausência completa. Ela leva o nome de um cirurgião inglês que descreveu um espécime com um defeito costo-muscular que encontrou enquanto trabalhava meio período em um necrotério, ainda estudante. A. Poland não foi o primeiro; antes dele, casos individuais já haviam atraído a atenção na França e na Alemanha no início do século XIX, mas foi sua publicação que marcou o início de um estudo sério dessa patologia congênita. No limiar do século XX, J. Thompson publicou uma descrição completa dessa doença. Desde então, cerca de 500 casos semelhantes foram descritos na literatura médica mundial.
Epidemiologia
Estatísticas de morbidade mostram que anomalias costomusculares congênitas, expressas em graus variados, ocorrem em média em um recém-nascido a cada 30 mil ou um pouco mais de crianças nascidas vivas. Meninos nascem com esses defeitos de desenvolvimento com mais frequência.
Até 80% das deformidades na síndrome de Poland são do lado direito. Os distúrbios se manifestam em graus variados e não há correspondência entre a gravidade das anomalias na formação do tórax e da mão.
Causas Síndrome da Polónia
As causas do nascimento de crianças com essa anomalia permanecem hipotéticas até o momento. O tipo de herança e o gene que transmite essa patologia não foram determinados, mas há descrições de histórias familiares raras com síndrome de Poland. Presume-se herança recessiva. Acredita-se que a probabilidade de transmissão da doença de um pai doente para seus filhos seja de aproximadamente 50%. A maioria dos casos é solitária. Os fatores de risco para o nascimento de crianças com essa anomalia são os efeitos teratogênicos externos e internos no embrião durante o período de postura e desenvolvimento de órgãos e sistemas. Existem várias hipóteses que explicam a etiologia e a patogênese desse defeito costo-muscular, mas nenhuma delas foi totalmente confirmada. A suposição mais provável é que algum fator desfavorável provoque insuficiência do suprimento sanguíneo embrionário na sexta semana de gestação, quando a artéria subclávia é formada. Isso causa seu subdesenvolvimento (estreitamento do lúmen) e suprimento sanguíneo insuficiente, o que leva à hipoplasia local de tecidos moles e ossos. A extensão da lesão é determinada pelo grau de dano à artéria e/ou seus ramos.
As razões também incluem uma interrupção na migração de células dos tecidos musculares das costelas torácicas do embrião ou seu trauma intrauterino. No entanto, nenhuma dessas hipóteses possui evidências confiáveis suficientes até o momento.
Sintomas Síndrome da Polónia
Os primeiros sinais desta anomalia congênita são visualmente perceptíveis já na infância, pela aparência característica do músculo peitoral e da axila. E na presença de hipoplasia da mão, desde o nascimento.
O complexo de sintomas da síndrome é o seguinte:
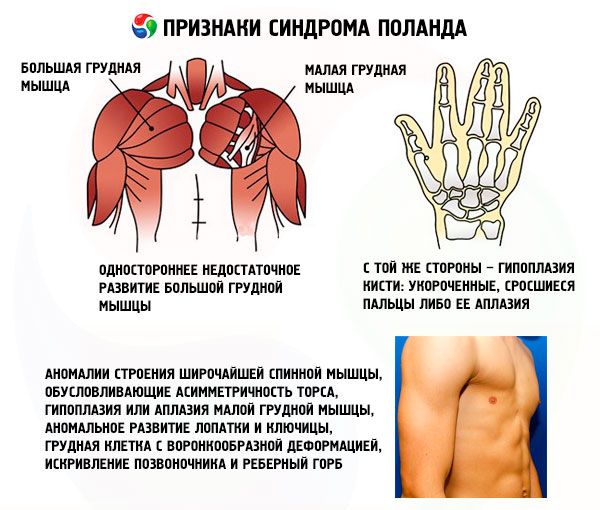
- desenvolvimento unilateral insuficiente do músculo peitoral maior ou de seus fragmentos, mais frequentemente o esternal e o costal;
- do mesmo lado – hipoplasia da mão: dedos encurtados e fundidos ou sua aplasia; desenvolvimento insuficiente da glândula mamária ou sua ausência, atelia; afinamento da camada de gordura subcutânea; ausência de pelos axilares; anomalias na estrutura do tecido costal cartilaginoso/ósseo ou sua ausência completa (geralmente III e IV).
A presença de todos os sinais descritos na segunda parte não é obrigatória; eles podem ser combinados com o primeiro de diversas maneiras.
Além das listadas, podem ocorrer anormalidades extremamente raras na estrutura do músculo grande dorsal, causando assimetria do tronco, hipoplasia ou aplasia do músculo peitoral menor, desenvolvimento anormal da escápula e da clavícula, tórax em funil, curvatura da coluna e giba costal.
Com o lado esquerdo defeituoso, a transposição de órgãos internos é frequentemente observada, em particular, o coração é deslocado para a direita. Com uma localização normal do coração, em combinação com a ausência de costelas, ele fica praticamente desprotegido e seus batimentos são perceptíveis sob a pele.
A síndrome de Poland em crianças geralmente é perceptível desde o nascimento, mas em alguns casos pequenos defeitos não são detectados até cerca dos três anos de idade.
De acordo com a localização, os defeitos nos elementos estruturais do tórax são divididos em deformações das paredes anterior, posterior e lateral.
A síndrome de Poland em meninas durante a puberdade, mesmo em sua forma mais branda, se manifesta pelo fato de a mama do lado defeituoso não se formar ou ficar atrasada no desenvolvimento, estando localizada visivelmente mais alta do que no lado normal. Em casos leves da doença em meninos, a síndrome às vezes é detectada bem tarde, na adolescência, quando não é possível "bombear" o músculo do lado defeituoso.
A síndrome de Poland em mulheres não afeta os níveis hormonais nem a capacidade de conceber um filho.
Na maioria dos casos, a síndrome de Poland é um defeito estético: na maioria das vezes, o músculo peitoral está deformado ou ausente, não há defeito no tórax e a mão está totalmente funcional. As funções motoras do membro superior são preservadas e nada impede que esses pacientes pratiquem esportes intensamente.
No entanto, existem outros tipos mais traumáticos dessa patologia. As consequências e complicações desses casos são um pouco mais graves. Dependendo da gravidade das deformações, o paciente pode desenvolver distúrbios respiratórios e hemodinâmicos. Em casos de ausência completa da estrutura costocondral, geralmente é detectada uma hérnia pulmonar, e os distúrbios respiratórios se manifestam desde o nascimento.
Em casos mais raros de patologias do lado esquerdo, em combinação com a ausência de costelas com disposição normal dos órgãos, o coração está localizado diretamente sob a pele. A vida de tal paciente está constantemente ameaçada por perigos associados a possíveis traumas e paradas cardíacas.
Uma criança com defeito torácico pronunciado geralmente apresenta problemas hemodinâmicos devido à diminuição da pressão arterial sistólica e ao aumento da pressão diastólica, em combinação com o aumento da pressão venosa. Essas crianças são caracterizadas por fadiga aumentada, síndrome astênica e podem ficar para trás em relação aos seus pares no desenvolvimento físico.
As manifestações da síndrome de Poland também dizem respeito à estrutura da artéria subclávia e/ou seus ramos, o que cria condições para a interrupção do fluxo sanguíneo arterial no lado do defeito.
Observam-se algumas anomalias anatômicas na estrutura e no posicionamento de órgãos internos vitais. O grau de sua expressão pode complicar significativamente a condição do paciente. Trata-se de um desvio do coração da posição normal em uma direção ou outra, até a transposição, expansão de suas bordas ou rotação no sentido horário, e hipoplasia do pulmão e do rim no lado defeituoso.
Estágios
Quatro estágios de formação do tórax podem ser distinguidos nesta doença.
O primeiro é típico da maioria dos casos conhecidos, quando apenas os tecidos moles são desenvolvidos anormalmente, e o formato do tórax e a estrutura das partes cartilaginosas e ósseas das costelas são normais.
A segunda é quando as deformações afetam o tórax: o lado defeituoso, com as partes ósseas e cartilaginosas das costelas preservadas, fica levemente deprimido na área das cartilagens costais, o esterno fica meio virado para o lado e, no lado oposto, frequentemente se observa uma parte saliente (em forma de quilha) do tórax.
No terceiro estágio, a estrutura da parte óssea das costelas é preservada, mas a parte cartilaginosa é subdesenvolvida, o tórax é assimétrico, o esterno é chanfrado em direção à deformação, mas nenhuma anomalia grosseira é detectada.
O quarto estágio é caracterizado pela ausência da parte cartilaginosa e óssea das costelas de um a quatro (do III ao VI). No lado defeituoso, no lugar das costelas ausentes, há uma depressão, e o esterno é visivelmente curvado.
No entanto, em qualquer estágio da formação dos elementos da estrutura torácica, o estado corporal da criança pode ser normal (compensado), com melhoras periódicas (subcompensado) e com deterioração crescente do funcionamento dos órgãos internos e do sistema esquelético (descompensado). Isso depende das características individuais do corpo, da taxa de desenvolvimento, das comorbidades e do estilo de vida.
Diagnósticos Síndrome da Polónia
A patologia costomuscular congênita é determinada visualmente: o médico palpa o paciente e solicita uma radiografia. Isso geralmente é suficiente para identificar o grau e o tipo de lesão torácica. Um quadro mais preciso da doença pode ser obtido por tomografia computadorizada e ressonância magnética.
Também é prescrito um exame de ultrassom da artéria subclávia para determinar seu diâmetro, um exame de ultrassom do cérebro e outros diagnósticos instrumentais, conforme indicado.
Para avaliar defeitos anatômicos concomitantes, é necessária uma consulta com um cardiologista e realização de eletrocardiograma, exame de ultrassom do coração, bicicleta ergométrica, ecocardiograma e Dopplerografia dos principais vasos.
Em caso de distúrbios respiratórios, é necessária uma consulta com um pneumologista, que pode prescrever um estudo do estado funcional dos pulmões, por exemplo, uma espirografia.
Os resultados dos testes para esta doença geralmente estão dentro dos limites normais, desde que não haja patologias concomitantes.
Medidas diagnósticas cuidadosas permitem uma avaliação precisa da extensão das intervenções reconstrutivas.
Quais testes são necessários?
Quem contactar?
Tratamento Síndrome da Polónia
Esta patologia é passível de tratamento cirúrgico. Frequentemente, conforme as indicações, inicia-se na primeira infância. Às vezes, várias intervenções cirúrgicas podem ser necessárias, por exemplo, em caso de defeito torácico grave ou aplasia costal, para garantir a segurança do coração ou normalizar o sistema respiratório. Essas cirurgias são realizadas em departamentos de cirurgia torácica. Seu objetivo é proteger ao máximo os órgãos internos, garantir seu funcionamento normal, eliminar as curvaturas do tórax, restaurá-lo e recriar a relação anatômica natural dos tecidos moles.
A principal e mais difícil etapa do tratamento cirúrgico desta síndrome é a eliminação da curvatura dos elementos esqueléticos do tórax e a substituição das costelas ausentes. Diferentes métodos de toracoplastia são utilizados. Em caso de localização do defeito no lado direito e ausência, por exemplo, das costelas III e IV, é realizada a divisão das costelas II e V. A deficiência de quatro costelas é corrigida com o transplante de parte das costelas retiradas do lado sadio do tórax do paciente. Na prática médica moderna, a preferência é dada aos implantes de titânio para transplante de tecidos do paciente.
Em crianças pré-escolares, uma malha densa é colocada na área do defeito da costela, protegendo os órgãos internos e não interrompendo o desenvolvimento posterior das costelas, uma vez que a cirurgia plástica de costelas em crianças pode levar à curvatura secundária dos elementos do tórax esquelético, causada pela formação irregular de costelas saudáveis e operadas da criança.
A correção cirúrgica da curvatura grave do esterno é realizada por meio de esternotomia em cunha.
Se houver subdesenvolvimento da mão, a assistência cirúrgica é fornecida por traumatologistas ortopédicos.
No primeiro estágio da síndrome de Poland, o único objetivo da intervenção cirúrgica é eliminar o defeito estético. Se houver um defeito nos músculos peitorais, a relação anatômica normal é restaurada utilizando o tecido muscular do paciente (parte do músculo serrátil anterior ou do músculo reto abdominal pode ser usada para esse fim) ou utilizando uma prótese de silicone. Para os homens, próteses de silicone individuais são mais desejáveis, visto que o transplante muscular não proporciona um efeito estético completo e, em vez de um defeito muscular, surgem dois. No entanto, a escolha do método cirúrgico é sempre determinada dependendo do caso específico.
Nas mulheres, o músculo grande dorsal é deslocado de trás para a frente, criando simultaneamente uma estrutura e uma camada muscular. Após a cicatrização, é realizada a mamoplastia reconstrutiva.
Essas cirurgias são consideradas limpas, e a profilaxia medicamentosa é prescrita individualmente, levando em consideração o escopo da cirurgia, a presença de implantes, a tolerância aos medicamentos, a idade e as doenças concomitantes do paciente. O volume mínimo de profilaxia medicamentosa inclui antibioticoterapia pré-operatória (prescrita uma hora antes do início da cirurgia e encerrada no máximo um ou dois dias depois), alívio da dor e sedação, restauração da função intestinal e drenagem da cavidade pleural (se for realizada toracoplastia). Os antibióticos cefalosporínicos de segunda e terceira gerações são os mais utilizados na prevenção de complicações bacterianas.
A cefuroxima é um bactericida ß-lactâmico de amplo espectro cujo mecanismo de ação é interromper a síntese da membrana celular bacteriana. É um antagonista de cepas bacterianas gram-positivas e gram-negativas, incluindo aquelas resistentes às penicilinas sintéticas – ampicilina e amoxicilina. Após administração intramuscular de 0,75 g do fármaco, o nível sérico máximo é observado após no máximo uma hora, e intravenosa – após 15 minutos. As concentrações necessárias são mantidas por mais de cinco e oito horas, respectivamente, e são registradas nos tecidos ósseo e mole, bem como na pele. É completamente eliminada em 24 horas. Contraindicado em caso de sensibilização a outras cefalosporinas e com cautela em caso de alergia a agentes do tipo penicilina.
Em caso de alergia a cefalosporinas, pode ser prescrita vancomicina. Este medicamento é usado apenas por via intravenosa, por gotejamento, durante uma hora (0,5 g após seis horas ou 1 g após doze horas). Para pacientes com disfunção renal, a dose é ajustada.
Antes de prescrever um antibiótico, geralmente é realizado um teste de sensibilidade para evitar complicações cirúrgicas. Os efeitos colaterais, exceto reações alérgicas, podem ser negligenciados com profilaxia de curto prazo.
No primeiro dia após a intervenção cirúrgica, o alívio da dor é proporcionado por analgésicos narcóticos. Por exemplo, o Promedol, um analgésico opioide que aumenta significativamente o limiar da dor, inibe reações a irritantes, acalma e acelera o processo de adormecimento. É utilizado na forma de injeções subcutâneas e intramusculares. A dose máxima é de 160 mg por dia. O corpo ocasionalmente reage à introdução deste medicamento com náuseas, tonturas e desenvolvimento de euforia.
No segundo dia após a cirurgia, o medicamento narcótico é alternado com um medicamento não narcótico e, então, o Promedol é prescrito somente antes de dormir.
No período pós-operatório, antes do início da evacuação espontânea, os pacientes recebem enemas hipertônicos, o consumo de doces e água gaseificada é excluído. É prescrito Proserina, que estimula a função secretora das glândulas do trato gastrointestinal, bem como das glândulas sudoríparas e brônquicas, tonifica a musculatura lisa do intestino e da bexiga, bem como a musculatura esquelética. Contraindicado em casos de sensibilização, tireotoxicose e patologias graves do sistema cardiovascular. Administrado por via oral meia hora antes das refeições, a dose diária (não superior a 50 mg) é dividida em duas ou três doses.
Também são prescritos medicamentos que melhoram a circulação sanguínea nos tecidos e seu suprimento de oxigênio: Riboxina, Solcoseryl, Actovegin - melhorando os processos metabólicos, a microcirculação sanguínea e a cicatrização de feridas pós-operatórias.
Para monitorar as cavidades pleurais no período pós-operatório imediato, o exame de ultrassom é usado para realizar a drenagem pleural se sangue e transudato forem detectados ali.
Após a cirurgia de transplante de costela, o paciente permanece em observação no hospital por cerca de 14 dias, e o período de recuperação dura vários meses. Após a cirurgia, recomenda-se limitar a atividade física e evitar choques e pancadas na área da cirurgia por um ano.
A cirurgia plástica muscular é uma operação menos traumática; o paciente geralmente recebe alta após dois ou três dias; a atividade física deve ser limitada por um mês.
As medidas de reabilitação devem promover a rápida desintoxicação do corpo e a normalização dos processos metabólicos, a melhora da microcirculação sanguínea e a restauração dos tecidos na área operada. Os pacientes recebem prescrição de vitaminas (C, A, E, grupo B, D3, cálcio, zinco) que promovem a cicatrização da pele, tecidos moles e ossos, fortalecendo o sistema imunológico e melhorando o estado geral do corpo. No hospital, as vitaminas são administradas por via intramuscular e oral; na alta, o médico pode recomendar a ingestão de complexos vitamínicos e minerais.
Após o tratamento cirúrgico, os sistemas circulatório e respiratório adaptam-se bem ao sono induzido por medicamentos. Do primeiro ao décimo dia de tratamento, recomenda-se aos pacientes exercícios respiratórios, massagens e exercícios terapêuticos.
Durante o período de reabilitação, é prescrito tratamento fisioterapêutico, visando aumentar o tônus dos músculos esqueléticos e respiratórios, desenvolver postura e marcha corretas: eletroforese, terapia eletromagnética e magnética, procedimentos de tratamento térmico (lama terapêutica, parafina, ozocerita), hidroterapia (natação, hidromassagem, banhos de pérolas).
Tratamento alternativo
A medicina tradicional pode ajudar na preparação para a cirurgia e estimular os processos de recuperação do corpo, saturando-o com vitaminas naturais em vez de sintéticas.
É útil consumir misturas de vitaminas e minerais que fortalecem o sistema imunológico, melhoram a circulação sanguínea e aceleram a cicatrização de feridas pós-operatórias.
- Triture de qualquer maneira 500 g de cranberries, um copo de nozes descascadas, quatro maçãs grandes com casca verde, removendo o miolo. Adicione meio copo de água e 500 g de açúcar e leve ao fogo baixo. Ferva, mexendo regularmente. Guarde em um pote com tampa. Tome uma colher de sopa várias vezes ao dia.
- Moa damascos secos, passas, nozes e limões em partes iguais, removendo as sementes, mas com a casca. Adicione mel na mesma quantidade e misture bem. Guarde na geladeira em um recipiente de vidro com tampa. De manhã, 30 minutos antes de comer, consuma uma colher de sopa dessa mistura.
É bom beber sucos frescos de vegetais e frutas disponíveis (no inverno - cenoura, maçã, frutas cítricas). Eles podem ser misturados, por exemplo, a combinação clássica é cenoura e maçã. O tratamento com sucos dura três semanas: 1 semana - meio copo de suco uma vez ao dia pela manhã, antes das refeições; 2 semanas - a mesma quantidade, mas de manhã e antes do almoço; 3 semanas - meio copo de suco uma vez ao dia. O tratamento pode ser repetido, mas não antes de dez dias.
Você pode preparar chá, tanto preto quanto verde, com pedaços secos de casca de frutas cítricas.
Você pode aumentar sua imunidade e melhorar sua circulação sanguínea, especialmente no inverno e na primavera, quando seu corpo está com deficiência de vitaminas, usando um arsenal de tratamentos à base de ervas. As seguintes misturas de ervas são consumidas no lugar do chá no café da manhã, após as refeições.
- Misture folhas de urtiga e capim-limão amassadas (150 g cada) com 50 g de sálvia. Ferva uma colher de chá da mistura de ervas em uma garrafa térmica com 200 ml de água fervente. Coe após duas horas e adicione uma colher de chá de mel.
- Prepare uma mistura de ervas com erva-cidreira picada, folhas de morango e flores de camomila. Misture uma colher de sopa da mistura com água fervente (250 ml) e coe após 20 minutos.
Uma infusão de sorveira vermelha seca é bebida meio copo quatro vezes ao dia: prepare duas colheres de sopa de frutas vermelhas em ½ litro de água fervente, deixe por pelo menos um quarto de hora, coe, você pode adicionar mel.
A homeopatia é um método de tratamento conservador e dificilmente ajuda a corrigir deformidades congênitas, mas os preparados homeopáticos são bastante eficazes na preparação para cirurgias ou na ativação do processo de recuperação. Arsenicum album, Arnica e Mancinella promovem a cicatrização de feridas, enquanto Calcarea fluorica e Calcarea phosphorica promovem a fusão óssea. É importante ressaltar que os preparados homeopáticos devem ser prescritos por um médico homeopata.
O medicamento homeopático Traumeel S pode ser utilizado no pós-operatório, aproveitando suas altas qualidades restauradoras. A eficácia do medicamento se deve à sua capacidade de ativar a cadeia de reações do sistema imunológico, estimulando a clonagem de linfócitos Th3. Como resultado, o equilíbrio de citocinas pró e anti-inflamatórias no local da cirurgia é normalizado, o que ajuda a eliminar edema, dor e hiperemia. Restaura a microcirculação sanguínea e as funções dos tecidos prejudicadas.
As injeções são administradas por via intramuscular e intradérmica, sob a pele, utilizando o método de biopuntura e homeosiniatria. A dosagem diária para pacientes com seis anos ou mais é de 2,2 ml, e para menores de seis anos, no máximo 0,55 ml. Em casos graves, adultos podem receber duas ampolas por dia.
Quando a condição melhorar, mude para a forma de comprimido do medicamento (via sublingual): pacientes a partir de três anos de idade podem receber um comprimido três vezes, de 0 a 2 anos - meio comprimido três vezes. Para aliviar condições agudas, os comprimidos são dissolvidos em intervalos de um quarto de hora. Este procedimento pode ser realizado por duas horas (no máximo oito vezes).
Previsão
A maioria dos casos desse defeito congênito da estrutura corporal se resume a um subdesenvolvimento muscular, que não afeta o funcionamento dos membros e órgãos internos, nem a fertilidade nas mulheres, sendo um defeito cosmético removível. Mesmo com lesões combinadas mais complexas, o tratamento oportuno garante ao paciente a oportunidade de levar uma vida plena e plena.


 [
[