Médico especialista do artigo
Novas publicações
Psoríase pustulosa
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
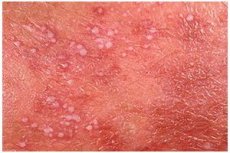
Uma das formas raras de doenças endócrinas é a psoríase pustulosa. Vamos considerar suas características, sintomas, métodos de diagnóstico, tratamento e prevenção.
A psoríase exsudativa ou pustulosa, segundo muitos cientistas, é uma dermatite de contato de etiologia alérgica. De acordo com a Classificação Internacional de Doenças (10ª revisão), ela pertence a esta categoria:
XII Doenças da pele e do tecido subcutâneo (L00-L99)
Lesões papuloescamosas (L40-L45)
- Psoríase L40
- L40.0 Psoríase vulgar
- L40.1 Psoríase pustulosa generalizada
- L40.2 Acrodermatite persistente
- L40.3 Pustulose palmar e plantar
- L40.4 Psoríase gutata
- L40.5 Psoríase artropática
- L40.8 Outras psoríases
- L40.9 Psoríase não especificada
Na maioria dos casos, o defeito se desenvolve espontaneamente ou durante o uso de medicamentos fortes. A patologia é classificada como crônica e incurável, manifestando-se por erupções cutâneas arredondadas, de coloração vermelha ou rosada, com descamação. Pode ocorrer em qualquer parte do corpo, mas afeta mais frequentemente o couro cabeludo, cotovelos, joelhos, palmas das mãos e solas dos pés.
A doença afeta pessoas de 10 a 50 anos. Está relacionada a distúrbios sistêmicos, pois afeta não apenas a pele, mas também as mucosas, as unhas, o sistema musculoesquelético e os cabelos. A doença não é contagiosa e não é transmitida por contato, mas pode estar associada a fatores hereditários.
 [ 1 ]
[ 1 ]
Epidemiologia
A psoríase é uma doença polietiológica, com predisposição genética e distúrbios do sistema imunológico desempenhando um papel fundamental em seu desenvolvimento. A epidemiologia indica sua ampla prevalência. Segundo estatísticas médicas, cerca de 3% da população mundial sofre dessa condição.
Na maioria das vezes, a doença é diagnosticada em idade jovem, ou seja, antes dos 30 anos: nas mulheres, antes dos 16 anos, e nos homens, após os 22. Muitas vezes, desenvolve-se em pessoas com diabetes, obesidade e hipotireoidismo. O número de pacientes é maior entre a população com perfil nutricional altamente aterogênico. É por isso que a psoríase é rara em países onde se consome uma grande quantidade de ácidos graxos poli-insaturados ômega 3 (peixes, frutos do mar), que têm efeito antiaterogênico.
Causas psoríase pustulosa
A doença é uma das patologias mais graves da epiderme, mas as causas exatas da psoríase pustulosa são desconhecidas. Existem muitas teorias sobre sua etiologia e patogênese. Ela está associada a fatores genéticos e a uma série de outras causas. Vejamos as principais:
- Doenças do sistema endócrino
- Doenças do trato digestivo
- Tensão nervosa
- Baixos níveis de cálcio no sangue
- Icterícia
- Transtornos psiconeurológicos
- Reações alérgicas de várias etiologias
- Disfunção das glândulas endócrinas
- Distúrbios do sistema imunológico
Para estabelecer a causa exata do defeito e os fatores que o provocam, o paciente será submetido a uma série de exames diagnósticos. O tipo de tratamento e sua duração dependem dos resultados.
Fatores de risco
A psoríase exsudativa é uma doença multifatorial. Predisposição hereditária, sistema imunológico enfraquecido e distúrbios metabólicos desempenham um papel fundamental em seu desenvolvimento. Existem diferentes fatores de risco exógenos e endógenos. Vamos considerá-los:
- Desequilíbrio hormonal
- Doenças infecciosas
- Gravidez
- Uso de preparações tópicas potentes
- Tensão nervosa e situações estressantes
- Contato com produtos químicos
- Exposição prolongada à radiação ultravioleta
- Uso irracional de drogas
Segundo estatísticas médicas, cerca de 40% dos casos ocorrem repentinamente. Mas, na maioria das vezes, o transtorno se desenvolve devido ao tratamento agressivo da forma vulgar da patologia e outros processos patológicos crônicos no corpo.
Patogênese
O mecanismo de desenvolvimento da doença baseia-se na interrupção da proliferação e diferenciação dos queratinócitos. A patogênese indica um encurtamento do ciclo celular e um aumento na produção de queratinócitos. Como resultado, a camada da epiderme engrossa e muitas escamas se formam. Existem várias teorias sobre a origem da psoríase pustulosa:
- Hereditário
- Viral
- Neurogênico
- Hipótese de instabilidade lisossomal congênita, defeitos capilares epidérmicos, distúrbios de queratinização e processos de metabolismo lipídico.
Devido à hiperproliferação, a inflamação cutânea é exacerbada. Nas lesões, as células produzem interleucina-1, que é semelhante ao fator de ativação dos linfócitos T epidérmicos produzido pelos queratinócitos. Interleucinas e interferons podem atuar como mediadores da inflamação, contribuindo para a cronicidade do processo patológico.
A patogênese está diretamente relacionada à causa e aos fatores que provocaram o transtorno. As táticas de tratamento dependem disso. O curso da doença é significativamente agravado por estresse emocional, medicamentos, trauma epidérmico, infecções estreptocócicas, abuso de álcool e má nutrição.
Sintomas psoríase pustulosa
Lesões pustulosas da epiderme são observadas em 1% dos pacientes com psoríase e localizam-se mais frequentemente nas palmas das mãos e plantas dos pés. Os sintomas da psoríase pustulosa são cíclicos e dependem da forma da doença, do seu tipo e do seu estágio.
- Inicialmente, surgem hiperemia e inflamação. Em seguida, surgem gradualmente erupções cutâneas simétricas com pústulas. O paciente queixa-se de coceira e ardência. Os sintomas desagradáveis intensificam-se à noite e ao usar produtos químicos domésticos (sabonete, xampu).
- As pústulas contêm fluido estéril, algumas das quais se fundem, formando grandes lesões. Quando as bolhas estouram, a ferida aberta infecciona. Por isso, a doença se torna purulenta.
- Nesse contexto, pode surgir a eritrodermia. Alguns pacientes desenvolvem erupções cutâneas anelares, serpiginosas e outros tipos de erupções eritemato-pustulosas na pele e nas mucosas. Alterações distróficas podem afetar as unhas, o rosto, o couro cabeludo, as articulações e até os rins.
A doença se desenvolve ao longo de vários meses, com exacerbações constantes dos sintomas. Durante esse período, o paciente sofre de mal-estar geral, fraqueza, calafrios e febre.
Primeiros sinais
Em termos de sintomas, a forma exsudativa difere do quadro clínico de um tipo simples de erupção cutânea. Os primeiros sinais aparecem como inflamação focal, coceira e ardência. Gradualmente, formam-se pápulas com líquido na superfície da epiderme, que se rompem, formando grandes áreas de feridas. Ao tentar removê-las, surge uma superfície sangrenta, que se transforma em escamas durante a cicatrização.
Em sua manifestação clássica, a doença é caracterizada por uma tríade dos seguintes sintomas:
- "Mancha de estearina" - quando a pele é levemente raspada, a descamação aumenta, o que faz com que as pápulas pareçam uma gota de estearina.
- "Película térmica" - é formada após a remoção das escamas, deixando uma superfície fina e úmida.
- "Orvalho sanguinolento" - aparece quando a película térmica é danificada. Manchas de sangue aparecem na pele, causadas por trauma nas papilas purulentas da derme.
A condição patológica é caracterizada pelo aumento de erupções cutâneas com irritação mecânica ou química. A erupção cutânea aparece em até duas semanas. Nos cotovelos, joelhos e couro cabeludo, permanece por um longo período, sem se espalhar para outras áreas.
Estágios
A psoríase pustulosa tem vários estágios de desenvolvimento, que diferem nos sintomas. Vamos considerá-los:
- Inicial - surge uma erupção cutânea no corpo, que cresce rapidamente. As placas são ovais ou redondas e de cor rosa, cobertas por escamas esbranquiçadas na parte superior.
- Estacionário – ocorre de 7 a 21 dias após o início do processo patológico. As placas são de cor clara, em formato de anel, com superfície coberta por escamas prateadas.
- Desbotamento – as placas adquirem um tom de pele, a coceira diminui e um anel de pele queratinizada se forma ao redor da erupção. Esse período dura de vários meses a um ano ou mais.
Dependendo do estágio da doença, da natureza da erupção e de sua localização, um plano de tratamento é elaborado.
Formulários
Muitas doenças dermatológicas apresentam vários estágios, formas e tipos. Os tipos de psoríase pustulosa dependem da localização da erupção e de sua natureza. A doença se divide em dois grandes tipos: generalizada e localizada. Vamos considerá-los:
- Generalizada – ocorre tanto em pessoas saudáveis quanto naquelas que já sofrem de outras formas da doença. Caracteriza-se pela formação súbita de eritema com coceira e ardência intensas.
- Tsubmusha - ocorre mais frequentemente em pessoas absolutamente saudáveis. Aparece eritema no corpo - áreas inflamadas e quentes ao toque. Gradualmente, transformam-se em pústulas que se fundem, afetando grandes áreas do corpo. Este tipo é recorrente.
- Acrodermatite de Hallopeau é uma dermatose com pústulas de origem incerta. A erupção cutânea localiza-se nas áreas acrais, ou seja, nas solas dos pés e das mãos. A doença manifesta-se na forma de pequenas erupções cutâneas com limites bem definidos. À medida que as pústulas crescem, abrem-se, formando áreas erosivas com crostas purulentas. A doença é crônica e progressiva, com alterações semelhantes à esclerodermia e atrofia epidérmica.
- Impetigo herpetiforme - na maioria dos casos, ocorre em gestantes, com menos frequência em crianças e homens. Desenvolve-se repentinamente, com erupções cutâneas que se manifestam como pústulas dolorosas, localizadas na região da virilha, na parte interna da coxa e nas axilas.
- Localizada (limitada) – afeta até 10% da superfície corporal total. Estritamente localizada em certas partes do corpo, por exemplo, na planta dos pés ou nas palmas das mãos. Aparece mais facilmente do que o tipo generalizado.
- Forma localizada de Acrodermatite Hallopeau - ocorre na área pubiana, pode ocorrer com psoríase vulgar.
- A psoríase de Barber é uma forma crônica e recorrente. Afeta as mãos e os pés. As pústulas secam gradualmente, formando crostas densas e marrons.
O tipo limitado é muito mais fácil de tratar e os remédios locais são suficientes para eliminá-lo. Já na forma generalizada, o paciente precisará se submeter a uma terapia complexa de longo prazo com vários medicamentos, dietoterapia e fisioterapia.
Psoríase pustulosa das palmas das mãos
Erupções cutâneas exsudativas nas palmas das mãos indicam uma doença dermatológica grave. A psoríase pustulosa nas palmas das mãos é bastante comum. Pode ocorrer tanto localmente quanto em combinação com erupções cutâneas em outras partes do corpo, incluindo lesões articulares. A peculiaridade dessa forma é que, devido à falta de diagnóstico, muitas vezes é confundida e tratada como uma doença fúngica.
A doença afeta pessoas de diferentes idades, mas ocorre com mais frequência em pacientes entre 30 e 50 anos. Baseia-se na predisposição hereditária. Os fatores desencadeantes são irritação mecânica ou química regular das mãos, contato prolongado com água, diversas doenças infecciosas (escarlatina, sinusite, amigdalite), intoxicação, danos ao sistema endócrino e uma série de outros fatores.
A psoríase palmar tem dois tipos:
- Placa em forma de leque - erupção cutânea vermelha, localizada em forma de leque, destacando-se claramente entre os tecidos saudáveis. Gradualmente, escamas prateadas aparecem nas pápulas, que se fundem em placas, criando a aparência de rachaduras.
- Calosidades - caracterizadas pelo crescimento excessivo do estrato córneo da pele, ou seja, estratificação da epiderme nas palmas das mãos. As áreas de estratificação localizam-se mais frequentemente nas superfícies laterais das palmas e podem se fundir.
- Circular - aparece como grandes áreas de descamação na forma de anéis e círculos.
As unhas podem estar envolvidas no processo patológico. Os pacientes queixam-se de coceira e queimação intensas, que causam insônia e neuroses. O tratamento é longo e difícil. As dificuldades começam no processo diagnóstico, pois a doença deve ser diferenciada de patologias com sintomas semelhantes.
Durante o tratamento, pomadas com corticosteroides são usadas, mas o corpo se acostuma rapidamente a esses medicamentos, tornando o tratamento ineficaz. Portanto, os pacientes recebem medicamentos de ação combinada, que incluem vários componentes ativos. Após a interrupção do período agudo, os pacientes recebem medicamentos para acelerar a regeneração tecidual, ou seja, a restauração da pele.
 [ 25 ]
[ 25 ]
Psoríase pustulosa das solas dos pés
A psoríase pustulosa plantar é uma doença dermatológica caracterizada pela formação de pústulas nos pés. A doença é cíclica, com períodos de exacerbação frequentemente seguidos por remissão completa. A doença afeta mais frequentemente pessoas entre 25 e 50 anos. A patologia se desenvolve devido a processos inflamatórios no corpo, diversas reações alérgicas e intoxicações. Fumantes e pessoas com alcoolismo crônico estão em risco.
Peculiaridades:
- A erupção cutânea afeta os arcos dos pés, espalhando-se gradualmente por toda a superfície. Pequenas bolhas amarelas com borda inflamada, cheias de exsudato, aparecem na pele.
- As pústulas descamam espontaneamente, causando supuração devido à adição de uma infecção microbiana. A erupção cutânea fechada seca, formando crostas marrons que descamam e formam rachaduras.
- A pele das superfícies afetadas fica rosada e depois vermelho-azulada. O paciente queixa-se de coceira e dor intensas devido às pústulas constantemente lesionadas.
- Se o defeito afetar os dedos dos pés, a lâmina ungueal descasca, mas as dobras interdigitais e a pele nas dobras dos dedos permanecem saudáveis.
O crescimento excessivo de pele áspera nos pés leva à formação de calos, que se distribuem de forma caótica. Os calos podem se fundir, formando grandes superfícies de feridas. Mas a lesão possui certos limites que a separam da pele limpa. O tratamento é de longo prazo e começa com a remoção dos focos de infecção, o uso de corticosteroides e antibióticos de amplo espectro.
Psoríase pustulosa generalizada
Uma das formas mais graves de patologias cutâneas é a psoríase pustulosa generalizada. A erupção cutânea afeta quase todo o corpo, incluindo as unhas, acompanhada de coceira, queimação e dor. A doença começa abruptamente, inicialmente formando-se eritema, ou seja, focos psoriáticos. As áreas inflamadas são bastante extensas, ultrapassando os tecidos saudáveis e causando queimação.
- Uma grande quantidade de erupção cutânea está localizada no períneo, genitais e articulações. Devido às alterações dermatológicas, o estado geral do paciente piora. A temperatura aumenta, ocorrem dores musculares e articulares, fraqueza e mal-estar. Um exame de sangue revela leucocitose e aumento dos valores de VHS.
- Gradualmente, vesículas e pústulas com pus e exsudato aparecem nas áreas inflamadas. Elas se formam muito rapidamente, acumulando-se e formando superfícies úmidas e crostas sólidas de coloração marrom. Essas áreas são facilmente lesionadas, evoluindo para erosões com epitelização gradual.
A fase aguda dura de 2 semanas a 2 meses. Durante esse período, algumas crostas secam, outras cicatrizam, mas o processo de formação de novas pústulas continua. Um quadro vívido se desenvolve na pele: erosões úmidas e crostas acastanhadas. Durante o período de remissão, a epiderme se recupera gradualmente e as áreas de erupções cutâneas anteriores apresentam uma coloração vermelho-azulada.
Psoríase pustulosa de Zumbusch
A psoríase generalizada ou pustulosa de Zumbusch é uma doença grave e perigosa. Caracteriza-se por um início rápido: grandes áreas inflamadas aparecem na pele, nas quais gradualmente surgem pústulas com conteúdo purulento. A temperatura do paciente aumenta, surgem fraqueza e dores nas articulações e nos músculos. Durante o processo de cicatrização, formam-se crostas marrons na pele que, se lesionadas, transformam-se em erosões e úlceras que não cicatrizam por muito tempo.
A maioria das erupções cutâneas ocorre na região genital e nas dobras cutâneas, bem como na superfície flexora das articulações. Em alguns casos, o processo patológico afeta as mucosas, o couro cabeludo e as unhas. O tratamento é longo e bastante complexo. O paciente será submetido a um tratamento medicamentoso, dietoterapia e fisioterapia. Mas mesmo uma abordagem tão abrangente do problema não garante que ele não volte a ocorrer.
Psoríase pustulosa de Barber
Uma forma localizada de erupções cutâneas que afeta as palmas das mãos e plantas dos pés é a psoríase pustulosa de Barber. As mulheres sofrem mais frequentemente deste tipo de doença. No período agudo, aparecem manchas vermelhas com descamação e limites bem definidos na pele. Gradualmente, formam-se pústulas na erupção, localizadas na espessura da epiderme com conteúdo estéril.
As bolhas localizam-se na superfície lateral dos pés e das mãos, sob os dedos, e também podem afetar a lâmina ungueal. A doença é crônica, tem um curso em ondas e é difícil de tratar. Muitas vezes, durante o diagnóstico, é confundida com eczema ou infecção fúngica. Para eliminar os sintomas agudos da bactéria, são indicadas uma dieta especial, vários agentes tópicos com efeito suavizante, hormônios esteroides temporários e uma série de outros medicamentos.
Complicações e consequências
A psoríase pustulosa é grave, causando desconforto e dor. Suas consequências e complicações surgem quando as recomendações médicas não são seguidas e durante as exacerbações. Na maioria das vezes, os pacientes enfrentam problemas como:
- Má absorção é um distúrbio da digestão e absorção de nutrientes no intestino delgado. É acompanhada pelos seguintes sintomas: diarreia, perda repentina de peso, anemia, hipovitaminose e desequilíbrio eletrolítico.
- A hipocalcemia é uma diminuição do nível de cálcio ionizado no soro sanguíneo. Manifesta-se como um distúrbio dos processos eletrofisiológicos nas membranas celulares e ocorre nas formas aguda e crônica.
- Piodermite é uma lesão purulenta da epiderme causada por infecção por cocos piogênicos.
- Onicólise é uma doença patológica das unhas, que se caracteriza pela separação da lâmina ungueal dos tecidos do dedo.
- Alopecia é uma perda total ou parcial de cabelo na cabeça e no corpo, e uma interrupção no crescimento de novos cabelos.
- A necrose dos túbulos renais em caso de oligoemia é uma violação da divisão de proteínas citoplasmáticas, causando a destruição de células. Surge devido à ação de microrganismos patogênicos e quando o suprimento sanguíneo é interrompido.
Se a condição patológica ocorrer com febre e intoxicação, sem terapia adequada ela rapidamente se torna aguda, o que pode ser fatal.
Diagnósticos psoríase pustulosa
Uma doença dermatológica como a psoríase tem início agudo e uma série de sintomas dolorosos. O diagnóstico da psoríase pustulosa consiste em diversos procedimentos que visam identificar a causa, os fatores que provocaram a patologia e estabelecer sua forma e tipo. O exame começa com uma consulta com um dermatologista, exame visual e coleta de anamnese.
Ao fazer um diagnóstico, os seguintes aspectos são levados em consideração:
- Quadro clínico do transtorno.
- A presença da tríade psoriática (fenômeno de mancha de estearina, filme terminal, sangramento pontual).
- Fenômeno de Koebner em estágio progressivo.
Se o quadro da condição patológica for ambíguo, é necessário estabelecer se há parentes que sofreram desse defeito, ou seja, uma predisposição hereditária.
Testes
Na maioria dos casos, as lesões psoriáticas são identificadas após um exame visual. Exames são prescritos quando é impossível fazer um diagnóstico com base em sinais externos.
O diagnóstico laboratorial consiste em:
- Exame de sangue geral – realizado para descartar reações alérgicas. O início da doença pode estar associado a leucocitose e anemia. Em lesões extensas, o distúrbio afeta o equilíbrio salino do sangue, causando desidratação. Durante o exame, o foco é nos leucócitos e na taxa de hemossedimentação.
- Exame de sangue bioquímico – necessário para identificar possíveis causas de erupções cutâneas e desenvolver um plano de tratamento.
- Análise de urina – avaliação do equilíbrio hídrico-sal
- Análise de fezes – detecção de ovos de helmintos e lesões intestinais infecciosas.
- Anticorpos contra o HIV – vírus da imunodeficiência humana – podem desencadear psoríase.
- Teste do fator reumatoide – a análise visa identificar a proteína que acompanha os processos inflamatórios. Na psoríase, deve ser negativo; valores positivos indicam artrite reumatoide.
- Análise de enzimas hepáticas – GTT, AST, ALP, ALT.
Após esse conjunto de exames, estudos adicionais poderão ser prescritos e, com base nos resultados, o médico elaborará um plano de tratamento.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ]
Diagnóstico instrumental
O exame da psoríase utilizando diversos dispositivos e instrumentos mecânicos é um diagnóstico instrumental. Durante o exame, os seguintes procedimentos podem ser realizados:
- A biópsia de pele é um dos métodos mais precisos. O médico coleta uma amostra de tecido danificado (não mais que 6 mm) e a examina em nível microscópico.
- A radiografia é um procedimento necessário para detectar a artrite psoriática. O médico examina as articulações, determinando o grau de dano ao tecido ósseo, como pode ocorrer com qualquer forma de psoríase.
Além dos dois principais métodos instrumentais, o médico pode prescrever histologia tecidual para determinar as seguintes alterações: aumento da vascularização, ausência da camada granular, afinamento da camada germinativa da epiderme sobre as alongadas, microabscessos de Munro.
Diagnóstico diferencial
Como a psoríase apresenta sintomas semelhantes aos de muitas outras doenças de pele, o diagnóstico diferencial é utilizado para detectá-la. A doença é frequentemente comparada às seguintes patologias:
- A bactéria pustulosa de Andrews se desenvolve no contexto de infecções bacterianas crônicas: amigdalite, doenças dentárias e lesões na vesícula biliar.
- Líquen plano - as pápulas têm formato poligonal, uma depressão umbilicada no centro, um brilho ceroso e um padrão de malha.
- Sífilis - As sífilis papulosas têm formato hemisférico, coloração vermelho-cobre e surgem devido ao treponema pálido.
- A dermatite seborreica não apresenta infiltração clara; o método de Kartamyshev é indicado para diferenciação.
- Dermatite atópica é um eritema opaco com descamação, coceira intensa, escoriações no rosto, pescoço, cotovelos, fossa poplítea e parte superior do tórax.
Se o paciente apresentar uma forma localizada, ou seja, psoríase pustulosa de Barber, que afeta as palmas das mãos e plantas dos pés, essa condição é diferenciada da dermatofitose dos pés, mãos e eczema disidrótico. A forma generalizada é comparada com bacteremia e sepse por meio de hemocultura. Um teste de HIV é obrigatório, pois um início súbito e uma evolução aguda podem ser causados pelo vírus da imunodeficiência humana.
Quem contactar?
Tratamento psoríase pustulosa
A recuperação completa da psoríase, especialmente na sua forma pustulosa, é quase impossível. O plano de tratamento é elaborado por um médico, individualmente para cada paciente. Os resultados do diagnóstico, o estágio da doença, a forma e outras características da patologia são levados em consideração.
O tratamento da psoríase pustulosa é um complexo dos seguintes procedimentos:
- Terapia medicamentosa – o paciente recebe medicamentos com diversas formas de liberação e ação. O tratamento começa com preparações tópicas, cujo principal objetivo é limpar a pele das pústulas, amolecê-la e prevenir a descamação. Agentes sistêmicos também são utilizados: corticosteroides, retinoides, ciclosporinas e antibióticos.
- Fisioterapia – as áreas afetadas são irradiadas com luz ultravioleta, em combinação com o uso de comprimidos, pomadas, banhos medicinais e outros procedimentos.
- O tratamento em sanatórios e resorts é realizado em estado de remissão, ou seja, quando as erupções cutâneas praticamente desaparecem. Os pacientes recebem os seguintes procedimentos: aeroterapia, balneoterapia e helioterapia.
- A nutrição dietética é uma parte muito importante do tratamento. A dieta do paciente deve incluir produtos de origem vegetal, laticínios com baixo teor de gordura e cereais. Durante a dieta, é necessário abrir mão de doces, produtos defumados, picles, alimentos gordurosos e fritos. A dieta é indicada tanto na fase de exacerbação quanto na remissão.
Independentemente do método de tratamento, todo o processo é bastante longo e complexo. A recuperação bem-sucedida depende do cumprimento rigoroso das instruções médicas.
Medicação
A psoríase pustulosa é grave, acompanhada de lesões cutâneas extensas e deterioração do estado geral. Medicamentos são utilizados em todos os estágios da doença para reduzir seus sintomas desagradáveis. Na forma generalizada, a hospitalização é possível. Em qualquer caso, o paciente terá que se submeter a um tratamento complexo, longo e difícil.
Medicamentos para uso interno:
- Os anti-histamínicos são usados em casos agudos de patologia, reduzindo a intensidade da coceira e do inchaço. Ajudam na deterioração do bem-estar geral (distúrbios do sono, dores de cabeça, irritabilidade), pois têm efeito sedativo.
- Diazolina
Bloqueador do receptor de histamina H1. Possui propriedades antialérgicas, antipruriginosas, antiexsudativas e sedativas. Usado para coceira intensa na pele, diversas reações alérgicas, eczema, urticária e rinite alérgica. Prescrito para adultos e crianças maiores de 10 anos. A dose diária não deve exceder 300 mg; a duração do uso é determinada pelo médico.
Os comprimidos são contraindicados em caso de intolerância aos componentes ativos, durante a gravidez e lactação, úlcera gástrica, inflamação do trato gastrointestinal, hipertrofia prostática e arritmias cardíacas. O uso prolongado pode causar efeitos colaterais e sintomas de overdose: boca seca, irritação da mucosa gástrica, tontura, parestesia, sonolência, disúria e tremores. Para eliminá-los, é necessário interromper o uso do medicamento e consultar um médico.
- Suprastin
Medicamento que afeta o sistema nervoso periférico. É usado para diversas doenças e reações alérgicas. Alivia eficazmente a coceira, a queimação e outros sintomas desagradáveis. A dosagem depende da gravidade das reações patológicas. Como regra, os pacientes recebem 250 mg, 2 a 3 vezes ao dia; em casos especialmente graves, a administração intramuscular do medicamento é indicada.
Principais contraindicações: glaucoma, gravidez e lactação, hipertrofia prostática. Efeitos colaterais: sonolência, fraqueza geral. Em caso de superdosagem, podem ocorrer náuseas, dor epigástrica e tontura.
- Claritin
Bloqueador seletivo do receptor H1 cujo componente ativo é a loratadina. É utilizado para tratar doenças alérgicas sazonais de diversas localizações (rinite, urticária, dermatite, eczema). Para reduzir os sintomas dolorosos, recomenda-se a ingestão de 0,5 a 1,5 comprimido por dia. Principais contraindicações: intolerância aos ingredientes ativos, amamentação e idade inferior a 2 anos. O uso durante a gravidez só é possível em caso de necessidade urgente.
Principais efeitos colaterais: náuseas, vômitos, boca seca, aumento da fadiga, dores de cabeça e tonturas, sonolência. Em caso de superdosagem, as reações acima têm um efeito mais pronunciado. Para eliminá-las, a lavagem gastrointestinal é indicada.
Se o distúrbio for acompanhado de processos inflamatórios graves, o médico prescreve medicamentos dessensibilizantes para administração intravenosa (bloqueando os receptores de histamina H1 e suprimindo mediadores de reações alérgicas). Na maioria das vezes, trata-se de cloreto de cálcio ou tiossulfato de sódio.
- Hepatoprotetores e enzimas têm propriedades imunomoduladoras e são usados em casos de inflamação grave e disfunção do trato gastrointestinal.
- Festal
Medicamento que promove a decomposição e absorção de alimentos ricos em gordura, carboidratos e proteínas. É usado para processos inflamatórios no trato gastrointestinal, insuficiência secretora, flatulência e indigestão. A dosagem recomendada é de 1 a 3 comprimidos, 2 a 3 vezes ao dia, após as refeições. Contraindicado para uso em hepatite e icterícia abstrutiva.
- Licopídeo
Imunomodulador com substância ativa - dipeptídeo glucosaminilmuramil. Estimula a atividade de neutrófilos e macrófagos, potencializa a atividade citotóxica e bactericida. É utilizado no tratamento complexo de estados de imunodeficiência, formas agudas e crônicas de lesões purulento-inflamatórias da pele e tecidos moles, doenças infecciosas de diversas localizações, hepatite viral crônica B, C. O medicamento destina-se à administração oral e sublingual. O regime posológico e a duração da terapia são determinados de acordo com os sintomas da doença, sendo, portanto, individualizados para cada paciente.
Contraindicado para uso em caso de intolerância aos componentes ativos, síndrome de má absorção, durante a gravidez e lactação. Não prescrito para pacientes com hipertermia e exacerbação de tireoidite autoimune. Os efeitos colaterais se manifestam na forma de hiperemia e reações alérgicas leves. Não é necessário descontinuar o medicamento.
- Antibióticos são necessários no curso agudo da doença, quando as pústulas estão cheias de conteúdo purulento, bem como em feridas extensas com secreção. Antibióticos são prescritos quando é detectada inflamação (amigdalite, pielonefrite, sinusite), o que auxilia no curso da doença. A escolha dos medicamentos depende da localização das erupções cutâneas patológicas; penicilinas, macrolídeos e cefalosporinas são os mais frequentemente prescritos.
- Anti-inflamatórios não esteroidais (AINEs) – aliviam a inflamação e reduzem a dor.
- Cetorol
Um medicamento com propriedades analgésicas cujo ingrediente ativo é o cetorolaco. Após entrar no organismo, apresenta um efeito anti-inflamatório, analgésico e antipirético pronunciado. É usado para reduzir dores intensas ou moderadas causadas por qualquer causa. Está disponível na forma de injeções (10-30 mg uma vez) e comprimidos (4 doses por dia). O tratamento não deve exceder 5 dias.
Os efeitos colaterais se manifestam em diversos sistemas orgânicos, mas os pacientes costumam apresentar as seguintes reações: náuseas, vômitos, tonturas, dores e fraquezas musculares, sonolência, nervosismo e tremores. Contraindicações: gravidez e lactação, pacientes menores de 16 anos, intolerância aos componentes do medicamento, broncoespasmos, patologias erosivas e ulcerativas do sistema digestivo, desidratação, úlceras pépticas e distúrbios hematopoiéticos.
- Nurofen
Um agente anti-inflamatório, analgésico e antipirético eficaz. É usado para síndrome de dor intensa, doenças reumatoides e lesões infecciosas e inflamatórias. Está disponível na forma de comprimidos e creme. Os comprimidos são tomados de 200 a 800 mg, 3 a 4 vezes ao dia, e a pomada é aplicada na área afetada 2 a 3 vezes ao dia. Os efeitos colaterais são raros e se manifestam pelos seguintes sintomas: distúrbios gastrointestinais, inchaço, aumento da pressão arterial, reações broncoespásticas e alérgicas cutâneas. Contraindicado para uso em casos de insuficiência cardíaca, colite ulcerativa, lesões ulcerativas do estômago e feridas extensas na pele.
- Enterosorbentes são indicados para defeitos de longa duração. Eles têm um efeito desintoxicante, absorvendo a microflora nociva e seus resíduos. Esses medicamentos reduzem o risco de reações alérgicas no corpo e têm um efeito positivo no sistema imunológico. Na maioria das vezes, os pacientes recebem as seguintes prescrições: Hemodez, Polysorb, Enterodez.
- Imunossupressores – o desenvolvimento da doença está associado a danos aos linfócitos T, ou seja, células do sistema imunológico. Imunossupressores (Ciclosporina-A, Sandimmune) são usados para restaurá-los. Esses medicamentos apresentam toxicidade aumentada, portanto, seu uso só é possível em ambiente hospitalar.
Medicamentos de ação externa:
- Corticosteroides são medicamentos hormonais de uso externo, considerados os mais eficazes para o tratamento da psoríase. Eles aliviam rapidamente a inflamação, eliminam a coceira e a queimação e melhoram o bem-estar geral. Os produtos desse grupo farmacológico devem ser usados por um curto período de tempo. Isso se deve ao fato de que, com o uso prolongado, a atrofia da pele se inicia e o aparecimento de estrias. O medicamento deve ser descontinuado gradualmente, pois o efeito contrário é possível quando os sinais da doença retornam e são muito mais intensos.
- Elokom
Glicocorticosteroide tópico sintético com o princípio ativo furoato de mometasona. Possui efeitos anti-inflamatórios, vasoconstritores, antipruriginosos, antialérgicos e antiexsudativos. É utilizado no tratamento sintomático de inflamação, coceira e ardência em doenças dermatológicas e alérgicas, como psoríase, dermatite seborreica e líquen plano. A pomada é aplicada em camada fina nas áreas afetadas da pele, uma vez ao dia. A duração do tratamento depende da gravidade da doença.
Contraindicado para uso em caso de intolerância aos componentes e com especial cautela para tratamento facial. Os efeitos colaterais se manifestam na forma de perda temporária de sensibilidade, coceira e ardência. Crises de náusea, tontura, pele seca e estrias também são possíveis. O uso prolongado causa overdose - atrofia da pele, supressão do sistema pituitário-adrenal. A correção do equilíbrio hidroeletrolítico é indicada para o tratamento.
- Vantagem
Anti-inflamatório local. É utilizado para dermatites, eczemas e psoríase de diversas etiologias. O produto é aplicado na pele uma vez ao dia, com duração de até 12 semanas para adultos e, no máximo, 4 semanas para crianças. Contraindicado em casos de hipersensibilidade aos componentes ativos, infecções virais, tuberculose ou sífilis cutânea. Os efeitos colaterais se manifestam na forma de hiperemia cutânea, coceira e ardência no local da aplicação.
- Locoide
Medicamento à base de hidrocortisona. É usado para processos patológicos superficiais na epiderme sem infecção. Ajuda com psoríase, eczema e dermatite. A pomada é aplicada em camada fina no local da erupção, de 1 a 3 vezes ao dia. O produto pode ser usado para feridas exsudativas e com secreção. Seca, refresca, hidrata e desinfeta eficazmente.
Os efeitos colaterais são raros e dependem da duração do uso. Os pacientes podem apresentar irritação cutânea, alterações atróficas, cicatrização lenta de feridas e alterações na pigmentação. Contraindicado em caso de intolerância aos componentes do produto, doenças fúngicas, virais e parasitárias.
Medicamentos combinados podem ser usados para melhorar os resultados da terapia. Eles incluem hormônios com ácido salicílico: Ekolom C, Belosarik ou um análogo da vitamina D3 (calcipotriol). As pomadas Lorinden C e Diprosalik também são populares.
- Agentes anti-inflamatórios não hormonais são usados para tratar todas as formas e estágios de erupções cutâneas. Na maioria das vezes, os pacientes recebem as seguintes pomadas: enxofre, alcatrão de enxofre, dermatol, ictiol, zinco. Elas têm propriedades desinfetantes, clareadoras, anti-inflamatórias e aceleradoras da regeneração.
- Alcatrão - o uso de pomadas com alcatrão permite a limpeza completa da pele, eliminando pústulas em um mês. A aplicação local pode ser combinada com banhos de alcatrão. O alcatrão é um remédio natural para doenças dermatológicas. Não possui contraindicações e não causa efeitos colaterais. Sua única desvantagem é o odor forte e o aumento da fotossensibilidade da pele com o uso prolongado.
- Solidol - pomadas à base desta substância têm propriedades analgésicas, esfoliantes, cicatrizantes, antipruriginosas, antibacterianas e anti-inflamatórias. As pomadas contêm não apenas solidol, mas também diversos óleos vegetais, extratos de plantas, mel de abelha e cera. Isso permite normalizar os processos metabólicos nas células e melhorar a microcirculação sanguínea.
Medicamentos não hormonais também podem ser prescritos: Tsitopsor, Psorium, pomada de Ivanov, Magnipsor. Para eliminar coceira e ardência, amaciar a pele e reduzir o número de placas e pústulas, são prescritos produtos à base de ureia (com propriedades hidratantes): Lokopeiz, Mustela, Topic 10. Estágios avançados são tratados com preparações à base de ervas com propriedades restauradoras e suavizantes: Plantozan B, Psorilom, Lomo psoríase.
- Os ceratolíticos são um grupo de substâncias que aceleram o processo de esfoliação de células mortas. Sua atividade está associada à destruição da conexão entre a epiderme e as células queratinizadas. Preparações com ceratolíticos são eficazes em dermatites, neurodermatites, ectioses, diversas micoses e outras doenças dermatológicas.
O queratolítico mais popular e acessível é o ácido salicílico. Medicamentos com ácido lático, retinoides aromáticos (isotretinoína, Differin) e ácido glicólico também podem ser usados. Para o tratamento da psoríase, os seguintes medicamentos são mais frequentemente prescritos: Baziron AC, Solcoderm, Belosalik, Vipsogal, Lorinden A. Eles aceleram a cicatrização da pele danificada, amolecendo as placas escamosas. O tratamento não deve durar mais de 20 dias, pois os componentes ativos têm efeito cumulativo e podem penetrar na corrente sanguínea sistêmica, causando efeitos colaterais.
- Xampus são outro tipo de medicamento para psoríase. São usados para erupções cutâneas no couro cabeludo. Na maioria das vezes, são utilizados produtos à base de alcatrão (Psorilom, Friderm), antifúngicos e antimicrobianos (Nizoral, Skin-Cap). Os xampus impedem a descamação do couro cabeludo, aliviam a irritação e a coceira e aceleram o processo de cicatrização.
Todos os medicamentos descritos acima para psoríase pustulosa devem ser usados somente após consulta e prescrição de um dermatologista. A automedicação pode agravar o curso da doença, provocando sua exacerbação e uma série de sintomas dolorosos.
Vitaminas
A psoríase é uma doença crônica que esgota e enfraquece significativamente as propriedades protetoras do sistema imunológico. As vitaminas visam restaurar o funcionamento normal do corpo, aliviando os sintomas da doença e seu tratamento. As vitaminas são tomadas tanto interna quanto externamente.
- Pomadas e cremes contendo vitaminas
Tais preparações contêm análogos sintéticos de vitaminas A, D3, E e outras. Sua atividade é moderadamente baixa, sendo necessário o uso a longo prazo, de 2 a 3 meses a um ano, para atingir o efeito terapêutico. Na maioria das vezes, os pacientes recebem os seguintes medicamentos: Daivonex, Kremgen, Tazorac, Zorak. Sua ação visa suprimir a divisão ativa das células epidérmicas, hidratar a pele e aliviar a coceira e a queimação.
- Vitaminas para administração oral
Microelementos úteis devem ser obtidos dos alimentos. Por exemplo, a vitamina E é um antioxidante que melhora a condição da pele, enquanto a vitamina A está envolvida na síntese de proteínas e lipídios, mantendo a condição normal da pele e das membranas mucosas.
Também é possível usar complexos vitamínicos especiais: Aevit (melhora o metabolismo lipídico e o suprimento sanguíneo para a epiderme), Ômega-3 (regula o metabolismo do cálcio e do fósforo no corpo, tem efeito anti-inflamatório), Hexavit (estimula os processos de regeneração), Undevit (ativa os processos metabólicos nos tecidos, acelera a cicatrização), Complevit (um complexo de vitaminas e minerais para pele e unhas), ácido ascórbico e outros.
Tratamento de fisioterapia
O tratamento complexo da psoríase permite alcançar bons resultados em pouco tempo. O tratamento fisioterapêutico visa restaurar a pele e aliviar os sintomas dolorosos. A fisioterapia é realizada durante a internação e durante a remissão, ou seja, não é utilizada em casos agudos e quando surgem erupções cutâneas.
Vamos dar uma olhada nos métodos mais populares e eficazes:
- Irradiação ultravioleta – as áreas afetadas são tratadas com ondas ultravioleta. Este método é bem tolerado e permite remissão estável por vários meses a vários anos.
- Terapia PUVA – a pele é tratada com raios UV e fotossensibilizadores (medicamentos orais). Melhora a condição da pele e promove a remissão. Contraindicada em casos de diabetes, gravidez, intolerância à radiação solar e insuficiência renal ou hepática. Pode causar efeitos colaterais: reações alérgicas, dores de cabeça e náuseas.
- Radioterapia – as áreas das feridas são tratadas com raios X. Possui propriedades antipruriginosas e anti-inflamatórias, acelerando o processo de resolução da pústula.
- Crioterapia – reduz a intensidade da coceira e da dor, melhora os processos metabólicos. A pele é tratada com uma mistura medicinal, cuja temperatura é de -160°C. Para obter um resultado positivo, são necessários de 20 a 25 procedimentos com frequência de 1 a 2 vezes ao dia, com duração de 2 a 3 minutos.
- Hirudoterapia – sanguessugas são utilizadas no tratamento. Elas melhoram a circulação sanguínea local e normalizam as reações imunológicas.
- Peixe-doutor – este método visa limpar a pele de erupções psoriáticas. Para isso, o paciente é colocado em água com peixes, que durante o procedimento devoram uma camada de placas, eliminando a psoríase.
O uso dos métodos acima depende da localização da erupção cutânea, da forma da doença e do estado geral de saúde do paciente.
Remédios populares
Muitas vezes, não apenas os métodos da medicina tradicional são usados para tratar a psoríase, mas também o tratamento popular. Vamos considerar algumas receitas eficazes para minimizar os sintomas dolorosos:
- Misture partes iguais de alcatrão de bétula e qualquer óleo vegetal. A mistura resultante deve ser aplicada na superfície da ferida de 1 a 3 vezes ao dia.
- Lave 50 g de celidônia e triture até obter uma consistência pastosa. Misture a planta com gordura de ganso e ferva em banho-maria por 40 a 60 minutos. Depois que a pomada esfriar, ela pode ser usada para tratar erupções cutâneas, incluindo as do couro cabeludo.
- Pegue 50 g de própolis e 500 g de manteiga. Moa a própolis, derreta a manteiga em banho-maria e misture os dois ingredientes. Ferva a mistura resultante em fogo baixo até obter uma massa viscosa de consistência uniforme. A pomada acelera a cicatrização de úlceras e erosões.
- Misture bem 300 g de leite e 30 g de sementes de linhaça, folhas de uva trituradas e raiz de bardana. Ferva a mistura em fogo baixo por 7 a 10 minutos. Assim que o caldo esfriar, coe e use para fazer compressas. Aplique ataduras de gaze e cotonetes nas feridas. O procedimento é realizado de 1 a 2 vezes ao dia.
As receitas populares acima são eficazes para muitas formas de psoríase, especialmente a pustulosa. Mas antes de usá-las, você deve consultar um dermatologista.
Tratamento à base de ervas
Componentes à base de ervas são incluídos em muitas preparações eficazes para eliminar pústulas e outras erupções cutâneas. O tratamento à base de ervas é considerado medicina alternativa, por isso deve ser discutido com o médico responsável.
- Misture 100 g de sucessão com raiz de valeriana, erva-de-são-joão e folhas de celidônia, 30 g cada. Despeje 500 ml de água fervente sobre todos os ingredientes e deixe em infusão por 15 minutos. Após esfriar, tome ½ xícara do medicamento, 2 vezes ao dia.
- Despeje 100 g de erva celidônia em 4 litros de água e ferva em uma panela com tampa fechada por 40 a 60 minutos. Coe a decocção resultante e adicione-a durante os procedimentos com água. A temperatura da água durante o banho deve ser de 38 °C. Recomenda-se realizar os procedimentos diariamente por 15 a 20 minutos.
- Misture proporções iguais de raiz de alcaçuz, folhas de celidônia e orégano. Despeje 200 ml de água fervente sobre os ingredientes e deixe ferver em banho-maria por 10 a 15 minutos. Coe a decocção, deixe esfriar e tome no máximo 100 ml, 2 a 3 vezes ao dia.
- Misture proporções iguais de celidônia, sálvia, sálvia-de-sucessão, valeriana e erva-de-são-joão. Despeje 200 ml de água fervente sobre 50 g da mistura de ervas e deixe em infusão por 15 a 20 minutos. Assim que a infusão esfriar, coe e adicione à água durante o banho.
As receitas acima ajudam a minimizar os sintomas dolorosos da doença, aceleram o processo de cura e podem ser usadas durante o período de remissão.
Homeopatia
Para tratar a psoríase, são utilizados métodos que variam em eficácia e princípio de ação. A homeopatia é uma medicina alternativa. Tem efeito cumulativo e ajuda a fortalecer o sistema imunológico. Vejamos alguns remédios homeopáticos populares:
- Arsenicum iodatum – usado para pústulas e escamas grandes. Alivia coceira, queimação e dor.
- Sepia é um remédio indicado para psoríase com assaduras, formação de áreas com pigmentação alterada, rachaduras e erosões na pele.
- Arsenicum album - indicado para o tratamento de crianças e idosos. Trata eficazmente erupções cutâneas no couro cabeludo, eliminando coceira, ardência e pele seca. Efeito benéfico no bem-estar geral e no estado do sistema nervoso.
- Enxofre - pústulas com conteúdo purulento, coceira, queimação, recidivas frequentes da doença.
- Silicea - é prescrito para pacientes com pele sensível, erupções cutâneas purulentas e aspereza acentuada.
Todas as preparações descritas acima são utilizadas em diluições de 3, 6, 12 e 30. O uso da homeopatia só é possível após consulta com um homeopata. O médico seleciona o remédio mais eficaz, prescreve sua dosagem e duração de uso.
Mais informações sobre o tratamento
Prevenção
As medidas de prevenção da psoríase visam reduzir a frequência das exacerbações e prolongar a remissão. A prevenção é representada pelas seguintes recomendações:
- Durante os procedimentos com água, a pele pode ser limpa apenas com esponjas macias e seca com uma toalha macia. Certifique-se de usar hidratantes, pois isso protegerá a camada hidrolipídica da epiderme.
- Proteja sua pele de danos mecânicos e químicos. Para prevenir reações alérgicas, dê preferência a roupas e roupas de cama feitas de tecidos naturais.
- É necessário aumentar a umidade do ar no ambiente de moradia. O uso de ar condicionado é contraindicado, pois causa ressecamento da pele.
- Realize a prevenção sazonal de resfriados e doenças infecciosas. Evite tensão nervosa, estresse e hipotermia.
- Mantenha uma dieta balanceada, o que significa abrir mão de alimentos gordurosos, doces, salgados, defumados e farináceos. Elimine o álcool e outros maus hábitos.
Essas recomendações preventivas têm um efeito benéfico não apenas na condição da pele, mas também no bem-estar geral.
Previsão
A psoríase é uma doença incurável que persiste por toda a vida. O prognóstico depende da sua forma, estágio e características do corpo do paciente. Segundo estatísticas médicas, cerca de 17% dos pacientes se queixam de complicações de gravidade variável, e 2% dos casos da doença terminam em morte.
A psoríase pustulosa não representa perigo para terceiros, ou seja, a doença não é transmitida por contato ou por gotículas aéreas. No entanto, para o paciente, a condição patológica está associada a um alto risco de doenças cardiovasculares e diversos processos inflamatórios. O distúrbio tem um efeito negativo no estado psicoemocional, aumentando o risco de exacerbação de doenças crônicas, desenvolvimento de diabetes, hipertensão e até mesmo câncer.
 [ 46 ]
[ 46 ]

