Médico especialista do artigo
Novas publicações
Rubrofitose da pele dos pés, mãos, rosto, unhas
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
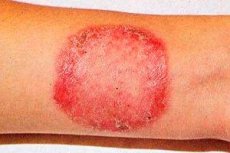
Rubrofitia (sinônimo: rubromicose) é a doença fúngica mais comum que afeta a pele lisa, as unhas dos pés, as mãos e os pelos velos.
Causas rubrofitoses
O agente causador da doença é o fungo Trichophyton rubrum. Essa infecção representa 80-90% de todos os patógenos causadores de micoses nos pés. A infecção ocorre da mesma forma que o pé de atleta (ver pé de atleta).
Sintomas rubrofitoses
Distinguem-se as seguintes formas de rubromicose: rubromicose dos pés, rubromicose dos pés e mãos, rubromicose generalizada.
Onicomicose dos pés
A rubromicose dos pés é a mais comum. O quadro clínico da doença inicia-se com a lesão das pregas interdigitais dos pés. Gradualmente, o processo se espalha para a pele da planta do pé e das lâminas ungueais (onicomicose).
A pele das solas afetadas apresenta-se estagnadamente hiperêmica, moderadamente liquenificada, com padrão cutâneo acentuado e superfície geralmente seca; nas ranhuras, observa-se descamação mucosa ou descamação na forma de pequenos anéis e figuras de contornos recortados, bastante pronunciada. Com o tempo, o processo patológico cutâneo se espalha para as superfícies lateral e dorsal dos pés. Subjetivamente, nota-se coceira na pele, às vezes excruciante.
O processo patológico geralmente também envolve as unhas dos pés.
Existem três tipos de danos na lâmina ungueal: normotróficos, hipertróficos e atróficos.
No tipo normotrófico, a lâmina ungueal é afetada nas bordas laterais (ou livres) na forma de listras brancas ou amareladas ou as mesmas listras visíveis na espessura da lâmina ungueal.
No tipo hipertrófico, a lâmina ungueal engrossa devido à hiperceratose subungueal. Ela fica opaca e se desintegra a partir da borda livre. As listras mencionadas também são visíveis em sua espessura.
No tipo atrófico, a maior parte da lâmina ungueal é destruída, permanecendo apenas parcialmente na prega ungueal. Às vezes, a lâmina ungueal pode se separar do leito ungueal devido ao tipo onicólise.
Rubromicose dos pés e mãos
Esta forma de rubromicose ocorre em pacientes que sofrem de micose nos pés.
O quadro clínico da rubromicose nas mãos é muito semelhante à manifestação da rubromicose nos pés. O processo patológico da pele é muito menos pronunciado devido à lavagem repetida das mãos ao longo do dia. A presença de focos chama a atenção: focos com uma crista inflamatória intermitente ao longo da periferia e no dorso da mão, um fundo vermelho-azulado da pele das palmas. Na superfície dos elementos, observa-se descamação da mucosa em graus variados de gravidade. Quando as lâminas ungueais das mãos estão envolvidas no processo patológico, elas também são afetadas pelo tipo normotrófico, hipertrófico ou atrófico.
Rubromicose generalizada
A generalização da infecção fúngica é observada em pacientes que sofrem de rubromicose da pele dos pés ou onicomicose por um longo período. A disseminação da rubromicose é facilitada por patologias dos órgãos internos, sistema endócrino e insuficiência do sistema imunológico. Grandes dobras são mais frequentemente afetadas, especialmente as inguino-femorais, nádegas e canelas, mas focos também podem ser encontrados em outras áreas da pele. Inicialmente, aparecem manchas rosadas ou rosa-avermelhadas de contornos arredondados com um tom azulado, claramente delimitadas da pele saudável. Posteriormente, a cor dos focos torna-se vermelho-amarelada ou marrom. São levemente infiltradas, sua superfície é coberta por pequenas escamas e, ao longo da periferia, há uma crista recortada intermitente composta por pequenas pápulas, vesículas e crostas. Como resultado do crescimento periférico e da fusão entre si, as manchas ocupam grandes áreas. Lesões profundas do Trichophyton vermelho, principalmente nas canelas, nádegas e antebraços, são consideradas uma variedade folicular-nodular da doença. A erupção cutânea é acompanhada de coceira intensa e o processo é propenso a recidivas, especialmente na estação quente. Na forma generalizada, os pelos velus são afetados. Eles perdem o brilho, tornam-se opacos e quebram (às vezes na forma de "pontos pretos").
De grande importância no diagnóstico da doença são a detecção do fungo durante o exame microscópico do material patológico (escamas, pelos velus) e a semeadura do material em meio nutriente para obtenção de cultura de trichophyton vermelho.
Na maioria dos pacientes, as manifestações da rubromicose generalizada se desenvolvem após a presença de lesões na pele e nas unhas dos pés (ou pés e mãos) por um período mais ou menos longo (de vários meses a 5 a 10 anos ou mais), no contexto de patologias dos órgãos internos, do sistema endócrino e nervoso, distúrbios tróficos da pele ou devido a outras alterações no corpo. Por exemplo, o desenvolvimento de manifestações generalizadas da rubromicose é frequentemente facilitado pelo tratamento de longo prazo com antibióticos, citostáticos e esteroides.
Trichophyton rubra causa lesões superficiais e profundas na pele lisa, às vezes observadas no mesmo paciente. Assim, erupções cutâneas nas pregas inguinais e interglúteas e lesões profundas (nodulares) nas canelas ou outras áreas da pele podem ocorrer simultaneamente.
Lesões profundas do gricófito vermelho, principalmente nas canelas, nádegas e antebraços, são consideradas uma variedade folicular-nodular da doença. Nessa forma, além dos elementos papulofoliculares, existem também elementos mais profundos que tendem a se agrupar, dispostos em arcos, faixas abertas e guirlandas. A erupção é acompanhada de coceira intensa. O processo tende a recidivar, especialmente na estação quente. Os focos dessa forma de rubromicose podem simular eritema indurativo de Bazin, eritema nodular, tuberculose papulonecrótica (frequentemente alterações cicatriciais permanecem no local dos focos), vasculite nodular, piodermite profunda, leucemias e manifestações de outras dermatoses. Por exemplo, quando a rubromicose está localizada na pele do rosto, as lesões podem lembrar muito o lúpus eritematoso, o lúpus tuberculoso, manifestações de sicose estafilocócica e até mesmo a xerodermia pigmentar em idosos.
A rubromicose generalizada pode certamente ocorrer sem a formação de focos profundos. Nesses casos, as lesões, em termos de manifestações clínicas, podem ser muito semelhantes às de eczema, neurodermatite, parapsoríase, psoríase, granuloma anular, líquen pilar de Devergie, etc. Manifestações exsudativas de rubromicose também podem ser observadas – pequenas erupções vesiculares e crostas nos pés, mãos e outras áreas da pele.
Deve-se observar que, com manifestações exsudativas da rubromicose, vários pacientes podem desenvolver erupções cutâneas secundárias (alérgicas) na pele do tronco e extremidades que não contêm elementos fúngicos.
As formas mais comuns de rubromicose são aquelas em que as lesões são vermelho-escuras (frequentemente com uma coloração azulada), fundidas umas às outras, e apresentam descamação mais ou menos pronunciada na superfície. As variantes clínicas da doença incluem a eritrodermia micótica e a síndrome palmo-plantar-inguinal-glútea. Essa síndrome, observada em muitos pacientes com rubromicose generalizada, geralmente afeta a pele dos pés, palmas das mãos e lâminas ungueais.
Lesões de grandes dobras - interglúteas, inguino-femorais, pele das nádegas, sob as glândulas mamárias - geralmente ocorrem após uma existência mais ou menos longa de focos de micose nos pés e palmas das mãos. Os focos parecem emanar das profundezas de grandes dobras, espalhando-se para os quadrantes internos das nádegas e, em seguida, para os externos. A superfície dos focos é amarelo-avermelhada ou marrom. Eles são levemente infiltrados, ligeiramente escamosos. As bordas dos focos são ligeiramente elevadas, apresentando uma crista recortada intermitente composta por pequenas pápulas e crostas. Geralmente, a crista tem uma tonalidade vermelho-azulada mais intensa do que a própria lesão.
Diagnósticos rubrofitoses
De grande importância no diagnóstico da doença é a detecção do fungo durante o exame microscópico do material patológico (escamas, pelos velus) e a semeadura do material em meio nutriente para obtenção de cultura do tricófito vermelho.
O diagnóstico de rubromicose dos pés (ou pés e mãos) baseia-se em um quadro clínico bastante característico e na detecção de elementos fúngicos nos focos. Mas, frequentemente, especialmente no caso de rubromicose latente ou de ocorrência atípica, o resultado de estudos culturais é decisivo para o diagnóstico. Esses estudos são especialmente importantes nas formas disidróticas de rubromicose, que são muito semelhantes (se não clinicamente idênticas) à epidermofitose dos pés causada por Trichophyton interdigitale.
O que precisa examinar?
Como examinar?
Diagnóstico diferencial
Ao realizar o diagnóstico diferencial da rubromicose, é necessário ter em mente a tricofitose superficial (antropofílica), bem como formas limitadas de tricofitose infiltrativa-supurativa (zoofílica). Deve-se lembrar também que as lesões do couro cabeludo, raramente observadas na rubromicose, podem assemelhar-se a focos de microsporia.
O diagnóstico diferencial da rubromicose dos pés (ou pés e mãos) deve ser feito primeiramente com epidermofitose dos pés (e epidermófitos), tricofitose causada por fungos do grupo antropofílico, hiperceratose palmo-plantar, psoríase e eczema desta localização.
Deve-se ter em mente que lesões nas dobras interdigitais e nas lâminas ungueais podem ser causadas por fungos leveduriformes do gênero Candida, fungos de mofo e outros dermatófitos.
Quem contactar?
Tratamento rubrofitoses
O tratamento do pé de atleta e da rubrofitia deve ser etiotrópico, patogênico e sintomático. O tratamento deve começar com terapia externa. Em processos inflamatórios agudos com secreção, são prescritas loções de resorcinol a 2%, ácido bórico e nitrato de prata a 0,25%. A cobertura das vesículas (bolhas) é perfurada com agulha ou cortada com tesoura, observando-se as regras de assepsia. Em seguida, são utilizadas soluções de corantes de anilina (tinta Costellani, azul de metileno, verde brilhante, etc.). Para o tratamento etiotrópico, são prescritos cremes e pomadas contendo antimicóticos (creme a 1% ou gel derm de lamisil, travogen, zalain, etc.). Na presença de inflamação grave e adição de infecção secundária, pomadas ou cremes contendo corticosteroides e antibióticos são prescritos juntamente com antimicóticos (travocort, gentriderm, triderm, etc.). Para secar focos de secreção, um medicamento antifúngico é amplamente utilizado - nitrofungin-neo na forma de solução e spray. Lamisil é usado na forma de gel derm ou creme a 1%, uma vez ao dia, durante 7 dias. Ao usar formas mistas de Lamisil, ao final do tratamento em pacientes com micose nos pés, a recuperação clínica ocorreu em 82% e a micológica em 90%. Ao final da segunda semana, a recuperação clínica e micológica foi observada em todos os pacientes. Segundo muitos cientistas, esse efeito pronunciado se deve às propriedades lipofílicas e ceratofílicas do medicamento, à rápida penetração e à preservação a longo prazo de uma alta concentração de terbinafina na pele queratinizada. Lamisil pode ser usado para micoses nos pés complicadas por infecção secundária, pois foi comprovado que o medicamento possui atividade anti-inflamatória semelhante à cicloripoxolamina e efeito antibacteriano semelhante ao creme de gentamicip a 0,1%.
Na forma eritemato-escamosa da micose dos pés, acompanhada de rachaduras, o uso de Lamisil na forma de creme a 1% por 28 dias contribui não apenas para a cura clínica e micológica, mas também para a cicatrização de rachaduras superficiais e profundas. Portanto, Lamisil, além de suas propriedades antifúngicas, antibacterianas e anti-inflamatórias, tem a capacidade de estimular processos regenerativos na pele.
O tratamento sintomático sistemático inclui o uso de agentes dessensibilizantes, anti-histamínicos, sedativos e vitaminas, uma vez que os agentes causadores desta infecção fúngica têm propriedades antigênicas pronunciadas.
Se não houver efeito dos agentes externos, você deve passar a tomar antimicóticos sistêmicos.
Atualmente, os seguintes antimicóticos sistêmicos são usados como agentes etiotrópicos: terbinofina (Lamisil), itraconazol (Tecnazol, Orungal), griseofulovina, etc.
Lamisil para pé de atleta sem lesão da lâmina ungueal é prescrito na dose diária de 250 mg por 14 dias. Para micoses nos pés, itraconazol (teknazol, orungal) é usado na dose de 100 mg uma vez ao dia por 15 dias.
Para onicomicose nos pés, Lamisil é prescrito na dose de 250 mg por dia durante 3 meses, e para onicomicose nas mãos, por 1,5 mês. Itracopazol (Teknazol, Orungal) é usado na dose de 200 mg, 2 vezes ao dia, durante uma semana (um tratamento), seguido de uma pausa de 3 semanas. Para onicomicose nos pés, são prescritos 3 tratamentos, e para onicomicose nas mãos, 2 tratamentos.
Considerando as pronunciadas propriedades alergênicas do patógeno, é necessário prescrever (especialmente na presença de micídios) agentes dessensibilizantes e anti-histamínicos, sedativos, vitaminas do complexo B, rutina e ácido ascórbico. Em caso de infecção piogênica secundária, são indicados tratamentos de curta duração com antibióticos de amplo espectro.
É necessário eliminar doenças concomitantes (diabetes mellitus, distúrbios endócrinos, imunológicos, microcirculação prejudicada das extremidades inferiores, etc.).
A prevenção geral requer manutenção higiênica e desinfecção regular de banheiras (pisos, tapetes, grades e almofadas de madeira, bancos, bacias), chuveiros e piscinas, exames médicos do pessoal que os atende, tratamento oportuno e exame médico dos pacientes. A prevenção pessoal consiste em usar apenas seus próprios sapatos, observar as regras de higiene pessoal da pele dos pés e desinfetar os sapatos. Limpe a palmilha e o forro do sapato com um cotonete embebido em solução de formalina a 25% ou solução de bigluconato de clorexidina a 0,5%. Em seguida, coloque os sapatos em um saco plástico por 2 horas e deixe secar ao ar livre. Desinfete meias e meias fervendo por 10 minutos. Para prevenir recidivas da epidermofitose, após o desaparecimento dos sintomas da doença, lubrifique a pele dos pés com agentes antimicóticos por 2 a 3 semanas. Para fins de prevenção, o nitro-fungin-neo é amplamente utilizado na forma de solução ou spray.
Mais informações sobre o tratamento


 [
[