Médico especialista do artigo
Novas publicações
Trabalho de parto pré-termo
Última revisão: 12.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
Segundo a OMS, parto prematuro é o nascimento de uma criança entre a 22ª e a 37ª semana completa de gestação (ou seja, 259 dias após a última menstruação). Os gatilhos são a ruptura prematura de membranas, infecção e patologia gestacional. O diagnóstico é estabelecido com base em dados clínicos.
O tratamento inclui repouso no leito, tocolíticos (se a gravidez for prolongada) e glicocorticoides (se a idade gestacional for inferior a 34 semanas). Antibióticos antiestreptocócicos são administrados sem aguardar resultados negativos de cultura. O trabalho de parto prematuro pode ser causado por ruptura prematura de membranas, corioamnionite ou infecção uterina ascendente; a causa mais comum dessas infecções são os estreptococos do grupo B. O trabalho de parto prematuro pode ocorrer em gestações múltiplas, pré-eclâmpsia ou eclâmpsia, distúrbios placentários, pielonefrite ou certas doenças sexualmente transmissíveis; frequentemente, a causa é desconhecida. Culturas cervicais são realizadas para confirmar as causas identificadas durante o exame clínico.
Em nosso país, considera-se parto prematuro o nascimento de uma criança entre a 28ª e a 37ª semana de gestação (do 196º ao 259º dia após o início da última menstruação). A interrupção espontânea da gestação entre a 22ª e a 27ª semana é alocada a uma categoria separada, não relacionada ao parto prematuro, e os dados da criança em caso de óbito não são incluídos nos indicadores de mortalidade perinatal se a criança não sobreviver 7 dias após o nascimento, o que causa certas diferenças nos dados estatísticos de autores russos e estrangeiros.
O parto prematuro, definido como nascimento antes da semana gestacional (GN) 37+0, é um problema central em obstetrícia e o fator de risco mais importante para morbidade e mortalidade perinatal. Em 2011, 9% de todos os bebês nascidos na Alemanha nasceram antes da GN 37. Essa taxa é alta em comparação com a maioria dos outros países europeus (Fig); ela permaneceu estável nos últimos 10 anos, mas a taxa de partos extremamente prematuros, ou seja, nascimentos antes de 28 anos de gravidez, aumentou em 65%. Embora as razões para esse desenvolvimento ainda não sejam totalmente compreendidas, ele é amplamente explicado por fatores demográficos conhecidos, como a tendência ao aumento da idade materna na gravidez e a prevalência crescente de diabetes mellitus. [ 1 ]
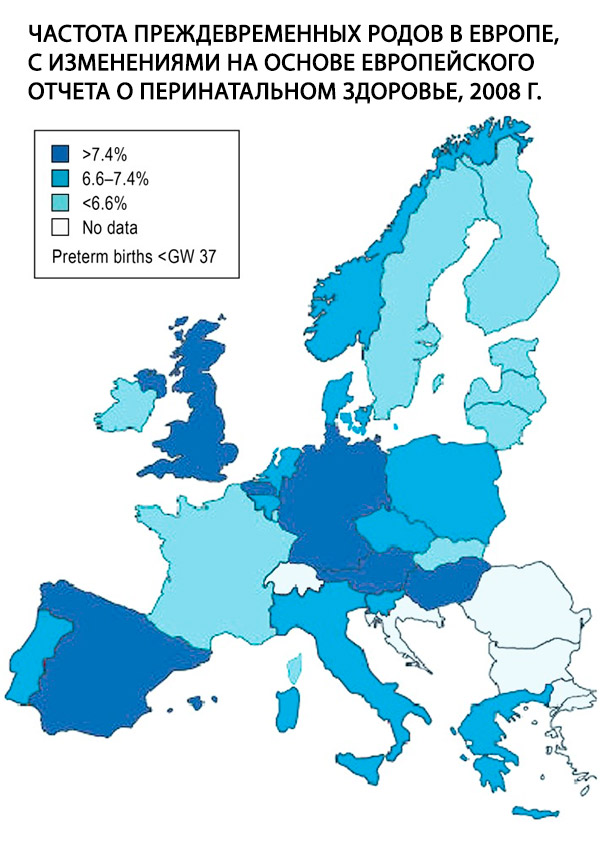
A incidência de partos prematuros é de 7 a 10% de todos os nascimentos e, segundo autores americanos, 9 a 10% das crianças nascem antes da 37ª semana, 6% antes da 36ª semana e 2 a 3% antes da 33ª semana. As causas da mortalidade perinatal em 50 a 70% dos casos são complicações decorrentes do parto prematuro [4, 53]. Nos últimos 30 anos, a incidência de partos prematuros permaneceu estável, mas observou-se uma melhora no prognóstico dos recém-nascidos devido ao desenvolvimento da medicina neonatal.
Na literatura estrangeira distinguem-se grupos de recém-nascidos:
- com peso corporal de 2500 a 1500 g - recém-nascidos de baixo peso (BP);
- com peso corporal inferior a 1500 g - recém-nascidos de muito baixo peso (RNMB);
- com peso corporal extremamente baixo, que constituem grupo de risco para desenvolver paralisia, distúrbios neurológicos graves, cegueira, surdez, distúrbios disfuncionais dos sistemas respiratório, digestivo, geniturinário e são caracterizados pela maior taxa de mortalidade.
Segundo autores americanos, 50% das perdas neonatais são registradas entre recém-nascidos com peso inferior a 2.500 g, representando apenas 1,5% do total de crianças nascidas. Segundo autores britânicos, a taxa de sobrevivência de crianças nascidas com peso inferior a 1.500 g, graças ao sucesso dos serviços neonatais, é de cerca de 85%, mas 25% delas apresentam distúrbios neurológicos graves, 30% apresentam distúrbios auditivos e visuais e 40 a 60% apresentam dificuldades no processo de aprendizagem e educação.
Os fatores de risco para parto prematuro incluem baixo padrão de vida socioeconômico da mulher, idade (menor de 18 e maior de 30 anos), condições de trabalho desfavoráveis, tabagismo pesado (mais de 10 cigarros por dia), uso de drogas (especialmente cocaína) e histórico obstétrico - um histórico de um parto prematuro aumenta o risco de sua ocorrência em uma gravidez subsequente em 4 vezes, e dois partos prematuros - em 6 vezes.
Complicações que contribuem para o desenvolvimento do parto prematuro:
- infecção intrauterina (corioamnionite);
- ruptura prematura de membranas, com ou sem corioamnionite;
- insuficiência ístmico-cervical;
- descolamento de placenta normal ou de inserção baixa;
- fatores que levam ao estiramento excessivo do útero (polidrâmnio, gravidez múltipla, macrossomia no diabetes);
- malformações do útero, miomas uterinos (ruptura das relações espaciais, alterações degenerativas isquêmicas no nódulo);
- infecções do trato urinário superior (pielonefrite, bacteriúria assintomática);
- operações cirúrgicas durante a gravidez, especialmente em órgãos abdominais;
- lesões;
- doenças extragenitais que interrompem os processos metabólicos da gestante e levam ao sofrimento intrauterino do feto (hipertensão arterial, asma brônquica, hipertireoidismo, cardiopatia, anemia com nível de hemoglobina inferior a 90 g/l);
- dependência de drogas, tabagismo pesado.
Cerca de 30% de todos os casos de parto prematuro espontâneo são causados por infecção e, entre crianças nascidas antes de 30 semanas de gestação, a corioamnionite verificada histologicamente é observada em 80% dos casos.
Parto prematuro espontâneo
Em termos de táticas de gerenciamento do trabalho de parto, é importante distinguir entre trabalho de parto prematuro espontâneo, que começa com atividade de trabalho de parto regular com o saco amniótico intacto (40–50%), e trabalho de parto prematuro, que começa com a ruptura do líquido amniótico na ausência de atividade de trabalho de parto (30–40%).
Trabalho de parto prematuro induzido (20%)
Surgem em situações que exigem a interrupção da gravidez por motivos relacionados à saúde da mãe ou do feto. As indicações da mãe estão relacionadas a:
- com patologia extragenital grave, em que o prolongamento da gravidez é perigoso para a saúde da mulher;
- com complicações da gravidez: gestose grave, hepatose, falência de múltiplos órgãos, etc.
Indicações do feto:
- malformações fetais incompatíveis com a vida;
- morte fetal pré-natal;
- deterioração progressiva do estado do feto segundo dados de CTG e ultrassonografia Doppler, necessitando de parto, medidas de reanimação e cuidados intensivos.
O objetivo do exame diagnóstico é identificar as condições que predispõem ao parto prematuro (infecção ascendente, insuficiência placentária, alterações no líquido amniótico, etc.), bem como uma avaliação objetiva do grau de parto prematuro já iniciado (características das contrações, efeito das contrações no colo do útero, ruptura prematura das membranas). Além disso, é necessário avaliar a condição do feto para determinar se há necessidade de trabalho de parto.
Como reconhecer o parto prematuro?
 [ 13 ]
[ 13 ]
O objetivo de todas as intervenções não é simplesmente prolongar a gravidez em si, mas sim dar ao recém-nascido a melhor chance de sobrevivência com o mínimo de complicações possível. Assim, dependendo da situação clínica específica, o método de escolha pode ser o prolongamento da gravidez ou o parto.
No entanto, como regra, o objetivo importante é prolongar a gravidez por pelo menos 48 horas para que a gestante possa ser transferida para um centro perinatal de alto nível e a maturação pulmonar fetal possa ser induzida com glicocorticoides. Essas duas medidas demonstraram melhorar a sobrevida em bebês nascidos antes dos 34 anos de idade gestacional.
O parto prematuro é tratado com as seguintes medidas:
- inibição das contrações uterinas com medicamentos - tocólise (para indicações e contraindicações, veja o quadro)
- administração de glicocorticoides para estimular a maturação pulmonar fetal
- tratamento de infecção local ou sistêmica com antibióticos
- evitar atividade física - repouso no leito e hospitalização.
Leia mais: Parto Prematuro - Tratamento
Prevenção primária
O objetivo da prevenção primária é reduzir a incidência geral de partos prematuros, melhorando a saúde materna geral e eliminando os fatores de risco antes ou durante a gravidez. [ 14 ]
Parar de fumar, por si só, reduz significativamente o risco de parto prematuro. Por outro lado, mães abaixo do peso ou obesas, com índice de massa corporal (IMC) acima de 35, apresentam risco significativamente maior de parto prematuro. As mães devem procurar aconselhamento nutricional. Mulheres com empregos estressantes podem ser aconselhadas por seus médicos a reduzir a carga de trabalho ou até mesmo a parar de trabalhar temporariamente para reduzir o risco de parto prematuro.
O objetivo da prevenção secundária é a identificação precoce de gestantes com maior risco de parto prematuro, a fim de ajudar essas mulheres a levar a gravidez até o termo.
Principais fatores de risco
- Má nutrição e nutrição inadequada.
- Gravidez múltipla.
- Idade da mãe.
- Situação de vida desfavorável.
- Histórico de parto prematuro ou aborto espontâneo.
Medidas de prevenção secundária
Automedição do pH vaginal
Conforme descrito originalmente por E. Saling, o pH vaginal pode ser usado como um marcador para vaginose bacteriana, o que por sua vez aumenta o risco de parto prematuro em 2,4 vezes. [ 15 ] Se o pH estiver elevado, antibióticos são prescritos.
Medição do comprimento cervical usando ultrassom transvaginal
A utilidade da medição transvaginal do comprimento cervical para avaliar o risco de parto prematuro foi bem documentada em uma análise estruturada de 14 estudos envolvendo um total de 2.258 gestantes. [ 16 ] O valor de corte aceito para o comprimento cervical é ≤ 25 a 24 anos de gestação. O valor preditivo negativo de um teste negativo é alto (92%), o que significa que gestantes com colo curto normal podem ser tranquilizadas e medidas terapêuticas desnecessárias podem ser evitadas.
Cerclagem e fechamento completo do canal de parto
A cerclagem cervical é um procedimento comumente realizado para estabilizar e fechar mecanicamente o canal cervical, de forma muito semelhante à sutura em bolsa. O fechamento completo precoce profilático do canal de parto, conforme descrito por Seiling, visa prevenir infecção ascendente, mas seu benefício não foi documentado em ensaios clínicos randomizados prospectivos. Sociedades obstétricas alemãs e estrangeiras não emitiram recomendações vinculativas sobre as indicações e/ou técnicas de qualquer uma dessas intervenções. Uma meta-análise demonstrou que, pelo menos para um determinado grupo de gestantes de alto risco com histórico de parto prematuro e colo curto, a morbidade e a mortalidade perinatais podem ser significativamente reduzidas. [ 17 ]
O objetivo da prevenção secundária é...a identificação precoce de mulheres grávidas com maior risco de parto prematuro, a fim de ajudar essas mulheres a levar suas gestações até o termo.
Suplementos de progesterona
O avanço mais importante da última década foi a introdução de suplementos de progesterona para prevenir o parto prematuro. A probabilidade de parto prematuro pode ser reduzida em mais de 30% tanto em mulheres com histórico de parto prematuro [ 18 ] quanto naquelas com colo do útero encurtado. [ 19 ]
A progesterona também pode ser usada com sucesso na profilaxia secundária após a tocólise, embora nenhum benefício tenha sido demonstrado em gestações gemelares. Os dados disponíveis corroboram a recomendação de que todas as gestantes com histórico de risco aumentado ou insuficiência cervical assintomática atual devem receber suplementação de progesterona até o final da 34ª IG.

