Médico especialista do artigo
Novas publicações
Melanoma
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
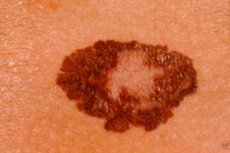
O melanoma é uma neoplasia maligna da pele que se desenvolve a partir dos melanócitos — células que migram no período embrionário inicial do neuroectoderma para a pele, olhos, trato respiratório e intestinos.
Os melanócitos são capazes de formar "ninhos" peculiares de células com diferentes graus de diferenciação. Externamente, aglomerados de melanócitos aparecem como nevos (marcas de nascença). O melanoma foi descrito pela primeira vez em 1806 por René Laennec.
Epidemiologia
A taxa de incidência em todas as faixas etárias é atualmente de cerca de 14 casos por 100.000 habitantes por ano. Ao mesmo tempo, segundo estimativas do Instituto Nacional do Câncer (National Cancer Institute), a probabilidade de desenvolver a doença na população branca dos Estados Unidos é de 1:100. Em pessoas negras, esse tumor é extremamente raro, portanto, seu risco para essa categoria ainda não foi determinado.
O melanoma é extremamente raro em crianças: sua incidência é de cerca de 1% dos casos desse tumor em todas as faixas etárias. A incidência do seu desenvolvimento aumenta com a idade. No entanto, distinguem-se dois picos de incidência desse tumor em crianças: de 5 a 7 anos e de 11 a 15 anos.
Causas melanomas
No desenvolvimento do melanoma, distinguem-se dois principais fatores predisponentes: trauma e insolação. Ambos os tipos de impactos provocam degeneração maligna dos elementos da pele. Isso determina a necessidade de remoção planejada dos nevos das áreas onde estão sujeitos ao maior trauma por roupas e calçados, além de exigir a abstinência de banhos de sol e solários excessivos.
Outros fatores predisponentes para o desenvolvimento de neoplasias malignas de pele são a raça branca (quanto mais clara a pele, maior o risco), histórico familiar desse tumor, presença de grande número de nevos na pele e, em adultos, idade inferior a 45 anos. Doses curtas, mas intensas de insolação são mais perigosas para o melanoma do que a insolação constante.
Como medida preventiva, o mais eficaz é reduzir o tempo de exposição direta ao sol e usar chapéus e roupas que cubram a pele o máximo possível; protetores solares são menos eficazes.
Sintomas melanomas
Em 70% dos casos, o melanoma se desenvolve a partir de nevos, em 30% - em áreas "limpas" da pele. A neoplasia pode estar localizada em qualquer parte do corpo. Mais frequentemente (50% dos casos), ocorre na pele das extremidades, um pouco menos frequentemente (35%) - na região do tronco e, menos frequentemente (25%) na cabeça e pescoço.
Qual é a aparência do melanoma?
- Disseminação superficial - desenvolve-se a partir de um nevo existente e tem uma taxa de crescimento lenta ao longo de vários anos. Esta é a forma mais comum de neoplasia maligna.
- Nodular é um nódulo solto na pele. Frequentemente ulcera e tem crescimento rápido. Está em segundo lugar em frequência, depois da disseminação superficial.
- Lentigo maligno (sarda melanótica de Hutchinson) - semelhante à disseminação superficial, típica de idosos. Geralmente localizada na face.
- Lentigo periférico - afeta as palmas das mãos e as solas dos pés e pode estar localizado no leito ungueal. Mais comum em pessoas não brancas. O prognóstico geralmente é desfavorável, pois o tumor pode permanecer sem diagnóstico até atingir um tamanho significativo.
Existem três sinais precoces e quatro tardios de melanoma.
Sinais precoces:
- altas taxas de crescimento;
- proliferação de uma das áreas da pele com sua deformação:
- ulceração e sangramento espontâneo.
Sinais tardios:
- o aparecimento de satélites (sementeira tumoral intradérmica) ao redor do tumor primário:
- aumento dos linfonodos regionais (em caso de lesões metastáticas);
- intoxicação tumoral;
- visualização de metástases à distância usando métodos instrumentais.
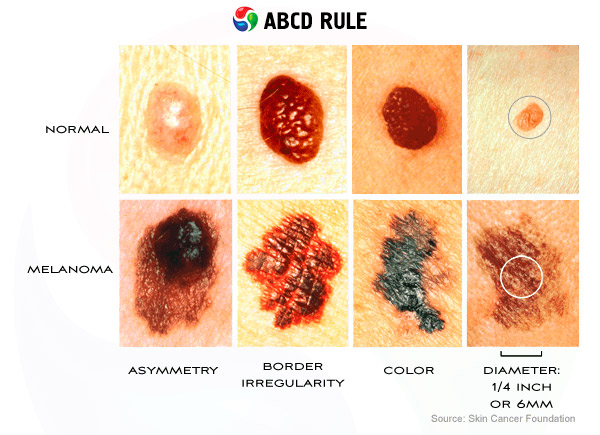
Nos países de língua inglesa, a sigla ABCD é usada para lembrar os sinais de uma neoplasia:
- A (Assimetria) - assimetria de forma e distribuição de pigmentos. A letra "A" também significa que a aparência do tumor deve ser avaliada.
- B (Bordas) - as bordas do câncer geralmente têm um formato irregular em forma de estrela e sangram (Sangramento).
- C (Alteração) - se alguma característica mudar, a marca de nascença deve ser examinada para detectar malignidade.
- D (Diâmetro) - o diâmetro da maioria dos melanomas é maior que 6 mm, embora neoplasias menores também sejam possíveis.
O melanoma é caracterizado por metástase linfogênica com lesão, principalmente, dos linfonodos regionais e metástase hematogênica com lesão dos pulmões, cérebro e outros órgãos. O risco de metástase aumenta com o aumento da espessura da neoplasia e da profundidade de sua invasão na derme e no tecido subcutâneo.
Aonde dói?
Estágios
Ao avaliar o tumor primário, a profundidade da invasão do câncer na pele e nos tecidos subjacentes é importante. Na prática clínica, utiliza-se a classificação de Clark (Clark, 1969), que prevê cinco graus de invasão.
- Invasão grau I de Clark (melanoma in situ) - o câncer está localizado no epitélio sem penetrar a membrana basal.
- Invasão grau II de Clark - a neoplasia penetra na membrana basal e se espalha para a camada papilar da derme.
- Invasão grau III de Clark - o câncer se espalha para a camada papilar da derme, com células tumorais se acumulando na borda das camadas papilar e reticular, sem penetrar nesta última.
- Invasão grau IV de Clark - a neoplasia se espalha para a camada reticular da derme.
- Invasão de Clark grau V: o câncer se espalha para a gordura subcutânea e outras estruturas.
Breslow (1970) propôs avaliar a profundidade da penetração do melanoma na pele e nos tecidos subjacentes pela espessura do tumor removido. Ambos os princípios (Clark e Breslow) são combinados na classificação proposta pelo Comitê Conjunto Americano de Classificação do Câncer (AJCCS) (embora seja recomendado dar preferência aos critérios de Breslow).
- Estádio Ia - espessura de 0,75 mm e/ou grau de invasão segundo Clark II (pT1), ausência de metástases regionais (N0) e à distância (M0).
- Estágio Ib - espessura de 0,76-1,50 mm e/ou grau de invasão segundo Clark III (pT2): N0. M0.
- Estágio IIa - espessura de 1,51-4,00 mm e/ou grau de invasão segundo Clark IV (pT3). N0. M0.
- Estágio IIb - espessura maior que 4,00 mm e/ou grau de invasão segundo Clark V (pT4); N0, MO.
- Estágio III - metástases para linfonodos regionais ou metástases em trânsito (satélites); qualquer pT, N1 ou N2, MO.
- Estágio IV - metástases à distância: qualquer pT. qualquer N. Ml.
Formulários
Existem quatro tipos de formações pigmentadas na pele.
- Não perigosos para melanoma: nevo pigmentado verdadeiro, nevo intradérmico, papilomas, verrugas, nevo piloso.
- Melanocarcinoma: nevo borderline, nevo azul, nevo pigmentado gigante.
- Na fronteira da malignidade: juvenil (nevo misto, nevo de Spitz) - não metastatiza, mas tem tendência a recorrer.
- Neoplasia maligna - melanoma.
 [ 17 ]
[ 17 ]
Diagnósticos melanomas
Uma característica diagnóstica é a proibição categórica de aspiração e biópsia incisional (excisão parcial do tumor ou nevo suspeito). Tal intervenção impulsiona o crescimento intensivo e a metagasificação do tumor. Em relação ao melanoma, apenas a remoção completa em tecidos saudáveis com posterior exame histológico é permitida. A termografia é um método pré-operatório para avaliar a malignidade de uma formação cutânea. Na presença de um tumor sangrante e ulcerado, é possível fazer uma impressão digital de sua superfície com posterior exame citológico.
O diagnóstico de possíveis metástases linfogênicas e hematogênicas é baseado no plano de exame padrão para um paciente oncológico.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ]
Testes diagnósticos obrigatórios
- Exame físico completo com avaliação do estado local
- Exame de sangue clínico
- Análise clínica de urina
- Bioquímica do sangue (eletrólitos, proteína total, testes de função hepática, creatinina, ureia, lactato desidrogenase, fosfatase alcalina, metabolismo de fósforo-cálcio)
- Coagulogramia
- Termografia
- Ultrassonografia da área afetada Ultrassonografia dos órgãos abdominais e espaço retroperitoneal
- Radiografia dos órgãos do tórax em cinco projeções (raquidiana, duas laterais, duas oblíquas)
- ECG
- A etapa final é a verificação histológica do diagnóstico. É possível fazer impressões da preparação para exame citológico.
 [ 22 ]
[ 22 ]
Testes diagnósticos adicionais
- Na presença de um tumor sangrante ulcerado - exame citológico da impressão da superfície do tumor
- Se houver suspeita de metástases nos pulmões - TC dos órgãos do tórax
- Se houver suspeita de metástases na cavidade abdominal - ultrassom, TC da cavidade abdominal
- Se houver suspeita de metástases cerebrais - EcoEG e TC do cérebro
O que precisa examinar?
Como examinar?
Diagnóstico diferencial
O diagnóstico diferencial entre melanoma e elementos não malignos na pele de uma criança costuma ser difícil. Os critérios diagnósticos podem incluir a rápida taxa de crescimento característica desse tipo de câncer, que ultrapassa o crescimento da criança, o formato irregular ou irregular das bordas do tumor, frequentemente sangramento e uma mudança na cor do nevo quando ele degenera em uma neoplasia maligna. A variabilidade da cor desse tumor também dificulta o diagnóstico. Além da coloração marrom típica, sua superfície pode apresentar tons de azul, cinza, rosa, vermelho ou branco.
Quem contactar?
Tratamento melanomas
O principal método de tratamento é a remoção cirúrgica radical do melanoma – excisão da fáscia em tecidos saudáveis com reserva significativa de pele inalterada ao longo da periferia do tumor. A reserva de tecidos saudáveis ao longo da periferia é selecionada dependendo da espessura do tumor: neoplasia intraepitelial - 5 mm; com espessura tumoral de até 1 cm - 10 mm; mais de 1 cm - 20 mm. No diagnóstico de linfonodos regionais afetados por metástases, a dissecção dos linfonodos é realizada simultaneamente à remoção do tumor primário.
Tratamento conservador
O melanoma é considerado uma das neoplasias mais resistentes à quimiorradioterapia. No entanto, o tratamento conservador é utilizado para metástases desse tumor com fins paliativos. Nos últimos anos, resultados encorajadores foram obtidos com o uso de preparações de interferon nos estágios III-IV da neoplasia.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Táticas em relação às formações
Qualquer formação cutânea suspeita de melanoma, bem como nevos, na presença de pelo menos um dos sinais de malignidade mencionados acima, deve ser removida com bisturi em tecidos sadios até a fáscia, seguida de exame histológico. Os métodos de cirurgia com criolaser são aplicáveis a nevos inalterados – para fins estéticos ou quando localizados em áreas de potencial lesão e/ou maior insolação em áreas expostas da pele.
Previsão
O prognóstico do melanoma piora progressivamente dependendo do grau de invasão e do estágio do tumor. A profundidade da invasão afeta a taxa de sobrevida em 10 anos da seguinte forma: estágio I - a sobrevida se aproxima de 100%, estágio II - 93%, estágio III - 90%. estágio IV - 67%, estágio V - 26%. A dependência das taxas de sobrevida em 10 anos no estágio do processo é a seguinte: no estágio I, até 90% dos pacientes sobrevivem, no estágio II - até 70%, no estágio III, de acordo com várias estimativas, de 20 a 40%, no estágio IV o prognóstico é fatal. Por localização, existem grupos com prognóstico favorável (cabeça e pescoço), desfavorável (tronco) e incerto (membros). Pode-se considerar que localizações mais distais estão associadas a um melhor prognóstico em comparação com as proximais e centrais. O melanoma em uma área da pele geralmente coberta por roupas indica um prognóstico menos favorável.

