Médico especialista do artigo
Novas publicações
Leucoplasia vulvar: o que é, como tratar a doença?
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
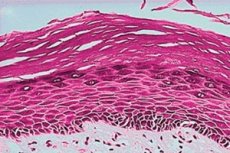
A leucoplasia vulvar é atualmente o problema número um, pois é uma condição comum em mulheres e pode ser uma condição pré-cancerosa. Esse problema deve ser diagnosticado nos estágios iniciais, pois, nesse caso, o prognóstico é mais favorável. Portanto, toda mulher deve conhecer os sintomas e manifestações.
Epidemiologia
Estatísticas sobre a prevalência de leucoplasia entre mulheres indicam que a porcentagem de casos afetados é estimada em 1 a 3%. A leucoplasia é mais comum com a idade, geralmente não ocorrendo antes dos 30 anos. A mortalidade pela patologia em si não é determinada, mas o grau de malignidade depende da forma e pode chegar a 56%.
Causas leucoplasia vulvar
Existem muitas condições reconhecidas que envolvem lesões brancas na mucosa vulvar, mas a maioria dessas manchas não tem causa conhecida. Elas são chamadas de leucoplasia quando outras causas possíveis são descartadas. Existem também vários subtipos reconhecidos de leucoplasia, descritos de acordo com a aparência clínica da lesão.
Quase todas essas manchas são geralmente resultado de ceratose. A mucosa vulvar normal apresenta coloração vermelho-rosada devido à rede vascular subjacente na lâmina, visível através da fina camada epitelial. Quase todas as manchas brancas são benignas, ou seja, não cancerígenas, mas a leucoplasia tem alto potencial de se transformar em uma forma maligna, o que deve ser levado em consideração.
O interesse pelas doenças vulvares aumentou significativamente nos últimos anos. A vulva faz parte do trato genital feminino. Embriologicamente, é o resultado da união do endoderma cloacal, do ectoderma urogenital e das camadas mesodérmicas paramesonéfricas. Diversos epitélios, desde o epitélio escamoso queratinizado até a mucosa escamosa, revestem a vulva. O epitélio vestibular não é pigmentado nem queratinizado, mas contém glândulas écrinas. Isso é importante para a compreensão do desenvolvimento da patogênese da leucoplasia.
Distúrbios vulvares benignos são um problema sério para mulheres de todas as idades. Esses distúrbios incluem atrofia vulvar, tumores benignos, hamartomas e cistos, doenças infecciosas e doenças epiteliais neoplásicas. Doenças infecciosas incluem aquelas causadas por agentes transmissíveis conhecidos, como vírus, bactérias, fungos e protozoários. Eles podem ser inicialmente observados por médicos de diferentes especialidades, incluindo dermatologistas e ginecologistas, e frequentemente requerem uma abordagem multidisciplinar. Todas essas patologias podem estar associadas ou desencadear o desenvolvimento de leucoplasia.
Anormalidades no desenvolvimento da vulva são geralmente raras. A atrofia vulvar pode estar associada à idade avançada ou a outros distúrbios, mas essas anormalidades costumam ser um achado quase fisiológico em pessoas mais velhas. A leucoplasia pode frequentemente se desenvolver em um contexto de atrofia.
As causas exatas da leucoplasia não são claras. No entanto, os seguintes fatores são possíveis:
- Fatores sistêmicos como diabetes, distúrbios endócrinos, desnutrição, deficiência de vitaminas e disfunção do sistema pituitário-ovárico também desempenham um papel importante no desenvolvimento da leucoplasia, sendo a infecção viral por Candida albicans a infecção por HPV observada em 22% dos pacientes. A mutação do gene p53 é uma das causas que levam à proliferação celular anormal.
- Fatores locais como: estimulação térmica excessiva, atrito, atrofia relacionada à idade, danos na mucosa ou úlceras.
Patogênese
A patogênese da leucoplasia é o crescimento excessivo de células anormais. É uma lesão proliferativa da membrana mucosa ou epitélio epidérmico. O epitélio normal da mucosa vulvar não contém um estrato córneo e uma camada granular. Na leucoplasia, o epitélio da membrana mucosa torna-se significativamente queratinizado. Na leucoplasia, o epitélio da membrana mucosa torna-se queratinizado dentro da espessura da camada granular em um local onde normalmente não deveria haver queratina. Primeiro, devido à ação de um fator patológico na mucosa vulvar, ocorre hiperplasia epitelial da mucosa para restaurar a camada danificada (é por isso que a leucoplasia ocorre tão frequentemente no contexto de erosões ou fissuras). Depois disso, ocorre espessamento acantótico do epitélio e infiltração de linfócitos dérmicos e plasmócitos. Isso leva ao espessamento da camada granular e hiperceratose significativa, com o subsequente aparecimento de células de formato irregular e figuras mitóticas, que podem se tornar a base para um processo neoplásico posterior.
Muitas pessoas se perguntam se a leucoplasia vulvar é contagiosa. Por ser uma doença não infecciosa, não é transmitida aos homens e não é contagiosa. A única questão é que, se uma mulher tiver infecções sexualmente transmissíveis bacterianas, fúngicas ou virais concomitantes, apenas elas podem ser transmitidas.
Sintomas leucoplasia vulvar
A leucoplasia vulvar é relativamente incomum e pode apresentar sinais clínicos inespecíficos.
Os primeiros sinais da doença são o aparecimento de formações na mucosa na forma de manchas branco-rosadas ou branco-acinzentadas, com contornos bem definidos. Os tamanhos e a distribuição são frequentemente diferentes. Geralmente, o aparecimento dessas formações patológicas não causa nenhuma sensação na mulher. Portanto, os primeiros sinais da progressão da doença só podem ser observados durante um exame médico, por um motivo completamente diferente.
No entanto, os sintomas podem ocorrer em algumas mulheres, e isso pode ser considerado uma sorte, pois as chances de detecção precoce são altas.
Os primeiros sintomas podem incluir coceira genital, corrimento incomum ou mais corrimento. Às vezes, pode haver uma sensação de queimação ou peso, chamada vulvodínia.
Os sintomas tardios incluem sensação de queimação local com disseminação significativa da área leucoplásica, formigamento e coceira, mucosa local da pele com graus variados de perda de pigmentação, frequentemente com edema, e úlceras superficiais rachadas e dispersas. Visualmente, a própria mulher não consegue perceber as manifestações da doença, podendo apenas suspeitar devido ao aparecimento de alguns sintomas.
Ao exame visual, pode-se observar o sintoma de epitélio infiltrativo branco, espessado e com bordas transparentes, e pequenos fragmentos de erosões e úlceras também são possíveis. Lesões cutâneas ocorrem na mucosa vaginal, mucosa uretral, clitóris, dentro e fora dos lábios vaginais, na forma de uma ou mais manchas ou placas irregulares, brancas e branco-leitosas, ligeiramente elevadas acima de toda a superfície mucosa. Algumas delas podem não ser protuberantes, mas a superfície da ceratose é áspera e, ao tocar nesse local, por exemplo, ao raspar a superfície da mucosa, a base sangra facilmente. A área de leucoplasia geralmente pode sangrar devido a arranhões ou fricção, podendo haver erosão ou liquenificação.
A leucoplasia do colo vulvar é mais difícil de diagnosticar, pois a pequena mancha pode não ser perceptível visualmente. Mas essa localização apresenta maior risco de malignidade. Sintomaticamente, a leucoplasia do colo vulvar pode sangrar com frequência e causar mais sintomas de desconforto do que em outras áreas.
A kraurose, assim como a leucoplasia vulvar, é considerada uma das condições potencialmente cancerígenas. A kraurose se desenvolve em mulheres mais velhas e é acompanhada não apenas por espessamento e hiperceratose do epitélio, mas também pela formação de áreas escleróticas que não são mais passíveis de tratamento conservador. Em essência, são duas doenças diferentes com diferenças histológicas, mas a leucoplasia também pode se tornar esclerótica.
A leucoplasia vulvar em crianças é rara, ocorrendo principalmente em meninas pré-púberes. Geralmente, afeta a pele da vulva (a área ao redor da abertura da vagina), mas às vezes também pode afetar o ânus. Em crianças, a leucoplasia é perigosa e os sintomas geralmente persistem por meses ou anos antes do diagnóstico.
Os sintomas mais comuns que meninas com leucoplasia apresentam são coceira e dor. Esses sintomas podem variar de leves a graves. As meninas podem reagir ou expressar seu desconforto de diferentes maneiras. Por exemplo, algumas podem simplesmente reclamar que sua "região íntima" está dolorida ou com coceira, enquanto outras podem reagir segurando a área genital ou esfregando-a e coçando-a. O grau de desconforto pode ser desproporcional à gravidade da doença presente. O mais importante é que a menina se sinta à vontade para falar sobre os sintomas.
A leucoplasia em crianças também pode causar dor ao urinar e até constipação. A dor ao urinar ocorre quando a urina passa pela pele da vulva, que pode estar irritada e inflamada. A constipação ocorre pela retenção de fezes devido a fissuras dolorosas na pele próxima ao ânus.
Estágios
Os estágios da leucoplasia são difíceis de rastrear clinicamente, e só se pode presumir que os tipos de leucoplasia são estágios sucessivos de um processo. É feita uma distinção entre leucoplasia plana e hiperceratótica. A leucoplasia plana da vulva é caracterizada pela formação de áreas esbranquiçadas que não se projetam acima da pele. Elas podem ser quase imperceptíveis e frequentemente são assintomáticas. A leucoplasia verrucosa da vulva é a formação de áreas densas que se elevam acima da mucosa circundante e podem ser de tamanhos diferentes. Por isso, essas áreas podem ser lesionadas e frequentemente acompanhadas de sangramento ou outros sintomas.
 [ 18 ]
[ 18 ]
Complicações e consequências
As consequências que podem ser vivenciadas por todas as mulheres são muito diferentes. A complicação mais comum é a esclerose múltipla. O vírus da esclerose múltipla é uma complicação comum da leucoplasia vulvar e perianal. Há atrofia da membrana mucosa no local da leucoplasia, que se torna gradualmente mais fina, o que se deve principalmente à leucoplasia vulvar de longa duração, causada pela disfunção imunológica do próprio corpo.
Alguns casos de leucoplasia vulvar podem ser complicados pelo diabetes, e os efeitos desses fatores são mútuos. A leucoplasia vulvar agrava gradualmente a condição, o que pode levar a distúrbios endócrinos, diabetes induzido e aumento do grau de dano vulvar.
A menstruação irregular pode ser consequência da leucoplasia, tanto em distúrbios endócrinos, clinicamente diagnosticados, quanto em casos que requerem tratamento.
 [ 19 ]
[ 19 ]
Diagnósticos leucoplasia vulvar
O diagnóstico principal baseia-se no exame histopatológico e nas manifestações clínicas. Alterações epiteliais ou epidérmicas na mucosa facilitam o diagnóstico. No entanto, o diagnóstico de leucoplasia é frequentemente feito tardiamente.
O diagnóstico de leucoplasia também se baseia nos resultados de um exame ginecológico e na presença de queixas nas pacientes. Os exames utilizados para essa patologia são um exame de sangue clínico, um imunograma e um exame citológico de esfregaços da área afetada.
O diagnóstico instrumental da leucoplasia inclui colposcopia (coleta de esfregaços de focos patológicos para exame posterior usando um microscópio), biópsia, ultrassom e teste de Schiller.
Quando um médico encontra uma mancha branca na mucosa, ele só pode presumir que se trata de uma área de leucoplasia. Uma biópsia e um exame histológico são necessários para confirmação. O exame microscópico de queratinócitos retirados de uma área da vulva, livre de mucosa, é usado como diagnóstico. Geralmente, uma biópsia de tecido é realizada para excluir outras causas de manchas brancas, bem como para permitir um exame histológico detalhado e avaliar a presença de qualquer displasia epitelial. Este é um indicador de potencial maligno e geralmente determina o tratamento e o intervalo de retorno. As áreas de lesões de leucoplasia que são preferencialmente biopsiadas são áreas que mostram endurecimento (endurecimento) e eritroplasia (vermelhidão), bem como áreas erosivas ou ulceradas. Essas áreas são mais propensas a mostrar displasia do que áreas brancas homogêneas.
O exame histológico é obrigatório após a microscopia para excluir atipia celular (câncer). A leucoplasia apresenta uma ampla gama de possíveis aparências histológicas. O grau de hiperceratose, espessura epitelial (acantose/atrofia), displasia e infiltração de células inflamatórias da lâmina própria subjacente podem variar. Em membranas mucosas, a hiperceratose pode ser definida como um aumento na espessura da camada de queratina do epitélio ou a presença de tal camada em um local onde normalmente não é esperada. Na leucoplasia, a hiperceratose varia em espessura e pode ser orto ou paraceratose (dependendo da perda ou preservação dos núcleos celulares) ou uma mistura de ambas em diferentes áreas da lesão. O epitélio pode apresentar hipertrofia (p. ex., acantose) ou atrofia. As áreas vermelhas na leucoplasia representam epitélio atrófico ou imaturo que perdeu a capacidade de queratinizar. A transição entre a lesão e a mucosa normal circundante pode ser bem delimitada ou mal definida. Hiperceratose e espessura epitelial alterada podem ser as únicas características histológicas de uma lesão de leucoplasia, mas algumas apresentam displasia. O termo displasia geralmente significa "crescimento anormal" e, especificamente no contexto de lesões vulvares, refere-se a alterações microscópicas ("atipia celular") na mucosa que indicam risco de transformação maligna. A infiltração de células inflamatórias em amostras de lâmina é geralmente observada na presença de displasia. Displasia grave é sinônimo do termo carcinoma in situ, indicando a presença de células neoplásicas que ainda não penetraram a membrana basal ou invadiram outros tecidos. Por isso, é tão importante não apenas realizar um exame histológico da leucoplasia, mas também fazer o diagnóstico em tempo hábil, visto que, às vezes, ela já pode ser um estágio inicial do câncer.
 [ 20 ]
[ 20 ]
Diagnóstico diferencial
O diagnóstico diferencial da leucoplasia pode ser considerado de acordo com o aparecimento de manchas semelhantes na mucosa vulvar, que na aparência podem assemelhar-se à leucoplasia.
A leucoplasia não pode ser removida da mucosa, o que a distingue de manchas brancas como a candidíase pseudoseminal, onde a camada branca pode ser removida para revelar uma superfície eritematosa, às vezes sangrante. A cor branca associada à leucemia desaparece quando a mucosa é distendida. Outras causas de manchas brancas geralmente requerem exame anatomopatológico de uma biópsia para diferenciá-las da leucoplasia.
Áreas atróficas da vulva podem se assemelhar superficialmente à leucoplasia. A leucoplasia mucosa comum é uma distrofia hipertrófica da vulva, geralmente não acompanhada de atrofia vulvar, com histopatologia mostrando espessamento da camada epidérmica, heterogeneidade celular e atrofia do endurecimento. Em contraste, a distrofia atrófica da vulva se apresenta como uma lesão cutânea na forma de manchas planas atróficas, azuladas e brancas, com degeneração completa das fibras colágenas dérmicas, sendo a base da infiltração de células inflamatórias identificável.
A leucoplasia também precisa ser diferenciada da dermatite vulvar. A dermatite vulvar consiste em manchas brancas distribuídas em ambos os lados dos lábios vaginais, com coceira, frequentemente acompanhadas de lesões em outras partes da pele, lesões de pigmentação cutânea, alterações histopatológicas de dermatite crônica e espessamento das camadas da pele.
Tratamento leucoplasia vulvar
Uma revisão sistemática constatou que nenhum dos tratamentos comumente utilizados para leucoplasia foi eficaz na prevenção da transformação maligna. Alguns tratamentos podem resultar na cura da leucoplasia, mas não previnem a recorrência da lesão ou da alteração maligna. Independentemente do tratamento utilizado, o diagnóstico de leucoplasia quase sempre resulta na recomendação de eliminação de possíveis fatores causais, bem como no acompanhamento a longo prazo da lesão para detectar precocemente quaisquer alterações malignas. No entanto, os medicamentos são utilizados caso a caso.
Diversos agentes tópicos e sistêmicos têm sido estudados, incluindo anti-inflamatórios, antifúngicos, carotenoides (precursores da vitamina A, como o betacaroteno), retinoides (agentes semelhantes à vitamina A) e agentes citotóxicos. As vitaminas C e E também têm sido estudadas em relação ao tratamento da leucoplasia. Alguns desses estudos baseiam-se na hipótese de que nutrientes antioxidantes, vitaminas e proteínas supressoras do crescimento celular (como a p53) são antagonistas da tumorigênese. Altas doses de retinoides podem causar efeitos tóxicos.
O tratamento local é uma das prioridades e também inclui algumas recomendações de cuidados.
- Mantenha a vulva limpa e seca, evitando a limpeza excessiva com sabonete, etc. A coceira pode ser significativamente reduzida com o uso de corticosteroides tópicos, como pomada de hidrocortisona e creme de óleo de hidrocortisona. Supositórios de hidrocortisona são recomendados para uso local. O método de aplicação é intravaginal, com a dosagem de um supositório por noite na vagina, no máximo sete dias. Os efeitos colaterais podem incluir o desenvolvimento de candidíase, pois os supositórios suprimem ligeiramente a imunidade local.
- Terzhinan é usado para leucoplasia vulvar quando a mulher apresenta infecção bacteriana ou fúngica concomitante, ou candidíase, que pode causar esse problema. Trata-se de um medicamento complexo que inclui um agente antibacteriano (ternidazol e neomicina), um agente antifúngico (nistatina) e um agente hormonal (prednisolona). O método de aplicação é intravaginal na forma de supositórios, a dosagem é de um supositório uma vez à noite, durante seis dias consecutivos. Os efeitos colaterais não são comuns; pode haver sensação de queimação e coceira após a administração do medicamento.
- Pomadas e cremes para leucoplasia vulvar são usados como terapia local. O creme de açafrão iraniano é um dos produtos mais eficazes, de acordo com avaliações de usuários. O produto contém vários tipos de ervas chinesas sem adição de medicamentos hormonais e sintéticos. O produto consiste em um conjunto de gel e creme. Modo de usar: primeiro lave com o gel, depois seque com uma toalha e aplique o creme. Os efeitos colaterais não foram determinados.
- A Pomada 999 é uma preparação complexa que contém cânfora, mentol, ervas biologicamente ativas e o agente hormonal antimicrobiano hexametasona. A preparação tem efeitos anti-inflamatórios e antibacterianos. Modo de aplicação: na forma de creme, deve ser aplicado na área da leucoplasia. Dosagem: uma pequena quantidade uma vez ao dia. Pode haver dificuldades com o uso da preparação devido ao inconveniente do uso próprio. Precauções: se houver áreas com erosões ou danos, não é recomendado o uso da pomada.
Fenistil não é particularmente eficaz no tratamento da leucoplasia vulvar, mas, como anti-histamínico, pode aliviar ou reduzir a coceira.
As vitaminas são utilizadas em terapias complexas, visto que a leucoplasia é considerada uma das patologias da hipovitaminose. Você pode dar preferência a quaisquer complexos multivitamínicos - Kvadevit, Supervit, Vitrum.
O tratamento fisioterapêutico não é amplamente utilizado porque irritação ou estimulação externa adicional pode causar complicações.
Remédios populares
Os métodos tradicionais de tratamento não se mostraram eficazes e não há comprovação de que tais métodos não causem o aparecimento de malignidade. Portanto, é melhor utilizá-los somente após consultar um médico.
- Para preparar o remédio, tome 30 g de Sophora, 12 g de Nepeta, 6 g de peônia vermelha, 6 g de cártamo e 20 g de astrágalo. Tudo precisa ser vaporizado com água quente e transformado em um banho. Você pode tomar esses banhos 2 vezes ao dia, e cada dose de erva vaporizada pode ser usada de 2 a 4 vezes.
- Você pode fazer a pomada em casa. Para isso, você precisa de 20 g de pomada de óleo de peixe 20%, 10 g de dexametasona, 5-fluorouracil e, se indicado, pode adicionar pomada de hidrocortisona. Após misturar, aplique em um cotonete e faça os supositórios uma vez à noite, durante sete dias.
- Para a infusão a seguir, você precisará de 30 gramas de capim-de-cervo, 30 gramas de baço alcoólico e 15 gramas de cigarra. Misture tudo e faça um banho, coando o conteúdo. Tome esse banho quente duas vezes ao dia para tratar a leucoplasia vulvar.
A hirudoterapia para leucoplasia vulvar é amplamente discutida como um dos métodos alternativos de tratamento da doença. O efeito desse procedimento não é claro, mas algumas mulheres notam uma redução dos sintomas após vários procedimentos. Para tal tratamento, é necessário um centro especializado que trate de patologias e utilize métodos comprovados com espécies ecológicas de sanguessugas.
A homeopatia pode ser usada, mas você não deve dar muita importância a esse tipo de terapia, pois complicações podem passar despercebidas. Não é recomendado usar métodos homeopáticos por conta própria.
O tratamento cirúrgico da leucoplasia é a primeira escolha para muitos médicos. No entanto, a eficácia desse tratamento não pode ser avaliada devido à insuficiência de evidências disponíveis. Ele pode ser realizado por excisão cirúrgica tradicional com bisturi ou por laser ou crioterapia. Frequentemente, se uma biópsia mostrar displasia moderada a grave, a decisão de usar uma abordagem cirúrgica é tomada mais prontamente. Às vezes, as manchas brancas são grandes demais para serem completamente removidas e, em vez disso, são cuidadosamente monitoradas. Mesmo que a lesão seja completamente removida, exames regulares são essenciais, pois a leucoplasia pode recorrer, especialmente se fatores predisponentes, como infecção, persistirem.
O tratamento a laser da leucoplasia vulvar é considerado o método menos invasivo. É utilizado se a lesão for pequena. Quando as mulheres não querem correr riscos e acreditam que a leucoplasia pode se tornar maligna, o tratamento a laser pode ser a solução.
A extirpação da vulva não é realizada no caso da leucoplasia propriamente dita. Esse tratamento radical pode ser escolhido quando há complicações graves com o desenvolvimento do câncer.
Nutrição e dieta são de grande importância para a leucoplasia vulvar. A dieta da mulher deve ser o mais rica possível em vitaminas, minerais e fibras. O funcionamento normal do sistema imunológico é impossível sem proteína suficiente e, portanto, a nutrição deve ser completa, sem gorduras prejudiciais. Mulheres com essa dieta têm menor risco de desenvolver leucoplasia e, se ela já existir, o risco de complicações também é menor.
Prevenção
A prevenção desta patologia baseia-se na correta alimentação da mulher, não só na alimentação, mas também na vida sexual e no equilíbrio hormonal. É sempre necessário realizar exames preventivos a tempo para descartar fatores de risco para o desenvolvimento de leucoplasia.
A vacinação contra a leucoplasia vulvar como doença ainda não foi desenvolvida. Mas existe uma vacina contra o vírus do papilomavírus humano (VPH), que pode causar câncer em mulheres, especialmente se houver leucoplasia. A mulher deve tomar essa vacina antes de iniciar a atividade sexual.
A observação ambulatorial da leucoplasia vulvar é obrigatória até que seja curada ou seja realizada intervenção cirúrgica. Mesmo após o tratamento cirúrgico, a mulher permanece em observação ativa para essa patologia por mais um ano.
Previsão
O prognóstico da leucoplasia depende de muitos fatores: idade, histórico hormonal, infecções e tipo de patologia. Por exemplo, lesões mistas vermelhas e brancas (eritroleucoplasia / "leucoplasia manchada") apresentam maior risco de alterações malignas do que a leucoplasia homogênea. Mulheres idosas com leucoplasia também apresentam maior risco. Em geral, ocorre regressão espontânea das manchas e seu desaparecimento ocorre com o uso de terapia complexa. O prognóstico mais favorável para a recuperação é o uso de métodos diagnósticos invasivos.
A leucoplasia vulvar não deve ser um problema comum para as mulheres, pois é uma das condições que precisam ser controladas. E embora a leucoplasia seja frequentemente assintomática, é importante realizar exames preventivos com um ginecologista regularmente para detectar essa patologia.

