Médico especialista do artigo
Novas publicações
Hyposphagma
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
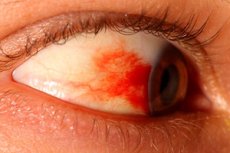
Hemorragia subconjuntival ou intraocular, também conhecida como hiposfagma, ocorre quando um pequeno vaso sanguíneo é danificado, resultando em uma pequena quantidade de sangue vazando sob a conjuntiva. O hiposfagma não afeta a qualidade da função visual de uma pessoa e é aparente apenas externamente. Na grande maioria dos casos, esse fenômeno não requer terapia especial e, em pessoas saudáveis, passa sem qualquer intervenção em algumas semanas. Cuidados médicos de emergência podem ser necessários apenas se o hiposfagma for causado por lesão traumática grave, um aumento acentuado na pressão (intraocular ou arterial) e alguns outros motivos. [ 1 ]
Epidemiologia
Estatísticas precisas sobre a ocorrência de hiposfagma não são mantidas porque a maioria das pessoas com hemorragias subconjuntivais relativamente pequenas simplesmente não procura atendimento médico. A incidência de hiposfagma foi de 2,9% em um estudo com 8.726 pacientes, e houve um aumento com a idade, especialmente naqueles com mais de 50 anos. [ 2 ] Também é mais comum em adultos jovens no final da adolescência e na meia-idade;
A causa mais comum da patologia é considerada o aumento da pressão arterial (hipertensão, sobrecarga física ou de estresse, levantamento de peso, vômitos, etc.), bem como lesões:
- acidentes de trabalho;
- lesões esportivas (mais frequentemente durante futebol, hóquei, tênis, beisebol, boxe, paintball).
Menos comuns são os ferimentos oculares que ocorrem quando um airbag é acionado em um acidente.
O hiposfagma também é comum em crianças – seu aparecimento é frequentemente causado por golpes e toques recebidos durante brincadeiras ativas.
Causas hipofagmas
Uma das principais causas de trauma nos capilares que entram no sistema de irrigação sanguínea da conjuntiva e do saco conjuntival é a hipertensão arterial. O sangue, com maior força, afeta as frágeis paredes capilares, que se rompem, causando hemorragia no espaço subconjuntival e formação de hiposfagma.
A pressão arterial nos capilares pode aumentar por vários motivos, por exemplo:
- trauma direto nos olhos, cabeça, coluna cervicotorácica;
- função de coagulação sanguínea insuficiente;
- leucemia; [ 3 ]
- patologias cardiovasculares crônicas, como hipertensão, doença coronariana, aterosclerose, condição após um ataque cardíaco recente;
- O hiposfagma petequial pode ser observado em infecções sistêmicas febris, como zoonoses (doença de tsutsugamushi, tifo, leptospirose), febre entérica, malária, septicemia meningocócica, endocardite bacteriana subaguda, escarlatina, difteria, gripe, varíola e varíola.[ 4 ],[ 5 ]
A conjuntivite hemorrágica aguda causada pelo enterovírus tipo 70, vírus Coxsackie variante A24 e, menos comumente, pelos adenovírus tipos 8, 11 e 19, é caracterizada pelo início súbito de conjuntivite folicular com secreção mucosa, epífora, fotofobia, edema palpebral e quemose conjuntival. Frequentemente está associada a múltiplas hemorragias petequiais na conjuntiva palpebral superior e bulbar superior ou hemorragia subconjuntival disseminada, especialmente localizada na região temporal.[ 6 ],[ 7 ]
Hiposfagma foi encontrado em 22,9% de 61 homens jovens imunocompetentes durante uma epidemia de sarampo, além de conjuntivite, que é uma característica diagnóstica bem conhecida do sarampo. [ 8 ] Pacientes com varicela e contagens normais de plaquetas desenvolveram hiposfagma unilateral após o início de erupções cutâneas típicas, sem quaisquer outras complicações oculares. [ 9 ]
- patologias crônicas do trato gastrointestinal, acompanhadas de evacuações, constipação frequente ou prolongada;
- doenças respiratórias que são acompanhadas de crises de tosse ou espirros, como bronquite asmática, coqueluche, pneumonia, tuberculose, etc.;
- conjuntivite hemorrágica por enterovírus;
- patologias intestinais infecciosas e inflamatórias, envenenamento acompanhado de vômitos;
- quaisquer doenças ou condições nas quais a asfixia possa se desenvolver.
- conjuntivocalase. [ 10 ], [ 11 ]
- amiloidose ocular. [ 12 ], [ 13 ]
O hiposfagma pode aparecer após procedimentos cirúrgicos (em particular, após a correção da visão a laser), após administração retro e parabulbar de medicamentos, [ 14 ], [ 15 ] e em mulheres – após o parto (especialmente os graves, associados a um longo período de esforço).
Fatores de risco
Os capilares conjuntivais são mais vulneráveis e frágeis em comparação com outros vasos do mesmo calibre no corpo. Sua integridade pode ser afetada por diversos fatores, tanto externos quanto internos. O abuso de álcool, o tabagismo sistemático, a falta de vitaminas e microelementos e a hipóxia desempenham um papel especial. Sob a influência dessas causas, a fragilidade capilar piora e o hiposfagma periódico pode se tornar crônico, com comprometimento visual temporário.
Os fatores provocadores mais comuns no desenvolvimento do hiposfagma são considerados atividades profissionais ou participação em certos esportes, que aumentam o risco de lesões na cabeça, órgãos da visão, pescoço e coluna. Outras causas possíveis incluem distúrbios circulatórios, patologias cardiovasculares, diabetes mellitus, aterosclerose e hipertensão. [ 16 ] Nestes casos, o tratamento do hiposfagma é realizado de acordo com a doença de base. Acredita-se que um aumento significativo na frequência dependa do aumento da prevalência de hipertensão sistêmica após 50 anos; diabetes mellitus, hiperlipidemia e terapia anticoagulante também se tornam mais comuns com a idade.
Com a aterosclerose e a hipertensão, absolutamente todos os vasos do corpo sofrem: perdem elasticidade e tornam-se quebradiços. As artérias estreitam-se, enquanto as veias, pelo contrário, dilatam-se. [ 17 ]
Pacientes com diabetes mellitus frequentemente desenvolvem angiopatia dos vasos da retina (retinopatia diabética), que também pode ser complicada não apenas por hiposfagma, mas também por descolamento de retina com perda irreversível da função visual.
Outros fatores menos comuns que podem levar ao desenvolvimento de hiposfagma incluem:
- processos tumorais que afetam os órgãos da visão, cérebro, coluna; [ 18 ], [ 19 ]
- miopia, uveíte, irite;
- defeitos vasculares;
- sobrecarga física e nervosa.
- uso de lentes de contato. A incidência de hiposfagma associado às lentes de contato foi relatada em 5,0%.[ 20 ]
- tomar certos medicamentos. Além de anticoagulantes e antiplaquetários, alguns medicamentos relacionados ao hiposfagma (HSC) foram descritos na literatura. Deve-se ter em mente que a terapia com interferon em pacientes com hepatite viral crônica pode causar hemorragia subconjuntival, e a retinopatia e a terapia antiviral, incluindo interferon polietilenoglicolado mais ribavirina, podem causar hiposfagma, além de efeitos colaterais oftalmológicos vasculares. [ 21 ], [ 22 ]
Patogênese
Hiposfagma é a liberação de sangue (fluido hemorrágico) da rede vascular da membrana conjuntival, com subsequente acúmulo no espaço entre a esclera (membrana branca do olho) e a conjuntiva. A conjuntiva ocular é a membrana fibrosa externa, localizada na parte interna das pálpebras e na parte externa do olho. Visualmente, é uma fina película transparente através da qual qualquer hemorragia subconjuntival é claramente visível: contra o fundo da membrana proteica, aparecem manchas, listras ou manchas vermelhas, que podem mudar de cor para amareladas ou escuras.
A membrana conjuntival é muito importante para a manutenção da funcionalidade adequada dos órgãos visuais: as estruturas da membrana produzem secreções lacrimais, sem as quais o estado hidrolipídico dos olhos seria perturbado. Além disso, a membrana está saturada com numerosos pequenos capilares - vasos de pequeno diâmetro. As paredes dos capilares conjuntivais são bastante vulneráveis e frágeis. Elas são facilmente lesionadas se a pressão arterial aumentar ligeiramente - em particular, durante uma crise de tosse, vômito, vibração forte, etc. [ 23 ]
O sangue que sai do capilar lesionado flui sob o tecido conjuntivo, mistura-se com as secreções lacrimais, resultando na formação de uma secreção hemorrágica, que é o hiposfagma.
Sintomas hipofagmas
Os sintomas do hiposfagma são lógicos e bastante claros: o sangue sai de um vaso capilar por uma razão ou outra (má coagulação, anormalidades plaquetárias, distúrbios da membrana endotelial, etc.), formando um coágulo sanguíneo, que se apresenta como uma peculiar mancha escarlate. [ 24 ]
A maioria dos pacientes com hiposfagma não apresenta queixas claras relacionadas à deterioração da visão ou a desconforto e dor intensos. Além das manifestações externas, outros sintomas são extremamente raros e podem ser característicos apenas do hiposfagma de terceiro grau, quando a área de lesão do hematoma excede ¾ de todo o espaço subconjuntival. Nessa situação, os seguintes sinais de hiposfagma são adicionados:
- uma leve sensação de desconforto que pode incomodar ao piscar;
- uma leve sensação de um objeto estranho no olho, na ausência de sensações de facada ou corte;
- a mancha vermelha é visível externamente mesmo de uma grande distância.
Como a membrana conjuntival não possui neurônios sensoriais que percebam a luz, o aparecimento do hiposfagma não tem nenhum efeito no funcionamento do sistema de análise visual, portanto a acuidade visual (central e periférica) não é prejudicada.
O momento da hemorragia e da formação do hiposfagma geralmente passa despercebido. A pessoa percebe os primeiros sinais ao se olhar no espelho. Uma mancha vermelha (sangrenta) de diferentes tamanhos é encontrada na parte branca do olho. Não há dor nem deterioração da visão na grande maioria dos casos.
Hiposfagma traumático do olho
A hemorragia subconjuntival causada por trauma é facilmente identificada visualmente. A mancha de hiposfagma pode ser pequena ou bastante grande, ocupando mais da metade ou até mesmo toda a superfície do globo ocular, estendendo-se até mesmo além dele.
Um pequeno hiposfagma não é perigoso, não causa comprometimento da visão e se resolve sem deixar vestígios em pouco tempo. No entanto, é importante compreender que uma hemorragia traumática extensa pode indicar uma ruptura subconjuntival da esclera, o que indica uma lesão ocular aberta. É importante que um médico especialista exclua uma ruptura transversa da esclera em casos de hiposfagma disseminado. Isso é levado em consideração na realização de diagnósticos, que incluem necessariamente diafanoscopia e revisão da esclera, bem como na determinação do sintoma de Pripechek - dor na projeção da lesão subconjuntival da esclera em pacientes com hiposfagma maciço à palpação com bastão de vidro. O sintoma é avaliado após anestesia preliminar do globo ocular.
Estágios
O hiposfagma é subdividido dependendo da área de hemorragia subconjuntival:
- No hiposfagma grau I, o espaço subconjuntival é preenchido em menos de ¼, enquanto praticamente não há desconforto para o paciente.
- No hiposfagma grau II, o preenchimento do espaço subconjuntival é de ¼ a ½, e os sintomas são extremamente fracos.
- No estágio III, mais de ½ do espaço subconjuntival é afetado; os pacientes podem sentir um leve desconforto ao piscar. Dor e deterioração da visão não são típicas.
Se mais de ¾ do espaço subconjuntival estiver preenchido, falamos de um terceiro estágio pronunciado de hiposfagma. A condição pode ser acompanhada por um desconforto mais intenso, uma sensação desagradável de um objeto estranho no olho. Nessa situação, é necessário consultar um médico.
Complicações e consequências
O hiposfagma raramente é complicado por outras patologias. O fluido hemorrágico que se acumula entre a conjuntiva e a esclera se dissolve gradualmente, e a mancha desaparece. A rapidez com que esse processo ocorre depende de vários fatores, sendo o principal o grau de hemorragia. Ele pode ser determinado pela cor do hiposfagma.
Uma mancha vermelha indica que apenas alguns capilares estão danificados. Esse problema geralmente desaparece após alguns dias, e os capilares se recuperam rapidamente, sem quaisquer consequências.
Uma mancha de cor vinho que cobre aproximadamente 50% da superfície branca desaparece em 2 a 3 semanas sem complicações.
Uma mancha semelhante a um coágulo sanguíneo que se estende por mais de 50% da superfície ocular indica dano aos tecidos visuais. Nessa situação, complicações com hiposfagma são possíveis; é melhor procurar orientação médica qualificada.
Em casos graves, a acuidade e a qualidade visual podem diminuir, e faíscas, flashes de luz e pontos voadores podem aparecer diante dos olhos. A possibilidade de infecção com o desenvolvimento de processos infecciosos e inflamatórios no olho não está descartada.
O hiposfagma tem uma aparência bastante desagradável, mas esse fenômeno não deve assustar: apesar das manifestações externas, a mancha sanguinolenta não afeta a saúde geral e não afeta a funcionalidade dos órgãos visuais. No entanto, se a mancha for grande ou se reaparecer, é necessário consultar um oftalmologista.
Diagnósticos hipofagmas
A fase inicial do diagnóstico do hiposfagma consiste em um exame externo, avaliação da condição visual do olho, determinação do tamanho da mancha e da escala do espaço subconjuntival afetado.
Para excluir a possibilidade de infecções e processos inflamatórios na conjuntiva, realiza-se a biomicroscopia. Para identificar outras possíveis hemorragias e sangramentos que afetem a câmara anterior do olho, realiza-se a gonioscopia – procedimento durante o qual a câmara anterior é examinada com uma lâmpada de fenda e óculos especiais – goniolenses.
Durante o exame, é muito importante que o médico descarte a possibilidade de danos à integridade do vaso venoso central da retina, bem como à própria retina e ao nervo óptico. Para isso, é realizada uma oftalmoscopia do fundo de olho.
Os exames laboratoriais para hiposfagma incluem um exame de sangue geral com coagulograma. Esses diagnósticos são necessários para a possível identificação de fatores desencadeantes que requerem terapia sistêmica. Estamos falando de distúrbios hemostáticos, coagulopatias e hemoglobinopatias, etc.
O diagnóstico instrumental é prescrito a pacientes com hiposfagma no contexto da identificação de patologias oftalmológicas, lesões do aparelho visual, doenças cardiovasculares e hematopoiéticas. Em alguns casos, os seguintes procedimentos diagnósticos são necessários:
- exame ultrassonográfico dos órgãos abdominais;
- exame ultrassonográfico dos órgãos do tórax e do coração;
- angiografia;
- Ressonância magnética do cérebro;
- fluoroscopia.
Com base nos resultados da pesquisa, o médico pode criar um quadro clínico completo, descobrir a causa do hiposfagma e fazer um diagnóstico.
Diagnóstico diferencial
É muito importante distinguir o hiposfagma comum de outras doenças com manifestações clínicas semelhantes, em particular, do hipoftalmo e do hifema.
Com hiposfagma |
Com hifema |
Em caso de hemoftalmia |
|
Localização da hemorragia |
No espaço subconjuntival |
Na câmara anterior do olho na área da íris |
No corpo vítreo |
Fotofobia |
Ausente |
Presente |
Presente |
O aparecimento de "neblina" diante dos olhos |
Ausente |
Presente |
Presente |
Disfunção do mecanismo de análise visual |
Somente no estágio III da patologia, quando o coágulo sanguíneo preenche mais de ¾ do espaço subconjuntival |
Presente |
Presente |
Sinais neurológicos |
Nenhum |
Provável |
Na maioria dos casos, eles estão presentes |
Quem contactar?
Tratamento hipofagmas
Na grande maioria dos pacientes com hiposfagma, a patologia desaparece sem qualquer intervenção em 1 a 3 semanas: não há necessidade de tratamento especial. O primeiro tratamento descrito na literatura foi a terapia de ar (AIR THERAPY). [ 25 ] Somente em alguns casos é necessário realizar uma terapia que elimine a causa subjacente do sangramento - por exemplo, o médico prescreve medicamentos para corrigir a coagulação sanguínea, etc.
Dependendo das indicações, para o hiposfagma o médico pode prescrever os seguintes medicamentos:
- Agentes externos antimicrobianos – colírios Levofloxacino, Levomicetina, Tobrex – são prescritos para processos infecciosos comprovados no olho.
- Preparações para eliminar mucosas secas – Vizin, Taufon, Lágrimas artificiais – são prescritas para manter a umidade adequada e ativar a restauração celular. Graças a essas preparações, o filme lacrimal pré-corneano é estabilizado e espessado, e a absorção do hiposfagma é acelerada. Essas preparações são instiladas nos olhos de 5 a 6 vezes ao dia.
- Preparações com propriedades angioprotetoras e vasodilatadoras — Diosmina, Pentoxifilina, Vincarmina — facilitam a circulação sanguínea capilar, fortalecem as paredes vasculares e as tornam elásticas. Além disso, os angioprotetores previnem a congestão vascular no hiposfagma.
O tratamento medicamentoso é complementado pela ingestão de complexos multivitamínicos. Isso é necessário para corrigir a função visual e melhorar a condição das paredes capilares. Os complexos devem conter ácido ascórbico, vitaminas A e E, B, além de cromo e zinco. Se o hiposfagma tiver adquirido um curso crônico e recorrente, a dosagem de vitaminas é aumentada e a vitamina P é adicionada.
Pacientes com hiposfagma grave causado por conjuntivite hemorrágica aguda recebem injeções nasais e subconjuntivais temporais de ativador do plasminogênio tecidual.[ 26 ], [ 27 ], [ 28 ]
Pacientes com hipertensão, diabetes e aterosclerose são tratados para as doenças correspondentes. Se um paciente com hiposfagma tiver tomado medicamentos antiplaquetários ou anticoagulantes, [ 29 ] eles são interrompidos e um exame completo do corpo é realizado com subsequente correção das prescrições.
Prevenção
Não existem medidas preventivas específicas para prevenir o hiposfagma. Os médicos aconselham pensar com antecedência na prevenção de lesões na cabeça e, em particular, nos olhos, utilizando equipamentos de proteção durante a realização de atividades profissionais, esportes, etc. Além disso, é importante cuidar da própria saúde e monitorar a pressão arterial e os níveis de açúcar no sangue.
As medidas preventivas também podem ter como objetivo otimizar o funcionamento do sistema cardiovascular, fortalecendo a parede vascular e garantindo sua elasticidade:
- A nutrição deve ser completa e variada, com a inclusão de produtos vegetais ricos em vitaminas e minerais na dieta. É absolutamente necessário consumir regularmente peixes marinhos, verduras, legumes, frutas vermelhas e leguminosas. Esses produtos ajudarão a fortalecer a rede capilar e a prevenir a fragilidade vascular.
- Para evitar a hipóxia dos tecidos, você deve manter atividade física e caminhar por pelo menos 1 a 1,5 horas todos os dias.
- Na presença de riscos ocupacionais, é importante proteger os órgãos da visão com a ajuda de protetores ou óculos especiais.
- Exercícios para os olhos devem ser realizados diariamente, incluindo uma série de exercícios para manter o tônus vascular e melhorar a microcirculação. Normalmente, esses exercícios consistem em apertar os olhos repetidamente, piscar, girar os globos oculares, etc.
Para prevenir o hiposfagma, é necessário consultar um oftalmologista pelo menos uma vez por ano. Se houver doenças somáticas – em particular, diabetes ou hipertensão – um exame médico obrigatório a cada seis meses é importante.
Previsão
Hiposfagma é uma condição patológica caracterizada pela liberação de sangue e fluido hemorrágico no espaço entre o branco do olho e a conjuntiva. A condição geralmente não é acompanhada pelo desenvolvimento de complicações e se resolve sozinha em poucos dias (às vezes semanas). Tratamento especial não é necessário na grande maioria dos casos. A necessidade de terapia medicamentosa surge com o desenvolvimento de processos infecciosos e inflamatórios, ou na presença de doenças primárias que serviram de ímpeto para a ocorrência de hiposfagma. [ 30 ]
Em geral, o prognóstico para pacientes com hiposfagma é geralmente favorável. Oftalmologistas observam que esse distúrbio raramente evolui para complicações graves.
Caso um paciente desenvolva hiposfagma crônico recorrente, recomenda-se que ele consulte um médico para um exame preventivo pelo menos a cada 6 meses. Exames regulares ajudarão a minimizar a probabilidade de recidiva.

