Médico especialista do artigo
Novas publicações
Hipomelanose
Última revisão: 05.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
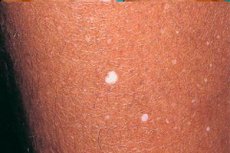
Hipomelanose é uma patologia da formação da pigmentação da pele no contexto de alguma doença. O desenvolvimento da hipomelanose baseia-se na violação da produção de melanina pelos melanócitos localizados na espessura da pele. Essa condição patológica pode se manifestar na forma de leucodermia, uma quantidade reduzida de melanina, bem como sua ausência completa.
O gatilho para o desenvolvimento da hipomelanose é o dano a um ou mais elos na produção e conversão da melanina. Isso pode ser a ausência de melanócitos na pele, uma violação da formação de melanossomos completos e seu transporte para os queratinócitos.
A principal manifestação clínica da patologia são manchas brancas que surgem como resultado de uma doença prévia com discromia superficial da pele. A hipomelanose é frequentemente observada em crianças, ocorrendo logo após a doença.
Para estabelecer um diagnóstico correto, frequentemente se utiliza um exame histológico. Afinal, sem ele, a hipomelanose pode passar despercebida, o que leva a atrasos no desenvolvimento na infância. Os objetivos terapêuticos para a patologia são procedimentos de peeling e o uso de retinoides.
Causas da hipomelanose
O aparecimento de manchas brancas pode ocorrer nos primeiros dias de vida do bebê, pois as causas da hipomelanose são genéticas. Assim, há uma falha na síntese de melanina – um pigmento especial responsável pela cor da pele.
A produção de melanina começa devido à ação de uma enzima especial, a tirosinase, após a qual muitas reações em cadeia são desencadeadas em nível molecular. Esse processo complexo é regulado por uma combinação especial de genes, entre os quais ocorre a degradação.
Assim, as causas da hipomelanose devem ser buscadas no aparato genético. Além disso, a transmissão da patologia é caracterizada por um tipo recessivo, especialmente entre casamentos consanguíneos. O portador do gene pode ser exposto pela presença de uma mancha de cabelo grisalho com limites bem definidos, sardas e manchas brancas na pele.
Como as causas exatas da hipomelanose não são claras e as alterações genéticas ainda não podem ser influenciadas, não há tratamento patogênico. Graças à pesquisa, foi possível descobrir métodos e medicamentos que podem normalizar parcialmente a síntese de melanina.
Sintomas de hipomelanose
Devido ao fato de que essa condição patológica tem causas genéticas de produção prejudicada de melanina, as primeiras manifestações clínicas da hipomelanose podem ser observadas desde o nascimento do bebê.
Os sintomas da hipomelanose são expressos pela formação de uma área branca na pele com limites bem definidos, que difere da tonalidade do restante da pele. O número e o tamanho dessas manchas podem variar e aumentar com o tempo.
Se o bebê tiver pele pálida ou branca, os sintomas de hipomelanose podem não ser imediatamente perceptíveis. Para uma visualização mais precisa, é necessária uma lâmpada de Wood para examinar a área sem pigmentação em um quarto escuro.
Esta lâmpada aumenta o contraste entre a cor normal da pele e a hipomelanose. No caso do desenvolvimento da hipomelanose de Ito, além das manifestações cutâneas, é possível o desenvolvimento de uma patologia do sistema nervoso com distúrbios neurológicos na forma de transtornos mentais e aumento da prontidão convulsiva, além de anomalias do sistema esquelético.
Hipomelanose em criança
A produção insuficiente de pigmentos em bebês pode indicar a presença da síndrome de Wardeburg, que é transmitida geneticamente de forma dominante. Suas principais manifestações clínicas são consideradas fios de cabelo brancos, áreas de hipopigmentação na pele, cores diferentes da íris e do nível dos olhos, além de ponte nasal larga e surdez congênita.
Além disso, a hipomelanose em crianças é observada na esclerose tumoral, que se caracteriza pelo aparecimento de manchas brancas de até 3 cm de tamanho, localizadas no corpo, além de nódulos na testa, braços e pernas. Além das manifestações cutâneas, observam-se retardo mental, epilepsia, facomatose retiniana, formações semelhantes a cistos nos rins, pulmões, ossos e rabdomiomas cardíacos.
A hipomelanose em crianças é observada com hipomelanose Ito, com o aparecimento de áreas hipopigmentadas da pele de vários formatos, como ondas e listras. Esses sintomas podem desaparecer espontaneamente com a idade.
O vitiligo também é um defeito na síntese de pigmentos, caracterizado pelo aparecimento de áreas brancas na pele com contornos bem definidos. A localização pode ser na face, genitais, pés, mãos e na região das articulações.
Hipomelanose gutata
Essa forma de patologia pode ser observada com mais frequência em mulheres da população entre 35 e 55 anos. Mulheres com pele clara e aquelas que passam muito tempo expostas à luz solar direta são mais suscetíveis à hipomelanose.
Como resultado, o número de melanócitos nas áreas afetadas diminui em quase 2 vezes. Além disso, há opiniões de que a hipomelanose gutata esteja associada ao HLA-DR8.
Fatores genéticos desempenham um papel importante no desenvolvimento desta doença, especialmente se ela for observada em parentes próximos.
As manifestações clínicas da hipomelanose são caracterizadas pelo aparecimento de manchas brancas e arredondadas na pele. O diâmetro dessas áreas alteradas atinge até 1 cm.
A hipomelanose gutata surge inicialmente na canela (superfície extensora) e, em seguida, espalha-se para os antebraços, parte superior das costas e tórax. Essa condição patológica normalmente não afeta a pele do rosto.
A progressão do processo é observada com a idade, bem como com a exposição excessiva à luz solar direta.
Hipomelanose de Ito
A patologia é observada em homens e especialmente em mulheres, perdendo apenas para a neurofibromatose e a esclerose tuberosa em prevalência. A hipomelanose Ito é uma doença esporádica, mas herança recessiva e dominante não são excluídas.
O desenvolvimento da patologia se baseia em uma falha na migração celular do tubo neural durante o período intrauterino, o que resulta em um arranjo anormal da substância cinzenta no cérebro, bem como um número insuficiente de melanócitos na espessura da pele.
A migração dos melanoblastomas ocorre no segundo e terceiro trimestres da gravidez. Ao mesmo tempo, observa-se migração neuronal, resultando em hipomelanose, incluindo manifestações clínicas de distúrbios de pigmentação e patologia cerebral.
Os sintomas cutâneos são expressos por áreas de hipopigmentação de formato irregular (cachos, ziguezagues, ondas). Na maioria das vezes, essas lesões localizam-se perto das linhas de Blaschko e podem ser observadas já nos primeiros dias ou meses de vida do bebê, mas na adolescência podem se tornar menos perceptíveis ou desaparecer completamente.
Os sintomas neurológicos são caracterizados por transtornos mentais, crises epilépticas, que se distinguem pela resistência à terapia anticonvulsivante. Frequentemente, as crianças sofrem de autismo, hipotonia muscular e desinibição motora. Macrocefalia é observada em um quarto dos casos.
Além disso, patologias de outros órgãos são frequentemente observadas, por exemplo, defeitos cardíacos, anormalidades na estrutura dos genitais, rosto, deformações da coluna, pés, sintomas oculares, bem como anormalidades na estrutura e no crescimento dos dentes e cabelos.
Hipomelanose idiopática
O desenvolvimento da hipomelanose é baseado em uma interrupção nos estágios de síntese de melanina devido à ausência de melanócitos, uma falha na formação de melanossomas completos e sua migração.
Os melanócitos se originam do ectomesênquima. Sua diferenciação passa por quatro estágios. O primeiro é o aparecimento dos precursores dos melanócitos na crista neural; o segundo é a migração dos melanócitos na espessura da derme em direção à membrana basal da epiderme. Em seguida, observa-se seu movimento na própria epiderme e, finalmente, o estágio de formação dos processos (dendríticos), quando a célula assume sua posição na epiderme.
A hipomelanose idiopática se desenvolve em caso de ruptura em um dos estágios listados, como resultado do qual o melanócito pode ser localizado em um local incomum para ele, devido ao qual uma determinada área da pele permanece "incolor", uma vez que a síntese de pigmento estará ausente.
Pode se manifestar em bebês ou com a idade. Além disso, quando exposta aos raios ultravioleta, essa patologia pode progredir.
É bastante difícil identificar a causa principal da doença, visto que em quase 100% dos casos se trata de um defeito genético. A hipomelanose gutata idiopática pode se manifestar imediatamente após o nascimento ou na adolescência. Na maioria das vezes, a patologia tem um curso crônico com recidivas periódicas.
As manifestações clínicas da doença são focos de hipopigmentação de diversas localizações (tíbias, antebraços, costas) e de até 1 cm de diâmetro. As áreas estão localizadas separadamente umas das outras e não conseguem se fundir.
Na maioria das vezes, a hipomelanose gutata idiopática é observada em mulheres com pele clara, especialmente aquelas que vivem em áreas com maior exposição solar. Além disso, quando a lesão aparece inicialmente na canela, sob a influência da insolação, o número de áreas despigmentadas aumenta.
Não existe terapia patogênica que vise remover o fator causal, sendo utilizado tratamento sintomático para diminuir a intensidade das manifestações da patologia.
Diagnóstico de hipomelanose
A violação dos processos de pigmentação pode se manifestar de várias formas. Para verificar a patologia, além da inspeção visual, é necessário o uso de um exame com lâmpada de Wood. É especialmente utilizado na presença de pele clara e patologias pouco claras.
O diagnóstico de hipomelanose baseia-se na identificação dos limites claros da lesão hipopigmentada, por meio da iluminação de uma lâmpada em um ambiente escuro. Graças a isso, é possível detectar a área e verificá-la.
O diagnóstico da hipomelanose de Ito também inclui uma tomografia computadorizada do cérebro, que revela um aumento do 3º ventrículo e dos ventrículos laterais, limites imprecisos entre a substância cerebral e atrofia dos lobos frontais.
O exame histológico revela um número insuficiente de melanócitos na área hipopigmentada. Além disso, na hipomelanose de Ito, outras características podem estar presentes na lesão, como nevos vasculares, manchas cor de cacau, nevo de Ott ou manchas azuis da Mongólia.
Como examinar?
Quem contactar?
Tratamento da hipomelanose
Este processo patológico é caracterizado pela sua disseminação a nível genético e, portanto, ainda não existe tratamento patogênico. Utiliza-se terapia sintomática, cujas principais diretrizes são interromper a generalização da patologia e reduzir suas manifestações clínicas.
O tratamento da hipomelanose envolve o uso de corticosteroides, administrados intralesionalmente. Além disso, diversos estudos confirmam a eficácia de retinoides tópicos, pimecrolimus (Elidel) e criomassagem nas áreas afetadas.
A hipomelanose também pode ser tratada com fototerapia, que ativa a produção de melanina pelas células pigmentares. Além disso, recomenda-se a terapia de reposição com o medicamento melaginina. Sua ação visa estimular os melanócitos a sintetizar o pigmento.
Quanto à terapia de biorressonância, ela visa restaurar o funcionamento normal do sistema nervoso, bem como aumentar o nível das forças imunológicas do corpo.
O tratamento tradicional também é possível para esse tipo de patologia, mas antes de utilizá-lo, consulte um médico.
Prevenção da hipomelanose
Não existe prevenção específica para a hipomelanose, visto que a patologia tem herança genética. No entanto, existem métodos que podem reduzir o risco de desenvolvimento de hipomelanose ou sua recorrência.
O principal fator desencadeante da generalização e progressão do processo é considerado a insolação excessiva. Por isso, é necessário informar a população sobre seu impacto negativo não apenas em relação à hipomelanose, mas também à probabilidade de desenvolvimento de câncer.
A prevenção da hipomelanose consiste em evitar a exposição da pele desprotegida à luz solar direta, especialmente entre 11h e 16h, e usar protetor solar em climas quentes, pois a radiação UV pode ser refletida por objetos ao redor e pelo solo, além de atravessar nuvens e roupas. Portanto, não é recomendado estar ao ar livre durante o dia, a menos que seja absolutamente necessário. Isso também se aplica a quem gosta de se bronzear em um solário. Para proteger a pele, é necessário usar cremes especiais, chapéu e roupas que cubram as áreas de hipomelanose.
Prognóstico da hipomelanose
As áreas de hipopigmentação na forma de manchas brancas por si só não representam uma ameaça à saúde, mas ao aparecimento dos primeiros sintomas clínicos, é necessário consultar um especialista para diagnóstico e tratamento mais detalhados. Quanto mais cedo a patologia for detectada, maior a probabilidade de interromper o processo e prevenir o desenvolvimento de recidivas.
O prognóstico da hipomelanose é favorável, mas com a exposição excessiva ao sol, ela pode se espalhar para tecidos saudáveis, já que a insolação excessiva contribui para a diminuição do número de melanossomas e pigmento.
É impossível não alertar sobre a possibilidade de desenvolvimento de um processo cancerígeno sob a influência da luz solar. Isso se deve à degeneração maligna das células devido a distúrbios na expressão gênica. Além disso, cada pessoa possui marcas de nascença, que também podem se alterar sob a influência do sol.
Portanto, a hipomelanose não é uma patologia terrível, mas ainda requer uma abordagem especial e adesão a medidas específicas para prevenir a ocorrência e recaída durante um curso crônico.


 [
[