Médico especialista do artigo
Novas publicações
Diagnóstico da osteoartrose: cintigrafia com radioisótopos e termografia
Última revisão: 06.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
A cintilografia radioisotópica das articulações é realizada com radiofármacos osteotrópicos (pirofosfato, fosfona, marcados com 99m Tc). Esses fármacos acumulam-se ativamente em áreas com metabolismo ósseo e de colágeno ativo. Acumulam-se de forma especialmente intensa em tecidos articulares inflamados, o que se reflete nos cintilógrafos articulares.
O método de cintilografia com radioisótopos é usado para diagnóstico precoce de artrite, detecção de fases subclínicas de danos articulares, diagnóstico diferencial de lesões inflamatórias e degenerativas.
Para o diagnóstico precoce de alterações patológicas nas articulações e detecção de inflamação reativa, pode-se utilizar a cintilografia esquelética com pirofosfato marcado com 99m Tc. Hiperfixação com distribuição difusa do radioisótopo é observada na presença de sinovite reativa. Em áreas hipovasculares das epífises ósseas, as cintilografias em zonas isquêmicas mostram diminuição do acúmulo do radiofármaco, enquanto em áreas de maior suprimento sanguíneo, que correspondem a áreas de remodelação óssea, seu acúmulo aumenta uniformemente. Ao comparar os dados da cintilografia com os resultados da flebografia intraóssea e da medida da pressão intraóssea, observou-se que a estase venosa e o aumento da pressão no canal medular estão associados a uma absorção anormalmente alta do radiofármaco. Nesse caso, o grau de sua absorção é diretamente proporcional ao estágio do processo degenerativo-distrófico. A análise da distribuição de radionuclídeos na coxartrose revelou aumento do acúmulo do composto marcado em áreas de carga aumentada, principalmente nas paredes de cistos e osteófitos, bem como em áreas de formação óssea nova.
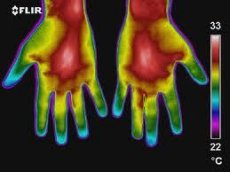
Em sentido amplo, a termografia é um registro gráfico do campo térmico de objetos, ou seja, seu campo de radiação infravermelha, produzido por diversos métodos. Um termograma é uma imagem bidimensional fixa do campo térmico de uma parte ou de todo o corpo do sujeito.
A termografia é um exame auxiliar de diagnóstico que deve ser interpretado de forma unificada com dados clínicos, laboratoriais e anamnésicos obtidos de acordo com o algoritmo diagnóstico. Segundo LG Rosenfeld e coautores (1988), as principais vantagens da termografia são:
- Segurança absoluta. O corpo humano não é exposto a radiação nem a danos. Múltiplos estudos sobre o mesmo assunto são possíveis.
- Velocidade do exame. Dependendo do tipo de termógrafo, o tempo de exame varia de 1 a 4 minutos. O tempo necessário para o equilíbrio da temperatura da pele do paciente com a do ar ambiente (15 minutos) pode ser significativamente reduzido se a sala de termografia estiver devidamente equipada.
- Alta precisão. O gradiente mínimo de temperatura registrado entre dois pontos a uma distância de um milímetro é de 0,1 °C. Essa precisão permite o diagnóstico tópico preliminar da lesão.
- Possibilidade de escolher uma sequência de procedimentos de pesquisa seguros para gestantes e crianças.
- Possibilidade de avaliação simultânea do estado funcional de vários sistemas corporais (com termografia geral).
Um ponto importante para a realização precisa da termografia é o equipamento correto do consultório, bem como a preparação do paciente para o exame. O consultório deve criar condições para estabilizar o impacto dos fatores ambientais sobre o equipamento de termodiagnóstico e o paciente. Para isso, as portas e janelas são cobertas com cortinas grossas de proteção contra a luz. Possíveis fontes de radiação infravermelha (baterias de aquecimento central) são protegidas. Recomenda-se manter uma temperatura de 22 ± 1 °C na sala de exame, pois em temperaturas mais altas há uma diminuição no contraste dos termogramas e, em temperaturas mais baixas, os pacientes desenvolvem vasoconstrição, o que reduz drasticamente o conteúdo informativo do método. A umidade relativa do ar no consultório deve estar entre 40 e 70%. A velocidade do fluxo de ar na sala não deve exceder 0,15 a 0,2 m/s. Uma sala fechada equipada com ar condicionado atende a esses requisitos.
Em caso de doenças articulares de várias localizações, as seguintes regras para preparar o paciente para um exame termográfico devem ser seguidas:
A. Membros superiores:
- As mãos devem estar limpas, remover o esmalte.
- No dia anterior ao exame, não utilize cremes, não faça fisioterapia, nem vasodilatadores ou vasoconstritores.
- Durante o exame, as mãos são liberadas das roupas e colocadas sobre um suporte de mesa.
B. Membros inferiores:
- As pernas são liberadas de quaisquer bandagens ou compressas e ficam expostas para permitir que a pele se adapte à temperatura ambiente.
- Não tome nenhum medicamento nem faça nenhum procedimento de fisioterapia no dia anterior ao exame.
- Na noite anterior, você precisa fazer um escalda-pés para remover o sebo e a epiderme esfoliada; remover o esmalte.
- O paciente é examinado em decúbito dorsal ou, menos frequentemente, em pé.
O estudo deve ser precedido por um período de adaptação à temperatura, que em adultos é de 10 a 15 minutos. Como os indicadores de temperatura do corpo humano mudam ao longo do dia a cada 3 a 4 horas, com flutuações de 0,2 a 0,4 °C, recomenda-se a realização de estudos comparativos (dinâmicos) no mesmo período. Também é necessário levar em consideração que a temperatura corporal máxima em pessoas saudáveis é observada entre 15 e 16 horas.
A interpretação correta dos termogramas requer conhecimento de fisiologia geral, anatomia e áreas específicas da medicina. Normalmente, uma pessoa saudável apresenta zonas de hiper e hipotermia, causadas por diversos motivos. O aparecimento de zonas de hipertermia pode ser causado por:
- aumento do metabolismo em um determinado órgão ou tecido durante um certo período de tempo (por exemplo, as glândulas mamárias durante a lactação),
- "efeito de cavidade" (áreas das órbitas, umbigo, prega interglútea, áreas axilares, inguinais, espaços interdigitais, superfícies mediais dos membros inferiores aproximados ou membros superiores pressionados firmemente ao corpo).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Características topográficas de termogramas normais
As costas e a coluna vertebral nos termogramas apresentam termotopografia homogênea, com leve hipertermia na parte média da região lombar. Às vezes, observa-se hipertermia moderada do espaço interescapular.
No termograma das costas, podem ser distinguidas 4 zonas constantes de hipertermia:
- na projeção dos processos espinhosos, partindo do nível da coluna torácica média; a largura da primeira zona é um pouco maior nas regiões torácica inferior e lombar superior em comparação com a lombar inferior,
- na projeção da prega interglútea,
- duas zonas simétricas na projeção das articulações sacroilíacas (lateral e ligeiramente acima da prega interglútea),
- na projeção dos rins (áreas de hipertermia simetricamente localizadas e de intensidade irregular).
A síndrome radicular lombossacral resulta em uma diminuição de 0,7 a 0,9 °C na temperatura da pele da perna na zona de inervação dessa raiz, com hipertermia leve simultânea do segmento ao nível dos ramos de conexão correspondentes do tronco simpático. O bloqueio com novocaína da raiz afetada normaliza a temperatura da superfície do dermátomo adequado do membro e diminui a temperatura do segmento na região lombossacral em 0,2 a 0,3 °C. 10 a 12 minutos após a conclusão do bloqueio com novocaína ou trimecaína dos linfonodos simpáticos lombares, a temperatura da pele do pé e da perna do lado correspondente aumenta em 0,7 a 0,9 °C, com duração de 2 a 3 minutos.
A temperatura média da pele na região das costas e da coluna é de 33,5-34,2 °C.
Membros superiores
As imagens termográficas de ambos os membros superiores são caracterizadas pela simetria, embora, de acordo com GM Frolov e coautores (1979), seja observada uma leve assimetria térmica dos membros superiores, causada pelo desenvolvimento predominante do membro direito ou esquerdo ou pela diferença na pressão arterial.
As zonas de hipertermia em termogramas dos membros superiores são normalmente identificadas na área dos feixes vasculares – superfície interna do ombro, articulação do cotovelo, antebraço e região axilar. A hipotermia relativa é característica da superfície externa do ombro e antebraço, dedos (em comparação com as palmas das mãos). Na região do primeiro dedo da mão, espaços interdigitais e ao longo das grandes veias do dorso da mão, observa-se hipertermia moderada. A temperatura média da pele na região dos membros superiores (exceto nos dedos) é de 31,2 a 32,6 °C, e nos dedos, de 27,2 a 28,6 °C.
Membros inferiores
A imagem termográfica de ambas as extremidades inferiores também é simétrica. Nos terços superior e médio das canelas, são determinadas zonas de hipertermia acentuada, enquanto na área da articulação do joelho, terço inferior da canela e pé, são observadas áreas de hipotermia.
Os termogramas da superfície dorsal dos pés mostram um quadro heterogêneo com tendência à hipertermia decrescente de cima para baixo – uma zona de hipotermia é determinada na área dos dedos. Na superfície plantar dos pés, a intensidade da hipertermia é mais pronunciada ao longo da borda medial, especialmente na projeção do arco do pé. Zonas de hipotermia são registradas ao longo da borda lateral e na área dos dedos.
Na parte posterior das coxas, observa-se uma zona de hipotermia acentuada na projeção das nádegas e uma zona de hipertermia no terço superior das coxas, fossa poplítea e terço superior das canelas. As canelas são caracterizadas por uma tendência à diminuição da intensidade da hipertermia na direção distal. Uma zona de hipotermia é observada acima do tendão de Aquiles. O valor médio da temperatura da pele nos membros inferiores (exceto nos dedos dos pés) é de 32,1 a 32,4 °C, e nos dedos dos pés, de 23,3 a 23,9 °C.
A análise e o processamento de termogramas são realizados de acordo com as seguintes características termográficas:
- detecção de assimetria térmica,
- estudo da área de uma secção assimétrica (zona de hipo ou hipertermia): dimensões, grau de homogeneidade, características dos limites, etc.,
- determinação do gradiente de temperatura e cálculo do seu coeficiente, expressando a razão entre a diferença de temperatura entre os pontos e a distância entre eles,
- determinação da temperatura absoluta máxima, mínima e média de seções simétricas,
- determinação do índice termográfico (IT), que é a razão entre a soma das temperaturas correspondentes a cada campo isotérmico e a área total da zona de assimetria térmica patológica.
Normalmente, o índice termográfico varia de 4,62 a 4,94, com média de 4,87.
Segundo N. K. Ternovoy e coautores (1988), na osteoartrose do primeiro estágio radiográfico, segundo N. S. Kosinskaya, observa-se assimetria térmica das articulações, uma zona de hipotermia acima da área articular, que gradualmente se transforma em uma zona de hipertermia acima e abaixo dos segmentos do membro. O gradiente de temperatura na zona de hipotermia é de 0,6 + 0,2 °C.
Termogramas de pacientes com osteoartrose em estágio II-III mostram assimetria térmica, uma zona de hipertermia acima da articulação afetada, com relevo e gravidade variáveis, indicando hipervascularização da articulação e inflamação asséptica na membrana sinovial da articulação e no tecido paraarticular. O gradiente de temperatura da articulação patologicamente alterada é de 1 ± 0,2 °C.
Em caso de tratamento eficaz, o termograma é caracterizado por uma diminuição na assimetria de temperatura, uma diminuição na intensidade da hipertermia e o gradiente de temperatura cai para 0,4-0,8 °C.
Um estudo da relação entre dados de termografia computadorizada remota (RCT), radiografia e ultrassom de articulações do joelho afetadas pela osteoartrite foi conduzido no Centro Ucraniano de Reumatologia.
O estudo envolveu 62 pacientes com osteoartrite do joelho que atendiam aos critérios de classificação do ACR (1986), incluindo 43 (69,4%) mulheres e 19 (30,6%) homens com idades entre 47 e 69 anos (média de 57,4 ± 6,2 anos) que estavam doentes por 1,5 a 12 anos (média de 5,6 ± 2,6 anos). Lesões monoarticulares das articulações do joelho foram detectadas em 44 (71%) pacientes, bilaterais - em 18 (29%), portanto, no total, 80 articulações do joelho foram examinadas em pacientes do grupo principal. O estágio radiográfico 1 de acordo com Kellgren e Lawrence foi diagnosticado em 23 (28,8%), II - em 32 (40%), III - em 19 (23,8%) e IV - em 6 (7,4%) pacientes. Para comparação, foram utilizadas 54 radiografias das articulações do joelho de 27 indivíduos, que constituíram o grupo controle, cuja anamnese não continha dados sobre lesões traumáticas ou de qualquer outro tipo nas articulações do joelho, bem como em vasos, tecidos moles, ossos e outras articulações das extremidades inferiores. Entre os 27 indivíduos do grupo controle, havia 18 (66,7%) mulheres e 9 (33,3%) homens, com idades entre 31 e 53 anos (média de 41,5 + 4,9 anos).
O exame radiográfico das articulações do joelho foi realizado na projeção anteroposterior utilizando o método padrão. A classificação dos critérios radiográficos para osteoartrose de 0 a 3 graus (redução da altura do espaço articular e osteofitose) foi realizada utilizando o Atlas de Classificação de Osteoartrose das Articulações do Joelho de Y. Nagaosa et al. (2000).
Ao realizar a TDC com o termovisor Raduga-1, seguimos as recomendações de LG Rosenfeld (1988). No termograma da articulação do joelho, foram selecionadas duas áreas simétricas de 35 x 35 mm, correspondentes às partes medial e lateral do segmento tibiofemoral da articulação do joelho (TFKJ), onde a temperatura média foi determinada. Para o processamento matemático dos resultados da TDC, o índice de gradiente de temperatura foi determinado pela fórmula:
ATm = Tm - Trm e ATl = Tl - Trl,
Onde AT é o gradiente de temperatura, Tm e Tl são as temperaturas das áreas na projeção das regiões medial e lateral do TFKS, Trm e Trl são os valores de referência das temperaturas das áreas na projeção das regiões medial e lateral do TFKS, obtidos durante o exame de indivíduos saudáveis do grupo controle.
Todos os indivíduos examinados foram submetidos a exame ultrassonográfico das articulações do joelho utilizando o aparelho SONOLINE Omnia (Siemens) com sensor linear 7,5L70 (frequência de 7,5 MHz) no modo "orto" em posições padronizadas. Foram avaliadas a condição das superfícies articulares ósseas (incluindo a presença de "afrouxamento" da camada cortical e seus defeitos), espaços articulares, tecidos moles periarticulares, presença de derrame, alterações no aparelho ligamentar e alguns outros parâmetros.
Em pacientes do grupo principal, sinais clínicos de síndrome articular também foram estudados. Para tanto, foi utilizado o índice algofuncional de Lequesne (IAE) de gravidade da gonartrose, que foi determinado pela natureza da síndrome dolorosa (tempo de ocorrência, distância máxima percorrida sem dor), duração da rigidez matinal, etc. A gravidade da gonartrose foi codificada em pontos (1-4 - fraca, 5-7 - moderada, 8-10 - grave, 11-13 - significativamente grave, mais de 14 - grave). A intensidade da síndrome dolorosa foi avaliada pela escala visual analógica de dor (EVA), onde a ausência de dor corresponde a 0 mm e a dor máxima a 100 mm.
A análise estatística dos resultados obtidos foi realizada utilizando o programa STATGRAPHICS plus v.3. Ao realizar a análise de correlação, o coeficiente de correlação r < 0,37 indicou a presença de uma relação fraca, 0,37 < r < 0,05 - moderada, 0,5 < r < 0,7 - significativa, 0,7 < r < 0,9 - forte e r > 0,9 - muito forte. O valor p < 0,05 foi considerado confiável.
O exame clínico dos pacientes revelou gonartrose de gravidade leve em 8 (12,9%), moderada em 13 (20,9%), grave em 21 (33,9%), significativamente grave em 15 (24,2%) e agudamente grave em 5 (8,1%). Nove (14,5%) pacientes não se queixaram de dor nas articulações afetadas, enquanto outros 53 (85,5%) classificaram a intensidade da dor de acordo com a EVA de 5 a 85 mm. Limitação da amplitude de movimento de 75 a 125° foi encontrada em 38 (61,2%) e aumento da amplitude de extensão de 5 a 20° em 19 (30,6%).
Características clínicas da síndrome articular em pacientes examinados com osteoartrite
Indicador |
M±sg |
AFI Lekena |
8,87±3,9 |
SUA dor, mm |
35,48±23,3 |
Amplitude de flexão, ° (normal 130-150°) |
128,15+20 |
Faixa de extensão, ° (normal 0") |
3,23±5,7 |
O estudo dos termogramas da articulação do joelho nos pacientes examinados com osteoartrose mostrou que, em média, a DTM foi de 0,69 ± 0,26 °C e a DTL foi de 0,63 ± 0,26 °C (p = 0,061). A análise de correlação revelou uma relação estatisticamente significativa entre a DTM e todos os parâmetros clínicos estudados, bem como entre a DTL e o IAF de Leken, a dor na EVA e a amplitude de flexão.
Ao conduzir uma análise de correlação, foi encontrada uma relação direta estatisticamente significativa entre o gradiente de temperatura na TFJ medial e uma diminuição na altura do espaço articular na região medial, bem como osteofitose nas regiões medial e lateral, enquanto o gradiente de temperatura da TFJ lateral se correlacionou com uma diminuição na altura do espaço articular e osteofitose apenas na TFJ lateral.
De acordo com dados ultrassonográficos, pacientes com osteoartrose apresentaram estreitamento do espaço articular devido à diminuição da altura da cartilagem articular (posição transversal do sensor), crescimento ósseo (osteófitos) e/ou defeitos na superfície articular dos ossos, alterações na membrana sinovial e presença de derrame na articulação, além de alterações nos tecidos moles paraarticulares (todas as posições). Alterações nas superfícies da camada cortical da superfície articular dos ossos (irregularidades, formação de defeitos superficiais) foram registradas já nos estágios iniciais da doença (estágio I) e atingiram sua expressão máxima nos estágios III-IV.
Derrame articular foi registrado em 28 pacientes (45,16%), principalmente nos estágios II e III da osteoartrose, que se localizava principalmente no recesso superior (32,3% dos pacientes na parte lateral do espaço articular (17,7%), menos frequentemente no medial (9,7%) e no recesso posterior (3,2%). O derrame apresentava ecoestrutura anecóica homogênea na condição de sintomas clínicos com duração de até 1 mês e em pacientes com sinais clínicos de inflamação persistente - não homogênea com inclusões de tamanho e densidade de eco variados. A espessura da membrana sinovial estava aumentada em 24 (38,7%) pacientes, e seu espessamento irregular foi registrado em 14 deles. A duração média da doença neste grupo foi maior do que no geral (6,7 ± 2,4 anos), e em pacientes com espessamento irregular da membrana sinovial foi ainda maior (7,1 + 1,9 anos). Assim, as características da sinovite refletiam a duração da doença e a gravidade do curso no momento do exame. Os dados que comparam os resultados da TCD e da ultrassonografia são dignos de nota.
De acordo com os dados da análise de correlação, observa-se uma relação direta forte ou muito forte entre o gradiente de temperatura na JTF medial e lateral, por um lado, e o derrame articular e o espessamento da membrana sinovial, de acordo com os dados ultrassonográficos, por outro. Uma relação mais fraca foi encontrada entre a presença de crescimentos ósseos na região medial da JTF (dados ultrassonográficos) e o gradiente de temperatura em todas as áreas examinadas da articulação.
Foi encontrada uma correlação entre os dados da TDC, por um lado, e as características clínicas da síndrome articular nos pacientes examinados com osteoartrose, o estágio radiográfico da doença e os resultados da ultrassonografia, por outro. Os dados obtidos indicam a conveniência de utilizar um conjunto de métodos instrumentais de diagnóstico, incluindo radiografia, TDC e ultrassonografia, que fornecem um maior volume de informações sobre o estado não apenas dos tecidos intra-articulares, mas também dos extra-articulares.

