Médico especialista do artigo
Novas publicações
Gengivite hipertrófica fibrosa
Última revisão: 07.06.2024

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
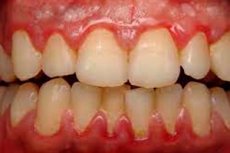
As doenças periodontais e suas consequências geralmente se tornam um motivo para os pacientes visitarem dentistas. Entre as patologias periodontais, os processos hiperplásicos nos tecidos gengivais ocupam uma parcela significativa. A gengivite hipertrófica fibrosa é uma doença inflamatória crônica que é acompanhada pelo crescimento reativo de elementos de tecido conjuntivo fibroso e estruturas basais do epitélio gengival sem violar a integridade da ligação gengival. As causas de tal fenômeno são múltiplas - locais e gerais. A patologia pode ocorrer como uma doença independente, ou como um sinal de recaída da periodontite generalizada. O tratamento é complexo, envolvendo especialistas de diferentes perfis - em particular, um dentista geral, periodontista, ortodontista, fisioterapeuta. [1]
Epidemiologia
De acordo com a Organização Mundial da Saúde, entre todas as doenças da cavidade oral, a mais comum é a cárie dentária, mas o segundo lugar é ocupado com confiança pela doença gengival. É importante observar que a segurança e a saúde dos dentes dependem em grande parte da condição das gengivas, pois as lesões gengíveis implica a destruição do periodontio. Como conseqüência - o aparecimento de odor desagradável, aparência desagradável, afrouxamento e perda de dentes.
As causas mais comuns de gengivite hipertrófica fibrótica em adultos e crianças são más higiene oral, a presença de implantes e preenchimentos incorretos, bem como alterações hormonais (mais típicas para adolescentes e mulheres). As estatísticas mostram que a patologia na primeira infância pode ocorrer em apenas 1-2% dos casos, e as pessoas mais velhas ficam doentes com muito mais frequência. Os riscos da doença aumentam significativamente quando os processos biológicos ativos no corpo começam a ocorrer: alterações hormonais, perda e crescimento dos dentes. Essas mudanças cíclicas criam a base para o desenvolvimento do mau funcionamento. Uma "contribuição" adicional é feita por uma mordida incorreta, o uso de dispositivos especiais para corrigir a dentição. Um importante fator desfavorável é a estomatite.
A maior incidência de gengivite hipertrófica fibrótica ocorre aos 13 anos de idade.
Entre os pacientes adultos, as doenças mais comuns são:
- Mulheres grávidas;
- Diabéticos;
- HIV positivo.
Médicos para ver a gengivite hipertrófica fibrótica: dentista, periodontista.
Causas Gengivite hipertrófica fibrótica.
Fatores gerais e locais podem estar envolvidos no desenvolvimento de gengivite hipertrófica fibrosa. Entre as causas locais, os mais comuns são os distúrbios da mordida, defeitos dentários individuais (excesso de excesso, deformidade, aglomeração etc.), depósitos dentários (placa, cálculo), frenulo de tamanho inferior, preenchimentos inadequados ou próteses, higiene oral ruim, etc.
Entre as causas comuns, a imagem do fundo hormonal é de particular importância. Sabe-se que a gengivite hipertrófica fibrosa ocorre frequentemente em adolescentes durante a puberdade, bem como nas mulheres durante a gravidez ou na menopausa. Outras causas patológicas podem ser patologias endócrinas (doença da tireóide, diabetes mellitus), tratamento a longo prazo com certos medicamentos (hormônios, anticonvulsivantes, imunossupressores, bloqueadores de canais de cálcio), bem como deficiências de vitaminas e leucemia.
- A microflora patogênica e oportunista habita praticamente toda a cavidade oral inteira; no entanto, por si só não representa uma ameaça: seu desenvolvimento e crescimento são controlados pelo sistema imunológico, local e geral. Os microorganismos são capazes de provocar o início do processo inflamatório e a gengivite hipertrófica fibrótica apenas na presença de condições favoráveis para eles.
- Cuidados bucais inadequados ou insuficientes levam ao aparecimento constante da placa dentária, que se torna um excelente terreno fértil para a flora patogênica, o que contribui para o desenvolvimento de processos patológicos.
- Se as regras higiênicas dos cuidados bucais forem ignoradas por um longo tempo, a placa engrossa e "endurece". Esse fator, na maioria dos casos, leva ao trauma e prolapso gengival, devido ao qual o processo inflamatório assume os tecidos mais profundos desenvolve gengivite hipertrófica fibrosa.
- A gengivite pode ser uma conseqüência da instalação inadequada de dentaduras e preenchimentos, tabagismo ávido, hipovitaminose, patologias endócrinas e digestivas, falhas na defesa imunológica. A predisposição hereditária a essas doenças não é excluída.
Fatores de risco
Os fatores que podem provocar o desenvolvimento de gengivite hipertrófica fibrótica são divididos em duas categorias: endógeno e exógeno. Os fatores endógenos podem incluir o enfraquecimento da imunidade, alterações hormonais, distúrbios metabólicos e assim por diante. Fatores exógenos podem ser divididos em tais grupos:
- Físico (trauma mucoso, queimaduras, etc.);
- Biológico (causado pela influência da flora patogênica);
- Produtos químicos (causados pela influência de soluções e substâncias agressivas);
- Iatrogênico (relacionado a uma manipulação médica anteriormente traumática).
O fator mais comum é considerado biológico, principalmente relacionado à baixa higiene bucal. As partículas de alimentos se acumulam na zona da gengiva, a placa aumenta, as formas de cálculo e as condições favoráveis são criadas para o crescimento e desenvolvimento da flora bacteriana.
Os grupos de risco para a incidência de gengivite hipertrófica fibrótica incluem os seguintes indivíduos:
- Pacientes com distúrbios de mordida, com dispositivos ortodônticos (placas corretivas, aparelhos), com recheios e implantes mal colocados;
- Fumantes pesados;
- Pessoas que não cuidam de suas bocas, ou que o fazem indevidamente;
- Pacientes com problemas salivares, sofrendo de aumento da secura das membranas mucosas;
- Pessoas doentes de longo prazo com sistema imunológico enfraquecido;
- Adolescentes durante a puberdade ativa;
- Mulheres grávidas, menopausa ou tomando contraceptivos hormonais;
- Pacientes com doenças somáticas (diabetes, hipovitaminose, patologias digestivas, endócrinas ou nervosas);
- Usuários de longo prazo de medicamentos hormonais, imunossupressores, anticonvulsivantes, bloqueadores de canais de cálcio);
- Pacientes oncológicos;
- Crianças no período de crescimento ativo e mudança de dentes, com anomalias de mordida e respiração "adenóide" (boca);
- Pacientes com doenças sanguíneas (leucemia, mieloleucemia, reticulose leucêmica, etc.).
Patogênese
Entre as principais causas da gengivite hipertrófica fibrótica está a presença prolongada de placa dental contendo predominantemente microorganismos gram-negativos. O tecido epitelial na junção dentoalveolar é uma espécie de membrana semipermeável na qual ocorre a troca entre o ambiente externo e tecidual. Microflora extensa depositada na superfície epitelial interage com os tecidos subepiteliais. Um papel negativo especial é desempenhado por uma densa placa subgengival contendo bactérias patogênicas anaeróbicas (actinobacilos, bacteroidetes, porfiromonas, compilobactérias, peptococos, eubacteria, estreptococos, espíritos, etc.).
A microflora bacteriana na cavidade oral, por um lado, inibe o desenvolvimento de microorganismos que entram na boca por fora. Mas, por outro lado, é uma fonte potencial de autoinfecção. Assim, com um aumento no número de micróbios no fundo da higiene oral ruim, a queda da defesa imunológica, a flora bacteriana da sapofítica se transforma em patogênicos, fornecendo o início da maioria da gengivite e periodontite.
Má higiene, a presença de detritos alimentares nos dentes formam um excelente terreno fértil para microorganismos que começam a se multiplicar e produzir substâncias que contribuem para a formação de tártaro.
Mesmo uma breve ausência de cuidados com higiene bucal (3-4 dias) leva a um aumento no crescimento bacteriano em 10 a 20 vezes, e a espessura da camada microbiana na superfície gengival pode atingir 0,4 mm. Ao mesmo tempo, a composição da placa é transformada e se torna mais complexa: bacilos aeróbicos Gram-positivos e bactérias filamentosas são adicionadas à flora cocal. A partir do quinto dia de falta de atendimento higiênico, há um aumento no número de anaeróbios, espiroquetas e vibrios. Em algumas áreas das gengivas, mudanças de reação periodontal, a migração de neutrófilos e macrófagos aumenta, a secreção gengival de líquidos aumenta. Histologicamente, há uma imagem do processo inflamatório agudo.
A lesão inicial pode persistir por meses ou até anos. O tecido gengival se transforma em tecido fibrótico.
De acordo com sinais morfológicos na gengivite hipertrófica fibrosa, há crescimento excessivo de elementos conjuntivos das papilas gengival, expansão dos vasos, inchaço de fibras de colágeno, infiltração linfoplasmocítica. A transição da forma edematosa para a forma fibrosa é acompanhada pela redução do edema, sinais de proliferação de fibroplastos, grosamento de fibras de colágeno.
Sintomas Gengivite hipertrófica fibrótica.
A gengivite hipertrófica fibrosa, na maioria dos casos, se desenvolve gradualmente, por um longo tempo, "silenciosamente", sem sintomas especiais. Em alguns casos, há desconforto, leve dor (um sintoma não característico), um leve sangramento durante a escovação e a alimentação. Um visual mais atento pode rastrear o aumento das papilas interdentais, mais saturadas ou, inversamente, cor pálida da gengiva.
Durante o exame odontológico, percebe demais o crescimento gengival, presença de placa (cálculo). A junção dento-gingival permanece intacta (sem bolsos).
Os primeiros sinais de crescimento fibroso geralmente são queixas de gengivas aumentadas, sua aparência espessante e não estética. Freqüentemente, os pacientes indicam o aparecimento de dificuldades em mastigar alimentos. As membranas mucosas na área da lesão mudam de cor, a superfície se torna irregular, esburacada. No exame, as camadas dentárias suaves e duras são visualizadas.
O foco hipertrófico fibroso patológico pode ser localizado localmente (em uma área limitada da gengiva) ou generalizada (em toda a superfície).
Estágios
Dependendo do crescimento excessivo dos tecidos gengivais, são distinguidos tais estágios da gengivite hipertrófica:
- Estágio leve - é representado por processos hipertróficos na base das papilas gengival, e a margem gengival aumentada cobre a coroa dentária em um terço;
- O estágio médio é acompanhado por aumento dinamicamente aumentado e mudança em forma de cúpula na configuração das papilas gengival, e o crescimento gengival leva ao fechamento da coroa dental em 50%;
- O estágio grave é caracterizado por processos hiperplásicos óbvios nas papilas e na margem gengival, e a coroa do dente é mais da metade fechada.
Formulários
De acordo com a propagação do processo patológico, são distinguidos (local, dentro de 1 a cinco dentes) e generalizados (mais de cinco dentes) hipertróficos fibrosos. Em alguns casos, os tipos rasos localizados da doença são contados como uma patologia separada, como a papilite.
De acordo com a variação da hiperplasia, a gengivite é edematosa (inflamatória) e granuladora (fibrosa). A gengivite edematosa é representada pelo inchaço do tecido conjuntivo das papilas gengivais, vasos dilatados, infiltração limpolasmocítica dos tecidos gengivais. A gengivite fibrosa é caracterizada por alterações proliferativas nas estruturas do tecido conjuntivo das papilas gengival, espessamento de fibras de colágeno, sinais de parakeratose. O inchaço é fracamente expresso, o infiltrado inflamatório é mínimo.
Complicações e consequências
Sem o tratamento necessário, a forma hipertrófica de gengivite se transforma em uma forma atrófica, que representa um perigo em termos de periodontite e perda completa dos dentes.
É importante impedir o desenvolvimento de gengivite hipertrófica fibrótica e, se isso aconteceu, todos os esforços devem ser direcionados para eliminar a patologia. Especialistas observam que o crescimento fibroso requer um tratamento mais longo, mais complexo e caro, envolvendo não apenas um impacto direto no foco patológico, mas também fortalecendo a imunidade e a saúde do corpo como um todo, estabilizando processos metabólicos e equilíbrio hormonal.
O desenvolvimento de efeitos adversos pode ser evitado se você visitar o dentista em tempo hábil e seguir outras recomendações importantes:
- Escovar os dentes regularmente;
- Escolha a escova de dentes certa e altere-a a cada 2-3 meses;
- Coma direito, não ignore o consumo de vegetais e frutas sólidos;
- Parar de fumar.
É obrigatório visitar o dentista duas vezes por ano para fins preventivos - para o diagnóstico oportuno de distúrbios.
Diagnósticos Gengivite hipertrófica fibrótica.
O principal método de diagnóstico de gengivite hipertrófica fibrosa é o exame clínico. Pode-se notar gengivas irregulares e espessadas, que crescem e impedem que o paciente come normalmente e até converse.
O diagnóstico instrumental consiste em um teste de sangramento gengival de sulco (detecção de áreas de sangramento oculto com uma sonda periodontal), bem como radiografia para avaliar a causa raiz e a gravidade da patologia. A gengivite fibrosa é frequentemente acompanhada pela osteoporose da ponta dos septos interdentais, que é determinado radiologicamente.
Outros procedimentos possíveis incluem:
- Índice de higiene oral;
- Índice periodontal;
- Índice Papilar-Marginal-Alveolar;
- Teste de Schiller-Pisarev (reação de iodo, coloração de glicogênio gengival);
- Com menos frequência - biópsia, análise morfológica dos tecidos.
Os testes de laboratório são inespecíficos, podem ser prescritos por especialistas especializados (endocrinologista, hematologista) na estrutura de determinar as causas radiculares do processo hipertrófico e doenças de fundo. [2]
Diagnóstico diferencial
O diagnóstico diferencial de gengivite hipertrófica fibrosa é realizada com epulis e fibromatose gengival.
Epulis |
Fibromatose gengival |
Um crescimento benigno nas gengivas, formado a partir do processo alveolar e consistindo em tecido epitelial. Tem a aparência de um solavanco, às vezes com um pedículo prendendo a formação ao espaço interdental. Epulis fibroso não tem um pedículo. O crescimento excessivo aumenta lentamente, é indolor, mas é desconfortável durante a mastigação e a atividade da fala. O tratamento é cirúrgico. |
Doença hereditária com tipo predominantemente dominante de herança. Ocorre com mais frequência no primeiro e décimo ano de vida. O suposto gene patologicamente responsável é o SOS1. A gengiva está espessada, é de cor rosa pálida e indolor. A localização predominante está do lado da bochecha. Não é incomum em pacientes com síndrome de Down. O tratamento é cirúrgico. |
Além de epulis e fibromatose, os crescimentos gengivais de outra origem são possíveis na cavidade oral (especialmente em crianças). O fato é que as gengivas nas crianças são caracterizadas por alta reatividade; portanto, uma reação inflamatória crônica na área de dentes permanentes ou decíduos ocorre frequentemente contra um fundo de fortes mudanças teciduais - por exemplo, hipertrofia de fístulas ou hiperplasia da ginginiva marginal. Na maioria dos casos, essas mudanças logo serão superadas após o desaparecimento do fator irritante ou a remoção do dente doente - o foco da periodontite crônica.
Tratamento Gengivite hipertrófica fibrótica.
O tratamento de pacientes com gengivite hipertrófica fibrosa depende da origem da doença, de sua apresentação clínica e do grau de crescimento do tecido conjuntivo gengival. A estratégia terapêutica é discutida com o médico da família (se o paciente precisar de suporte contínuo à medicação - por exemplo, anticonvulsivantes ou hormônios), endocrinologista (se houver distúrbios hormonais), hematologista (se a gingivite hiperplástica for uma conseqüência de doenças sanguíneas) ou outros especialistas especializados, dependendo da situação. Por exemplo, no caso de gengivite hipertrófica causada clinicamente, o medicamento ativo deve ser substituído - em particular, a fenitoína é substituída por gabapentina ou topiramato e ciclosporina A - com tacrolimus. No entanto, a substituição de medicamentos é relevante e eficaz apenas nos casos em que a medicação provocadora é tomada por apenas alguns meses (até seis meses). Se a medicação instigante for tomada por um longo tempo, seu substituto será ineficaz.
Na fase inicial da terapia, para reduzir o inchaço da garagem de gingingiva hipertrófica - diariamente por 15 a 20 dias. Use os preparativos à base de plantas baseados no MEV de St. John (você pode tomar a Farmácia Readia Novoimanin), camomila ou calêndula, casca de carvalho ou sálvia. Essas plantas têm um efeito adstringente e anti-inflamatório, criam um revestimento protetor na superfície da mucosa, protegendo as gengivas contra irritação e redução da dor.
Após a redução do inchaço inflamatório e o desaparecimento do sangramento, usam estimulantes biogênicos especiais com propriedades esclerosantes e queratolíticas. Pois esse fim é perfeitamente adequado: é aplicado aplicativo até três vezes por dia durante um mês, anteriormente diluído com água fervida em proporções iguais. Um efeito semelhante é demonstrado por Maraslavin - um remédio de ervas baseado em cor de cravo, madeira de minhoca, pimenta e vinagre de vinho.
Freqüentemente, praticava com sucesso a fisioterapia - em particular, a eletroforese de heparina, lidase, ronidase, iodeto de potássio 5%, cloreto de cálcio 10% (diariamente ou uma vez a cada dois dias durante três semanas). Se não houver sangramento, a massagem a vácuo poderá ser prescrita e, após a reação inflamatória, é suprimida - DarsonValization.
É importante identificar e eliminar os fatores que provocaram o desenvolvimento de gengivite hipertrófica fibrótica. Assim, muitos pacientes são recomendados para ter uma limpeza oral profissional, correção de um implante ou preenchimento de atrito.
Se o curso terapêutico inicial se tornar bem-sucedido, as manipulações invasivas são acentuadamente limitadas e o paciente será monitorado dinamicamente até que o fator etiológico do desenvolvimento da gengivite seja concluído, por exemplo, até o final da puberdade e assim por diante.
Se a terapia não tiver levado ao resultado esperado, os procedimentos esclerosantes serão prescritos com o ortocrom do medicamento, que contém ácido sulfúrico e anidrido crômico. O Orthochrom tem uma capacidade cauterizante com um efeito limitante (até 6 segundos). A injeção de solução de glicose a 50%, lidase e lidocaína, emulsão de hidrocortisona (0,1-0,2 ml até oito vezes com um intervalo de 24 a 48 horas) no ápice papilar também é usado. Nos últimos anos, mais preferível é a introdução da longidase - um medicamento moderno que inibe os processos da hiperplasia do tecido conjuntivo e inibe a resposta inflamatória da gengivite.
Se o tratamento conservador for ineficaz, a gengivite fibrosa é operada pela gengivectomia: os tecidos gengivais excisados são removidos, as superfícies radiculares são limpas e polidas. Em alguns casos, realize modelagem da gengiva com tesoura especial ou eletrotoma. Finalmente, a ferida é limpa de tecidos mortos e coágulos sanguíneos, tratados com soluções anti-sépticas e cobertas com curativos periodontais medicinais.
Em alguns casos (por exemplo, doenças hematológicas ou pacientes após quimioterapia), a gingivectomia é realizada usando cirurgia de criodestrução, diatermocoagulação, alta frequência ou laser. [3]
Prevenção
A ausência de dentes deteriorados não é um indicador absoluto de uma cavidade oral saudável. A condição das gengivas também é importante, porque as patologias da gengiva representam um perigo não apenas diretamente para a cavidade oral, mas também para o corpo como um todo. O que fazer para impedir o desenvolvimento, em particular, uma doença como gingivite hipertrófica fibrosa?
A doença gengival (também chamada de doença periodontal) é mais frequentemente provocada por microorganismos que habitam a placa e o tártaro. Outros fatores provocadores no desenvolvimento da gengivite incluem tabagismo, auto-tratamento com certos medicamentos, distúrbios hormonais e predisposição genética.
As mais comuns são patologias gengivas como gengivite e doença periodontal. Em geral, para evitar o desenvolvimento de uma patologia pronunciada, é necessário prestar atenção aos seguintes sintomas em tempo hábil:
- Vermelhidão, sangramento, gengivas inchadas;
- Mau hálito;
- Mobilidade dentária;
- Sensibilidade excessiva dentária;
- Perda de dente;
- O aparecimento de placa persistente no esmalte.
Se os sinais acima aparecerem, você definitivamente deve visitar seu dentista.
Para impedir o desenvolvimento da gengivite hipertrófica fibrótica, as seguintes recomendações devem ser seguidas:
- Escove os dentes regularmente duas vezes por dia (de manhã após o café da manhã e à noite antes de ir para a cama);
- Pratique técnicas de escovação adequadas e tente remover a placa antes de começar a endurecer;
- Use cremes dentários com fluoreto: é melhor lidar com patógenos e limpar suavemente a cavidade oral;
- Além de escovar, o fio dental regularmente para limpar os espaços entre os dentes que são inacessíveis para escovar o fiapo;
- Enxágue bem a boca após cada refeição (você pode usar água morna plana ou um enxaguatório bucal especial);
- Visite o dentista em tempo hábil (mesmo que você ache que seus dentes estão bem - faça visitas preventivas).
Uma visita urgente ao dentista é necessária se:
- As gengivas sangraram ao escovar ou comer alimentos duros;
- As membranas mucosas tornaram-se excessivamente sensíveis ou inchadas;
- Há alguns pus nas gengivas;
- Há um gosto ruim na sua boca;
- O mau odor não desaparece mesmo depois de escovar os dentes;
- Os espaços entre os dentes ficaram menores ou maiores, os dentes se soltaram.
É importante perceber que a gengivite hipertrófica fibrosa pode levar não apenas a problemas dentários, mas também a doenças gerais do corpo. Para evitar complicações, é necessário seguir cuidadosamente todas as recomendações de especialistas.
Previsão
Infelizmente, apesar do fato de as pessoas estarem suficientemente informadas sobre a necessidade de higiene bucal e a disponibilidade da mais ampla gama de produtos de cuidados pessoais para dentes e mucosa oral, casos de gingivite hipertrófica fibrosa são bastante comuns. O maior efeito terapêutico nessa patologia é o procedimento cirúrgico que envolve a excisão das áreas hipertróficas e a estabilização da relação oclusal. Alguns casos particularmente complexos exigem a ajuda de outros especialistas médicos - por exemplo, correção do equilíbrio hormonal no corpo.
A gengivite hipertrófica juvenil e doenças semelhantes em mulheres grávidas geralmente podem ser limitadas à terapia conservadora: a normalização de indicadores de equilíbrio hormonal, bem como o parto bem-sucedido nos pacientes levam a uma diminuição nas manifestações do processo patológico, ou mesmo à sua eliminação. É importante entender que a gengivite hipertrófica fibrosa tem uma tendência a exacerbações, por isso é necessário prestar atenção suficiente à eliminação de possíveis fatores instigantes.
Para impedir o desenvolvimento de exacerbações, deve ser o máximo possível para excluir possíveis danos físicos às gengivas, observar regularmente as regras higiênicas sanitárias, se necessário, realizar a limpeza profissional da cavidade oral, eliminar oportunamente todos os problemas dentários. É igualmente importante tratar as patologias endócrinas em tempo hábil, abordar competentemente a ingestão de certos medicamentos.
Dado que a gengivite hipertrófica fibrosa pode ter uma origem etiopatogenética diferente, o prognóstico pode diferir. O impacto dos fatores sistêmicos é complementado por falta de higiene oral. Até o momento, a medicina possui um grande arsenal de técnicas terapêuticas conservadoras e cirúrgicas, que, se usadas com competência, ajudam a obter bons resultados e impedir o desenvolvimento da destruição de tecidos gengivais no futuro.
Literatura
Dmitrieva, L. A. Estomatologia terapêutica: Guia Nacional / Editado por L. A. Dmitrieva, Y. M. Maksimovskiy. - 2ª ed. Moscou: Geotar-Media, 2021.

