Médico especialista do artigo
Novas publicações
Dermatilomania
Última revisão: 07.06.2024

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
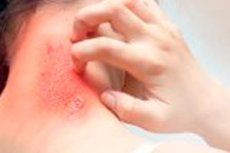
A dermatilomania, também conhecida como desordens tróficas da pele ou esfoliativa, é um distúrbio mental no qual uma pessoa, sem saber ou conscientemente, esfrega, arranha ou puxa a pele de seu próprio corpo. Essa ação pode levar a danos na pele e até úlceras e infecções. Esse distúrbio pertence a um grupo de distúrbios conhecidos como distúrbios corporais (ou distúrbio dismórfico do corpo), no qual uma pessoa está altamente preocupada com a aparência de seu corpo e fixada em encontrar e remover as menores "manchas" na pele.
Pessoas que sofrem de dermatilomania podem sentir intensa ansiedade, vergonha e tontura relacionadas ao seu comportamento. Esse distúrbio geralmente requer ajuda profissional, como psicoterapia, para ajudar a pessoa a gerenciar suas ações e lidar com os aspectos psicológicos do distúrbio.
O tratamento pode incluir terapia cognitivo-comportamental (TCC), medicação e apoio de profissionais de saúde mental.
Causas Dermatilomania
As causas da dermatilomania podem ser múltiplas e podem incluir fatores fisiológicos e psicológicos. Algumas causas possíveis incluem:
- Estresse e ansiedade: a dermatilomania pode estar associada a níveis aumentados de estresse e ansiedade. As atividades que visam danos na pele podem ser uma maneira de aliviar o estresse ou aliviar sentimentos ansiosos.
- Perfeccionismo: as pessoas propensas ao perfeccionismo podem se preocupar com as menores imperfeições em sua pele e sentir um forte desejo de removê-las.
- Hábito: A dermatilomania pode se tornar um hábito como outros comportamentos compulsivos. Comportamentos repetitivos podem se tornar mais graves ao longo do tempo.
- Fatores genéticos: em alguns casos, a dermatilomania pode ter uma predisposição genética se os membros da família também tiverem um histórico de problemas semelhantes.
- Fatores neuroquímicos: Alguns estudos vincularam a dermatilomania a alterações neuroquímicas no cérebro, incluindo alterações nos níveis de neurotransmissores como a serotonina.
- Auto-seguro: Pessoas com dermatilomania podem sentir satisfação ou alívio após o ato de arranhar ou puxar a pele, mesmo que isso cause dor física.
- Auto-estima e imagem corporal: baixa auto-estima e percepções negativas do próprio corpo podem estar associadas à dermatilomania, pois as pessoas podem se sentir melhor consigo mesmas quando sua pele parece "melhor".
- Eventos traumáticos: Às vezes, a dermatilomania pode estar ligada a eventos traumáticos passados ou trauma psicológico.
- Distúrbios psiquiátricos: a dermatilomania pode ser acompanhada por outros distúrbios psiquiátricos, como depressão, ansiedade ou distúrbios de controle disruptivos.
Sintomas Dermatilomania
Os sintomas da dermatilomania podem incluir o seguinte:
- Arranhando, raspando, puxar, rasgar ou outras ações que pretendem danificar a pele.
- Tentativas repetidas e descontroladas de remover as menores imperfeições na pele, como acne, cicatrizes, descamação ou manchas.
- Dependência do ato de arranhar ou chutar, que pode ser semelhante ao vício em drogas ou álcool.
- Conscientemente ou inconscientemente realizando essas ações, mesmo na presença de dor física ou psicológica.
- Maior ansiedade e estresse associados à dermatilomania.
- Danos à pele, o que pode levar a úlceras, infecções, cicatrizes e outros problemas.
- A tendência de esconder lesões de pele dos outros por causa da vergonha.
- Nenhuma satisfação com o ato de arranhar ou chutar, mas uma sensação de alívio depois.
- O impacto da dermatilomania na vida cotidiana, relações sociais e bem-estar psicológico.
Formulários
A dermatilomania pode ter formas e manifestações diferentes, dependendo das características individuais do paciente. A seguir, são apresentadas algumas das formas e manifestações:
- Arranhando a pele: o paciente arranha repetidamente a pele usando unhas ou objetos nítidos. Isso pode levar a danos à pele, abrasões e úlceras.
- Abrasão da pele: o paciente remove a camada superior da pele, abretendo-a com unhas ou outros objetos nítidos. Isso pode levar à formação de feridas profundas.
- Pressão da pele: o paciente pressiona ou esfrega a pele na tentativa de "limpar" os defeitos imaginários.
- Manipulação do cabelo: Algumas pessoas com dermatilomania também podem manipular seus cabelos puxando-o, torcendo-o em volta dos dedos ou mordiscando nele.
- Sugando ou mastigando a pele: em casos raros, a dermatilomania pode se manifestar sugando ou mastigando a pele, o que também pode causar danos.
- Uso de ferramentas: algumas pessoas podem usar ferramentas, como pinças ou tesouras, para realizar manipulações de pele.
- Pimples e cravos: pessoas com dermatilomania podem, incontrolavelmente, arrancar espinhas, cravos e outras erupções cutâneas, o que pode piorar a condição.
- Manipulação de membranas mucosas: Em casos raros, a dermatilomania também pode envolver membranas mucosas, como os lábios ou bochechas internas, sugando ou arranhando o que pode causar lesões.
Diagnósticos Dermatilomania
O diagnóstico de dermatilomania pode ser feito por um psiquiatra ou psicólogo especializado em psicoterapia e transtornos mentais. Os seguintes métodos e critérios são comumente usados para estabelecer um diagnóstico:
- Avaliação Clínica: O clínico entrevista o paciente para identificar as características e sintomas da dermatilomania. O paciente pode falar sobre seus hábitos de manipulação da pele e seu impacto em sua vida.
- Diagnóstico Critérios: O diagnóstico de dermatilomania pode ser feito com base nos critérios estabelecidos no manual diagnóstico e estatístico de transtornos mentais (DSM-5). De acordo com esses critérios, a dermatilomania faz parte da categoria de transtorno de controle de impulso.
- Excluindo outras causas: o médico também pode descartar outras causas físicas ou mentais que poderiam explicar os sintomas do paciente.
- História: Uma revisão da história e do histórico médico do paciente é importante, incluindo a duração dos sintomas e seu impacto na vida diária.
- Auto-avaliação: O clínico pode usar questionários e escalas específicos para avaliar a gravidade da dermatilomania e seu impacto no paciente.
O diagnóstico é geralmente feito com base na apresentação clínica e no atendimento aos critérios do DSM-5. Depois que um diagnóstico é feito, o paciente pode ser encaminhado para tratamento, que geralmente inclui psicoterapia como terapia cognitivo-comportamental (TCC) e, em alguns casos, medicamentos.
Tratamento Dermatilomania
O tratamento da dermatilomania geralmente envolve psicoterapia e, em alguns casos, medicamentos. Aqui estão algumas das abordagens de tratamento:
- Terapia cognitiva comportamental (TCC): CPT é um dos tratamentos mais eficazes para a dermatilomania. Nesta terapia, os pacientes aprendem a reconhecer e controlar suas habilidades de manipulação da pele, identificar gatilhos e situações estressantes que podem provocar a condição e desenvolver estratégias de enfrentamento e respostas comportamentais alternativas.
- Suporte ao grupo: Participar de sessões de suporte em grupo pode ser benéfico para pacientes com esse distúrbio. Compartilhar experiências com outras pessoas que sofrem do mesmo distúrbio podem ajudar a reduzir os sentimentos de isolamento e fornecer suporte adicional.
- Medicação: Em alguns casos em que a dermatilomania está associada a distúrbios psiquiátricos co-ocorrentes, um médico pode prescrever medicamentos como antidepressivos ou medicamentos para reduzir a ansiedade.
- Auto-ajuda: Os pacientes também podem usar várias técnicas de auto-ajuda, como atenção plena (meditação e relaxamento) para gerenciar o estresse e a ansiedade, o que pode reduzir o desejo de manipular a pele.
- Aderência ao regime de cuidados com a pele: é importante que os pacientes prestem atenção especial aos cuidados com a pele nos locais de lesão para evitar infecções e acelerar o processo de cicatrização.
O tratamento deve ser individualizado para cada paciente.
Prevenção
A prevenção da dermatilomania pode incluir as seguintes medidas:
- Apoio psicológico: se você tem uma predisposição à dermatilomania ou observe os primeiros sinais do distúrbio, é importante ver um psicólogo ou psiquiatra para aconselhamento. Ver um profissional cedo pode ajudar a impedir que a doença se desenvolva.
- Autocontrole: tente estar ciente dos momentos em que você começa a manipular a pele ou arrancar o cabelo. Tente desenvolver estratégias de enfrentamento para gerenciar o estresse ou maneiras alternativas de relaxar para substituir comportamentos destrutivos.
- Técnicas de redução de estresse: Aprenda e pratique técnicas de redução de estresse, como meditação, ioga, respiração profunda e relaxamento. Essas técnicas podem ajudá-lo a gerenciar melhor a tensão emocional.
- Exercício: A atividade física regular pode ajudar a reduzir o estresse e a ansiedade, o que pode ser útil na prevenção dessa condição.
- Apoio de outras pessoas: discuta sua dor e ansiedade com amigos íntimos e familiares. Eles podem fornecer apoio e entendimento, o que pode reduzir os sentimentos de isolamento.
- Cuidados com a pele: Cuidados com a pele e cabelos adequados e minimização de irritantes (como produtos químicos severos) podem ajudar a evitar irritação e vermelhidão que podem desencadear a condição.
- Evite ficar sozinho: tente não ficar sozinho em situações em que você sente que pode começar a manipular sua pele ou cabelo. Socializar com os outros pode distraí-lo de tais ações.
Previsão
O prognóstico pode variar dependendo de uma variedade de fatores, incluindo a gravidade do distúrbio, a duração do distúrbio, a disponibilidade de tratamento e a motivação do paciente para aderir às recomendações do especialista. É importante observar que esse distúrbio, como outros distúrbios dismórficos do corpo, pode ser uma condição crônica, mas com a ajuda e apoio certos, a maioria das pessoas pode melhorar sua condição e aprender a controlar seus sintomas.
O prognóstico pode ser o seguinte:
- Recuperação completa: Alguns pacientes conseguem superar completamente a dermatilomania por psicoterapia, medicamentos e autocontrole.
- Proporte parcial: para outros pacientes, a melhora parcial é alcançada com uma redução na frequência e intensidade da manipulação da pele ou do cabelo.
- Crônico: em algumas pessoas, a doença pode ser crônica e elas podem continuar a experimentar recidivas, mesmo com o tratamento. No entanto, mesmo neste caso, é possível gerenciar sintomas e melhorar a qualidade de vida através do tratamento e apoio.
É importante ver um terapeuta regularmente para monitorar o progresso do tratamento e seguir as recomendações e prescrições do especialista. O tratamento e o apoio anteriores começam, quanto melhor o prognóstico e as melhores chances de melhoria na dermatilomania.
Literatura usada
Neznanov, Aleksandrovsky, Abalina: Psiquiatria. Manual Nacional. Geotar-Media, 2022.

