Médico especialista do artigo
Novas publicações
Úlceras tróficas da diabetes mellitus nas pernas
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
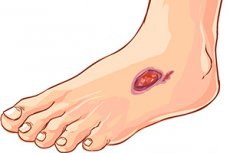
Por que o diabetes costuma ser acompanhado pela formação de úlceras no corpo e por que é tão difícil se livrar delas? De fato, existem muitas questões sobre a formação de úlceras no diabetes, que a medicina é perfeitamente capaz de esclarecer.
O diabetes é uma doença complexa que se manifesta não apenas pelo aumento dos níveis de açúcar. A função de muitos órgãos é prejudicada, a inervação e o trofismo da pele se deterioram. Infelizmente, esse processo é difícil de tratar e pode ocorrer novamente no mesmo local.
Epidemiologia
Úlceras são a complicação diabética mais comum, respondendo por cerca de um terço das hospitalizações de pacientes com diabetes.
Em aproximadamente um em cada dois pacientes, as úlceras levam à amputação de um membro (ou par de membros).
Segundo estatísticas, lesões ulcerativas no tecido são registradas em 80% dos diabéticos com histórico da doença de 15 a 20 anos. Nesses casos, dois em cada três pacientes morrem de complicações gangrenosas.
Cerca de 40% dos pacientes após a cirurgia perdem a capacidade de se mover ou ficam com movimentos severamente limitados. Em cerca de 60% dos casos, ocorrem consequências necróticas purulentas no outro membro, sendo necessária a amputação da outra perna.
Complicações gangrenosas de úlceras em diabéticos ocorrem 40 vezes mais frequentemente do que em pessoas sem diabetes. Em 85% dos pacientes, as úlceras nos pés levam à amputação.
A causa do desenvolvimento de lesões ulcerativas no diabetes em 4 de 5 casos é dano mecânico externo.
Causas úlceras diabéticas
Em pessoas com diabetes, o principal distúrbio é considerado uma disfunção do metabolismo de carboidratos, tanto nas células sanguíneas quanto nas estruturas celulares de todo o corpo. Em alguns casos, esse distúrbio não se manifesta até que surjam sinais de diabetes ou outra doença secundária (que muitos não associam ao diabetes). Essa patologia secundária pode ser um acidente vascular cerebral, um infarto agudo do miocárdio, uma deterioração acentuada da função visual e o desenvolvimento de insuficiência renal. As úlceras são mais frequentemente encontradas em pacientes com diabetes tipo 2, provavelmente devido ao fato de que esse tipo de doença pode persistir por um longo período sem sintomas, em um momento em que os processos metabólicos nos tecidos já estão comprometidos.
Os médicos apontam outra razão importante para a formação de úlceras no diabetes: a desatenção do paciente e o fato de ele ignorar as recomendações médicas para mudar sua dieta e estilo de vida. Infelizmente, muitos pacientes continuam fumando e consumindo álcool, apesar da recomendação médica de eliminar maus hábitos de suas vidas.
Fatores de risco individuais também desempenham um papel significativo.
Fatores de risco
- Lesões mecânicas na pele (abrasões, rachaduras, queimaduras, etc.).
- Varizes, outras doenças vasculares.
- Usar sapatos de baixa qualidade ou desconfortáveis.
- Fluxo linfático prejudicado nas extremidades.
- Alterações ateroscleróticas nos vasos sanguíneos, hipertensão.
- Escaras, uso prolongado de bandagens, inclusive de gesso.
- Intoxicação prolongada, cetoacidose, doença hepática e renal.
- Não seguir as recomendações do médico sobre nutrição para diabetes, presença de maus hábitos.
Patogênese
As características patogênicas das úlceras no diabetes são variadas. A essência é a seguinte: o diabetes é uma patologia metabólica complexa, acompanhada por uma falha na sensibilidade e na produção de insulina. O diabetes tipo 1 ocorre com a produção de insulina prejudicada. No diabetes tipo 2, esse sintoma não é típico, mas a sensibilidade à insulina é prejudicada, o que leva ao seu uso incorreto pelo organismo.
A insulina é um hormônio proteico essencial diretamente envolvido nos processos de absorção e transformação da glicose. Se os tecidos perceberem a insulina incorretamente, uma série de distúrbios se iniciará – em particular, o nível de glicose na corrente sanguínea aumentará. Isso, por sua vez, acarreta o desenvolvimento de alterações neurovasculares.
Os médicos descrevem as alterações mencionadas em termos diferentes. Assim, danos aos neurônios no diabetes são chamados de "neuropatia diabética", e alterações nos vasos menores são chamadas de angiopatia diabética. Tanto a primeira quanto a segunda patologias são consequência de uma falha sistêmica dos processos metabólicos.
Em primeiro lugar, os distúrbios afetam as paredes vasculares, que se tornam finas e frágeis. Os capilares ficam obstruídos e os grandes vasos são gradualmente afetados pela aterosclerose. No entanto, as úlceras no diabetes não aparecem em todos os pacientes, mas principalmente naqueles que ignoram o tratamento, não seguem as recomendações médicas e não controlam os níveis de glicose no sangue. O fato é que as úlceras não surgem "do nada": seu aparecimento deve ser precedido por altos níveis de açúcar no sangue e um estado de cetoacidose.
A formação de uma úlcera, na maioria dos casos, é acompanhada pelo aparecimento de eczema ou dermatite. Se não tratada, a lesão ulcerosa aumenta de tamanho e pode até evoluir para gangrena.
Sintomas úlceras diabéticas
As úlceras são uma das complicações comuns do diabetes, desenvolvendo-se após um certo período de tempo após o início da doença. Por exemplo, no diabetes descompensado, as úlceras podem se formar em até um ano.
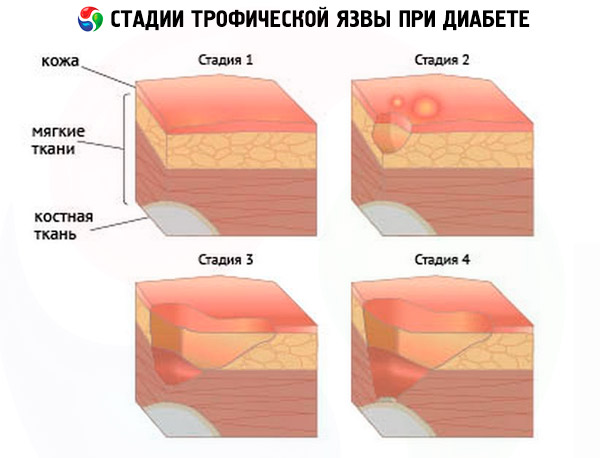
Especialistas médicos determinaram uma classificação condicional do aparecimento de úlceras - estes são um tipo de estágio da doença, que são caracterizados por um conjunto separado de sintomas:
- Estágio pré-úlcera, quando as úlceras já estão começando a se formar, mas ainda são quase imperceptíveis para o paciente. Os primeiros sinais do estágio inicial podem ser os seguintes:
- diminuição da sensibilidade do receptor (piora da sensibilidade à dor e à temperatura);
- o aparecimento de dor quase imperceptível na região do tornozelo, bem como uma leve sensação de queimação e/ou coceira;
- o aparecimento de pequenas cãibras na região do tornozelo;
- inchaço das extremidades (em graus variados);
- alteração na cor da pele, aumento da pigmentação, vermelhidão ou azulação, aparecimento de padrões vasculares.
- Estágio clínico inicial – nesta fase, o paciente já presta atenção aos primeiros sinais, mas nem sempre considera necessário consultar um médico. No entanto, é nesta fase que o tratamento pode levar ao prognóstico mais positivo. Os primeiros sinais do segundo estágio são os seguintes:
- o aparecimento de pequenos defeitos na pele, erosões;
- formação de úlceras difíceis de cicatrizar.
- Estágio de sintomas clínicos óbvios:
- destruição das camadas superiores da pele, formação de crostas nas úlceras;
- aparecimento de secreção sanguinolenta, depois purulenta;
- aumento do tamanho das lesões ulcerativas;
- o aparecimento de outras lesões, variando em tamanho e profundidade de dano.
- Estágio progressivo:
- transformação de pequenas úlceras tróficas em foco purulento infectado;
- o aparecimento de intoxicação (aumento da temperatura, febre, dor de cabeça, fraqueza são observados);
- piora da dor nas pernas;
- danos aos tecidos profundos (até o osso).
- Estágio gangrenoso – acompanhado pelo desenvolvimento de gangrena úmida de parte do membro.
Como qualquer lesão, uma úlcera no diabetes é acompanhada de dor, mas em um estágio inicial essa dor pode ser leve, quase imperceptível. À medida que o processo piora, os sintomas são especialmente evidentes à noite: há uma sensação de coceira, cãibras e os membros parecem "cheios".
Como são as úlceras no diabetes?
Inicialmente, pequenas feridas, arranhões e escoriações podem aparecer na pele, caso a formação de uma úlcera no diabetes seja precedida por dano mecânico. Em seguida, as feridas começam a sangrar e aumentam de tamanho com o tempo. Quando as feridas infeccionam, desenvolve-se um processo infeccioso e inflamatório externo: a secreção torna-se purulenta e os tecidos ao redor da lesão incham e ficam vermelhos.
A lesão ulcerativa cresce, mas a princípio o paciente não sente dor – isso é resultado da inervação prejudicada nos tecidos.
Uma úlcera no diabetes é quase impossível de tratar com métodos convencionais, o que também é um sintoma típico da doença.
Formulários
Diferentes tipos de úlceras no diabetes exigem diferentes abordagens de tratamento. É claro que qualquer úlcera trófica no diabetes ocorre como resultado de danos à rede capilar e às fibras nervosas, mas cada tipo individual tem suas próprias características e características que são levadas em consideração pelo médico ao determinar o regime de tratamento. Assim, as úlceras das extremidades inferiores são divididas nos seguintes tipos:
- A úlcera capilar do pé no diabetes mellitus se desenvolve devido a danos na rede capilar. Este tipo de patologia é diagnosticado com mais frequência.
- Úlceras venosas nas pernas em diabéticos são causadas por um distúrbio do sistema venoso. Via de regra, as úlceras venosas são encontradas em pacientes que não procuram ajuda médica há muito tempo e não trataram o diabetes, ou o trataram incorretamente. Nessa situação, a úlcera inicialmente não aparece no pé ou no dedo, mas afeta a região da perna ou se torna consequência do crescimento do processo necrótico.
- Úlceras arteriais nas pernas em pacientes com diabetes se formam quando o lúmen arterial é bloqueado, o que frequentemente ocorre em distúrbios de coagulação sanguínea e aterosclerose. Esse distúrbio causa necrose rápida do tecido localizado abaixo da seção afetada da artéria.
- A úlcera piogênica no diabetes é uma consequência da infecção microbiana de pequenas feridas e arranhões na pele.
Alguns tipos de úlceras são mais comuns no diabetes, enquanto outros são menos comuns. Por exemplo, úlceras no pé e na perna são as mais frequentemente diagnosticadas.
Úlceras no calcanhar em diabéticos também são bastante comuns e, na grande maioria dos casos, se formam devido a rachaduras, calosidades ou após uma perfuração com um objeto duro e afiado. Às vezes, um diabético pode desenvolver uma úlcera mesmo após uma farpa comum.
Uma úlcera no dedo do pé diabético ocorre quando se usa calçados desconfortáveis, quando surgem escoriações, bolhas, etc. Essas lesões são bastante difíceis de tratar e frequentemente resultam em cirurgia para remover um ou mais dedos.
Uma úlcera gástrica no diabetes mellitus não pertence à categoria de lesões tróficas típicas da doença. Em vez disso, é uma patologia concomitante. As úlceras tróficas características do diabetes se formam na área com inervação prejudicada – geralmente nas extremidades inferiores. No entanto, a presença de uma úlcera gástrica no contexto do diabetes requer um tratamento particularmente complexo e a adesão a uma dieta adequada.
Úlceras nas mãos em diabéticos, assim como no corpo ou na cabeça, são extremamente raras. Somente em casos isolados, uma úlcera pode se formar após uma lesão traumática significativa – por exemplo, após uma queimadura, laceração, fratura exposta, etc. Devido às características fisiológicas, a rede vascular das extremidades inferiores é mais suscetível a alterações patológicas do que os vasos dos braços. Portanto, as pernas são afetadas primeiro. Mas há exceções, e isso deve ser levado em consideração no diagnóstico de uma úlcera.
Complicações e consequências
As úlceras em si são uma complicação do diabetes, mas feridas na pele também podem se tornar complicadas, especialmente quando ocorrem infecções secundárias.
As consequências das úlceras no diabetes incluem as seguintes complicações:
- erisipela - erisipela - é uma infecção microbiana da pele que é acompanhada de intoxicação grave (dano ao tecido estreptocócico);
- processo inflamatório secundário nos gânglios linfáticos, vasos linfáticos – indica a disseminação da infecção;
- sepse (intoxicação geral no contexto do desenvolvimento de gangrena).
A gravidade das complicações depende do curso da patologia subjacente, da duração e profundidade do distúrbio trófico e do tipo de distúrbio trófico. Muitos pacientes precisam amputar parte do membro ou todo o membro — isso acontece quando o processo da doença está avançado.
Como resultado da automedicação ou tratamento inadequado de úlceras no diabetes, outros problemas geralmente surgem:
- doenças de pele como eczema ou dermatite;
- dano a um vaso com sangramento subsequente;
- desenvolvimento de infecção anaeróbica, tétano;
- dano articular;
- Miíase é uma doença parasitária.
Úlceras no diabetes requerem atenção especial. Qualquer paciente deve estar ciente de que ignorar as recomendações médicas pode levar a consequências desastrosas, incapacidade e até mesmo à morte.
Diagnósticos úlceras diabéticas
Em primeiro lugar, o médico presta atenção às queixas do paciente. Se, no contexto do diabetes, uma pessoa apresentar periodicamente dormência nas pernas, aumento da fadiga, inchaço e hiperpigmentação, certas conclusões já podem ser tiradas quanto ao diagnóstico.
Um exame externo do paciente também é obrigatório. Além das características da própria úlcera, podem ser detectadas deformações do pé, tornozelo e neuroosteoartropatia. A qualidade da sensibilidade térmica, tátil, proprioceptiva, dolorosa e vibratória é determinada por meio de testes. Os reflexos tendinosos são verificados.
Durante o exame, também é dada atenção à cor da pele, ao inchaço e à presença de patologias articulares. Atenção especial é dada ao tamanho e à localização da úlcera, à natureza da secreção, à clareza das bordas e à condição da pele saudável.
Os seguintes testes são obrigatórios:
- análise geral e bioquímica do sangue (indicam a presença de inflamação, permitem avaliar a qualidade da função de coagulação do sangue);
- análise geral de urina (indica alterações na função renal);
- Teste de nível de glicose no sangue.
O diagnóstico instrumental inclui arteriografia com radiocontraste, exame Doppler da circulação arterial e capilaroscopia computadorizada.
Frequentemente, o programa de diagnóstico inclui reolinfovasografia, imagem térmica e impedância.
Diagnóstico diferencial
O diagnóstico diferencial é realizado com colagenoses, doenças do sangue e intoxicações ocupacionais. As seguintes doenças estão sujeitas a diferenciação separada:
- aterosclerose obliterante;
- úlcera fagedênica;
- úlceras congestivas (consequência da descompensação do sistema cardiovascular);
- úlceras tuberculosas, úlceras sifilíticas, úlceras de lepra, úlceras de radiação.
Raramente, pacientes apresentam as chamadas úlceras artificiais, ou úlceras artificiais. O paciente as inflige a si mesmo, com o propósito de simulação — via de regra, tais úlceras indicam instabilidade mental do paciente.
Quem contactar?
Tratamento úlceras diabéticas
O tratamento local de úlceras tróficas no diabetes inclui a limpeza sistemática da úlcera, o tratamento da pele próxima à ferida e curativos regulares. A possibilidade de uso de pomadas é acordada com o médico assistente. Leia mais sobre os métodos de tratamento de úlceras no diabetes neste artigo.
Prevenção
A principal condição para a prevenção de úlceras é seguir as recomendações do médico assistente. Tais recomendações são necessariamente transmitidas a todos os pacientes com diabetes.
Úlceras podem ocorrer em qualquer diabético se ele não prestar a devida atenção ao controle constante dos níveis de açúcar no sangue. Portanto, a prevenção consiste, em primeiro lugar, em normalizar os níveis de açúcar e realizar a terapia de manutenção para o diabetes.
Outras dicas igualmente importantes para prevenir úlceras:
- É necessário manter uma higiene cuidadosa dos pés, cortar as unhas de forma correta e rápida e prevenir o desenvolvimento de infecções fúngicas.
- É importante limpar, secar e arejar seus sapatos sempre que possível – esta é uma condição importante para pés saudáveis.
- Ao escolher sapatos e meias, você deve prestar atenção especial à qualidade e ao tamanho para evitar o aparecimento de escoriações, bolhas e calosidades nos pés.
- É necessário, se possível, evitar o superaquecimento e o resfriamento excessivo das pernas, e também não sobrecarregá-las.
- Regularmente – por exemplo, todas as noites – é aconselhável inspecionar os pés, dedos e tornozelos. Atenção especial deve ser dada à presença de danos externos, perfurações e lascas. No diabetes, mesmo esses ferimentos leves podem causar a formação de úlceras.
Previsão
O desfecho da doença depende do grau de agravamento da patologia subjacente – diabetes mellitus – e da seriedade com que o paciente leva as recomendações médicas. Se o paciente for diagnosticado com um tipo isolado de úlcera neuropática, desde que seja realizada terapia oportuna e adequada, o prognóstico pode ser considerado relativamente favorável.
Se o diabetes for grave, com aumento de distúrbios vasculares, então, em tal situação, é impossível falar de um prognóstico otimista.
Úlceras no diabetes são difíceis de tratar. Mas: quanto mais cedo você prestar atenção ao problema, mais cedo a terapia for prescrita — maior a probabilidade de a condição do paciente se normalizar.


 [
[