Médico especialista do artigo
Novas publicações
Pneumocystis
Última revisão: 06.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
Pneumocystis é o agente causador de uma doença pulmonar respiratória que ocorre em pessoas do grupo de risco. Essa doença não é típica de pessoas saudáveis, pois o agente causador é oportunista. A prevalência de pneumonia por pneumocystis na população é baixa, mas entre pessoas com estados de imunodeficiência primária, essa patologia é muito comum: em pacientes com leucemia, linfogranulomatose, outras oncopatologias, com imunodeficiências congênitas, bem como com infecção pelo HIV. Em pacientes com AIDS, a pneumocistose é um "marcador" da doença e ocorre em mais da metade dos infectados.
Estrutura do Pneumocystis
Pneumocystis carinii é um microrganismo isolado de uma pessoa doente, no trato respiratório, na bifurcação dos brônquios (carina), daí o nome da espécie. Esse patógeno vive naturalmente nos pulmões de muitos animais, bem como em algumas pessoas, que são as causadoras da infecção. A via de infecção é o ar. No entanto, pessoas com um estado imunológico normal podem não adoecer, sendo apenas portadoras, visto que o pneumocystis é oportunista. Em estados de imunodeficiência, os sintomas clínicos da doença se desenvolvem.
Ao estudar a estrutura deste microrganismo, houve muitas discussões sobre em qual Reino classificar esta espécie. As características estruturais do RNA, das mitocôndrias e das estruturas proteicas da membrana permitiram que fosse classificado como Fungi, mas a ausência de ergosterol e as características do ciclo de vida confirmam que Pneumocystis é um protozoário.
A estrutura do pneumocystis não é tão simples. Isso se deve à inconsistência da estrutura dos elementos celulares devido ao complexo ciclo celular. Os tamanhos dos protozoários variam de 1 a 10 micrômetros, dependendo da fase do ciclo. Portanto, de acordo com o microscópio, pode haver uma variedade de formas – desde formas pequenas com parede celular fina até formas grandes com parede mais espessa.
Pneumocystis é um parasita extracelular localizado principalmente nos alveolócitos de primeira e segunda ordem. O microrganismo pode existir em quatro formas principais: trofozoíto, pré-cisto, cisto e esporozoíto.
Trofozoíto é uma forma de existência caracterizada por um diâmetro celular significativo e formato irregular. A membrana é espessa e apresenta protuberâncias em forma de pseudópode, de modo que o formato do trofozoíto não é constante. Essas estruturas são projetadas para o contato próximo do patógeno com a célula alveolítica. No interior da célula, encontra-se o citoplasma com organelas características de muitos microrganismos: mitocôndrias, fílocos, vacúolos com suco celular e componentes lipídicos e de carbono. O núcleo ocupa espaço suficiente e é circundado por duas membranas para proteger o material genético.
Os precistos têm formato oval, sem protuberâncias, tamanho pequeno e membrana celular fina. No meio dessas estruturas, os núcleos se dividem para formar os cistos.
Os cistos também têm formato arredondado, mas seu tamanho é maior, pois contêm corpos especiais – precursores dos esporozoítos. Os cistos possuem uma concha e uma membrana espessa de três camadas, que, após a ruptura, adquire um formato irregular, repetindo assim o ciclo.
O Pneumocystis se reproduz simplesmente dividindo seu material genético em dois e depois dividindo o conteúdo do citoplasma com a membrana.
Ciclo de vida do Pneumocystis
Pneumocystis é um parasita percelular, mas, ao mesmo tempo, diversas formas de existência permitem que ele penetre na célula. A infecção ocorre por meio de gotículas transportadas pelo ar. Um cisto entra no corpo humano e, com uma resposta imune suficiente, é neutralizado por células imunocompetentes. Caso contrário, o cisto cresce e continua seu ciclo de desenvolvimento com a formação de formas maduras. Todo o ciclo pode ser dividido em duas fases: sexuada e assexuada.
O ciclo de vida do Pneumocystis é bastante complexo e passa por várias formas de vida em estágios: trofozoíto, pré-cisto, cisto e esporozoíto. O trofozoíto é uma forma vegetativa que se liga ao alveolócito com seus pseudópodes e interage intimamente com a membrana celular. Então, por divisão celular, duas células maduras são formadas, e assim ocorre a reprodução. Esta é a chamada fase assexuada do desenvolvimento do Pneumocystis.
O trofozoíto forma um pré-cisto, que possui um núcleo enorme e os nutrientes necessários para o futuro cisto concentrados ao seu redor. Com o passar do tempo, o núcleo se divide e forma-se um cisto, que geralmente possui 8 núcleos em seu interior. Microrganismos – esporozoítos – emergem do cisto. Eles possuem um único conjunto de informações genéticas e, ao se fundirem, formam novamente um trofozoíto, e o ciclo de desenvolvimento se repete. Esta é a fase sexuada do desenvolvimento.
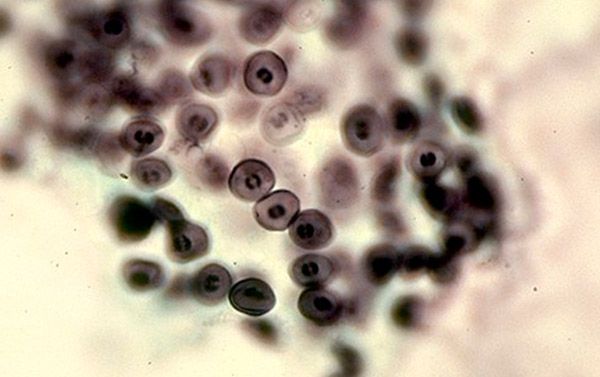
Os cistos, ao entrarem no corpo humano, localizam-se nos alvéolos. Com a multiplicação intensiva de trofozoítos e cistos, estes tornam-se cada vez mais numerosos e os alveolócitos descamam, ocorrendo então as manifestações clínicas. As primeiras reações imunológicas a este processo desenvolvem-se devido à imunidade celular. Macrófagos e células T auxiliares reagem a agentes estranhos e tentam fagocitá-los, mas os cistos têm a capacidade de permanecer dentro do macrófago e não serem afetados pelas suas enzimas lisossomais. Portanto, a resposta imune celular não é suficiente para uma resposta imune abrangente e eliminação da pneumocistose. Quando a ligação humoral da imunidade é desencadeada com a ajuda de mecanismos em cascata sob a influência das células T auxiliares, as imunoglobulinas afetam os trofozoítos e os macrófagos infetados. É por isso que, em pessoas com patologia da resposta imune, esta doença desenvolve-se muito rapidamente, uma vez que, para uma proteção adequada, é necessário um bom nível de imunidade celular e humoral local.
Sintomas da pneumonia por Pneumocystis
O período de incubação da doença é de uma a cinco semanas. Depende da idade e do grau de imunossupressão do corpo. Frequentemente, a doença pode evoluir como uma doença respiratória aguda comum, mas os sinais clínicos são leves e a pessoa pode morrer em um quadro leve.
Levando em consideração as alterações morfológicas nos pulmões, distinguem-se vários estágios clínicos:
- estágio de edema – ocorre durante o início das alterações de infiltração e é caracterizado por sintomas de intoxicação e aumento da dificuldade respiratória.
- Estágio de atelectasia – a interrupção do fluxo de secreção dos alvéolos contribui para sua aderência e o desenvolvimento de atelectasia pulmonar. Clinicamente, surge tosse e a insuficiência respiratória se agrava.
- Estágio de enfisema – dura por tempo indeterminado, dependendo da eficácia do tratamento. Os sintomas diminuem, mas os efeitos residuais nos pulmões, na forma de bolhas enfisematosas, produzem um som semelhante ao de uma caixa quando percutidos.
Os sintomas da pneumonia por Pneumocystis diferem em adultos e crianças. As crianças podem adoecer em caso de prematuridade, patologia do sistema nervoso central, lesões perinatais e infecções intrauterinas. Nesse caso, a doença se desenvolve entre o 3º e o 4º mês de vida da criança. A criança perde peso, recusa-se a mamar, seu sono é perturbado e surgem sintomas de falta de ar e cianose perioral. A criança tosse como coqueluche, às vezes com expectoração espumosa. Na radiografia, podem ser observadas alterações como infiltrados intersticiais ou pulmões "turvos".
Em adultos, os sinais clínicos se desenvolvem uma semana após a infecção em pacientes tratados com imunossupressores e após 2 a 3 meses em pacientes com AIDS. A doença começa com febre baixa, tosse moderada, falta de ar aos esforços físicos e dor no peito. Na ausência de tratamento, uma semana depois, os sintomas se intensificam, com cianose e febre alta. A evolução grave da doença se deve à rápida disseminação difusa da inflamação para ambos os pulmões. Isso agrava a insuficiência respiratória e, no contexto da imunossupressão geral, é perigoso devido ao edema pulmonar.
Em pacientes infectados pelo HIV, as peculiaridades da pneumocistose são o desenvolvimento lento dos sintomas da doença, o que frequentemente contribui para um curso fulminante com desfecho fatal. Portanto, em pacientes com AIDS, há certas indicações para o início do tratamento preventivo da pneumonia pneumocística, mesmo que não haja manifestações clínicas especiais.
Diagnóstico da infecção por Pneumocystis carinii
Considerando que os sintomas da pneumonia por Pneumocystis não são específicos e a doença frequentemente evolui sem manifestações clínicas pronunciadas, mas com curso fulminante, a verificação etiológica neste caso é muito importante para o tratamento oportuno.
As manifestações clínicas não são patognomônicas, portanto, com base na anamnese e no exame objetivo, o médico só pode determinar a presença de pneumonia, sendo sua natureza difícil de suspeitar.
Um dado importante da anamnese é a presença de oncopatologia, tratamento com citostáticos e infecção por HIV no paciente. Isso nos permite suspeitar desse tipo de pneumonia em um contexto de diminuição significativa da reatividade imunológica. Portanto, é importante examinar esse grupo de pacientes com muito cuidado e adotar medidas preventivas.
Portanto, os métodos diagnósticos laboratoriais e instrumentais são os principais na verificação do diagnóstico.
A radiografia de tórax é um método obrigatório para o diagnóstico e confirmação de pneumonia. As alterações características são o fenômeno de "pulmão branco" ou "pulmão turvo", mas esses sintomas não são tão comuns e, nos estágios iniciais, ainda não se desenvolvem. Em crianças, a pneumocistose pode ser expressa na radiografia como pneumonia intersticial.
A broncoscopia é recomendada para obter lavagem brônquica e análise mais aprofundada da secreção.
Pneumocystis pode ser detectado no escarro se houver uma quantidade significativa dele nos alvéolos. O exame do escarro é um dos métodos confiáveis para verificar o diagnóstico. Além do escarro, o lavado broncoalveolar pode ser usado como material para exame. Um método microscópico é usado com coloração de Romanovsky-Giemsa do material, e células roxas com núcleo vermelho são detectadas. Mas esse método nem sempre dá um resultado, pois uma quantidade suficiente do patógeno pode não ter entrado na lente do microscópio. Um método mais preciso é o parasitológico. O material obtido do paciente é semeado em um meio nutritivo e o patógeno cresce em poucos dias, o que confirma o diagnóstico.
Esses métodos raramente são utilizados nas condições modernas, pois a obtenção do resultado é demorada e também é necessário um laboratório com equipamentos adequados, o que não está disponível em todas as instituições médicas. Portanto, os métodos de diagnóstico sorológico são amplamente difundidos atualmente.
Uma análise para a determinação qualitativa de pneumocistos pode ser realizada com o estudo não apenas do escarro, mas também do sangue. Utiliza-se o método da reação em cadeia da polimerase – um método de genética molecular baseado na detecção de DNA no material do paciente.
Um método sorológico mais simples de pesquisa (pesquisa de soro sanguíneo) é a detecção de anticorpos contra pneumocystis. Como as imunoglobulinas são produzidas contra o patógeno, seu nível ou presença indica a atividade do processo. O nível de imunoglobulinas das classes G e M é determinado pelo método de imunoensaio enzimático ou imunofluorescência. Um nível elevado de imunoglobulinas da classe M indica uma infecção aguda e, com um aumento de imunoglobulinas G, é possível uma infecção crônica de longo prazo.
Tratamento e prevenção da pneumocistose
O tratamento desta doença é complexo, pois os antibióticos não atuam no patógeno. Além disso, o tratamento deve ser iniciado o mais precocemente possível e apenas de forma específica. Antes de iniciar o tratamento, deve-se determinar a gravidade da doença, que é caracterizada pelo grau de insuficiência respiratória e pelo nível de pressão parcial de oxigênio no sangue.
O tratamento etiológico da pneumocistose é o uso de sulfametoxazol/trimetoprima – biseptol. Em casos leves, a administração oral do medicamento ou infusões intravenosas na dose de 100 mg/kg e 20 mg/kg, respectivamente, são prescritas. No entanto, dada a presença de imunodeficiência concomitante nos pacientes, esses medicamentos causam diversos efeitos colaterais: erupção cutânea, anemia, leucopenia, agranulocitose, náuseas e manifestações dispépticas. Portanto, o tratamento ideal é de 2 semanas.
Em casos graves, adiciona-se a este medicamento a pentamidina, um medicamento que tem um efeito específico, pois danifica o sistema reprodutor dos pneumocistos. É utilizada na dose de 4 mg/kg quando diluída em glicose a 5%. O tratamento dura de 2 a 3 semanas.
Esta é apenas uma terapia etiotrópica, mas também são utilizados agentes antipiréticos sintomáticos, terapia de desintoxicação, reidratação, medicamentos antifúngicos e antibióticos para pacientes infectados pelo HIV.
A prevenção da pneumocistose é necessária devido à complexidade da doença e ao seu curso complicado na população de pacientes. Os métodos de prevenção podem ser inespecíficos e específicos - medicamentosos. Os métodos de prevenção inespecíficos caracterizam-se pela avaliação de pacientes do grupo de risco em caso de indicações epidemiológicas, bem como pela terapia antirretroviral correta e adequada em pacientes com AIDS. Para essas pessoas, a rotina diária correta, a alimentação adequada e a eliminação de maus hábitos são de grande importância.
Métodos específicos de prevenção incluem o uso de medicamentos etiotrópicos. Os mesmos medicamentos são utilizados para prevenção e tratamento. A indicação para essa prevenção primária é o nível de células CD4 abaixo de 300, considerado o nível de risco de infecção por pneumocistose.
A Pneumocystis é o agente causador de uma doença muito complexa que, sem sinais clínicos específicos, deve ser diagnosticada precocemente e o tratamento adequado prescrito, pois as consequências podem ser muito graves. A Pneumocystis se desenvolve em pessoas com imunodeficiências primárias ou secundárias, e essas condições se agravam mutuamente. Portanto, em certos grupos de pacientes, é necessário prevenir essa doença por meio de métodos específicos e não específicos.


 [
[