Médico especialista do artigo
Novas publicações
Osteoartrite
Última revisão: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
O termo "artrose" significa literalmente que uma pessoa, em um contexto de artrose articular, desenvolve uma patologia adicional: um processo inflamatório na forma de artrite da mesma articulação. A doença é complexa, pois inclui mecanismos patogênicos destrutivos e inflamatórios. O tratamento dessa patologia deve ser o mais abrangente possível, utilizando, entre outras medidas, fisioterapia.
Muitas vezes, o diagnóstico de osteoartrite é feito em pacientes com estágio agudo (exacerbação) de osteoartrite.
Epidemiologia
A osteoartrite é uma doença bastante comum, diagnosticada em cerca de 5 a 10 pessoas em cada cem, o que não é um número insignificante. Além disso, na última década, houve um aumento anual na incidência da doença. Embora muitos especialistas acreditem que esses números não reflitam o panorama estatístico real, visto que nem todos os pacientes com artrite procuram ajuda médica.
Entre 20 e 40 anos, a patologia é mais frequentemente detectada em homens e, entre 40 e 60 anos, em mulheres. Após os 60 anos, a taxa de incidência é aproximadamente a mesma, independentemente do sexo.
As grandes articulações são as mais frequentemente afetadas: joelho, quadril e ombro. As pequenas articulações são afetadas principalmente em pessoas que, devido à sua profissão, são forçadas a realizar movimentos monótonos dos membros superiores, mãos e dedos. Nessa situação, as articulações metacarpofalângicas são as mais afetadas.
Causas artrite
A base para o desenvolvimento da osteoartrite é o impacto da carga patológica sobre a articulação e sua incapacidade (por uma razão ou outra) de resistir a ela. Em outras palavras, a articulação pode sofrer sob a influência de alterações relacionadas à idade, carga intensa e falta de nutrição, o que leva a danos, afinamento da cartilagem, deslocamento e destruição de elementos ósseos. Além da osteoartrite já formada, surge uma reação inflamatória: a artrite.
Para o aparecimento da inflamação, muitas vezes basta uma hipotermia trivial, uma mudança brusca nas condições climáticas, uma lesão traumática, lesões infecciosas, estresse, etc.
Doenças infecciosas ocorrem mais frequentemente devido a infecções respiratórias agudas ou infecções virais respiratórias agudas, inflamação dos pulmões e infecção do trato urinário. Se uma pessoa tem imunidade fraca, o patógeno se instala facilmente em tecidos degenerativamente alterados.
Às vezes, é um tipo específico de patógeno - por exemplo, bacilo da tuberculose, treponema pálido, brucela e assim por diante.
Artrite traumática - a artrite é provocada por trauma agudo (fratura, lesão articular exposta, etc.) ou trauma crônico (sobrecarga esportiva, exposição profissional "habitual"), bem como intervenções reconstrutivas (em particular, cirúrgicas, odontológicas).
Fatores de risco
Os fatores subjacentes para o desenvolvimento da osteoartrite-artrite combinada podem ser os seguintes:
- Idade avançada. Acredita-se que, com a idade, os riscos de problemas articulares aumentam significativamente. Nas mulheres, a doença tem maior probabilidade de se desenvolver após os 50-55 anos.
- Hábitos nocivos. Fumo, abuso de álcool e uso de drogas contribuem para o problema.
- Efeitos tóxicos (ocupacionais, intoxicação alcoólica).
- Erros na nutrição (dieta incompleta, monótona, consumo de alimentos não saudáveis).
- Obesidade.
- Hipodinâmica, falta de atividade física.
- A presença de patologias causadas por alergias e processos autoimunes (esclerodermia, asma brônquica, lúpus eritematoso sistêmico, polinose, glomerulonefrite, etc.).
- Lesões articulares traumáticas.
- Estresse excessivo na articulação, sobrecarga esportiva e ocupacional.
- Infecções crônicas.
- Neuropatologia, distúrbios metabólicos, distúrbios endócrinos (diabetes mellitus, doenças da tireoide).
- Anormalidades articulares congênitas.
- Doenças do sistema musculoesquelético e cardiovascular (incluindo varizes, tromboflebite).
- Foi submetido a intervenções cirúrgicas nas articulações.
Patogênese
Sob a influência dos fatores etiológicos acima, ocorre desgaste relativamente precoce ou acelerado de elementos articulares, como cartilagem, segmentos complementares osso-tendão, cápsula, tendões e ligamentos.
Os processos metabólicos são perturbados, as propriedades e a quantidade de fibras colágenas e elásticas, condrócitos e líquido sinovial se deterioram. A cartilagem perde sua elasticidade: inicialmente, há rugosidade no centro, áreas de desintegração, microdanos e, em seguida, o tecido ósseo subjacente fica exposto. A camada de cartilagem então desaparece gradualmente por completo.
A deterioração significativa da capacidade de absorção de choque da articulação está intimamente associada à formação de osteoesclerose subcondral. Formam-se zonas de isquemia e alterações escleróticas. Ao mesmo tempo, ocorre crescimento excessivo compensatório da cartilagem nas bordas das superfícies articulares das epífises, formando-se osteófitos – áreas ossificadas ao longo das bordas. A cápsula articular sofre alterações fibrosas.
Se ocorrerem processos autoimunes no corpo do paciente, eles ativam distúrbios catabólicos, resultando em danos ao tecido cartilaginoso da articulação.
Essas alterações patológicas levam ao aumento da vulnerabilidade das articulações afetadas. Qualquer processo infeccioso ou traumático pode causar o desenvolvimento de artrite, uma complicação inflamatória da osteoartrite já desenvolvida.
Sintomas artrite
Os primeiros sinais de artrose são geralmente os seguintes: dor que aumenta periodicamente e depois diminui, sensação de rigidez matinal de curta duração e comprometimento da funcionalidade da articulação afetada. A dor aumenta gradualmente, com crepitação e rigidez. À medida que o processo patológico se agrava, ocorre atrofia dos músculos circundantes, e a própria articulação aumenta ligeiramente de tamanho e muda de forma, o que é especialmente perceptível nas articulações de suporte.
A dor é de natureza mecânica, ou seja, tende a aumentar com a atividade física e a diminuir em um estado de calma. O desenvolvimento de uma reação inflamatória é indicado por um aumento inesperado da síndrome dolorosa, aparecimento de dor "noturna", inchaço, vermelhidão e aumento local e geral da temperatura.
O aumento do volume articular é devido tanto às alterações proliferativas quanto ao desenvolvimento de inflamação e edema das estruturas periarticulares.
Os pacientes frequentemente se queixam de crepitação intra-articular (estalos, estalos, guinchos) durante os movimentos.
O curso da artrozoartrite é frequentemente lento e progressivo, com recidivas periódicas e aumento do quadro clínico e radiológico, agravamento dos distúrbios funcionais.
- A osteoartrite da articulação do joelho frequentemente se manifesta pela chamada dor de "início", que começa a incomodar ao caminhar (e é especialmente evidente ao descer escadas). A dor se localiza na parte anterointerna do joelho, às vezes irradiando para a articulação da coxa ou tornozelo, e piora ao tentar dobrar o joelho. Muitos pacientes apresentam enfraquecimento e atrofia do músculo quadríceps, dor ao sondar a área do espaço articular ou áreas periarticulares. Praticamente um em cada dois pacientes apresenta curvatura da articulação do joelho, com "virada" para fora, em um contexto de instabilidade articular.
- A artrose-artrite da articulação do tornozelo apresenta sinais semelhantes aos da patologia do joelho. O tornozelo aumenta de volume, a mobilidade é parcialmente limitada e o paciente começa a mancar ao caminhar. A posição em pé por longos períodos também é desconfortável.
- A artrose-artrite da articulação do ombro é caracterizada por uma lesão inflamatória inicial dos tecidos moles: ligamentos, tendões, músculos e leito vascular. Devido ao aumento dos distúrbios tróficos, o desgaste da camada de cartilagem se acelera, o processo patológico se espalha para o tecido ósseo e ocorre a deformação da articulação.
- A osteoartrite da articulação do quadril, no estágio inicial de desenvolvimento, pode se manifestar por dor não na articulação afetada, mas no joelho, na parte externa da coxa, nas nádegas e na região lombar. Isso complica muito o diagnóstico. Ao mesmo tempo, detecta-se restrição motora, dor ao tentar girar para dentro, ao sondar a região inguinal lateralmente ao local de pulsação da artéria femoral. Na artrose de longa duração, pode-se observar atrofia dos músculos femorais e glúteos e posição forçada do membro afetado. Ao mesmo tempo, pode haver curvatura compensatória da coluna lombar, inclinação lateral da pelve e escoliose, que juntas provocam o aparecimento de dor na coluna. A marcha do paciente muda e desenvolve-se claudicação.
- A osteoartrite dos dedos dos pés afeta mais frequentemente as mulheres, especialmente aquelas que já atingiram a menopausa. Em muitos casos, essa doença não tem uma causa aparente, ou seja, é considerada idiopática. Os principais sintomas são dor e queimação ao caminhar e sapatos "desconfortáveis" que antes eram confortáveis.
- A artrite das articulações metatarsofalângicas do pé geralmente afeta várias articulações ao mesmo tempo, mais frequentemente na região do primeiro e terceiro dedos. Formam-se nódulos, dolorosos à palpação. Ao ficar em pé ou caminhar, os pacientes notam formigamento, dormência e queimação desagradáveis. Durante os períodos de remissão, o desconforto desaparece quase completamente, mas eventualmente retorna.
- A artrose da ATM é uma lesão do maxilar inferior, caracterizada por dor intensa ao tentar movê-lo. A patologia se desenvolve mais frequentemente como resultado de infecção ou trauma no mecanismo dentoalveolar. Além da dor, os pacientes relatam dificuldades para mastigar e abrir a boca, aumento da temperatura corporal durante os períodos de exacerbação da doença e irradiação da dor para a região do ouvido.
- A osteoartrite da articulação do punho é geralmente causada pelo afinamento da camada de cartilagem na região da articulação. As principais queixas dos pacientes são o agravamento regular da dor e a limitação da mobilidade associada à síndrome dolorosa. É possível que ocorra inchaço dos tecidos.
- A osteoartrite da articulação do cotovelo na fase de exacerbação é acompanhada por dor, rigidez motora e febre. Entre outros sintomas: inchaço da articulação afetada, deterioração geral da saúde, fraqueza e vermelhidão localizada da pele.
- A artrite das articulações das mãos durante uma recidiva manifesta-se com dor aguda, inchaço, vermelhidão e febre. Durante o período de diminuição dos sintomas, podem ocorrer sintomas residuais como dor, hipotermia das mãos, rigidez matinal dos dedos e estalidos nas pequenas articulações. É possível a formação de elementos nodulares na área afetada. À medida que a doença progride, a cartilagem articular é destruída e os ossos se fundem e deformam.
- A artrite da articulação acrômio-clavicular manifesta-se inicialmente por um leve desconforto e dor ocasional no ombro afetado. Em estágios mais avançados da doença, a pessoa perde quase completamente a mobilidade nessa área. Além disso, durante as recidivas, todos os sinais do processo inflamatório – artrite – são detectados.
A osteoartrite da coluna vertebral manifesta-se por uma sensação de peso na área afetada das costas durante cargas ativas ou em caso de imobilidade prolongada. Com o tempo, começa a incomodar uma síndrome dolorosa, propensa a intensificar-se com os movimentos. Há estalos e rigidez motora.
Estágios
No aspecto radiológico, costuma-se distinguir tais estágios de desenvolvimento da patologia:
- Há manifestações radiológicas questionáveis - em particular, o espaço articular não é estreitado, ou o estreitamento é insignificante, mas pequenos elementos osteofíticos nas bordas das superfícies articulares são detectados.
- As manifestações estão presentes, mas em extensão mínima: o espaço articular é ligeiramente estreitado, elementos osteofíticos únicos nas bordas das superfícies articulares são detectados.
- Os sinais são moderados: o espaço é estreitado, os osteófitos são mais pronunciados, manifestações de osteosclerose subcondral estão presentes e as superfícies articulares são ligeiramente curvadas.
- As manifestações são claramente expressas, a lacuna é estreitada, os osteófitos são múltiplos e grandes, as epífises ósseas são deformadas.
Graus
- A osteoartrite de 1º grau é caracterizada pelo aumento da dor durante a atividade física e seu desaparecimento durante o repouso. Quando as articulações dos membros inferiores são afetadas, a dor aparece mesmo ao ficar em pé ou caminhar por longos períodos. Quando a articulação do ombro é afetada, pode ocorrer estalido, e a dor surge ao mover o braço para a posição extrema. Não há restrição motora.
- A osteoartrite de 2º grau é caracterizada por dor moderada, possível claudicação (se as articulações dos membros inferiores forem afetadas) e hipotrofia muscular. Quando o ombro é afetado, a dor aparece ao levantar o braço acima da cintura escapular ou após atividade motora prolongada. A capacidade motora é moderadamente limitada.
- A osteoartrite de 3º grau é acompanhada por um risco aumentado de fraturas devido a distúrbios estruturais do osso. A dor é aguda, frequentemente constante (mesmo em repouso), há claudicação e instabilidade articular, atrofia muscular e movimentos passivos limitados.
Formulários
A artrodese é classificada de acordo com uma série de sinais. É importante distinguir os graus da patologia separadamente. Além disso, a doença pode ser relacionada à idade (causada por alterações relacionadas à idade), bem como traumática e patológica (devido a lesões ou doenças articulares).
A osteoartrite pode ter um curso lento e crônico ou progressivo, no qual a articulação afetada é destruída em apenas 2 a 3 anos.
A patologia também é subdividida, dependendo da localização:
- A gonartrose é uma lesão da articulação do joelho;
- A artrite coxartrose é uma lesão da articulação do quadril;
- A artrose uncovertebral é uma lesão da coluna vertebral cervical;
- A artrose vertebral é uma lesão da coluna vertebral;
- Artrite patelofemoral - afeta a patela e parte do fêmur.
Complicações e consequências
A osteoartrite é caracterizada por progressão lenta. O tratamento permite retardar o processo e preservar permanentemente as capacidades motoras do paciente. Se as prescrições médicas forem ignoradas, podem ocorrer complicações e consequências adversas:
- Curvatura grave da articulação afetada;
- Deterioração da função motora até o ponto de perda completa do movimento;
- Encurtamento do membro afetado (em particular, isso geralmente acontece na artrite do quadril ou do joelho);
- Curvaturas ósseas, deformidades da coluna, dedos e membros.
Em última análise, o paciente perde a capacidade de trabalhar e, em casos complexos, torna-se incapaz de se movimentar de forma independente e até mesmo de cuidar de si mesmo. Formas graves de patologia negligenciada podem ser um indicativo para a indicação do primeiro ou segundo grupo de incapacidade.
Diagnósticos artrite
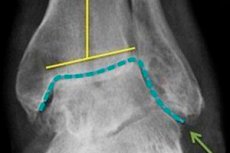
O diagnóstico de osteoartrite é feito por um ortopedista com base no quadro clínico e nos achados radiológicos disponíveis. Alterações distróficas na cartilagem e nas estruturas ósseas adjacentes são visíveis na radiografia.
Há estreitamento do espaço articular, curvatura da almofada óssea (frequentemente achatada), presença de elementos císticos, sinais de osteoesclerose subcondral e protuberâncias ósseas (osteófitos). Instabilidade articular é possível. Se o exame radiográfico não revelar alterações patológicas ou não permitir sua identificação, são prescritos diagnósticos instrumentais adicionais na forma de tomografia computadorizada e ressonância magnética. Consultas com especialistas especializados, como endocrinologistas, cirurgiões, reumatologistas e infectologistas, são indicadas para descobrir as causas subjacentes do desenvolvimento da artrite.
Os testes consistem em um exame de sangue venoso:
- Análise sanguínea geral com avaliação da fórmula leucocitária e COE;
- Determinação de fibrinogênio, antiestreptolisina O, ácido úrico no soro;
- Determinação da proteína C-reativa;
- Fator reumatoide, fator antinuclear em células HEp-2;
- Anticorpos para antígeno nuclear extraível (ENA-screen).
Os métodos de pesquisa utilizados são citofluorimetria de fluxo, fotometria capilar, método de coagulação, imunoturbidimetria, método colorimétrico enzimático, reação de imunofluorescência indireta e ensaio imunoenzimático.
Diagnóstico diferencial
Na maioria dos casos, o diagnóstico de osteoartrite não causa dificuldades. As dificuldades surgem se a exacerbação da patologia for atípica ou não houver manifestações radiológicas características (nos estágios iniciais da doença).
O diagnóstico diferencial é realizado principalmente com tais doenças e lesões:
- Gota;
- Artrite reumatoide, reativa;
- Poliartrite estreptocócica (reumática);
- Osteoartrite;
- Artropatia metabólica;
- Condrocalcinose, periartrite calcificante aguda;
- Artropatia psoriática.
O primeiro aparecimento de artrose deve ser diferenciado de gota e pseudopodagra, artropatia, artrite séptica e inchaço.
O reumatismo articular agudo é mais frequentemente detectado na infância e na adolescência. A patologia começa cerca de 14 dias após uma dor de garganta, e as manifestações da artrite são acompanhadas por distúrbios cardíacos. Os exames de sangue demonstram um aumento no título de anticorpos antiestreptocócicos. A terapia com salicilatos tem um efeito terapêutico positivo.
Pacientes com gota não apresentam cardite, mas cristais de ácido úrico são encontrados em todos os lugares.
Na artrite reumatoide, observa-se progressão lenta da doença, afetando as articulações interfalângicas e metacarpofalângicas proximais das mãos. Há simetria do envolvimento articular, aumentando a atrofia muscular. Detecta-se fator reumatoide.
Na artrite psoriática, a simetria das lesões também é observada, erupções cutâneas psoriáticas também são características.
A artrite reativa se desenvolve no contexto de uma doença infecciosa ou imediatamente após ela. Os exames de sangue revelam um aumento no título de anticorpos contra o agente infeccioso.
Entre outras coisas, a diferenciação é feita com artrite gonorreica e pós-traumática, hidroartrose intermitente.
Quem contactar?
Tratamento artrite
A escolha do esquema terapêutico é sempre do médico assistente e é determinada pelas causas, estágio e quadro clínico da doença. Medicamentos (externos, orais, injetáveis), fisioterapia e, se necessário, cirurgia estão envolvidos. Além disso, recomenda-se que o paciente ajuste sua alimentação e atividade física para minimizar as alterações patológicas nas estruturas articulares.
A terapia medicamentosa é prescrita para aliviar a síndrome dolorosa, bem como restaurar os tecidos afetados e inibir novos processos intra-articulares patológicos.
É possível utilizar medicamentos como:
- Anti-inflamatórios não esteroidais (Diclofenaco, Indometacina, Cetorol, tanto internos quanto injetáveis e externos);
- Agentes hormonais (corticosteroides) - mais frequentemente na forma de injeções intra-articulares;
- Antiespasmódicos e analgésicos (particularmente Midocalm).
Medicamentos especiais com atividade condroprotetora têm um efeito restaurador na articulação. Eles saturam o tecido cartilaginoso com nutrientes, inibem o processo de destruição e ativam a regeneração em nível celular. Os representantes mais comuns dos condroprotetores são a condroitina e a glucosamina: o tratamento com esses medicamentos é longo e o efeito depende tanto da duração do uso quanto da pontualidade da administração.
A seleção deste ou daquele medicamento, dose e duração do tratamento é realizada pelo médico assistente.
Entre outros métodos de tratamento conservador:
- Injeções intra-articulares de agentes corticoides (principalmente durante períodos de exacerbação da artrozoartrite);
- Injeções intra-articulares de ácido hialurônico (para melhorar o deslizamento e a liberdade de movimento na articulação afetada);
- Terapia com PRP e citocinas (uso de hemoderivados do próprio paciente, com enriquecimento de plaquetas, para estimular a circulação sanguínea intra-articular e a produção de líquido sinovial, para melhorar os processos tróficos).
Em caso de danos graves na articulação, quando o tratamento medicamentoso não é mais eficaz, é prescrita intervenção cirúrgica.
Tratamento medicamentoso
Diclofenaco |
Na osteoartrite, 75 mg (1 ampola) do medicamento são geralmente administrados por via intramuscular por dia. Em casos graves, a dose pode ser aumentada para 2 ampolas por dia (com intervalo de algumas horas) ou combinada com outras formas farmacêuticas de diclofenaco (pomadas, comprimidos). O tratamento prolongado com o medicamento não é recomendado. |
Indometacina |
Tome 25-50 mg até quatro vezes ao dia (em casos complicados, até seis comprimidos por dia). Em caso de tratamento prolongado, a dose diária não deve exceder 75 mg. |
Cetorol (Cetorolaco) |
Para dor, tome até 90 mg por dia, não mais do que 3 a 5 dias consecutivos (de preferência durante ou imediatamente após as refeições). |
Midocalm |
O medicamento cloridrato de tolperisona e lidocaína possui atividade miorrelaxante e analgésica, relevante para a eliminação de espasmos musculares na artrose. Na fase aguda da doença, é injetado por via intramuscular, na dose de 100 mg, duas vezes ao dia. |
Condroitina com glucosamina |
A dose recomendada é de 1 comprimido até 3 vezes ao dia (cerca de 1000 mg de sulfato de condroitina e 1500 mg de glucosamina por dia). A duração média da ingestão é de 6 meses. |
Os anti-inflamatórios não esteroidais podem causar efeitos colaterais renais adversos – em particular, estamos falando do desenvolvimento de insuficiência renal aguda, síndrome nefrótica e hiponatremia. No entanto, os sintomas adversos mais frequentemente estão associados a lesões erosivas e ulcerativas do trato digestivo, encontradas principalmente na parte pré-pilórica do estômago e no antro. Muitos pacientes apresentam distúrbios digestivos funcionais, esofagite, estenoses esofágicas, gastrite, úlceras e perfurações, sangramento gastrointestinal, bem como enteropatias induzidas por AINEs.
Tratamento de fisioterapia
A fisioterapia faz parte do tratamento adicional não medicamentoso e pode incluir as seguintes técnicas:
- Terapia por ondas de choque - ajuda a eliminar crescimentos ósseos excessivos e estimular a circulação sanguínea, por meio da influência de ondas ultrassônicas.
- Eletromioestimulação - envolve ação de pulso de elétrons que estimula contrações musculares.
- Ultrafonoforese - consiste na ação do ultrassom em combinação com a aplicação de medicamentos.
- Terapia com ozônio - envolve o uso de gás ozônio, que tem efeitos anti-inflamatórios, antissépticos, analgésicos e imunomoduladores.
Se indicado, o médico pode prescrever procedimentos como terapia a laser, fonoforese, eletroforese, UHT e magnetoterapia. É desenvolvido um conjunto de exercícios que visam melhorar o metabolismo local e estimular a circulação sanguínea, fortalecendo o espartilho muscular periarticular.
Além disso, exercícios terapêuticos, mecanoterapia (fisioterapia com uso de aparelhos de ginástica), além de massagens e, se indicado, tração articular para minimizar a carga.
Tratamento à base de ervas
O uso de plantas medicinais também se provou eficaz no tratamento da artrite. Graças às ervas, muitas vezes é possível aliviar a dor, eliminar a rigidez e prevenir a deformação da articulação afetada. Plantas como calêndula e flor de camomila, erva-de-são-joão, rizoma de bardana e confrei, urtiga e cones de lúpulo são especialmente populares. São usadas na forma de decocções para uso externo e interno.
A erva cinquefoil, assim como uma mistura de ervas à base de cavalinha, abeto, mil-folhas, dente-de-leão, coltsfoot, tanchagem e ergot, caracterizam-se por um forte efeito anti-inflamatório. Essas plantas são usadas na forma de decocções e tinturas alcoólicas.
Alguns remédios à base de ervas podem ser usados sem preparação prévia. Por exemplo, uma folha fresca de bardana ou raiz-forte pode ser aplicada em uma articulação dolorida. Outros remédios, no entanto, requerem preparação especial:
- Uma infusão medicinal de folhas de urtiga e bétula, bem como de violeta tricolor, tem um bom efeito terapêutico na artrose. Para preparar a infusão, despeje 8 colheres de sopa de matéria vegetal em 500 ml de água fervente e deixe em infusão sob tampa por meia hora. O remédio resultante é bebido durante o dia, em vez de chá.
- Prepare uma tintura de rizoma de bardana, folhas de erva-de-são-joão e cones de lúpulo: triture as plantas, adicione álcool (100 ml para cada 10 g da mistura) e mantenha em um recipiente fechado em local escuro por 14 dias. Em seguida, o remédio é filtrado (passado por várias camadas de gaze) e usado para esfregar as áreas afetadas, bem como internamente (três vezes ao dia, 1 colher de sopa).
- Prepare uma mistura equivalente de plantas como urtiga, folhas de bétula, casca de salgueiro e calêndula. Despeje uma colher de sopa da massa vegetal em 500 ml de água fervente, deixe em infusão por 12 horas e filtre. Beba 100 ml até três vezes ao dia e também use para preparar banhos.
É importante lembrar que os remédios populares, ao contrário dos medicamentos, não são capazes de produzir um efeito terapêutico rápido. Portanto, é necessário iniciar uma terapia de longo prazo, com suporte medicamentoso prescrito por um médico.
Tratamento cirúrgico
A assistência de um cirurgião pode ser necessária se os métodos conservadores de tratamento para artrite forem ineficazes. As indicações incluem:
- Dor intensa e implacável que não responde a analgésicos;
- A formação de pústulas;
- Aumento da rigidez articular até o ponto de imobilidade;
- Deformidade grave da cartilagem;
- Dano intra-articular grave.
- Os seguintes tipos de operações são usados como padrão:
- Endoprótese com substituição da articulação perturbada por um análogo artificial;
- Artrodese com imobilização completa da articulação;
- Osteotomia com remoção parcial de tecido ósseo em um determinado ângulo para reduzir a carga na articulação;
- Desbridamento - remoção da cartilagem afetada.
Na artrose-artrite da articulação do quadril e lesões da cartilagem da cabeça femoral, juntamente com analgesia e fisioterapia, vários tipos de intervenção cirúrgica podem ser usados, incluindo a substituição cirúrgica da articulação danificada por um análogo artificial.
A osteoartrite da articulação do joelho em casos de desgaste crescente é uma indicação para a colocação de uma prótese artificial.
Os pinos são frequentemente recomendados para osteoartrite da articulação do tornozelo.
A artroscopia, uma cirurgia intra-articular que envolve várias pequenas punções na área afetada, é uma das intervenções minimamente traumáticas mais populares. A intervenção permite a remoção de elementos de cartilagem e osteófitos que impedem a mobilidade.
Para redistribuir a carga na articulação deformada, é realizado o alinhamento cirúrgico do eixo articular. Essa técnica pode melhorar temporariamente a condição do paciente, mas não elimina completamente o problema. A endoprótese continua sendo a opção de tratamento mais eficaz em muitos casos.
Prevenção
As recomendações preventivas são as seguintes:
- Adote um estilo de vida ativo, evite sobrecarga excessiva nas articulações e hipodinâmica;
- Faça exercícios todas as manhãs e, se possível, nade sistematicamente;
- Tenha uma alimentação boa e adequada, controle o peso corporal, consuma alimentos ricos em cálcio e colágeno;
- Use roupas e calçados confortáveis;
- Evite movimentos monótonos e monótonos, faça pausas físicas mais frequentes no trabalho, prefira o descanso ativo ao tempo ocioso.
Se possível, você não deve ficar em pé por longos períodos, levantar objetos muito pesados, sobrecarregar o sistema musculoesquelético de todas as maneiras possíveis.
Na dieta é desejável abrir mão de doces e açúcares, bebidas alcoólicas, pratos muito gordurosos, condimentados e fritos, além de grandes quantidades de sal.
É ideal preparar uma dieta baseada em peixes e frutos do mar, laticínios e cereais, óleos vegetais e nozes, vegetais, frutas vermelhas, frutas e muitas verduras. Não devemos nos esquecer da água: o consumo diário de 1,5 a 2 litros de água melhora significativamente a condição e as capacidades adaptativas do sistema musculoesquelético.
Previsão
O prognóstico para pacientes com artrite é considerado condicionalmente desfavorável. Casos de incapacidade completa nessa patologia são raros, visto que na maioria dos pacientes a doença se agrava apenas periodicamente. Embora as alterações já ocorridas no interior das articulações não sejam passíveis de reversão, deve-se entender que o encaminhamento oportuno para um médico, a adesão ao regime motor recomendado e as normas de reabilitação podem prevenir a progressão da patologia. Além disso, não se deve esquecer que, na artrose-artrite, os períodos de recidivas devido à inflamação intra-articular reativa são intercalados com períodos de repouso, durante os quais o problema praticamente deixa de incomodar, ou incomoda minimamente.
O diagnóstico de artrite reumatoide está associado à necessidade de reconsiderar o estilo de vida, a dieta e a atividade física. É importante evitar movimentos bruscos, carregar cargas pesadas e outras atividades que exijam esforço excessivo das articulações. A hipodinâmica também é contraindicada: a atividade motora é obrigatória, com carga mínima na cartilagem articular e com trabalho predominante do aparelho muscular periarticular. Exercícios específicos devem ser realizados primeiro sob a supervisão de um especialista em reabilitação e, em seguida, em casa. Dependendo da localização da lesão, os seguintes exercícios são recomendados:
- Caminhada moderada em terreno plano (aproximações, caminhadas de meia hora);
- Natação, hidroginástica;
- Treinador de bicicleta;
- Andar de bicicleta em terreno plano (15 a 30 minutos diários);
- No inverno, esquiar.
Outros métodos de reabilitação recomendados incluem massagem, fisioterapia e tratamentos de spa. Além disso, se necessário, são utilizados meios de correção ortopédica: supinadores, bandagens elásticas e espartilhos.
Em geral, a artrose não representa risco à vida do paciente. Mas, na ausência de tratamento, a patologia pode limitar severamente a liberdade de movimento e piorar a qualidade de vida. O tratamento precoce e completo permite interromper a progressão da doença.

