Médico especialista do artigo
Novas publicações
Cocos num esfregaço: tratamento
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
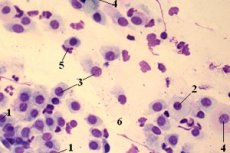
Na medicina moderna, há uma necessidade crescente de realizar esfregaços e exames bacteriológicos. Isso se explica pelo fato de que a proporção de doenças de etiologia bacteriana está aumentando acentuadamente. Mas, muitas vezes, mesmo após a determinação da composição das espécies e da quantidade da microflora, isso não é suficiente para fazer um diagnóstico e selecionar o tratamento. As dificuldades surgem devido ao fato de que, além da flora patogênica, existe também a microflora normal no corpo humano, que fornece proteção ao organismo. Um exemplo são os cocos em um esfregaço, que são encontrados nos exames de todas as pessoas saudáveis.
Cocos em esfregaço em mulheres
A microbiocenose vaginal é muito importante para a saúde da mulher. Ela contém aproximadamente 10% da microflora de todo o corpo feminino e desempenha um papel fundamental na manutenção da saúde. Sua importância reside no fato de que determina a saúde não apenas da mulher, mas também do recém-nascido. A violação da microflora vaginal normal acarreta não apenas um aumento nas doenças ginecológicas, mas também um aumento na morbidade e mortalidade neonatal e pediátrica.
A base da microflora feminina é formada por microrganismos anaeróbios. Estes são principalmente lactobacilos, bifidobactérias e propionobactérias. Também estão incluídos neste grupo as eubactérias, clostrídios, bacteroides e peptococos. Juntos, eles formam uma microflora obrigatória, que fornece proteção confiável ao trato urogenital da mulher contra a introdução de microflora patogênica (eles fornecem resistência à colonização da membrana mucosa).
Além da microflora obrigatória, existe também a microflora indígena ou facultativa, que é representada por formas oportunistas de microrganismos. Uma porcentagem bastante grande aqui é dada aos cocos. Estreptococos, estafilococos, enterococos, aerococos e outros microrganismos predominam. Isso significa que, em condições fisiológicas normais do corpo, seu número é insignificante e não excede 3-4%. Essa flora, juntamente com a flora obrigatória, fornece proteção confiável contra patógenos e estimula o sistema imunológico. Mas com a diminuição da imunidade e o desenvolvimento de um processo inflamatório, bem como com a diminuição da atividade da flora obrigatória, a flora oportunista começa a crescer ativamente, preenchendo todo o espaço livre da membrana mucosa e do tegumento. Nesse caso, eles atuam como patógenos de doenças infecciosas.
As doenças são determinadas pelo microrganismo que se tornou predominante e excedeu quantitativamente a norma. Com a prevalência de cocos, começam a se desenvolver doenças infecciosas e inflamatórias graves dos órgãos internos: vaginose bacteriana, infecções geniturinárias, pielonefrite, salpingite e corioamnionite.
Os cocos causam complicações pós-operatórias, febre pós-parto e outras complicações, infecções neonatais, sepse e peritonite. Os cocos são uma das formas mais perigosas de infecção hospitalar, intratável e com alto grau de resistência a medicamentos e desinfetantes.
A composição da microflora é relativamente constante, formada evolutivamente. Mas, sob a influência de vários fatores, podem ocorrer alterações. A composição e a quantidade da microflora podem ser afetadas pela estrutura anatômica, pelas características hormonais e pelas especificidades da circulação sanguínea e linfática. A ingestão de certos medicamentos, incluindo antibióticos, pode causar alterações graves.
A formação da microbiocenose feminina começa no momento do nascimento. Já no primeiro dia de vida, a vagina, inicialmente estéril, é colonizada pela microflora materna. Por isso, é tão importante para a mulher manter a saúde e o estado microecológico normal de seus órgãos reprodutivos. A flora formada é predominantemente dominada por lactobacilos e bifidobactérias. Posteriormente, o número desses microrganismos diminui e, até a puberdade, ela se encontra em equilíbrio com outros microrganismos, ou então, formas cocos de bactérias começam a se multiplicar ativamente e predominar. Isso aumenta significativamente o risco de contrair infecções urogenitais no dia a dia.
Após a puberdade, ocorre um pico na atividade estrogênica, resultando em aumento da camada epitelial e da quantidade de glicogênio. A partir desse momento, a posição de liderança é novamente ocupada pela flora láctica, que proporciona resistência à colonização e proteção do corpo da mulher contra patógenos.
Quando há distúrbios no corpo, desenvolve-se a disbacteriose, na qual a flora oportunista começa a prevalecer sobre a flora obrigatória, o que causa doenças infecciosas e processos inflamatórios. Condições particularmente negativas e um alto risco de disbacteriose se desenvolvem durante a menstruação. Quando os níveis hormonais mudam, a quantidade de glicogênio diminui drasticamente e, consequentemente, surgem condições ideais para o desenvolvimento da microflora oportunista e a supressão da flora obrigatória. A microflora também muda durante a gravidez e no período pós-menopausa, visto que ocorrem intensas alterações hormonais no corpo.
Cocos em esfregaço durante a gravidez
No corpo de uma gestante, criam-se condições ideais para o desenvolvimento da microflora obrigatória. Isso ocorre devido à "explosão estrogênica" ativa, que promove o desenvolvimento de microrganismos dos grupos lactobacilos e bifidobactérias. É interessante notar que a normalização da microflora ocorre não apenas no biótopo vaginal, mas também em todos os outros, especialmente nos intestinos, cavidade oral e pele. É por essa razão que a estrutura do cabelo, da pele e das unhas melhora em uma mulher saudável durante a gravidez. Manter a microflora ideal é necessário para proteger a criança, prevenindo o desenvolvimento de infecções intrauterinas, bem como infecções durante a passagem pelo canal de parto. A interrupção da gravidez reduz drasticamente a resistência à colonização da membrana mucosa, de modo que a microflora patogênica se desenvolve ativamente. Isso leva ao desenvolvimento de processos infecciosos e inflamatórios.
As propriedades protetoras e a resistência à colonização da microflora diminuem acentuadamente durante o parto, bem como no período pós-parto inicial. Nesse período, as propriedades protetoras são mínimas, de modo que a mulher corre maior risco de desenvolver uma infecção. Particularmente perigosas nesse período são as cepas hospitalares de microrganismos, que infectam rapidamente um organismo enfraquecido, causam patologias graves e são praticamente insensíveis ao tratamento com antibióticos e antibacterianos. Muitas vezes, levam à bacteremia, sepse e podem até levar à morte. A restauração da microflora normal ocorre ao final da 5ª a 6ª semana do período pós-parto.
Cocos em esfregaço em homens
Nos homens, predominam normalmente bactérias do ácido propiônico e bifidobactérias, que formam a microflora obrigatória. Elas conferem resistência à colonização das membranas mucosas e previnem o desenvolvimento da flora patogênica. O corpo também contém microflora nativa, representada por formas oportunistas. Elas podem ser ativadas e colonizar a membrana mucosa com imunidade reduzida e atividade insuficiente da microflora obrigatória.
A microflora nativa é representada principalmente por formas cocos. Entre elas, predominam estreptococos, estafilococos e enterococos. Normalmente, os indicadores não devem exceder 103 UFC /ml. Se a quantidade de microflora nativa ultrapassar esse indicador, pode ocorrer infecção bacteriana, que depende do tipo de microrganismo. As formas cocos podem provocar diversas infecções infecciosas, inflamatórias, sépticas-purulentas e até sepse, que frequentemente termina em morte.
 [ 12 ]
[ 12 ]
Cocos em esfregaço em criança
Cocos em um esfregaço podem ser encontrados em quantidades relativamente grandes em vários biótopos de um recém-nascido, e isso é normal. Isso se deve ao fato de que, no primeiro dia de vida, todos os órgãos da cavidade da criança permanecem relativamente abertos. Todos eles, incluindo os intestinos grosso e delgado, contêm uma grande quantidade de oxigênio. Isso cria condições ideais para o acúmulo de microflora aeróbica. Isso também é facilitado pela imaturidade do sistema imunológico. Deve-se lembrar que a flora aeróbica é condicionalmente patogênica, o que significa que, nesse período, a criança está mais suscetível ao risco de desenvolver microflora patogênica, o que pode levar a um processo infeccioso e sepse.
Os primeiros 7 a 10 dias após o nascimento podem ser caracterizados como um período de disbiose transitória, durante o qual ocorre o desenvolvimento ativo da microflora aeróbica, bem como a colonização intensiva da pele e das mucosas. Nesse período, também se formam mecanismos de proteção, que são fortalecidos pelo leite materno. Condições mais favoráveis para o desenvolvimento da flora anaeróbica são gradualmente formadas.
Gradualmente, a microflora anaeróbica começa a se formar. Isso leva a uma diminuição do seu potencial de oxirredução. Ao final da primeira semana de vida, a acidez do suco gástrico aumenta significativamente, e a síntese de autoanticorpos e imunocomplexos aumenta. Posteriormente, formam-se biofilmes pré-epiteliais, que constituem o principal reservatório da autoflora humana. A duração do processo de formação do biofilme pré-epitelial não foi determinada com precisão. Esse processo é lento e depende de muitos fatores, principalmente da saúde da mãe, da qualidade do leite materno e da ecologia do ambiente externo.
Sabe-se que, em recém-nascidos, a prevalência da microflora fisiológica no intestino grosso, principalmente bifidobactérias, começa a ser observada antes do final do período neonatal precoce, ou seja, aproximadamente no 7º dia após o nascimento. Mas, atualmente, concentrações bastante elevadas da microflora concomitante são registradas ao longo de vários meses e até mesmo de 2 a 3 anos de vida da criança.
Paralelamente à formação da microflora intestinal, a microflora do epitélio e da pele também se forma. O gatilho para sua formação é a amamentação no período inicial. Primeiramente, a criança recebe lactobacilos. Suas populações formam um biótopo rapidamente, reduzindo gradualmente a quantidade de oxigênio. Essas condições são mais adequadas para bifidobactérias e bactérias do ácido propiônico, que começam a crescer. Esta é a segunda camada da microflora.
Segue-se a terceira camada, formada por lactobacilos. Eles estimulam os receptores da parede celular e ativam a microflora pré-epitelial, resultando na formação de uma matriz de estrutura biológica, que contém mucina e outras enzimas ativas, os exopolissacarídeos. Formam-se as condições ideais para a microflora simbiótica.
Na composição da microflora de uma criança saudável, o nível de formas patogênicas oportunistas, representadas principalmente por cocos, não excede 5%. A inclusão de um pequeno número de patógenos na composição da microbiota infantil é inevitável, devido ao seu alto teor no ambiente. Mas a flora fisiológica predomina, o que impede o desenvolvimento de patologias.
Consequências e complicações
A prevalência de cocos no esfregaço leva ao desenvolvimento de um processo infeccioso. Ocorrem diversas doenças de órgãos internos, pele, processos inflamatórios e purulentos-infecciosos. As condições mais perigosas são peritonite, bacteremia e sepse, que são condições potencialmente fatais e podem levar à morte.
Consequências graves incluem diversas complicações pós-operatórias, infecções pós-parto, infecção do recém-nascido, infecções associadas a cateteres e infecções de feridas. Particularmente perigosas são as cepas hospitalares de cocos que adquiriram resistência múltipla e são praticamente intratáveis.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ]
Por que os cocos presentes em um esfregaço são perigosos?
Normalmente, cocos são sempre encontrados em um esfregaço, pois são representantes da microflora humana normal. Se os indicadores não excederem a norma, os cocos não representam perigo; pelo contrário, desempenham uma função protetora no organismo, prevenindo a infecção por outros microrganismos patogênicos. O perigo surge quando seu número excede a norma — acima de 103 UFC/ml. Nesse caso, ocorrem diversas doenças infecciosas, purulentas e inflamatórias.
A complicação mais perigosa da infecção por cocos é a sepse, na qual a infecção do foco penetra na corrente sanguínea e, com o fluxo sanguíneo, é transportada por todo o corpo, infectando outros órgãos e formando novos focos. A sepse requer medidas urgentes, como terapia antibacteriana imediata, caso contrário, a morte é possível.
Não menos perigosas são condições como bacteremia e septicemia, nas quais há uma quantidade pequena a moderada de cocos no sangue e em outros fluidos normalmente estéreis. O perigo é que, nesse estágio, a doença progride muito rapidamente e, em poucas horas, pode evoluir para sepse e levar à morte.
Os cocos podem ser transmitidos ao parceiro?
Se um dos parceiros apresentar contagem elevada de cocos e processo inflamatório ativo, a microflora patogênica pode ser transmitida ao parceiro. O desenvolvimento ou não de uma doença depende do estado do sistema imunológico e da resistência geral do corpo. Se o sistema imunológico estiver normal e o estado geral do corpo for satisfatório, é muito provável que não haja doença. Isso se deve ao fato de a microflora do parceiro ter uma resistência à colonização bastante alta, o que não permitirá que microflora estranha penetre no biótopo.
Se a imunidade estiver baixa, o corpo estará enfraquecido e uma infecção bacteriana poderá se desenvolver, visto que a atividade protetora e a resistência à colonização da microflora própria estão em níveis muito baixos. Isso permitirá que microflora estranha penetre no biótopo, resultando no aparecimento de sintomas da doença.
Diagnóstico diferencial
Implica a necessidade de diferenciar claramente o patógeno: comprovar que a causa da doença é justamente a alta concentração de cocos. Para isso, é realizado um esfregaço de rotina ou um estudo bacteriológico completo.
Isso exigirá material biológico do biótopo em estudo. Assim, em caso de doenças respiratórias, geralmente é coletado um esfregaço do nariz e da garganta; em caso de infecções urogenitais, um esfregaço da vagina ou uretra, etc. Em seguida, o esfregaço é aplicado a uma lâmina de vidro, seco em um maçarico ou fixado por métodos químicos e examinado por microscopia.
Se necessário, é realizada coloração adicional, o que permite uma diferenciação clara de diferentes estruturas. Para identificar cocos, o método de coloração de Gram é o mais frequentemente utilizado. Nesse caso, os cocos adquirem uma coloração púrpura brilhante e são claramente visíveis no campo de visão ao microscópio. Sua morfologia e principais características podem ser estudadas.
Frequentemente, para obter informações mais detalhadas sobre a cultura isolada durante a microscopia, realiza-se a semeadura bacteriológica. Para isso, a cultura resultante é semeada em meio nutriente artificial e incubada em condições ideais por 3 a 5 dias. Em seguida, a cultura é removida, semeada novamente para isolar uma cultura pura (patógeno) e incubada novamente. Em seguida, as colônias cultivadas são analisadas, e análises qualitativas e quantitativas são realizadas. Utilizando diversos métodos bioquímicos e imunológicos, a cultura é identificada utilizando o identificador de Bergey. Em seguida, a concentração de células em 1 mililitro de suspensão é determinada utilizando qualquer método conveniente. Na maioria das vezes, utiliza-se o método de diluição em série ou o padrão de turbidez.
Se o esfregaço for bom, pode haver infecção?
Um bom esfregaço sempre contém todo o conjunto de microrganismos característicos de um determinado biótopo. A quantidade deve corresponder à norma. Ou seja, os resultados da análise indicarão uma lista de representantes da microflora normal e sua quantidade. Um bom esfregaço significa que a microflora obrigatória prevalece sobre a microflora oportunista e que quaisquer outros microrganismos estão ausentes.
Microrganismos isolados são considerados representantes da microflora transitória (introduzida acidentalmente). Isso significa que não há infecção, uma vez que a resistência à colonização e os mecanismos imunológicos estão em um nível alto o suficiente para resistir à infecção.
Tratamento
Se forem encontrados cocos no esfregaço, dentro da faixa normal, não é necessário tratamento. Se o número deles exceder significativamente o normal, pode ser necessária antibioticoterapia. Medicamentos homeopáticos, populares e fitoterápicos também são utilizados. Ao escolher um método de tratamento, você deve consultar um médico e confiar nos resultados do teste. Com um número moderado de cocos e disbiose grave, é aconselhável usar probióticos ou prebióticos.
Medicação
Ao tratar cocos, é necessário observar a precaução básica: iniciar o tratamento somente após uma consulta prévia com um médico. O médico também está seguro: ele deve prescrever o tratamento apenas com base nos resultados dos exames.
Se for considerada terapia com antibióticos, é aconselhável realizar um teste de sensibilidade aos antibióticos e, com base nele, selecionar o medicamento mais eficaz e sua dosagem ideal. As consequências e os efeitos colaterais da ingestão inadequada de medicamentos podem ser desastrosos: agravamento da situação, desenvolvimento de disbacteriose grave que afeta microbiocenoses profundas e desenvolvimento de infecção bacteriana. É melhor iniciar o tratamento com probióticos, que agem suavemente, normalizando o estado microecológico do corpo.
Para o tratamento e prevenção da disbacteriose intestinal e infecção por cocos, recomenda-se tomar Bifilact-Extra 1 cápsula por dia. A cápsula contém bifidobactérias e lactobacilos, além de excipientes.
Para infecções intestinais, diarreia, flatulência e também como parte de terapia complexa no tratamento de doenças inflamatórias e alérgicas agudas, use Bifi-Form, 1 cápsula.
Para o tratamento e prevenção da disbacteriose vaginal e outras doenças do aparelho geniturinário feminino, o Bifolak é utilizado na forma de supositórios. É utilizado à noite, por via intravaginal, 1 supositório.
A pomada Emulact é usada externamente para diversas doenças de pele. Contém uma cultura estabilizada de lactobacilos. É usada para dermatites, outras doenças de pele e disbiose. Aplique uma camada fina na pele limpa.
Antibióticos para cocos em esfregaço
Antibióticos são amplamente utilizados no tratamento de cocos, especialmente se sua concentração for alta o suficiente. A ciprofloxacina demonstrou ser eficaz hoje - 500 mg uma vez ao dia durante três dias. Elimina rapidamente todos os sintomas de infecção bacteriana e normaliza o nível de cocos. Outros antibióticos agem de forma semelhante: amoxiclav, amoxicilina, azitromicina, azitromicina, penicilina.
Uma empresa indiana oferece um novo medicamento que combina um antibiótico e um probiótico. O antibiótico mata a microflora patogênica, enquanto o probiótico restaura imediatamente a flora normal, que também foi danificada. A composição inclui 250 mg de amoxicilina e cloxacilina, além de 60 milhões de corpos microbianos de lactobacilos. É usado para tratar doenças de etiologia bacteriana de qualquer localização.
Velas de cocos em esfregaço
Se a patologia não for sistêmica, ou seja, não afetar todo o corpo, não é recomendado tomar antibióticos por via oral. É melhor usar supositórios. Eles permitem eliminar a patologia localmente de forma rápida e eficaz. Ao mesmo tempo, o risco de efeitos colaterais e overdose é reduzido ao mínimo. Os supositórios devem ser prescritos apenas por um médico. Dependendo da patologia, são usados por via retal ou intravaginal. Geralmente, o tratamento dura de 3 a 14 dias. Antibióticos ou probióticos são os mais utilizados.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Remédios populares
O suco de aloe vera é amplamente utilizado no tratamento de infecções por cocos. Para isso, pegue 2 a 3 folhas carnudas e suculentas, esprema o suco e aplique interna ou localmente, dependendo da localização da patologia. Tome internamente na forma pura, 1 colher de sopa, ou dilua em um copo de água morna.
O mel também tem sido usado contra infecções em todos os tempos. Possui efeito antisséptico. Para doenças respiratórias, o mel é adicionado a chás ou infusões de ervas, e compressas e loções são feitas com ele. É usado em massagens e bandagens. Usar o mel puro, uma colher de sopa pela manhã e à noite, ajudará a eliminar a infecção.
Mumiyo é bom para infecções externas e internas. Deve ser diluído em um litro de água e bebido em um copo pela manhã, antes de sair da cama. Depois de beber, você precisa deitar-se por mais 40 minutos, só então poderá se levantar.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ]
Tratamento à base de ervas
A erva mais famosa com efeitos anti-infecciosos e anti-inflamatórios é a camomila. Ela é usada como decocção ou infusão. A diferença é que a infusão é preparada com álcool ou vodca, é mais concentrada e rica, contém mais componentes ativos, portanto, sua dosagem é menor do que a decocção. A infusão é infundida por mais tempo - até 7 dias, enquanto a decocção fica pronta em 1 a 2 horas. Você precisa beber a infusão em uma colher de sopa, enquanto a decocção - até um copo por dia. A infusão pode ser armazenada por até um ano, a decocção - não mais que um dia.
A calêndula tem efeito antisséptico. É usada em decocção: uma colher de sopa da erva por copo de água fervente. Deixe em infusão por 30 minutos e beba durante o dia. O resultado geralmente é perceptível em 1 a 2 dias.
A decocção de erva-doce demonstrou ser eficaz contra infecções intestinais. Para prepará-la, despeje um terço de uma colher de chá da semente em um copo de água e beba um terço do copo três vezes ao dia.
Homeopatia
É importante tomar precauções: não tome nenhum medicamento sem antes consultar um médico. Os medicamentos homeopáticos só apresentam efeitos colaterais se forem tomados incorretamente ou em caso de overdose. Geralmente, o quadro se agrava.
Vitaflor é um suplemento biologicamente ativo, representado por duas cepas de lactobacilos. É usado para disbacteriose, com ausência de lactobacilos e predominância de cocos, 1 cápsula por dia.
Vitasporin é um probiótico de esporos, que inclui um complexo de formas bacilares de microrganismos. É usado para infecções estafilocócicas e outras infecções por cocos, 1 cápsula por dia.
Gastrofarm é um probiótico que contém os principais representantes da microflora intestinal normal. É usado para tratar infecções e disbacteriose. Tome um comprimido por dia.
Enterol é usado para diarreia aguda e crônica, enterite. Está disponível em sachês. Tome um sachê 2 a 3 vezes ao dia. Contém saccharomyces liofilizados.
Prevenção
Distúrbios da microbiocenose têm consequências graves para a população. Deve-se levar em consideração que a maioria das parturientes, mesmo com gravidez e parto normais, apresenta desvios na microbiocenose, expressos em maior ou menor grau. Isso afeta inevitavelmente a saúde do recém-nascido. Portanto, a disbiose generalizada entre a população nos últimos anos está amplamente associada a defeitos microecológicos primários que surgiram durante a formação de ecossistemas microbianos em recém-nascidos. Biofilmes e associações microbianas defeituosas são inicialmente formados no corpo, os quais são incapazes de desempenhar funções fisiológicas.
A análise dos padrões de formação primária e funcionamento posterior das biocenoses microbianas do corpo da criança leva à conclusão de que é necessário implementar e executar medidas especiais para prevenir a disbacteriose. Primeiramente, a solução está na eliminação dos fatores que contribuem para o desenvolvimento da patologia. Foi estabelecido que os distúrbios primários residem principalmente na cadeia obstétrica e ginecológica. É necessário aumentar a eficácia das medidas terapêuticas e preventivas para prevenir alterações patológicas na endomicroecologia de gestantes, parturientes e parturientes.
Também é importante manter a cultura de comunicação entre mãe e filho: pega oportuna ao seio, amamentação, contato correto e constante entre mãe e filho. Em terceiro lugar, está o cumprimento das normas e requisitos sanitários e higiênicos.
Também é necessário garantir a correção adequada dos distúrbios disbióticos existentes, aplicar regimes de tratamento racionais, usar preparação preliminar de mulheres grávidas, colonização direcionada de biótopos de crianças em risco, reduzir o uso de antibióticos e outros medicamentos antibacterianos e, se necessário, usar probióticos e prebióticos.
Previsão
Se cocos forem detectados em um esfregaço em tempo hábil, ou melhor, em alta concentração, medidas podem ser tomadas para prevenir o desenvolvimento de uma infecção bacteriana. É necessário um tratamento complexo, selecionado por um médico com base nos resultados dos exames. Se o aumento do número de cocos for ignorado, o prognóstico pode ser desfavorável. Pode ocorrer uma infecção bacteriana, que tende a progredir, até a sepse, com desfecho fatal.

