Médico especialista do artigo
Novas publicações
Blefaroconjuntivite
Última revisão: 18.08.2024

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
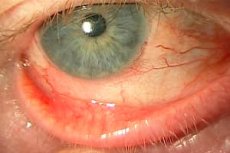
Blefaroconjuntivite é uma doença ocular inflamatória, cuja essência é inflamação da membrana mucosa do olho (conjuntiva) e pálpebras. Os sintomas típicos são dor, inflamação, queima, secura do olho. A doença pode ter uma etiologia diferente, mas a patogênese é baseada no processo inflamatório. O perigo dessa doença é que ela pode tender a progressão e desenvolvimento rápido de complicações. Na maioria das vezes, contra os antecedentes da inflamação, se desenvolve um processo infeccioso, que subsequentemente leva ao fato de que o olho começa a pus, as patologias associadas se desenvolvem.
Epidemiologia
Estatisticamente, o processo inflamatório na região ocular é quase sempre acompanhado pela infecção. Estudos bacteriológicos conduzidos por vários autores pesquisadores com a participação de pacientes com blefaroconjuntivite permitidos para estabelecer a seguinte estrutura etiológica da patologia: associações representadas por 2 e 3 tipos de microorganismos prevalecem em pacientes (46%). Deles: S. aureus + E. coli - 12%; S. aureus + C. albicans - 8%; S. aureus + S. pneumoniae - 8%; S. aureus + S. pneumoniae - 8%.aureus + s.pneumoniae s.pyogenes - 8%; S. aureus + s.pyogenes + streptococcus spp. - 8%; S. aureus + streptococcus spp. + Bacteroides spp. - No grupo de pacientes com patologias oculares graves e complicado blefaroconjuntivite, as associações representadas por 4 e 5 tipos de microorganismos prevalecem (55%). Destes: S. aureus + E. coli + peptosteptococcus spp + monococcus spp - 16,5%; S. aureus + C.Albicans + E. coli + s.epidermidis - S. aureus + C. albicans + E. coli + S. epidermidis - 16,5%.epidermidis - 16,5%; S. aureus + E. coli + klebsiella pneumonia + c.albicans + enterococcus spp - 11%; S. aureus + s.epidermidis + h.influenzae + s.pyyogenes + E. coli - 11%.
Ao analisar os indicadores de idade, descobrimos que em 30 a 35% dos casos Blefaroconjuntivite é observado em crianças do primeiro ano de vida, em 25 a 30% dos casos-em crianças de 1 a 12 anos. Em pessoas de 12 a 35 anos de idade, o PUS nos olhos é observado com muito menos frequência - não mais que 5% dos casos registrados de patologia. Os 35-40% restantes caem em pessoas com mais de 35 anos de idade. Depois de analisarmos os fatores etiológicos subjacentes ao desenvolvimento de blefaroconjuntivite, chegamos à conclusão de que a causa do desenvolvimento dessa patologia em 95% dos casos é um processo inflamatório complicado pela infecção bacteriana.
Causas Blefaroconjuntivite
Pode haver muitas causas: o desenvolvimento de inflamação, infecção (bacteriano, viral). Alguns tipos de blefaroconjuntivite se desenvolvem contra o fundo de reações alérgicas, infecção fúngica. A causa da blefaroconjuntivite pode ser espasmo, intoxicação, bem como uma violação de processos metabólicos e circulação sanguínea local, tanto nas membranas mucosas do olho quanto no nível da retina, cérebro. Blefaroconjuntivite pode ser uma conseqüência de uma doença somática geral, ou doença infecciosa. Muitas vezes, ele se desenvolve com uma hipotermia fria, após a cirurgia, especialmente nos olhos, cérebro.
Fatores de risco
Diferentes categorias de pessoas se enquadram no grupo de risco. Primeiro de tudo, essas são pessoas que têm um histórico de doenças oculares crônicas e com menos frequência -. Vários traumas, intervenções cirúrgicas, especialmente se forem acompanhadas pela violação da integridade do olho, têm um impacto negativo. Patologias concomitantes, em particular, vários distúrbios metabólicos, como aterosclerose, diabetes mellitus, anorexia, obesidade podem ser considerados como fatores de risco. Para o desenvolvimento da patologia dos órgãos da visão, pode levar a uma violação do metabolismo de carboidratos, proteínas, gorduras, falta ou excesso de vitaminas, minerais. Especialmente importante para o sistema sensorial visual são vitaminas B, vitamina K, vitamina A, E, bem como minerais como enxofre, zinco, cobre, ferro.
Os fatores de risco incluem vários focos de infecção no corpo, infecção viral persistente, distúrbios da microflora. Existem casos conhecidos de desenvolvimento de blefaroconjuntivite contra os antecedentes dos parasitas, na presença de ácaros da pele (Demodex). Isso está associado a um alto risco de penetração desses microorganismos nos olhos. Consequentemente, no lugar de penetração de patógenos, um processo inflamatório e infeccioso se desenvolve, que geralmente é acompanhado pela formação de pus. As lentes de contato também podem ser consideradas um fator de risco, uma vez que o contato entre a membrana mucosa do olho e a lente cria um ambiente livre de oxigênio. Nesse ambiente, existem condições ideais para a reprodução de microorganismos (anaeróbios), o que pode causar inflamação e formação de pus.
Doenças gerais concomitantes também podem ser consideradas fatores de risco. Affetar especialmente essas doenças nas quais uma pessoa toma antibióticos, antivirais ou anti-inflamatórios. Isso se deve ao fato de que esses medicamentos interrompem a imunidade local, violam a resistência à colonização das membranas mucosas, o que leva a um risco aumentado de contaminação do olho com patógenos.
Blefaroconjuntivite é frequentemente diagnosticada em recém-nascidos, filhos do primeiro ano de vida, especialmente aqueles nascidos prematuramente ou com baixo peso corporal. Isso se deve ao fato de que as crianças nessa idade ainda não estão totalmente formadas microflora, o olho está no estágio de adaptação a novas condições. Consequentemente, os fatores ambientais têm um efeito prejudicial no próprio olho e em sua membrana mucosa. Os fatores de risco potenciais, contra os antecedentes dos quais um processo patológico no sistema visual pode se desenvolver, inclui excesso de trabalho, violação da higiene visual, aumento da tensão ocular.
O risco aumenta também se uma pessoa sofrer alterações relacionadas à idade, o fundo bioquímico e hormonal é perturbado, a imunidade diminui.
Patogênese
A patogênese é baseada principalmente no processo inflamatório na membrana mucosa do olho (conjuntiva) e pálpebra. A patogênese é amplamente determinada pelos fatores de causa e disparo que desencadeiam o próprio processo inflamatório. Gradualmente, uma infecção bacteriana pode ingressar, uma vez que o processo asséptico (não inflamatório) no corpo raramente é observado. Gradualmente, o pus pode aparecer, o que é frequentemente visto como um sinal de infecção bacteriana. Tudo isso leva a uma interrupção adicional da microflora, redução de mecanismos de defesa e compensatórios, interrupção do fundo hormonal.
O processo inflamatório se desenvolve de maneira padrão: leucócitos, linfócitos e neutrófilos chegam ao foco da infecção. Todas essas células produzem ativamente fatores inflamatórios. Eles também produzem mediadores, interleucinas, citocinas e outros mediadores que ativam rapidamente a imunidade local, se desenvolvem várias reações compensatórias e protetoras. Eles são frequentemente acompanhados por queimando, rasgando.
Sintomas Blefaroconjuntivite
Os sintomas dependem da natureza do curso da patologia. Portanto, os sintomas da blefaroconjuntivite podem ser manifestações agudas e crônicas. Primeiro, existem sinais de distúrbios da membrana mucosa, que se manifestam na forma de friabilidade, vermelhidão das membranas mucosas. Nesse fundo, a dor, a queima se desenvolve, aparece a secura do olho. Gradualmente, os sintomas se intensificam, há lacrimação, às vezes - descarga purulenta pesada. Em segundo lugar, as capacidades funcionais do olho estão significativamente prejudicadas. Em particular, existem sinais de fadiga, a visão pode ser prejudicada, a fotofobia aparece.
Os primeiros sinais de blepharoconjuntivite são queixas de uma sensação de bloqueio nos olhos, coceira, queimando, rasgando, dor, ,>, dor olhos. Todos esses sintomas tendem a aumentar significativamente para a noite. Freqüentemente, na superfície do olho ou na pálpebra, é formado um filme, através do qual é impossível ver a imagem claramente. Parece que o olho está coberto com um véu branco. A acuidade visual diminui, todas as silhuetas são percebidas.
O primeiro sinal pode ser o aparecimento de pus, com o qual começa toda a principal sintomatologia da patologia. Especialmente perceptível é a formação de pus pela manhã. Isso se deve ao fato de que à noite o aparelho lacrimal não está ativo, o pus não é lavado pelas lágrimas. Consequentemente, de manhã, seu intenso acúmulo se manifesta. Deve-se levar em consideração que o pus se acumula diretamente na superfície da membrana mucosa, sob a pálpebra, que suporta a inflamação da própria membrana mucosa e da pálpebra. Durante esse período, geralmente é bastante difícil abrir os olhos, porque as pálpebras estão presas e geralmente desenvolvem edema.
Blefaroconjuntivite em crianças
Uma das doenças mais comuns nas crianças é a blefaroconjuntivite, devido a vários fatores. Assim, em recém-nascidos e filhos do primeiro ano de vida, a patologia é observada com mais frequência e prossegue mais severamente. Isso se deve à imaturidade do olho e à sua despreparação funcional para o funcionamento ativo, resistência a fatores infecciosos. Em crianças em idade pré-escolar precoce, a patologia está associada principalmente a um alto nível de atividade, com não conformidade com as normas sanitárias e higiênicas. Assim, as crianças nessa idade são caracterizadas por curiosidade, alto desejo de aprender e estudar tudo novo. As crianças costumam brincar na caixa de areia, o chão, pegam mãos sujas no rosto, olhos. A entrada de corpos estranhos, contaminantes, pode causar uma reação correspondente, que é acompanhada pelo desenvolvimento do processo inflamatório e infeccioso.
Em crianças em idade escolar primária, o blefaroconjuntivite está associado principalmente ao aumento da tensão ocular, adaptação do olho a cargas novas e altas. Assim, a principal atividade da criança se torna educacional e não brinca. Isso está associado a um aumento na carga no sistema visual, sua sobrecarga e aumento da adaptação.
Na adolescência, as crianças geralmente têm blefaroconjuntivite, desenvolvendo-se contra o fundo de aumento da sensibilização do corpo, contra o fundo de frequentes doenças infecciosas e somáticas. Durante esse período, as crianças, em regra, reduziram as capacidades adaptativas do corpo, o estado da imunidade, a microflora, existem alterações hormonais ativas. Também em adolescentes são frequentemente observados reações alérgicas e autoimunes, aumentam a sensibilização.
Como os primeiros sintomas alarmantes que indicam o desenvolvimento de blefaroconjuntivite em crianças podem ser dor nos olhos, queimação, aumento da lacrimação, maior fadiga.
O auto-tratamento nunca deve ser praticado, pois pode atrapalhar significativamente a homeostase de todo o sistema visual, causar complicações graves.
Formulários
Dependendo dos critérios subjacentes à classificação, existem vários tipos de blefaroconjuntivite. Assim, de acordo com a natureza da manifestação da doença, são distinguidos e blefaroconjuntivite aguda e crônica. Com a patologia aguda desenvolve um comprometimento visual agudo, os sintomas aumentam acentuadamente, há dor, queima, aumento da lacrimação. O blefaroconjuntivite crônico é caracterizado por sinais como um curso latente e latente, aumento gradual dos sintomas da patologia. Dependendo do fator etiológico que provocou o desenvolvimento da patologia, você pode distinguir blefarquim alérgicas, demodéticas, virais, herpéticas, meibomianas e purulentas.
Blefaroconjuntivite aguda.
É uma inflamação que afeta as pálpebras e a conjuntiva do olho, causando vermelhidão, coceira, inchaço e, às vezes, descarga de muco ou pus do olho. Essa condição pode ser causada por uma variedade de fatores, incluindo infecções bacterianas, virais, reações alérgicas ou exposição a irritantes externos.
Os sinais característicos e sintomas da blefaroconjuntivite aguda incluem:
- Vermelhidão e inchaço das pálpebras e conjuntiva. a conjuntiva é a membrana clara que cobre o branco do olho e o interior das pálpebras. A inflamação o torna vermelho e inchado.
- Coceira e queimação. Sensações comuns que podem ser bastante irritantes.
- Descarga dos olhos, que podem ser mucosos ou purulentos, dependendo da causa da inflamação. De manhã, as pálpebras podem ser pegajosas devido à secagem da descarga durante o sono.
- Sensação do corpo estranho nos olhos e aumento da produção de lágrimas.
- A sensibilidade à luz, ou fotofobia, também pode ser vista, especialmente se a inflamação for grave.
O tratamento da blefaroconjuntivite aguda depende da causa. Infecções bacterianas podem exigir antibióticos na forma de quedas ou pomadas oculares. Infecções virais, como o vírus do herpes, podem ser tratadas com medicamentos antivirais. As reações alérgicas são frequentemente controladas com anti-histamínicos e evitando contato com alérgenos.
Blefaroconjuntivite crônica.
O blefaroconjuntivite crônico é uma condição inflamatória de longo prazo e recorrente das margens da pálpebra e conjuntiva do olho. Essa condição é caracterizada por um processo inflamatório prolongado que pode durar meses ou até anos, com períodos de exacerbação e redução de sintomas.
Aqui estão algumas características da blefaroconjuntivite crônica:
- Sintomas recorrentes: Pacientes com blefaroconjuntivite crônica podem sofrer exacerbações periódicas de sintomas, como coceira, queimação, olhos arenosos, pálpebras pesadas e aumento da lacrimação.
- Alterações marginais da pálpebra: a inflamação das margens da pálpebra pode levar a várias mudanças, como vermelhidão, inchaço, crosta, espessamento das margens e perda de cílios.
- Aparência de caviar e camedones: caviar amarelado (descarga oleosa das glândulas meibomianas) e comedonas (o bloqueio dos túbulos meibomianos) pode se formar nas margens da pálpebra, o que pode levar ao desconforto e piorar a inflamação.
- Desenvolvimento da conjuntivite crônica: a inflamação da conjuntiva do olho também pode se tornar crônica, que se manifesta pela vermelhidão, inchaço e hiperplasia dos vasos sanguíneos na superfície do globo ocular.
- Condições associadas: Blefaroconjuntivite crônica pode estar associada a outras condições, como rosácea, dermatite seborréica, desmodecose e reações alérgicas.
- Tratamento a longo prazo necessário: O tratamento da blefaroconjuntivite crônica geralmente requer uma abordagem a longo prazo e sistemática, incluindo higiene pálisque regular, aplicação de medicamentos tópicos (por exemplo, gotas ou pomadas) e tratamento de condições associadas.
O blefaroconjuntivite crônico pode reduzir significativamente a qualidade de vida de um paciente, por isso é importante fazer exames regulares com um oftalmologista e seguir as recomendações de tratamento para gerenciar sintomas e prevenir exacerbações.
Blefaroconjuntivite alérgica.
É uma inflamação alérgica das pálpebras e conjuntivas que podem ocorrer devido à exposição do corpo a vários alérgenos. É uma das doenças alérgicas mais comuns.
As características da blefaroconjuntivite alérgica incluem:
- Irritação de coceira e: os pacientes geralmente se queixam de coceira grave e desconforto nas pálpebras e na conjuntiva.
- Redidade dos olhos e pálpebras: os olhos podem estar vermelhos e a pele ao redor das pálpebras também pode estar inflamada e vermelha.
- Produção lacrimal: O aumento da produção de lágrimas é um dos sinais típicos da inflamação alérgica dos olhos.
- Inchaço das pálpebras e tecidos circundantes: sob a influência do processo alérgico, as pálpebras podem inchar e se tornar mais espessas.
- Fotorreation: a sensibilidade à luz pode ser aumentada, o que pode causar dor e desconforto em condições de luz brilhante.
- Secreção mucopurulenta: em alguns casos, os pacientes têm uma secreção mucopurulenta dos olhos.
- Sensação de areia nos olhos: os pacientes podem sentir que têm algo em seus olhos, como areia ou um corpo estranho.
- Deficiência visual: podem ocorrer deficiência visual temporária devido ao inchaço e irritação dos olhos.
O tratamento para o blefaroconjuntivite alérgico geralmente inclui o uso de colírios anti-histamínicos ou pomadas, gotas anti-inflamatórias e a aplicação de compressas frias para aliviar os sintomas. Nos casos de resposta alérgica grave, anti-histamínicos ou corticosteróides sistêmicos podem ser exigidos sob supervisão médica.
Blefaroconjuntivite demodética
Causados pela reprodução de demodexes, que são ácaros microscópicos que geralmente vivem nas glândulas meibomianas nas margens da pálpebra em humanos. Aqui estão as principais características desta doença:
- Causa: A desmodecose blefaroconjuntivite é causada por parasitização de demodexes nas glândulas meibomianas, que é onde esses ácaros se alimentam e se reproduzem.
- Sintomas: os sintomas característicos da blefaroconjuntivite demodética incluem vermelhidão das margens da pálpebra, coceira, queimação, uma sensação de areia no olho, descarga dos olhos, geralmente de manhã após o sono e possível crosta na base dos cílios.
- Diagnóstico: Para diagnosticar blefaroconjuntivite demodética, é comum raspar a superfície das margens da pálpebra examinar o conteúdo sob um microscópio quanto à presença de demodexes.
- Tratamento: O tratamento da blefaroconjuntivite demodética inclui o uso de medicamentos anti-demodéticos, como permetrina ou ivermectina, que podem ser aplicados como quedas tópicas ou pomadas. Mascarar e massagem pálpebra também pode ser recomendada para limpar as glândulas dos ácaros e evitar o reaparecimento.
- Prevenção: A prevenção da blefaroconjuntivite demodética envolve a pálpebra regular e a higiene ocular, incluindo a limpeza das pálpebras da maquiagem e outros contaminantes e evitando contato com superfícies contaminadas.
- Condições associadas: A desmodecose blefaroconjuntivite pode estar associada a outras condições da pele, como a rosácea ou a dermatite seborréica; portanto, o tratamento às vezes requer uma abordagem abrangente para gerenciar essas condições.
Blefaroconjuntivite viral.
É uma condição inflamatória causada por vírus que afetam a conjuntiva (a membrana mucosa do olho) e as bordas da pálpebra. Essa condição pode ser causada por uma variedade de vírus, incluindo adenovírus, herpesvírus e outros. Aqui estão as principais características da blefaroconjuntivite viral:
- Natureza infecciosa: Blefaroconjuntivite viral é uma doença infecciosa transmitida por contato. Pode ocorrer através de superfícies ou transportadores contaminados do vírus, bem como através da transmissão de aerossol.
- Sintomas: os sintomas característicos da blefaroconjuntivite viral incluem vermelhidão da conjuntiva e margem de pálpebras, inchaço, queima, coceira, uma sensação de areia no olho, sensibilidade à luz, lacrimação e produção abundante de lágrimas. Os pacientes também podem ter alta do olho que pode estar nublado ou conter PUS.
- Período de incubação: O período de incubação para o blefaroconjuntivite viral pode variar dependendo do tipo de vírus, mas geralmente varia de alguns dias a uma semana.
- Espalhamento: O blefaroconjuntivite viral pode se espalhar facilmente de pessoa para pessoa, especialmente em ambientes de contato próximo, como grupos infantis, interação familiar e locais públicos.
- Agentes virais: Blefaroconjuntivite viral pode ser causada por uma variedade de vírus, mas os mais comuns são adenovírus (especialmente os tipos 3, 4 e 8) e herpesvírus (HSV-1 e HSV-2).
- Tratamento: O tratamento da blefaroconjuntivite viral geralmente envolve o uso de medidas sintomáticas, como compressas frias, para aliviar o inchaço e a irritação e o uso de quedas ou pomadas antivirais tópicas para reduzir o período de doença e reduzir o risco de espalhar o vírus.
- Prevenção: medidas importantes para prevenir o blefaroconjuntivite viral incluem lavagem regular nas mãos, evitar o contato com superfícies contaminadas e impedir a transmissão para outros.
Blefaroconjuntivite herpética.
O blefaroconjuntivite herpético é uma forma de doença inflamatória causada pelo vírus do herpes que afeta a margem da pálpebra e a conjuntiva do olho. Essa condição pode ser causada pelo herpes tipo 1 (HSV-1), que é comumente associado ao herpes labial e facial, ou herpes tipo 2 (HSV-2), que é mais comumente associado ao herpes genital. Aqui estão as principais características da blefaroconjuntivite herpética:
- Envolvimento viral: O blefaroconjuntivite herpético é causado pelo vírus do herpes, que pode infectar a margem da pálpebra e a conjuntiva do olho, causando inflamação e várias manifestações clínicas.
- Sintomas: os sintomas da blefaroconjuntivite herpética podem incluir a vermelhidão da pálpebra e/ou conjuntiva, inchaço, coceira, queima, uma sensação de areia no olho, sensibilidade à luz e bolhas ou ulceração da margem e superfície conjuntival.
- Recorrências: Blefaroconjuntivite herpética é geralmente caracterizada por exacerbações periódicas, o que pode ocorrer no fundo de imunidade, estresse ou outros fatores provocadores enfraquecidos.
- Espalhamento do vírus: o vírus do herpes pode ser levado para as áreas vizinhas do olho e da pele facial, causando outras formas de lesões virais, como a ceratite herpética (inflamação da córnea) ou dermatite herpética (inflamação da pele).
- Tratamento: O tratamento para o blefaroconjuntivite herpético inclui o uso de medicamentos antivirais na forma de gotas tópicas ou pomadas oculares para ajudar a reduzir a inflamação e o controle de recorrências. Casos graves ou recorrentes podem exigir tratamento antiviral sistêmico sob a orientação de um médico.
- Prevenção da transmissão: como o herpes é um vírus contagioso, é importante tomar precauções para impedir a transmissão a outros, incluindo evitar o contato ocular e a pele durante uma exacerbação e praticar uma boa higiene.
- Exame regular: Pacientes com blefaroconjuntivite herpética devem ser examinados regularmente por um oftalmologista para avaliação dos olhos e recomendações para mais tratamento e cuidados.
Blefaroconjuntivite purulenta.
É uma forma de doença inflamatória que é caracterizada pela presença de descarga purulenta na área da margem da pálpebra e/ou na superfície da conjuntiva. Aqui estão as principais características da blefaroconjuntivite purulenta:
- Descarga purulenta: Um dos principais sinais de blefaroconjuntivite purulenta é a presença de descarga purulenta na margem da pálpebra e/ou na superfície do olho. Isso pode aparecer como uma descarga amarelada ou esverdeada.
- Redidade e inchaço: a inflamação que acompanha o blefaroconjuntivite purulento pode levar à vermelhidão e inchaço das margens da pálpebra e da conjuntiva.
- Dor e desconforto: Pacientes com blefaroconjuntivite purulenta podem sofrer dor, sensação de queima ou coceira na área da margem e olho da pálpebra.
- Formação de uma bulla internacional alada (escova): Em alguns casos de blefaroconjuntivite purulenta, pode ocorrer uma formação internacional de bolhas alada, que é um abscesso que se forma na borda da pálpebra. Geralmente é preenchido com pus e pode exigir drenagem.
- Possível comprometimento visual: nos casos de blefaroconjuntivite grave e prolongada, especialmente na ausência de tratamento adequado, pode ocorrer comprometimento visual devido a complicações ou infecção por raízes da córnea.
- Tratamento: O tratamento da blefaroconjuntivite purulenta geralmente inclui o uso de medicamentos tópicos antibióticos na forma de colírios ou pomadas, aplicação de compressas quentes para aliviar o inchaço e reduzir a inflamação e procedimentos higiênicos para limpar as proximidades e remover a descarga purulenta.
Blefaroconjuntivite meibomiana.
É uma condição inflamatória que afeta as glândulas meibomianas (sebáceas) nas margens da pálpebra superior e inferior, bem como da conjuntiva. Essa condição é frequentemente acompanhada de condições como dermatite seborréica, rosácea ou blefarite crônica. Aqui estão as principais características da blefaroconjuntivite meibomiana:
- Doença da glândula meibomiana: O blefaroconjuntivite meibomiano é caracterizado pela inflamação das glândulas meibomianas, que secretam uma secreção oleosa necessária para proteger e hidratar o olho.
- Cistos e comedonas: a inflamação das glândulas meibomianas pode levar à formação de cistos e comedonas (bloqueio dos dutos de saída das glândulas meibomianas). Isso pode causar bloqueio do fluxo de secreção e secreção reduzida.
- Sintomas: os sintomas da blefaroconjuntivite meibomiana podem incluir uma sensação de areia ou um corpo estranho no olho, queima, coceira, vermelhidão das margens da pálpebra e inchaço. Em alguns casos, pode ocorrer aumento da produção de lágrimas ou sintomas de irritação ocular.
- Exacerbações recorrentes: O blefaroconjuntivite meibomiano é frequentemente uma condição crônica com períodos de exacerbações e redução dos sintomas.
- Tratamento abrangente: o tratamento para o blefaroconjuntivite meibomiano geralmente inclui a aplicação de compressas quentes para suavizar e liquefazer o óleo nas glândulas meibomianas, massagear as margens da pálpebra para aliviar bloqueios e estimular a liberação de uma segredo oleoso, a aplicação de medicamentos tópicos (como quedas ou ondas) para reduzir a inflamação.
- Condições associadas: O blefaroconjuntivite meibomiano está frequentemente associado a outras condições, como dermatite seborréica, rosácea ou demodecose.
- Conselho do médico: se houver suspeita de blefaroconjuntivite meibomiana, é importante ver um oftalmologista ou especialista oftalmológico para avaliação e tratamento eficaz.
Meibomita
É uma doença inflamatória das glândulas meibomianas, localizadas nas pálpebras do olho. Essas glândulas secretam uma secreção oleosa que ajuda a lubrificar a superfície do olho e impedir que o fluido lacrimale evapore. A inflamação das glândulas meibomianas pode ser causada por uma variedade de fatores, incluindo infecção, bloqueio dos dutos de saída das glândulas e características anatômicas.
As características de meibomita incluem:
- Inchaço e vermelhidão da pálpebra: a doença é geralmente acompanhada de inchaço e vermelhidão na área da pálpebra, especialmente na margem basal.
- Sortilidade: as glândulas meibomianas inflamadas podem ser dolorosas quando tocadas ou pressionadas.
- Vermelhidão da margem da pálpebra: a inflamação pode levar à vermelhidão da margem da pálpebra, o que às vezes causa desconforto e coceira.
- Secreção: Às vezes, uma secreção amarelada ou esbranquiçada pode ser secretada das glândulas meibomianas, especialmente quando a pálpebra é pressionada.
- Formação do Chalazion: Nos casos de meibomite prolongada e inadequadamente tratada, pode se desenvolver um cisto maior que se forma da glândula meibomiana.
- Desconforto ao piscar: Alguns pacientes podem sentir desconforto ou dor ao piscar devido à inflamação das glândulas meibomianas.
O tratamento para meibomite geralmente envolve procedimentos higiênicos, como aplicar compressas quentes e massagem pálpebra, além de tomar gotas ou pomadas anti-inflamatórias ou antibióticas.
Calázio
Um Chalazion é uma doença inflamatória da glândula meibomiana, que se manifesta pela formação de um cisto na pálpebra superior ou inferior. Aqui estão as principais características de um Chalazion:
- Formação do cisto: Um cálculo geralmente começa com a formação de uma pequena massa ou caroço na borda da pálpebra superior ou inferior. Pode ser doloroso ou desconfortável tocar.
- Desenvolvimento lento: Um Chalazion pode se desenvolver lentamente ao longo do tempo. O cisto pode ser pequeno e indolor a princípio, mas à medida que cresce, pode se tornar mais palpável.
- Redidade e inchaço: pode haver vermelhidão e inchaço em torno de um cisto formado, especialmente se a inflamação aumentar.
- Secreção: a gordura pode se acumular dentro do cisto, que às vezes pode sair como uma secreção oleosa.
- Desconforto da migração: Dependendo do tamanho e da localização do cisto, pode causar desconforto quando a pálpebra superior ou inferior migra, especialmente quando massageada ou pressionada.
- Possível formação de cicatrizes: Se um Chalazion persistir por um longo período de tempo ou se for recorrente, o tecido cicatricial pode se desenvolver na área da pálpebra.
- Raramente infectados: um Chalazion geralmente não fica infectado, mas em casos raros pode se tornar uma fonte de infecção, especialmente se for aberta ou danificada por conta própria.
Um calazão pode resolver por conta própria, mas se for duradouro, recorrente ou significativamente desconfortável, é recomendável ver um oftalmologista para avaliação e tratamento. O tratamento pode incluir a aplicação de compressas quentes, massagem pálida, aplicação de medicamentos tópicos ou, em alguns casos, remoção cirúrgica do cisto.
Complicações e consequências
O blefaroconjuntivite pode ser acompanhado por consequências e complicações desfavoráveis, especialmente na ausência de tratamento adequado ou, se incompletamente. Como as principais complicações devem ser consideradas ceratite, que é uma doença na qual a inflamação da córnea do olho se desenvolve. Na ausência de tratamento, a visão diminui gradualmente, há uma nublada da córnea. Entre as complicações mais perigosas, a conjuntivite angular deve ser atribuída. Esta doença, cujo sinal específico é a inflamação da membrana mucosa do olho, a camada vascular localizada sob a conjuntiva. Em casos raros, tumores do olho, a camada vascular pode se desenvolver. O nervo ocular pode ser afetado, que geralmente termina na necrose e na cegueira do tecido.
Diagnósticos Blefaroconjuntivite
A base para o diagnóstico de qualquer doença ocular é um exame oftalmológico. É realizado no escritório de um oftalmologista, usando equipamentos e instrumentos especiais. No processo de exame, avalie visualmente a condição das membranas mucosas do olho, suas estruturas visíveis, a condição das pálpebras, vasculatura, anota processos inflamatórios, traumáticos e distróficos, outras mudanças. É obrigatório examinar o fundo ocular com a ajuda de equipamentos especiais (equipamentos, quarto escuro, luxuosos, lentes são necessárias). Pode ser necessário verificar a visão usando métodos padrão. Existem muitos outros métodos de exame oftalmológico, que são usados nas condições de clínicas e departamentos especializados em caso de indicações para exames adicionais.
Diagnóstico de laboratório
Na oftalmologia, principalmente métodos microbiológicos (bacteriológicos, virológicos), imunológicos, sorológicos e imuno-histoquímicos. Eles são usados quando há indicações e suspeitas de patologias bacterianas, virais e imunológicas, desenvolvimento do processo oncológico na área dos olhos. Quanto aos métodos padrão, como exames clínicos de sangue, análise de urina, análise fecal, estudos bioquímicos e imunológicos, eles também são frequentemente necessários. Mas eles são eficazes e informativos principalmente nos processos inflamatórios e bacterianos, com uma diminuição da imunidade, incluindo imunidade local. Essas análises permitem avaliar a imagem geral da patologia, avaliar o que exatamente é perturbado no corpo, permite assumir a causa do processo patológico, sua gravidade, permite avaliar a eficácia do tratamento, processos na dinâmica, para prever a duração e os resultados do tratamento. Por exemplo, uma mudança de fórmula leucocítica indicando o desenvolvimento de infecção viral e bacteriana sugere que o processo inflamatório nos olhos é uma conseqüência de distúrbios gerais no corpo, decorrentes do fundo de ativação da microflora bacteriana viral. Em seguida, pode ser necessário um exame oftalmológico altamente específico para esclarecer os dados.
Análises específicas utilizadas na oftalmologia incluem o estudo de secreções oculares, arranhões e manchas da membrana mucosa dos olhos, pálpebras, estudo de lágrimas, água descarregada, cílios, secreções purulentas, exsudato, estudos histológicos de amostras de tecidos.
Diagnóstico instrumental
Vários tipos de equipamentos são usados para avaliar o estado do fundo ocular, a estrutura dos tecidos, as membranas mucosas do olho, para examinar a vasculatura do olho, para detectar a reação a um estímulo específico. Com a ajuda de reagentes especiais, crie esse ou esse efeito, em particular, dilatam os alunos, os vasos de contraste, visualizam a lente ou outras estruturas individuais do olho. Os métodos são usados para medir a pressão intra-ocular e intracraniana.
Os métodos instrumentais incluem métodos que permitem obter uma imagem e avaliar o estado do olho, ou suas estruturas individuais em estática ou em dinâmica. Certos métodos possibilitam o registro de alterações que ocorrem nos olhos em um estado normal, em repouso, ao executar determinadas ações. Você pode analisar movimentos oculares, contração muscular, reação da pupila à luz, escuridão, introdução de produtos químicos, contraste. Existem também numerosos métodos para avaliar a atividade funcional não apenas do sistema sensorial visual, mas também dos elementos condutores, incluindo o nervo óptico, o arco reflexo, bem como as partes relevantes do cérebro responsáveis pelo processamento de sinais visuais.
Diagnóstico diferencial
A base do diagnóstico diferencial é a necessidade de diferenciar diferentes condições e doenças que desenvolvem sintomas semelhantes. Primeiro de tudo, é necessário diferenciar blefaroconjuntivite de outras doenças bacterianas e virais. É importante excluir alterações malignas, degenerativas e distróficas nas estruturas básicas do olho. É importante diferenciar blefaroconjuntivite da blefarite adequada, conjuntivite, ceratite, queratoconjuntivite e patologias angulares. Se necessário, o médico prescreverá consultas especializadas adicionais, bem como métodos auxiliares de pesquisa (laboratório, instrumental).
Um procedimento popular é o exame da descarga ocular, ele mostrará a natureza do processo inflamatório, que determina amplamente o tratamento adicional. Para o estudo, sob condições estéreis especiais, é tomada uma pequena quantidade de descolamento de membrana mucoso (swab da superfície conjuntival). Em seguida, o material é estéril embalado e, em conformidade com todas as condições necessárias de transporte, entregues para estudos adicionais no laboratório, onde é avaliado.
É realizado um exame bacteriológico e virológico, o que permite identificar a causa da blefaroconjuntivite. Assim, no processo inflamatório de origem bacteriana, a bactéria correspondente, que é o agente causador da doença, será isolada e identificada. Com um processo viral, o vírus é isolado, suas características quantitativas e qualitativas são fornecidas. Além disso, é possível selecionar um medicamento anti-séptico eficaz, selecionar sua dose, concentração, que terá o efeito desejado.
O diagnóstico diferencial entre blefaroconjuntivite e outras condições oculares envolve considerar os vários sinais clínicos e características de cada condição. Veja como você pode fazer um diagnóstico diferencial entre blefaroconjuntivite e essas condições:
-
- A iridociclite é uma inflamação da íris e do corpo ciliar.
- Os principais sintomas incluem dor nos olhos, fotofobia, vermelhidão do olho e visão turva.
- A diferenciação é feita por oftalmoscopia e avaliação de alterações inflamatórias dentro do olho.
-
- A queratoconjuntivite é uma inflamação da córnea e da conjuntiva, geralmente causada por uma reação alérgica.
- Os sintomas incluem vermelhidão, coceira, rasgo e uma sensação de areia nos olhos.
- A diferenciação é feita avaliando a córnea usando técnicas especializadas, como a tomografia a laser de varredura (OCT) ou a angiografia por fluoresceína.
Conjuntivite angular:
- A conjuntivite angular é caracterizada por inflamação nos cantos dos olhos, geralmente causados por infecção bacteriana ou dermatite seborréica.
- Os principais sintomas incluem vermelhidão, inchaço e descarga muco-purulenta dos cantos dos olhos.
- A diferenciação pode ser baseada na natureza da descarga e no resultado da análise bacteriológica.
-
- A blefarite é uma inflamação da margem da pálpebra, geralmente causada por uma infecção bacteriana ou desmodectose.
- Os sintomas incluem vermelhidão, coceira, irritação e escalas oleosas na margem basal das pálpebras.
- A diferenciação pode incluir a avaliação da margem da pálpebra, tipo de secreção e resposta ao tratamento.
-
- A ceratite é uma inflamação da córnea que pode ser causada por infecção, trauma, alergias ou outras causas.
- Os principais sintomas incluem dor nos olhos, visão turva, fotofobia e vermelhidão da córnea.
- A diferenciação inclui a avaliação da natureza da inflamação da córnea, resultados de testes bacteriológicos e virológicos e resposta ao tratamento com antibióticos.
Se houver dúvida ou incerteza sobre o diagnóstico, é importante ver um oftalmologista experiente para avaliação e tratamento adicionais.
Quem contactar?
Tratamento Blefaroconjuntivite
O tratamento para blefaroconjuntivite pode envolver vários métodos e etapas que variam dependendo da causa e gravidade da condição. Aqui estão os princípios gerais de tratamento e etapas que podem ser aplicadas:
- Limpeza e Higiene: O primeiro passo no tratamento é limpar as pálpebras e as pálpebras. Isso pode incluir o uso de compressas quentes para suavizar as crostas e separá-las das bordas das pálpebras e usar produtos higiênicos para remover óleo, maquiagem e outros contaminantes da pele da pálpebra.
- Aplicação de compressas: as compressas quentes podem ajudar a aliviar a inflamação, reduzir o inchaço e melhorar o fluxo de esfregaço. Isso pode ser feito com uma pano quente e úmido ou máscaras de olho de calor especiais.
- Tratamento da infecção: Se a blefaroconjuntivite é causada por uma infecção bacteriana, seu médico poderá prescrever antibióticos na forma de gotas tópicas ou pomadas aplicadas às bordas das pálpebras.
- Uso de quedas anti-infecciosas e anti-inflamatórias: Além dos antibióticos, podem ser recomendadas gotas contendo anti-sépticos e/ou componentes anti-inflamatórios para aliviar a inflamação e coceira.
- Remoção de irritantes mecânicos: Se a blefaroconjuntivite é causada por alergias ou irritação, é importante identificar e evitar contato com alérgenos ou irritantes.
- Tratamento das condições associadas: Se a blefaroconjuntivite é um sintoma de outra condição, como dermatite seborréica ou rosácea, o tratamento da condição subjacente também pode ajudar a melhorar a saúde ocular.
- Correção do equilíbrio hormonal: Caso o blefaroconjuntivite esteja associado ao desequilíbrio hormonal, como pode ser o caso da rosácea, o uso de remédios hormonais também pode ser recomendado.
- Fechações regulares: depois que o tratamento começar, é importante monitorar seus olhos regularmente e fazer check-ups com seu oftalmologista ou clínico geral.
Tratamento eficaz para blefaroconjuntivite pode exigir uma combinação de métodos diferentes, dependendo de suas circunstâncias específicas. É importante discutir com seu médico as melhores opções de tratamento para o seu caso específico.
Prevenção
A base da prevenção é a manutenção da imunidade normal, o estado normal das membranas mucosas, microflora, para interromper os focos de infecção. É importante observar as regras da higiene. Não é permitido entrar no olho sujo, suar, não deve entrar nos olhos com mãos sujas, objetos, mesmo que algo chegasse lá. Para manter o estado normal do corpo, requer uma dieta nutritiva, conformidade com o regime do dia, trabalho e descanso, consumo suficiente de vitaminas, especialmente a vitamina A. É importante dar aos seus olhos descansar, especialmente se o trabalho estiver associado a tensão ocular constante (motoristas, trabalho em um computador, com um microscópio). É necessário relaxar os olhos periodicamente ao longo do dia. Para fazer isso, existem exercícios especiais, complexos de ginástica para os olhos. Também é necessário simplesmente realizar exercícios relaxantes, incluindo Trataka, meditação, contemplação, concentração, olhando para a escuridão, concentrando-se em um objeto estacionário ou luminoso. Todas essas são técnicas especializadas para manter os olhos saudáveis. Além disso, é necessário que os alimentos sejam ricos em caratinóides (vitamina A). É importante consumir fluidos suficientes.
Previsão
Se você vê um médico a tempo, tome as medidas necessárias - o prognóstico pode ser favorável. Em outros casos, se você não seguir as recomendações do médico, não trate ou trate incorretamente - o blefaroconjuntivite é grave e pode acabar com várias complicações, até a sepse e a perda de visão completa e até o próprio olho.

