Médico especialista do artigo
Novas publicações
Atrofia facial progressiva
Última revisão: 23.04.2024

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
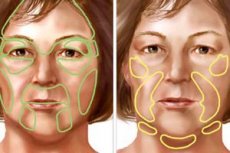
Na literatura, esta doença é conhecida em dois termos: atrofia facial semi-progressiva (hemiatrophia faciei progressiva) e atrofia facial progressiva bilateral (atrophia faciei progressiva bilateralis).
Além disso, pode-se observar a metade e a atrofia cruzada do rosto e do corpo.
Causas atrofia facial progressiva
Acredita-se que a doença pode ser causada por Trauma de Crânio ou face, embainhar ou infecção local, seringomielia sífilis, lesão V ou VII nervo craniano, extirpação ou lesão do tronco simpático cervical e t. D. Alguns autores admitem a possibilidade de atrofia pessoa, combinado com atrofia Corpos baseados em distrofia nas partes diencefálicas do sistema nervoso autônomo.
Existem casos de hemiatrofia após encefalite epidêmica, bem como na tuberculose pulmonar, que apreendeu o tronco simpático cervical.
Segundo os relatos, a atrofia facial progressiva na grande maioria dos casos é uma síndrome de várias doenças em que o processo patológico envolve o sistema nervoso autônomo em diferentes níveis. Obviamente, o trauma e outros fatores são apenas um ímpeto para o desenvolvimento desses fenômenos neurodistróficos sérios.
Sintomas atrofia facial progressiva
Os pacientes geralmente se queixam de que a metade doente do rosto é menos saudável; a diferença no volume da parte facial do crânio e dos tecidos moles está aumentando gradualmente; no lado da lesão, a pele é escamosa, pálida, diluída, recolhida durante um sorriso em uma infinidade de dobras.
Às vezes, os pacientes observam dor de formigamento na área da bochecha afetada ou em toda a metade do rosto, rasgando o olho no lado afetado, especialmente no frio, no vento e a diferença na cor das bochechas, especialmente notável no frio.
Com hemiatrofia pronunciada, alguém tem a impressão de que metade do rosto pertence a uma pessoa que está exausta por intoxicação ou intoxicação por câncer e a outra a uma saudável. A pele do lado afetado é de cor amarelada ou acastanhada, não coberta de blush. A fenda ocular é ampliada devido à ocidentalização da pálpebra inferior.
Ao pressionar os orifícios supraorbital, infraorbitário e queixo, há dor.
O reflexo da córnea é abaixado, mas as pupilas são uniformemente dilatadas e reagem igualmente à luz.
A pele fina parece um pergaminho; Atrofia estende-se a gordura subcutânea, mastigação e músculos temporais propriamente ditos, tecido ósseo (mandíbulas, bochecha e arco cigomático).
O queixo é deslocado para o lado dolorido, à medida que o tamanho do corpo e os ramos do maxilar inferior são reduzidos, isso é especialmente pronunciado em pacientes que sofrem de rostos hemiaguáfonos da infância; A metade do nariz também é reduzida, a aurícula está enrugada.
Em alguns casos, cara atrofia combinado com atrofia da mesma metade do corpo, e, por vezes, - com atrofia do lado oposto do corpo (cruciata hemiatrophia), com esclerodermia unilateral ou deposição excessiva de pigmento na pele, displasia ou despigmentação cabelo, atrofia lingual, o palato mole e processos alveolares , doença cariosa e perda de dentes, uma violação da transpiração.
Tendo alcançado um grau ou outro, a hemiafroxia facial é suspensa, estabilizada e não progride mais.
Os exames clínicos e fisiológicos deste contingente de pacientes mostraram que, com todas as formas de atrofia progressiva do rosto, há algumas violações mais pronunciadas da função do sistema nervoso autônomo.
Em pacientes com distrofia unilateral do rosto, como regra geral, é revelada a assimetria de indicadores de potenciais elétricos e a temperatura da pele com sua predominância no lado da lesão.
Na maioria dos casos há uma diminuição no índice oscilográfico e espasmo dos capilares no lado doente, o que indica uma predominância do tom do sistema nervoso simpático.
Quase todos os pacientes em eletroencefalogramas revelam alterações características da derrota das formações cerebrais hipotalâmicas-mesencefálicas. Com os estudos eletromiográficos, quase sempre detectam alterações na atividade muscular elétrica no lado da distrofia, inclusive quando manifestações clinicamente observadas atróficas nos tecidos.
Com base no complexo de dados de estudos clínicos e fisiológicos, LA. Shurinok distingue dois estágios de atrofia facial - progressiva e estacionária.
Diagnósticos atrofia facial progressiva
Atrofia facial com assimetria deve ser diferenciado congénita (não-progressiva) maldevelopment cara metade hipertrofia rosto, torcicolo musculares, esclerose focal, atrofia de tecidos no lipodistrofia e dermatomiosite. As últimas doenças são consideradas em cursos de ortopedia geral e dermatologia.
Tratamento atrofia facial progressiva
Os métodos cirúrgicos para tratar a atrofia facial progressiva só são permitidos (!) Depois que o processo é interrompido ou desacelerado, isto é, no segundo estágio completo do processo. Para este efeito, recomenda-se um tratamento médico e fisioterapêutico complexo em combinação com um bloqueio vago-simpático e, às vezes, um bloqueio do nódulo cervicotorácico.
Para melhorar o metabolismo do tecido devem ser prescritas vitaminas (tiamina, piridoxina, cianocobalamina, acetato de tocoferol), aloe, corpo vítreo ou lidazu por 20 a 30 dias. Para estimular o metabolismo no tecido muscular, injetou intramuscularmente ATP 1-2 ml por 30 dias. A tiamina promove a normalização do metabolismo de carboidratos, pelo que a quantidade de ATP (formada por fosforilação oxidativa indo para a mitocôndria) aumenta. Cyanocobalamin, nerobol, retabolil promovem a normalização do metabolismo das proteínas.
Região de afectar as partes central e periférica do sistema nervoso autónomo (ANS) foi acoplado a electroforese do gânglio simpático cervical, electroforese colar endonasal galvânica com 2% de cloreto de p-rum dimedrola cálcio ou (sessões 7-10), UHF na região hipotalâmica (6 -7 sessões) e uma meia-másca galvânica com a lidase (№7-8).
É necessário excluir focos de irrigação provenientes do fígado, estômago, órgãos pélvicos, etc.
Quando o tom do simpático e ao mesmo tempo a fraqueza do sistema nervoso parassimpático é recomendado para combinar medicamentos simpaticolíticos e nicotínicos, tendo em conta o nível de destruição: com a derrota das estruturas autonômicos centrais prescritos agentes adrenoliticheskoe centrais (clorpromazina, oksazil, reserpina, etc.): Ganglion ganglioplegikami melhor impacto ( pachycarpina, hexonium, pentamina, gangleron, etc.). Com o envolvimento das partes periféricas e centrais, e WPC utilizado espasmolíticos, tais como a papaverina, dibasol, eufilin, platifilin, Kellin, spazmolitin, ácido nicotínico.
O tom simpático é reduzido pela limitação da dieta de proteínas e gorduras; Para melhorar a influência parassimpática, prescrevem-se substâncias de acetilcolina, carbobolina e anti-colinesterase (por exemplo, proserina, oxamazina, mestinona) e anti-histamínicos (difenidramina, pipolpeno, suprastina). Além disso, alimentos ricos em carboidratos, montanha ou clima do mar são baixos, carbonatos (37 ° C) e outros meios e métodos prescritos por neuropatologistas (LA Shurinok, 1975).
Como resultado do tratamento pré-operatório conservador, o processo se estabiliza, embora a atrofia, como regra, seja externamente expressa como antes.
Nos miogramas dos músculos do rosto, há aumento na atividade bioelétrica, diminuição ou até desaparecimento da assimetria dos índices do sistema nervoso vegetativo, redução do número de potenciais elétricos da pele facial em vários casos (formas iniciais da doença) e desaparecimento de violações da termotopografia da pele.
Métodos de tratamento cirúrgico da atrofia facial progressiva
Os principais métodos de tratamento cirúrgico da atrofia facial incluem o seguinte.
- Injeções de parafina sob a pele das bochechas atrofiadas. Devido aos casos de trombose e embolia dos vasos, os cirurgiões não estão atualmente usando esse método.
- O tecido subcutâneo de Podsadka (devido ao enrugamento gradual e desigual também não encontrou uso generalizado).
- A introdução de explantes de plástico, garantindo a eliminação da assimetria no rosto em repouso, mas ao mesmo tempo imobilizando o lado do paciente e excluindo a simetria do sorriso. Não satisfaça os pacientes e a rigidez do plástico, localizados nos locais caracterizados pela suavidade e conformidade. A este respeito, a introdução de plásticos porosos é mais promissora, mas não há relatos convincentes sobre os resultados da sua aplicação na literatura. Também é recomendado usar explantes feitos de silicone, que possui inércia biológica e elasticidade estável.
- Podsadka sob a pele da cartilagem esmagada e base de tecido conectivo filatah stalk, que tem quase as mesmas desvantagens: rigidez (cartilagem), a capacidade de imobilizar a face (cartilagem, caule).
- Podsadka deepidermizirovannogo e desprovido de tecido subcutâneo da aba da pele ou do ventre do testículo de um touro de acordo com os métodos de Yu.I. Vernadsky.
Correção do contorno do rosto de acordo com Yu.I. Vernadsky
Na região submandibular é feito um corte, através do qual, com a ajuda de grandes tesouras curvadas curvadas de Cooper ou de um escavador especial com manípulo longo, esfolie a pele, previamente "elevada" com solução Novocain a 0,25%.
Mudar e pressionar o exterior do bolso formado, na superfície frontal do abdômen, sob anestesia local, descreve o contorno do futuro transplante de acordo com um modelo de plástico previamente preparado. Na área delineada (antes de tomar o transplante), a pele é de-epidermalizada e, em seguida, a aba é removida, tentando não agarrar o tecido subcutâneo.
Tomando uma aba sobre os fios de plástico (gravado), as suas extremidades são enfiadas através do olho de 3-4 linhas de espessura ( "cigana") das agulhas com que as extremidades do derzhalok estiramento na ferida subcutânea no rosto, e, em seguida, a partir das feridas superior e lateral arcos levá-los para fora e aninhados em pequenos roletes de iodoformas. Assim, o enxerto de pele parece ser esticado em toda a superfície da ferida subcutânea. Devido ao fato de que o enxerto em ambos os lados tem uma superfície de ferida, ele cresce na pele e nos tecidos subcutâneos dentro do bolso da ferida.
Em locais de maior desvio, as bochechas são dobradas juntas ou empilhadas em três camadas, costurando para a aba principal uma desvantagem adicional de "mancha". O efeito cosmético desta técnica é bastante elevado: a assimetria do rosto é eliminada; A mobilidade da metade afetada da face, embora diminua, não está completamente paralisada.
Durante e após a cirurgia, geralmente não há complicações (a menos que uma infecção que leve à rejeição do enxerto ou explante esteja anexada). No entanto, ao longo do tempo, ocorre alguma atrofia da pele plantada (ou outro material biológico) e é necessário adicionar uma nova camada. Em alguns pacientes, após a inserção da pele autóstica de deepiderme, desenvolve-se gradualmente os cistos sebáceos. Nestes casos, é recomendado perfurar a pele com uma agulha de injeção grossa sobre o local de acumulação de gordura (em 2-3 lugares) e espremê-la através de punções. Então, a cavidade vazia é lavada com 95% de álcool etílico para induzir a desnaturação das células ativadas das glândulas sebáceas; parte do álcool é deixada na cavidade sob uma ligadura de pressão, imposta por 3-4 dias.
Para evitar a formação de cistos sebáceos (atere) e trauma adicional, é aconselhável usar a barriga do testículo do touro em vez do autodermo, que é perfurado com um bisturi em ordem escalonada e injetado sob a pele da área afetada do rosto (da mesma forma que o autodermia).
 [19]
[19]
Correção do contorno da face pelo método de A.T. Titova e N.I. Yarchuk
O plástico de contorno é fabricado com uma fascia alargada alogênica preservada da coxa, colocando-a em uma ou duas camadas ou harmonizando-a (ondulando) se for necessária uma quantidade considerável de material plástico.
Uma venda de pressão no rosto é aplicada por 2,5 a 3 semanas.
2-3 dias após a operação, a flutuação na área de transplante é determinada, não devido à acumulação de líquido sob a pele, mas ao edema do enxerto fascial e inflamação asséptica da ferida.
Para reduzir o edema após a operação, o frio é aplicado na área de transplante dentro de 3 dias e o dimedrol é administrado dentro de 0,05 g 3 vezes por dia durante 5-7 dias.
O inchaço pós-operatório do enxerto é perigoso nos casos em que a incisão para a formação do leito e a inserção da fáscia está localizada diretamente acima da região do transplante. Neste caso, a tensão excessiva pode ocorrer nas bordas da ferida, levando a sua divergência e perda de parte da fáscia. Para evitar esta complicação, é necessário que os cortes da pele estejam localizados fora da área de transplante e, se ocorrerem, no período inicial pode-se confinar a remoção de uma parte do enxerto fascial e aplicar costuras secundárias à ferida.
Ao juntar-se à infecção e ao desenvolvimento de inflamação na ferida, todo o enxerto deve ser removido.
Apesar do extenso desprendimento de tecido durante o transplante da fáscia, os hematomas subcutâneos e as hemorragias intradérmicas são extremamente raros, o que pode ser explicado até certo ponto pela ação hemostática do tecido fascial. O maior risco de formação de hematomas existe quando as deformações graves do lado da face são eliminadas. O desprendimento extensivo de tecidos através da incisão na frente da aurícula cria um pré-requisito para a acumulação de sangue na seção inferior e fechada do leito formado. Se houver suspeita de formação de hematoma, recomenda-se a criação de uma saída na parte inferior da ferida.
Complicações
A complicação mais grave é a supuração da ferida cirúrgica que ocorre quando o transplante ou a cama receptora está infectada. Para a sua prevenção, é necessário cumprir rigorosamente os requisitos de assepsia na preparação de enxertos fasciais e durante o transplante, tentando não danificar a mucosa da cavidade oral ao formar uma cama na área das bochechas e dos lábios.
O surgimento de uma mensagem de ferida operatória com a cavidade oral durante a cirurgia é uma contra-indicação para o transplante da fáscia. Uma membrana branca, etc. A intervenção repetida só é permitida após vários meses.
Dado que o tecido adiposo subcutâneo do pé do pé humano (cuja espessura é de 5 a 25 mm), bem como a derme do pé, diferem muito da fibra e derma de outras áreas, e também que são muito fortes, densas, elásticas, possuem baixa antigênica Propriedades, NE Selskii e cols. (1991) recomendam este alo-material para a plastia de contorno do rosto. Aplicou-o em 21 pacientes, os autores observaram supuração e rejeição do transplante em 3. É obviamente necessário continuar estudando os resultados imediatos e a longo prazo do uso desta placa material de matic t. K., ao contrário da pele de outras porções deepitelizirovannoy, pele plantar desprovido de glândulas sudoríparas e sebáceas, que é muito importante (em termos de prevenção kistoobrazovanie).

