Médico especialista do artigo
Novas publicações
Tromboflebite das veias profundas dos membros inferiores
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
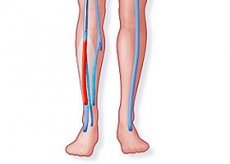
Uma patologia grave causada pela coagulação sanguínea na secção transversal de uma vênula com a formação de um trombo é chamada pelos médicos de trombose venosa. Neste artigo, tentaremos analisar com mais detalhes a tromboflebite das veias profundas dos membros inferiores: a essência do problema, a gravidade da doença, a possibilidade de alívio e o risco de complicações.
Código CID-10
No registro médico internacional, a tromboflebite venosa profunda dos membros inferiores tem seu próprio código específico de acordo com o CID 10, que é designado pelo número I80.2, sendo-lhe atribuída a denominação “Flebite e tromboflebite de outros vasos profundos dos membros inferiores”.
Causas de tromboflebite venosa profunda das extremidades inferiores
A ciência moderna pode fazer muito. Mas, para prevenir o desenvolvimento da doença e garantir a eficácia do tratamento, é fundamental conhecer as causas da tromboflebite venosa profunda dos membros inferiores. Somente estabelecendo a fonte, podemos falar sobre a adequação das medidas tomadas, que impedem não apenas as consequências, mas também a causa raiz.
A principal fonte de patologia são três critérios conhecidos como "Tríade de Virokhov":
- O nível de coagulação sanguínea está significativamente mais alto que o normal.
- Deterioração do estado das paredes do sistema vascular.
- Congestão e diminuição do fluxo sanguíneo.
Vale ressaltar que existem categorias de pessoas cujo risco de desenvolver tal doença é significativamente maior:
- Com a idade, a probabilidade de patologia vascular aumenta.
- Histórico de fraturas complexas.
- O período da gravidez e os cuidados obstétricos diretos. Isso se aplica especialmente a mulheres que passaram por uma cesariana.
- Obesidade.
- Viagens e voos frequentes e longos, especialmente com mudanças nas zonas climáticas.
- Cirurgias abdominais extensas.
- Intervenção cirúrgica nas articulações.
- Lesão infecciosa do corpo.
- Maus hábitos, como nicotina, álcool e drogas.
- Tomar vários medicamentos que afetam a taxa de coagulação.
- Lesão venosa.
- Os produtos alimentícios modernos são ricos em estabilizantes, corantes, conservantes, substâncias geneticamente modificadas e assim por diante.
- Imobilização prolongada, como repouso na cama.
- Problemas no funcionamento do sistema cardiovascular.
- A tendência do corpo de ter uma resposta alérgica a um irritante externo.
- Se sua atividade profissional ou estilo de vida exige que você fique em pé por muito tempo.
- Trabalho sedentário, quando os vasos sanguíneos da parte posterior da coxa ficam sujeitos a pressão prolongada.
Patogênese
O mecanismo de origem e desenvolvimento da doença – patogênese – é bastante simples. Quando o fluxo sanguíneo é repentinamente reduzido, forma-se um coágulo sanguíneo, que contém glóbulos vermelhos, uma pequena quantidade de fibrina e plaquetas. Uma parte (a perna) do trombo fica fixada à parede, enquanto a outra não fica fixa e pode se mover livremente no fluxo.
Nesse caso, a formação do trombo é progressiva, elevando o tamanho da cápsula sanguínea a parâmetros impressionantes. O trombo se localiza ao longo do fluxo sanguíneo. Nos primeiros três a quatro dias, essa formação é fracamente fixada e pode se desprender. Mas, após cinco a seis dias, a inflamação em desenvolvimento da parede interna fixa o trombo de forma mais confiável no local de fixação.
Sintomas de tromboflebite venosa profunda das extremidades inferiores
O bloqueio desses vasos por um coágulo sanguíneo é o mais comum. Os sintomas da tromboflebite venosa profunda dos membros inferiores são:
- Aumento do inchaço da perna afetada, bem como alterações locais na tonalidade da epiderme na área do trombo.
- A vítima também começa a sentir uma dor persistente no músculo da panturrilha.
- Aparece uma sensação de queimação e peso.
- Dependendo da localização do bloqueio, o inchaço pode afetar uma área separada ou todo o membro inferior.
Mas o lado insidioso dessa patologia reside no fato de que ela pode se desenvolver de forma assintomática por um longo período. Ao mesmo tempo, a insuficiência venosa se manifesta imediatamente em complicações, cuja consequência pode ser fatal: quanto maior a obstrução, mais perigoso é o descolamento da cápsula sanguínea.
Primeiros sinais
Como já mencionado, muitas vezes o paciente presta atenção ao problema que surgiu tarde demais, quando as complicações já estão progredindo no corpo. Mas uma pessoa atenta a si mesma ainda é capaz de reconhecer os primeiros sinais de uma patologia iminente.
A primeira coisa que o paciente pode observar é um leve inchaço em todo o membro ou em uma área específica dele. Ao mesmo tempo, dependendo do estado da doença (forma crônica ou aguda), os primeiros sinais podem variar.
Como mostram as estatísticas médicas, a patologia em questão é diagnosticada principalmente em pessoas com mais de 20 anos de idade, e a porcentagem de patologia feminina é muito maior que a masculina.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Tromboflebite venosa profunda aguda das extremidades inferiores
Os médicos diferenciam a doença pela natureza de seu curso em aguda e crônica. A tromboflebite aguda das veias profundas dos membros inferiores começa com um leve inchaço, mas com uma dor intensa que se espalha pela veia subcutânea. O processo patológico pode afetar uma área específica (panturrilha, coxa ou pé) ou toda a perna.
Frequentemente, o paciente apresenta um aumento da temperatura corporal para 38-39 °C e, às vezes, até 40 °C. A pessoa começa a tremer. Uma faixa hiperêmica vermelha com um tom azulado aparece ao longo do vaso sanguíneo afetado. Ao palpar, o médico sente um torniquete apertado sob os dedos.
Se você observar mais de perto, o especialista reconhecerá uma mudança na pele, que fica mais brilhante. O inchaço pode chegar a um ou dois centímetros na perna.
Após dois ou três dias, uma rede de vasos dilatados começa a ser reconhecida na superfície. O paciente sente que a perna lesionada está mais fria do que a saudável.
Ao levantar o membro, você sente uma diminuição do peso, a dor diminui e a distensão interna diminui. Gradualmente, o paciente começa a sentir fraqueza generalizada. Uma respiração profunda e um acesso de tosse apenas aumentam a intensidade dos sintomas de dor na perna.
Ao mesmo tempo, um flebologista, tendo sintomas adicionais, é capaz de especificar o problema.
- O sintoma de Bishard é diagnosticado se o paciente sentir dor aguda ao pressionar a parte interna do calcanhar.
- A flexão do pé e a dor aguda no músculo da panturrilha são sintomas de Homan.
- Se, ao colocar um manguito do tonômetro na perna (acima do joelho) e aumentar a pressão para 45 - 50 mm Hg, aparecer uma síndrome de dor aguda (a pressão diminui e a dor desaparece), o médico diagnostica o sintoma de Opitz-Ramine.
- A reação à pressão na região média da canela é verificada de forma semelhante. Os indicadores de compressão são levados até a marca de 80 mm Hg se o paciente sentir aumento dos sintomas de dor no músculo da panturrilha - sintoma de Lowenberg.
- Sintoma de Moisés - se ao apertar a canela com as mãos (movemos o anel primeiro para cima e para baixo e depois para o lado), a pessoa sente dor.
O processo inflamatório afeta gradualmente os tecidos articulares e ligamentares do joelho. A mobilidade articular torna-se dolorosa.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Tromboflebite venosa profunda crônica das extremidades inferiores
Ao contrário da forma aguda da doença, a tromboflebite crônica das veias profundas dos membros inferiores não apresenta sintomas pronunciados. No caso de uma doença crônica, a dor não é tão intensa e é periódica. Basicamente, a síndrome dolorosa aumenta após esforço prolongado nos membros inferiores: caminhar ou ficar em pé por muito tempo, levantar pesos. Dor em repouso praticamente não é observada. O edema pode ser levemente perceptível.
Essa combinação de sintomas não assusta o paciente, por isso ele não tem pressa em consultar um especialista.
Consequências
Devido às mudanças nas condições de vida e na nutrição, o homem moderno enfrenta cada vez mais a doença discutida neste artigo. Isso afeta especialmente os países industrializados. Muitas pessoas, ao sentirem peso nas pernas, atribuem isso ao cansaço geral, não indo ao médico com pressa. Mas as consequências de tal desconsideração podem ser muito deploráveis.
- Um resultado favorável é possível e o coágulo sanguíneo se dissolverá por conta própria. A duração desse processo depende das características individuais do organismo, dos parâmetros de tamanho do flebólito e do diâmetro da seção de fluxo do vaso.
- É possível a liberação parcial do lúmen.
- Crescimento excessivo da cavidade de passagem da veia pela proliferação de tecido conjuntivo.
- Mas a mais perigosa das consequências da tromboflebite venosa profunda dos membros inferiores é a embolia pulmonar – bloqueio da artéria pulmonar ou de seus ramos por flebólitos. Uma complicação perigosa não só para a saúde, mas também para a vida do paciente.
- AVC ou ataque cardíaco. Após se originar em uma veia, o coágulo pode se desprender da membrana mucosa e iniciar sua migração, transportado pela corrente sanguínea. Dependendo do vaso em que entra (capilares cerebrais ou artérias coronárias), o trombo pode causar um AVC – uma ruptura, espasmo ou bloqueio de um dos vasos cerebrais – ou um ataque cardíaco.
- Ao longo do fluxo sanguíneo nos grandes vasos, existem válvulas especiais que ajudam a mover o fluido ao longo do canal, das pernas para o coração. Casos de dano ou perda completa das válvulas no momento da reabsorção do trombo são bastante comuns. Esse desenvolvimento de patologia leva definitivamente à insuficiência venosa. Seu aparecimento resulta em sintomas como inchaço das extremidades e sensação de peso.
 [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ]
Complicações
O maior perigo é representado por um trombo desprendido. Um coágulo flutuante pode provocar um tromboembolismo maciço, que leva à morte inevitável do organismo e da pessoa. Esta é talvez uma das complicações mais graves da doença em questão.
Outro cenário de desenvolvimento também é possível. Por exemplo, complicações como:
- Aumento acentuado da pressão do fluxo sanguíneo na artéria pulmonar, cujos valores digitais são de 40 mm Hg ou mais, o que desenvolve embolia pulmonar.
- Situação semelhante, apenas tromboembolia de ramos menores da artéria pulmonar. Esse quadro patológico costuma ser acompanhado de problemas respiratórios, que juntos levam a um infarto - pneumonia.
- Outra complicação da patologia em questão é a insuficiência venosa crônica, que torna o paciente inválido. Ela se desenvolve com base na síndrome pós-tromboflebítica.
- Uma das consequências da tromboflebite aguda nas pernas é a flegmasia azul, causada pelo bloqueio de quase todos os grandes vasos das extremidades inferiores.
- A maioria dos flebólitos está infectada e é uma fonte de infecção por todo o corpo. Provoca o desenvolvimento de fleuma, supuração, etc., incluindo focos de sepse e progressão de metástases.
- Na forma aguda da doença, surgem dores insuportáveis, o inchaço cresce quase diante dos nossos olhos, às vezes aumentando o tamanho do membro em duas ou três vezes. Se não houver ajuda, ocorre um aumento adicional na secção transversal das veias subcutâneas, a epiderme fica pálida, adquirindo uma tonalidade roxa, e os indicadores de temperatura da perna lesionada diminuem. Uma substância líquida com odor desagradável começa a ser liberada das petéquias, o que indica infecção das feridas. Nesse contexto, surge a falta de ar e a frequência cardíaca aumenta acentuadamente. Todo esse quadro patológico, se medidas de emergência não forem tomadas, leva ao desenvolvimento de sepse, choque hipovolêmico e, em alguns casos, gangrena.
Diagnóstico de tromboflebite venosa profunda dos membros inferiores
Uma consulta com um médico qualificado permitirá que você restrinja um pouco o conjunto de ferramentas necessárias para o diagnóstico correto da doença. O diagnóstico de tromboflebite venosa profunda dos membros inferiores é um conjunto de exames que permitem determinar claramente a doença, excluindo outras patologias.
- Exame inicial por um especialista.
- A ultrassonografia duplex é um exame ultrassonográfico com uma imagem paralela em preto e branco do estado dos vasos sanguíneos, com fluxo sanguíneo em movimento. Essa clareza permite identificar os locais de bloqueios e insuficiência vascular. Se não houver bloqueios, mas houver espessamentos parietais claramente visíveis, isso indica trombose oclusiva. Não representa um perigo particular e não ameaça se desprender. Mas se o trombo tiver uma cauda presa à parede e uma cabeça que se move livremente no fluxo sanguíneo, esse bloqueio é chamado de trombose flutuante - é muito perigoso para a saúde e, às vezes, até para a vida do paciente. Ao mesmo tempo, há uma alta probabilidade de transição do primeiro tipo de patologia para o segundo. Isso pode ocorrer se medidas terapêuticas adequadas não forem tomadas em um contexto de crescimento adicional do coágulo.
- A flebografia com radiocontraste é uma radiografia das extremidades inferiores que permite examinar as veias profundas do paciente. O procedimento é realizado com uma substância de radiocontraste injetada no sistema venoso. É o exame mais informativo. É prescrito em caso de dúvidas sobre a confiabilidade objetiva do exame duplex. Isso é especialmente relevante no caso de um coágulo localizado na região inguinal.
- Se as respostas a todas as perguntas não forem recebidas, o médico pode prescrever exames adicionais na forma de ressonância magnética (RM) ou tomografia computadorizada - angiografia.
- Um teste é realizado para determinar o nível de dímero D no sangue. Se estiver acima do normal, isso confirma a presença de um trombo no corpo.
- Se um especialista tiver motivos para suspeitar de tromboflebia da artéria pulmonar, ele prescreve uma radiografia de tórax. Na maioria das vezes, utiliza-se a cintilografia com marcador radioativo. Somente com base neste estudo e nos resultados do duplex scan podemos afirmar a presença ou ausência de embolia pulmonar.
- Além disso, podem ser prescritos: eletrocardiograma (ECG) e ecocardiografia (ECHOCG).
- O monitoramento dos valores da pressão arterial é obrigatório.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Testes
Ao estabelecer um diagnóstico, não se pode prescindir dos resultados de exames laboratoriais. Os principais exames necessários para obter um quadro completo da patologia são os exames de sangue clínicos. O médico está interessado no índice de leucocitose, bem como no nível de VHS.
Também seria desejável informar:
- Análise da proteína C-reativa, uma glicoproteína produzida pelo fígado e relacionada aos componentes da fase aguda da inflamação. Seus valores elevados e prolongados indicam um processo inflamatório que afeta as paredes dos vasos sanguíneos.
- A obtenção de um tromboelastograma é um método de registro gráfico dos processos de coagulação e fibrinólise que ocorrem no sangue.
- A determinação do nível do índice de protrombina permite avaliar o estado do sistema de coagulação sanguínea.
Mas, por mais triste que pareça, o volume de análises realizadas às vezes é limitado pelas capacidades do laboratório da instituição onde o paciente está sendo examinado.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Diagnóstico instrumental
Após receber os resultados dos exames laboratoriais, é bastante difícil diagnosticar a doença. O diagnóstico instrumental é o mais informativo para o diagnóstico em questão. A medicina moderna oferece aos médicos uma ampla gama de ferramentas que permitem não apenas visualizar o problema, mas também, após o processamento dos dados, fornecer indicadores detalhados da condição corporal do paciente. Com a ajuda de métodos inovadores, o especialista obtém um quadro completo da condição das veias profundas subcutâneas e válvulas, das características da seção de fluxo do leito e de outros componentes.
Esses métodos da medicina moderna incluem:
- A angiografia ultrassonográfica das extremidades é um método diagnóstico bastante rápido e informativo. Sua essência reside na capacidade das células de receber e refletir ondas ultrassonográficas. É realizada por meio de um agente de contraste injetado na corrente sanguínea.
- Flebocintilografia - o estudo é realizado utilizando isótopos de radionuclídeos. O método é altamente informativo e demonstra alta precisão na determinação da localização e natureza da patologia.
- A ultrassonografia Doppler é um método de exame baseado no efeito Doppler, cuja essência é que um líquido em movimento reflete ondas de frequência variável que o atingem. Essa variação nas leituras da onda incidente e refletida é diretamente proporcional à velocidade do fluxo sanguíneo.
- Flebografia é um método de exame do sistema venoso do paciente usando uma substância contrastante contendo iodo; o enchimento sanguíneo de grandes veias é registrado.
- Tomografia computadorizada multiespiral.
- Ressonância magnética. Os dois últimos métodos são os mais inovadores e informativos. No entanto, devido ao seu alto custo, são prescritos apenas se outros métodos não fornecerem um diagnóstico inequívoco.
- Uma radiografia de tórax é solicitada se os médicos suspeitarem que uma embolia pulmonar esteja se desenvolvendo no corpo do paciente.
O diagnóstico oportuno, nos estágios iniciais do desenvolvimento, e o estabelecimento correto da doença permitem realizar a terapia mais eficaz.
Diagnóstico diferencial
Como mostra a prática, diversas doenças podem apresentar sintomas semelhantes. Portanto, somente após obter um quadro clínico completo da patologia e os resultados de diversos exames é que podemos estabelecer o diagnóstico correto. O diagnóstico diferencial permite, com base nos resultados disponíveis, determinar a doença, excluindo aquelas com sintomas semelhantes.
Tendo tal clínica, ao realizar um exame, o médico deve excluir as seguintes patologias:
- Celulite é uma doença degenerativa-distrófica da derme e da gordura subcutânea.
- Ruptura de um cisto sinovial (cisto de Baker), cujo sintoma é o aparecimento de uma formação cheia de líquido sinovial atrás da articulação do joelho, que uma pessoa inexperiente pode confundir com inchaço.
- Linfedema é o inchaço da linfa — acúmulo de líquido nos vasos linfáticos.
- Estiramento ou ruptura do tecido muscular, com sintomas associados.
- Compressão de um vaso sanguíneo pelo exterior: por uma neoplasia ou por linfonodos aumentados.
Quem contactar?
Tratamento da tromboflebite venosa profunda dos membros inferiores
Dependendo da diferenciação do diagnóstico e da gravidade da doença, o médico levanta a questão da avaliação médica do paciente ou do tratamento ambulatorial do problema. O tratamento da tromboflebite venosa profunda dos membros inferiores envolve o uso de pomadas especiais, seguido do uso obrigatório de bandagens compressivas ou meias de compressão especiais.
Não menos importante é o lugar dado ao treinamento físico terapêutico, bem como aos procedimentos fisioterapêuticos precisamente selecionados.
Recomenda-se que esses pacientes passem por tratamentos de spa em centros balneológicos ou banhos de lama especializados.
Mas se for diagnosticada trombose flutuante, a cirurgia provavelmente será prescrita. Um cirurgião vascular realizará a operação mais eficaz para este quadro clínico:
- Remoção de flebólitos perigosos.
- Ligadura da vênula afetada.
- Plicatura venosa - um método de prevenção cirúrgica de embolia pulmonar.
- Cirurgia reconstrutiva para enxerto de bypass arteriovenoso.
- Instalação de um filtro de cava - um dispositivo médico implantado na seção de fluxo de um vaso sanguíneo para reter coágulos sanguíneos transportados pela corrente sanguínea.
Medicação
O protocolo de tratamento medicamentoso depende da afiliação diferencial da patologia. A natureza oclusiva da doença é interrompida de forma conservadora. A escolha do medicamento é determinada pela patogênese do problema. Portanto, a primeira coisa que o médico faz é prescrever ao paciente medicamentos pertencentes ao grupo dos anticoagulantes, ou seja, agentes que reduzem a coagulabilidade, que é uma medida terapêutica e preventiva contra a formação de coágulos sanguíneos. Basicamente, trata-se da heparina e seus derivados.
O medicamento é usado por via intravenosa e subcutânea. A administração intramuscular não é recomendada devido ao risco de formação de hematomas.
A dose inicial para administração intravenosa é de 5.000 UI. O medicamento é utilizado após diluição em solução isotônica de NaCl. A repetição da injeção é realizada a cada quatro a seis horas. Se necessário, a dose pode ser dobrada.
Este medicamento é contraindicado em casos de intolerância individual aos componentes do medicamento, diátese hemorrágica, sangramento de qualquer natureza, comprometimento da função renal e hepática, leucemia, etc.
Este medicamento é usado somente em ambiente hospitalar, sob supervisão constante de um médico, pois há alto risco de sangramento.
A farmacologia moderna oferece heparinas de baixo peso molecular, que são mais convenientes de usar. O paciente pode administrar as injeções de forma independente e não há overdose. Esses medicamentos não causam complicações. Entre eles estão: fragmin, varfarina, fondaparinux, fraxiparina, clexane, idraparinux sódico, coumadin.
Pomada para tromboflebite
Vale ressaltar desde já que a automedicação não é recomendada. Somente um especialista pode prescrever a pomada necessária para tromboflebite. Pode ser um medicamento à base de heparina: hepanol ou pomada de heparina, troxevasina. Essa pomada, quando aplicada externamente, tem efeito anti-inflamatório e analgésico. Penetrando nos tecidos profundos, previne a formação de coágulos e o aumento da coagulação sanguínea.
O medicamento é aplicado no local dolorido em uma camada fina, esfregando levemente. Este procedimento é repetido duas ou três vezes ao dia. Para aumentar a eficácia do tratamento, são aplicadas bandagens tensoras com pomada aplicada sobre o curativo. É aconselhável fazer isso à noite, colocando um cobertor ou travesseiro dobrado sob o membro dolorido. A duração do tratamento é de duas semanas.
O protocolo de tratamento para a doença em questão também inclui pomadas anti-inflamatórias não esteroidais: Nise, Indovazin, Nurofen gel, Diclofenacol gel.
Essas pomadas bloqueiam a produção de prostaglandinas, suprimindo o desenvolvimento da inflamação, ao mesmo tempo que têm propriedades analgésicas e antiedematosas.
O medicamento é aplicado cuidadosamente na área afetada. O procedimento é repetido de duas a três vezes ao dia. É estritamente proibido o uso como compressas. A duração do tratamento é de sete dias a duas semanas.
É importante esclarecer que as pomadas em questão para tromboflebite são menos eficazes do que seu uso em casos de inflamação superficial. Portanto, são frequentemente utilizadas em conjunto com comprimidos orais.
Remédios populares
Não devemos ignorar a experiência dos nossos antepassados. A medicina tradicional pode ser muito eficaz, mas com uma condição: a receita que o paciente pretende usar para aliviar o problema deve ser aprovada pelo seu médico assistente. Esta é a única maneira de evitar uma situação em que o tratamento cause mais mal do que bem.
Estamos prontos para oferecer diversas receitas que irão melhorar significativamente a situação:
- Para preparar uma decocção para beber ao longo do dia, pegue uma colher de sopa de flores de verbena secas e trituradas. Despeje um copo de água recém-fervida sobre a erva e deixe esfriar. Coe e tome.
- Aplicações com bodyaga também são eficazes. A composição é preparada pela infusão de duas colheres de sopa do pó e 0,5 litro de água fervente. Infundir. As compressas com a tintura resultante devem ser feitas de manhã e à noite, mantendo-as na área afetada por cerca de uma hora e meia.
- Prepare uma mistura com quantidades iguais de: folhas de bananeira, raízes de framboesa, flores de camomila, casca de salgueiro-branco, frutos de castanha-da-índia e flores de arruda. Moa e misture todos os ingredientes. Pegue duas colheres de sopa da mistura e despeje em 0,5 litro de água fervente. Coloque a infusão em um local escuro, onde ficará em infusão por 24 horas. Tome de manhã e antes de dormir, 150 mg.
 [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Sanguessugas para tromboflebite venosa profunda
A hirudoterapia não perdeu sua relevância com o advento de novas tecnologias e métodos de tratamento. Sanguessugas para tromboflebite venosa profunda são usadas para qualquer tipo de doença. Estatísticas modernas mostram resultados bastante elevados com o uso de sanguessugas na terapia, até a recuperação completa.
Para maior eficácia, eles são colocados em ambos os lados da área afetada (a alguns centímetros da veia). A distância entre os vermes é de 5 a 6 cm. Eles não são colocados diretamente abaixo do joelho, pois, além das veias, os linfonodos também se concentram ali. Normalmente, são necessários de 6 a 15 sugadores de sangue para uma sessão.
É estritamente proibido realizar este procedimento em um paciente com processo purulento em desenvolvimento.
Tratamento à base de ervas
Receitas populares para a doença em questão devem ser usadas apenas como meios auxiliares de terapia, em paralelo ao tratamento principal. Tratamentos à base de ervas são aceitáveis. Presume-se que possam ser usadas como decocções para uso interno, bem como loções e aplicações locais.
Nessa situação, são utilizadas ervas com efeitos anti-inflamatórios, analgésicos e anticoagulantes. Tinturas de plantas medicinais individuais e suas coleções são eficazes. As ervas mais utilizadas na receita para tromboflebite venosa profunda são: absinto, camomila, sementes de linhaça, tanchagem, trevo doce, arruda, erva-de-pântano, castanha-da-índia, lilás, calêndula, erva-de-são-joão, sálvia, raiz de malva.
Homeopatia
A medicina alternativa moderna permite a terapia de substituição para muitas doenças. Ela também encontra sua resposta no tratamento da doença discutida neste artigo. Vale ressaltar desde já que a homeopatia exige a abolição de outros métodos em seu tratamento, o que é inaceitável no tratamento complexo da tromboflebite venosa profunda, que frequentemente inclui tratamento cirúrgico e terapêutico.
Um médico homeopata prescreve vários medicamentos, que são tomados alternadamente a cada 14 dias.
Por via oral, podem ser prescritos: Peonia Plus, Venoflebin, Edas 120, Venosan, Esculus Compositum e Iov Venum. Para tratamento local, pomadas aplicadas na derme são utilizadas: Edas 203 ou Venoflegel.
Muitos estão confiantes de que mesmo o uso prolongado de medicamentos homeopáticos não prejudica o corpo e não provoca o desenvolvimento de uma reação alérgica.
Esses medicamentos são apresentados no mercado moderno na forma de soluções injetáveis, grânulos e pomadas. São as soluções consideradas mais eficazes quando administradas por via intradérmica.
Além dos medicamentos que atuam diretamente no problema, medicamentos que melhoram a função hepática geralmente são prescritos em paralelo, o que é importante na situação atual. Este pode ser um dos seguintes medicamentos: Artrosan, Edas 919, Solvency, Artris Clinic.
Os medicamentos deste grupo são tomados meia hora antes ou depois das refeições. Se o medicamento for prescrito na forma de grânulos, estes são colocados sob a língua até a completa dissolução. Não devem ser engolidos com água.
Durante o tratamento homeopático, você deve evitar beber café, chá forte, álcool e diversas especiarias e ervas.
Tratamento cirúrgico
A intervenção cirúrgica também é utilizada no tratamento desta doença. No entanto, o tratamento cirúrgico é recomendado apenas em caso de diagnóstico de trombose grave, quando há alta probabilidade de descolamento, migração e também quando há risco de necrose celular. Nesse caso, a operação é chamada de trombolitectomia.
A intervenção cirúrgica geralmente é realizada por meio de uma pequena incisão (de até 1 cm), o que classifica este procedimento como de baixo trauma. Técnicas inovadoras permitem que o cirurgião acompanhe o progresso da operação em um monitor especial, cujo sensor é transferido juntamente com o instrumento para o local da cirurgia. O paciente é submetido ao procedimento sob raquianestesia. Após a operação, o paciente permanece internado de dois a cinco dias.
Existem vários tipos de intervenção cirúrgica:
- Se o paciente tiver contraindicações ao uso de anticoagulantes, um filtro de veia cava é implantado. Ele é colocado no vaso sanguíneo afetado, permitindo o livre fluxo sanguíneo. Este método inovador permite prevenir a formação de flebólitos e sua migração no futuro. A desvantagem deste método é que, se o trombo se desprender e bloquear o próprio filtro, o fluxo sanguíneo se deteriora drasticamente, o que requer cirurgia de emergência.
- A veia cava inferior é suturada caso não seja possível implantar um filtro. E também em caso de trombos múltiplos ou recidiva da doença. Nesse caso, um "clipe" (uma pinça especial) é aplicado na área afetada do vaso e suturado. Isso permite o bloqueio parcial do canal, deixando um certo lúmen para o fluxo sanguíneo. A desvantagem é a deterioração do fluxo sanguíneo das veias do membro inferior.
- Trombectomia endovascular por cateter. Este procedimento envolve a limpeza do vaso de flebólitos e o retorno ao fluxo sanguíneo normal. A essência do processo é a introdução de um tubo flexível em uma incisão estreita, através da qual o trombo é extraído ou triturado. É prescrito em caso de tratamento terapêutico ineficaz, presença de patologia oncológica e impossibilidade de instalação de um filtro de veia cava. A desvantagem do procedimento é o alto risco de recidiva.
Após a cirurgia (qualquer uma delas), você deve usar uma bandagem ou meias de compressão. No entanto, nos primeiros três dias, não é permitido removê-las, pois há uma alta probabilidade de formação de novos flebólitos.
Dieta para tromboflebite venosa profunda dos membros inferiores
Os produtos que oferecemos desempenham um papel importante na prevenção da doença ou na recuperação mais rápida do paciente. Isso é especialmente verdadeiro quando o problema já existe e é necessário tratá-lo. A dieta para tromboflebite venosa profunda dos membros inferiores se resume a algumas recomendações fornecidas por um especialista em doenças vasculares.
A dieta diária de uma pessoa deve incluir pelo menos um destes produtos: raiz de gengibre, melão ou melancia, canela, cebola ou alho. É aconselhável consumir esses produtos frescos, mas não se deve ignorar seu processamento em um determinado prato.
É desejável que a grande maioria dos produtos alimentares sejam compostos por ingredientes vegetais. Menos frequentemente, carnes magras e peixes. Ao mesmo tempo, é necessário garantir que o cardápio diário seja completo e equilibrado em gorduras, carboidratos e proteínas.
Você precisa remover da sua dieta:
- Peixes, produtos de peixe, frutos do mar.
- Carne de animais e aves.
- Bananas.
- Produtos da família das leguminosas.
- Groselha preta.
Prevenção
Quase todas as doenças podem ser prevenidas, mas para isso é preciso fazer alguns esforços. A prevenção da tromboflebite venosa profunda dos membros inferiores é dividida em primária, que, em princípio, deve reduzir o risco de desenvolver essa patologia, e secundária, que reduz a probabilidade de agravamento da situação ou recidivas após o diagnóstico da doença.
Atividades principais:
- Estilo de vida saudável.
- Abandonar maus hábitos.
- Estabilidade emocional. Conflitos e estresse devem ser evitados.
- Evite colocar pressão excessiva nas pernas.
- Evite a hipodinâmica. Movimento, dentro de limites razoáveis, é vida.
- Se você suspeitar de alguma patologia, procure uma consulta médica precoce.
- Beba bastante líquido.
- Repense seus hábitos alimentares.
Secundário:
- Tome medicamentos anticoagulantes conforme prescrito pelo seu médico.
- Use uma bandagem apertada na área afetada: uma bandagem elástica ou uma meia especial.
- Um conjunto de exercícios especiais.
- Visitar resorts balneológicos ou banhos de lama especializados.
Previsão
Analisando estatísticas e monitorando o desenvolvimento da patologia, é muito difícil fazer um prognóstico inequívoco. Se a doença for detectada em um estágio inicial de desenvolvimento, o tratamento adequado e oportuno levará o paciente à recuperação completa.
Se o processo for iniciado, como mostram as mesmas estatísticas, aproximadamente um em cada cinco casos evolui para embolia pulmonar. Se a terapia anticoagulante agressiva de emergência não for realizada, 10 a 20% dos pacientes diagnosticados com embolia pulmonar morrem. Se a terapia for realizada, o risco de mortalidade diminui de 5 a 10 vezes.
Na sociedade moderna, devido ao sedentarismo, à dieta e ao estresse constante, a tromboflebite venosa profunda dos membros inferiores não é incomum. Ela traz muitos momentos desagradáveis ao seu portador. Ao mesmo tempo, ignorar o problema pode afetar negativamente o funcionamento de todo o organismo, levando a complicações graves e, às vezes, até à morte. Portanto, você não deve ignorar o problema; ele deve ser resolvido o mais rápido possível. Mas a automedicação também é inaceitável. Confie esse processo a um especialista qualificado. Somente neste caso você poderá contar com um resultado positivo.

